Международный неврологический журнал №4 (106), 2019
Вернуться к номеру
Особливості лікувальної тактики при коморбідності інсомнії та тривоги: в пошуках безпечної альтернативи бензодіазепінів
Авторы: Копчак О.О.
ПВНЗ «Київський медичний університет», м. Київ, Україна
Рубрики: Неврология
Разделы: Справочник специалиста
Версия для печати
У статті подано визначення та сучасні діагностичні критерії інсомнії, висвітлено аспекти спільних патогенетичних механізмів розвитку інсомнії та тривоги. Детально описано підходи до лікування інсомнії. Розглянуто місце Валео-Дорм Дуо — препарату на основі фітофлавоноїду кризину з анксіолітичною дією та мелатоніну в лікуванні пацієнтів із тривогою та інсомнією.
В статье представлены определение и современные диагностические критерии инсомнии, освещены аспекты общих патогенетических механизмов развития инсомнии и тревоги. Подробно описаны подходы к лечению инсомнии. Рассмотрено место Валео-Дорм Дуо — препарата на основе фитофлавоноида кризина с анксиолитическим действием и мелатонина в лечении пациентов с тревогой и инсомнией.
The article presents the definition and modern diagnostic criteria for insomnia, highlights the aspects of common pathogenetic mechanisms of insomnia and anxiety development. Approaches to the treatment of insomnia are described in detail. The place of Valeo-Dorm Duo, a preparation of phyto-flavonoid chrysin with anxiolytic effect and melatonin, in the treatment of patients with anxiety and insomnia is considered.
інсомнія; тривога; діагностика; лікування
инсомния; тревога; диагностика; лечение
insomnia; anxiety; diagnosis; treatment
Більшості людей знайоме неприємне відчуття перевертання у ліжку з боку на бік в очікуванні сну, однак якщо таке трапляється хронічно — це перетворюється на щось більше, ніж просто прикрість. Відомо, що в нормальній структурі сну виділяють дві фази: REM — сон (зі швидкими рухами очей/rapid eye movement) та сон без REM (NREM). Сон зазвичай починається з фази NREM, за якою йде REM–фаза. Сон NREM ділиться на три етапи, протягом яких активність мозку, рухи очей та тонус скелетних мязів поступово зменшуються, переводячи людину у стан глибокого сну. Пізніше в циклі, коли індивід входить у REM–сон, електрична активність в мозку збільшується, призводячи до посилення мозкового кровотоку, змін у дихальній системі та частоті серцевих скорочень, появі сновидінь [1]. У здорових людей REM–сон пов’язаний з активністю гіпоталамо–гіпофізарно–надниркової осі і симпатичної нервової системи [2].
Сон регулюється різними хімічними речовинами в організмі. Нейрони переднього мозку і гіпоталамуса синтезують гаммааміномасляну кислоту (ГАМК) і гістамін. Ці нейромедіатори мають протилежні дії на цикл «сон — неспання». Збільшення вмісту ГАМК і знижене вивільнення гістаміну викликають NREM сон шляхом дезактивації кори і таламуса. На цикл «сон — неспання» також впливають нейротрансмітери, що вивільняються нейронами ретикулярної активуючої системи (RAS), як–от: норадреналін, ацетилхолін і серотонін. При підготовці до сну стан неспання змінюється на спокій. Періоду неспання відповідає активна робота норадреналін–, серотонін–, ацетилхолін– і гістамінергічних нейронів, однак при переході у стан спокою і з настанням сну вони гальмуються. Гальмування в ЦНС, як відомо, — активний процес, що потребує енергії, відповідно для переходу із стану неспання в сон ГАМКергічні ней–рони активуються [3]. Орексин, який виробляється в гіпоталамусі, являє собою нейропептид, який відіграє важливу роль у підтримці неспання. Передбачається, що дія орексину змінює активність нейромедіаторів, що беруть участь в регулювання станів сну/неспання. Мелатонін — це гормон, що відіграє невід’ємну роль у регулюванні добових ритмів. Він синхронізує діяльність організму з циклом «день — ніч» у навколишньому середовищі, досягаючи пікових концентрацій вночі та знижуюючись протягом дня, щоб стабілізувати в організмі людини природний циркадний ритм [1, 4].
Порушення сну є однією з найпоширеніших скарг пацієнтів як на прийомі лікарів первинної ланки, так і у лікарів–спеціалістів [5]. Згідно з Міжнародною класифікацією розладів сну третього перегляду [6], інсомнія визначається як порушення ініціювання сну або підтримки сну, що супроводжується наслідками в денний час і не пов’язано з неадекватними можливостями і оточуючими обставинами для засинання. Відповідно до Діагностичного та статистичного посібника з психічних розладів п’ятого видання (DSM–5), інсомнія проявляється невдоволенням кількістю або якістю сну, що призводить до клінічного вираженого дистресу або порушення в соціальній, професійній чи інших важливих сферах функціонування. Інсомнія пов’язана з одним або кількома з таких симптомів: утруднення ініціювання сну (інсомнія початку сну); труднощі при підтримці сну (серединна інсомнія); раннє пробудження з нездатністю повернутися до сну (пізня інсомнія) [7]. Відповідно до даних літератури, інсомнія належить до розладів гіпер–збудження, що маніфестують як гіперактивність та гіперпильність протягом дня, порушення ініціації та підтримання сну вночі [8]. Таке надмірне збудження може бути результатом тривалої активації нейроендокринних систем, що відповідають на стрес. В деяких дослідженнях виявлено високий рівень кортизолу в сечі у пацієнтів з порушенням сну [9]. Більше того, високий рівень кортизолу та адренокортикотропного гормону у пацієнтів із хронічною інсомнією свідчить про втягення в патологічний процес гіпоталамо–гіпофізарної осі [10]. Дизрегуляція кортикотропін–рилізинг–фактора також відіграє певну роль в гіперзбудженні при первинній інсомнії [11]. В дослідженні 2018 року продемонстровано когнітивне та/або соматичне гіперзбудження в період підготовкі до сну у половини пацієнтів зі скаргами на порушення сну і у 90 % з діагнозом «інсомнія», а також виявлено відчуття тривоги у 86 % опитанних, які мали гіперзбудження (рис. 1 [12]).
Деякі коморбідні захворювання можуть робити свій негативний внесок у розвиток інсомнії. До таких патологічних станів належить: обструктивне апное під час сну, фіброміалгія, синдром неспокійних ніг, серцево–судинні захворювання, діабет, артрит, мігрень, астма, хронічна обструктивна хвороба легенів, а також хронічний біль [1, 10, 13].
Виділяють три основні типи інсомнії: гостру, первинну хронічну та асоційовану інсомнію [10]. Інсомнія ідентифікується як хронічна, коли зберігається принаймні три місяці з частотою не менше трьох разів на тиждень. У той же час, якщо розлад сну відповідає критеріям інсомнії, однак зберігається менше трьох місяців, вважається короткотривалою інсомнією (гострою). Гостра інсомнія виникає при дії подразника — чинника, що її викликає, і легко діагностується у пацієнта, в якого не було проблем зі сном раніше [6, 14, 15]. Періодично від короткочасної інсомнії можуть страждати від 30до 50 % населення [15]. Первинна хронічна інсомнія може бути пов’язана з наявністю таких чинників, як генетична схильність, гіперактивна реакція на стрес або тривале збудження гіпоталамо–гіпофізарної осі; соматоформна тривога, депресія; порушення циркадних ритмів [9, 11, 16].
Асоційована інсомнія пов’язана з психічними розладами, як–от: депресія, дистимія, циклотимія, біполярний розлад, тривожний розлад або шизофренія [17, 18]. Інсомнія цього типу може бути наслідком неадекватної гігієни сну (шкідливих звичок, що негативно впливають на якість сну), а також стресогенної активності, вживання кофеїну, нікотину, алкоголю, важкої їжі, надмірної фізичної активності перед сном [19]. До інших потенційних причин асоційованої інсомнії належать супутні захворювання (інфекційні, метаболічні), вживання психостимулюючих речовин та медикаментів (алкоголь, стимулятори, антидепресанти) [19].
Для встановлення діагнозу інсомнії у пацієнта повинна бути хоча б одна з нижчезазначених скарг принаймні три ночі на тиждень: утруднення ініціювання та/або підтримки сну; погана якість сну; проблеми зі сном, незважаючи на достатні можливості й обставини для сну; або наявність занадто ранніх прокидань [19, 20]. Крім того, у пацієнта повинні бути наявні форми порушення денного функціонування, що викликані проблемами зі сном: порушення уваги, концентрації, розлади пам’яті; денна сонливість; помилки або нещасні випадки на роботі або під час водіння; втома або нездужання; шлунково–кишкові симптоми; відсутність мотивації; порушення настрою або дратівливість; соціальна чи професійна дисфункція або погана шкільна успішність; виникнення головного болю напруження [19].
Відповідно до діагностичних критеріїв інсомнія виявляється у 6–10 % дорослих осіб [21]. У жінок підвищений ризик виникнення інсомнії порівняно з чоловіками спостерігається у співвідношенні 1,44. Ризик розвитку інсомнії також підвищений у людей похилого віку, пацієнтів із коморбідними психічними та іншими захворюваннями [7, 22, 23]. Частота інсомнії в загальній популяції подана в табл. 1 [21].
Порушення повноцінного нічного сну негативно позначається на функціональному стані клітин, органів та систем організму, призводячи до збою когнітивних функцій, енергетичного виснаження, розладів в імунній системі, порушення апетиту та настрою. В епідеміо–логічних дослідженнях продемонстровано виражене порушення функціонального стану серед пацієнтів із хронічною інсомнією [22, 23]. Персистуюча інсомнія визначається як значний фактор ризику розвитку психічних розладів, особливо розладів настрою [24]. Хронічна інсомнія є не лише медичною, але і значимою соціальною проблемою, призводить до збільшення частоти прогулів на роботі, нещасних випадків на виробництві та дорожньо–транспортних пригод [14, 25, 26]. Цей стан також пов’язаний з підвищеним ризиком рецидиву депресії та алкоголізму, а також побічних ефектів у пацієнтів із хронічним болем. Останні дослідження свідчать про те, що хронічна інсомнія пов’язана з підвищеним ризиком розвитку захворювань серцево–судинної системи, зокрема серцевих нападів та інсульту [14]. Зокрема, інсомнія зі зменшенням тривалості сну є важливим фактором ризику розвитку гіпертонічної хвороби [27, 28].
Відовідно до даних опитування Patient Health Questionnaire, на прийомі у лікаря первинної ланки у пацієнтів поряд зі скаргами на порушення сну досить часто визначаються симптоми тривоги: тривожність, внутрішнє напруження, нервозність, тримтіння, підвищена подразливість тощо [29]. Періодичне відчуття тривоги може бути у кожного в житті, особливо за наявності частих стресів. Однак надмірне відчуття тривоги та занепокоєння, що складно контролюються та перешкоджають повсякденній життєвій активності, є ознакою генералізованого тривожного розладу (ГТР) [30]. Генералізований тривожний розлад належить до захворювань, поширеність якого сягає від 4,3 ± 5,9 % [31]. ГТР діагностують за надмірної тривоги, що втручається у всі сфери життя пацієнта (робота, стосунки, здоров’я) та непокоїть хворого більшість днів протягом щонайменше 6 місяців, супроводжується подразливістю, підвищеною втомлюваністю, проблемами з концентрацією, порушеннями сну [32]. Відповідно до результатів дослідження за участю 14 915 осіб із симптомами інсомії з 4 стран Європи, симптоми тривоги та інсомнії розподілялись так: 40 % опитаних відчували тривогу та інсомнію одночасно, ще 40 % відзначали, що інсомнія розвивалася після появи відчуття тривоги, отже, 80 % опитанних відзначили тісний зв’язок тривоги та інсомнії [33].
Тривога й інсомнія є проблемами зі спільним патогенетичним підґрунтям — дисфункцією ГАМКергічних нейронов. ГАМК — найпотужніший та найпоширеніший гальмівний медіатор мозку, 20 % всіх нейронів ЦНС є ГАМКергічними і 40 % всіх синапсів у ЦНС — синапси до ГАМК, розташовані в усіх ділянках головного мозку, через рецептори ГАМК діють на алкоголь та бензодіазепіни [34]. Дисфункція ГАМКергічної системи за умови тривожних розладів являє собою порушення балансу між гальмівними ГАМКергічними та збуджуючими глутаматергічними нейронами. Такий дисбаланс має нейроанатомічне пояснення: базолатеральна мигдалина (basolateral amygdala complex) і центральне ядро (central nucleus) мигдалеподібного тіла (amygdala) — ділянки мозку, що відповідають за формування емоцій, прийняття рішень та запам’ятовування і взаємодіють між собою через гальмівні ГАМКергічні та активуючі глутаматергічні нейрони [35]. Дія на ГАМКергічні нейрони блокує тривогу, саме на цьому заснована робота бензодіазепінових (BDZ) транквілізаторів.
Отже, з огляду на відомі патогенетичні передумови порушення сну, повязані з тривогою, а також негативний вплив як самого порушення сну, так і його наслідків на організм в цілому, для лікарів пріорітетним є питання ефективного лкування інсомнії. План лікування хворих на хронічну інсомнію повинен ґрунтуватися на всебічній оцінці скарг пацієнта з урахуванням симптомів, пов’язаних зі сном; наявності супутніх медичних та психічних розладів; лікування, що застосовувалося у минулому, лікарських препаратів, які пацієнт отримує нині [5, 36]. Лікування інсомнії має включати рекомендації з приводу гігієни сну, психологічних і поведінкових стратегій (наприклад, когнітивно–поведінкова терапія); використання різноманітних лікарських засобів. Основні рекомендації щодо лікування інсомнії включають поєднання поведінкових і психотерапевтичних стратегій з використанням лікарських препаратів. Вибір щодо медикаментів повинен проводитися з урахуванням інших симптомів, що можуть впливати на розлади сну, супутніх захворювань, статі, репродуктивного статусу, віку, робочого або навчального графіку, способу життя. Зазвичай пацієнтам похилого віку та таким, які мають виражені супутні інвалідизуючі захворювання, призначаються нижчі дози препаратів [14, 36].
Сучасне покоління ліків, схвалених та використовуваних для лікування інсомній, включає різноманіття сполук, що відрізняються за фармакодинамічними та фармакокінетичними характеристиками. Перелік речовин, що приймають пацієнти для більш ефективного сну, можна розділити на 4 основні категорії: 1) препарати, схвалені FDA, що відпускаються за рецептом лікаря; 2) ліки, що відпускаються за рецептом, однак не мають прямих показань для лікування інсомнії, однак застосвуються off–label через наявність можливих снодійних ефектів; 3) затверджені регуляторними агентствами безрецептурні препарати; 4) дієтичні добавки для покращення сну. Найсильнішу, засновану на доказовій базі ефективність мають рецептурні, схвалені для лікування інсомнії, препарати, однак певну ефективність також демонструють добавки, що містять мелатонін [37]. Отже, на сьогодні FDA для лікування інсомнії схвалено низку рецептурних препаратів, включаючи бензодіазепінові і небензодіазепінові препарати, агоністи мелатоніну, рамелтеон, седативний антидепресант доксепін і антагоніст рецептора орексину (сурворексант). Крім того, декілька препаратів схвалено для лікування інсомній, які застосовуються для лікування інших станів, зокрема антидепресанти тразодон і міртазапін. До інших альтернативних (безрецептурних) засобів включені антигістамінні препарати, мелатонін і рослинні препарати, що містять валеріану, пасифлору тощо [38].
Ліки, що затверджені для лікування безсоння, являють 4 основні фармакодинамічні категорії з ключовими механізмами дії, що пов’язані з рецепторами γ–аміномасляної кислоти, мелатоніну, гістаміну або орексину (гіпокретину) [14]. Дія цих ліків заснована на нейромедіаторному впливі на сон і пробудження [39]. Дія на ГАМКергічні нейрони активує процеси підготовки до сну, настання сну і його підтримання, саме це використовується в роботі бензодіазепінових та небензодіазепінових снодійних. Всі бензодіазепінові снодійні є позитивними алостеричними модуляторами ГАМК–відповіді, вони взаємодіють з ГАМК–рецепторами підтипу А і збільшують спорідненість ГАМК до рецепторів, результатом чого є зростання впливу ГАМК на нейрон [5]. ГАМК є найпоширенішим гальмівним нейротрансмітером у центральній нервовій системі. Нейроанатомічно ГАМКергічні нейрони гіпоталамічної ділянки залучені до регуляції режимів «сон — неспання», їх активація веде до седації, швидкого настання сну і його збереження [40]. Настання сну відбувається при активації ГАМКергічних нейронів вентролатеральної і середньої преоптичної зон [41]. Рецепторний комплекс ГАМК є пентамерною трансмембранною структурою з центральним хлоридним іонним каналом. Існує 3 основних типи гальмівних ГАМК–рецепторів: А, В і С, всі вони розташовані трансмембранно. З точки зору лікувальної дії найбільший інтерес викликають швидкі іонотропні рецептори типу А [35]. Всі ГАМК–рецептори, зокрема ГАМК–А, складаються з великої кількості субодиниць (алостеричні), з деякими субодиницями взаємодіють лікарські препарати. Отже, бензодіазепінові препарати взаємодіють зі своєю субодиницею в рецепторі, тобто алостерично модулюють ГАМК–А–рецептор. Крім того, з ГАМК–А взаємодіють небензодіазепінові снодійні, анестетики, антиконвульсанти та інші препарати [42]. Коли агоніст бензодіазепінових рецепторів взаємодіє з окремим сайтом розпізнавання бензодіазепіну в рецепторному комплексі, відбувається посилений вхід іонів хлору з більшою інгібуючою дією за наявності ГАМК [43].
Домінування бензодіазепінових препаратів у рекомендаціях для лікування інсомнії пояснюється їх ефективністю, порівняно невисокою вартістю та знач–ним досвідом застосування. Бензодіазепінові снодійні є пріоритетними для лікування різних варіантів інсомнії: при проблемах з засинанням, підтриманням сну, раннім пробудженням, а також при поєднаному варіанті інсомнії [38]. Ефективність бензодіазепінових препаратів при лікуванні тривоги також не викликає сумнівів, однак останні мають низку негативних властивостей, що обмежує їх застосування, зокрема: через декілька тижнів застосування виникає та стрімко зростає толерантність; бензодіазепінові снодійні препарати викликають залежність, тому тривалість прийому не повинна перевищувати 4 тижні, прийом понад 6 тижнів асоціюється з залежністю; припинення застосування призводить до повернення симптомів; вони здійснюють негативний вплив на когнітивні функції [38, 44, 45].
Неважаючи на те, що дія бензодіазепінових препаратів на ГАМК–рецептори ідеально підходить для лікування інсомнії та тривоги, негативні властивості та побічні ефекти останніх ставлять завдання щодо пошуку препаратів, що не мають таких негативних наслідків [38]. У зв’язку з цим дослідники звернули увагу на деякі флавоноїди, що мають подібну до бензодіазепінових препараів дію. Першим та найбільш вивченим флавоноїдом — лігандом до ГАМК–А–рецептора з доведеною бензодіазепіноподібною дією став кризин (5,7–дигідроксифлавон). Кризин взаємодіє з тією ж субодиницею ГАМК–А–рецептора, що і діазепам, чинить анксіолітичну дію, однак на відміну від останнього не має седативної та міорелаксуючої дії [35]. Основною рослиною — джерелом кризину в світі є Passiflora. Анксіолітична дія Passiflora широко використовувалась протягом багатьох століть і продовжує активно застосовуватись нині для лікування тривоги, інсомнії, наслідків зловживання опіатами, невралгії, судом та інших станів. Було показано, що численні терапевтичні ефекти Passiflora обумовлені модулюючою дією на ГАМКергічну систему, включаючи афінність до ГАМК–А– та ГАМК–В–рецепторів, а саме до сайту ГАМК–А–рецептора, що також зв’язується з бензодіазепіном флунітразепамом [46].
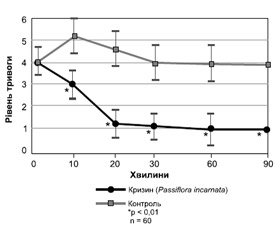
Було показано, що заспокійлива дія Passiflora повязана з активністю флавоноїдів, насамперед кризину [47]. Після прийому кризин активно всмоктується і потім перетворюється в 2 активних метаболіти: кризин–7–сульфат і кризин–7–глюкоранід. Кризин підходить для лікування пацієнтів із поєднанням тривоги та інсомнії, оскільки впливає на ГАМК–А–рецептор, не викликає седації і міорелаксації та швидко діє. Дія кризину на рецептори ГАМК–А є дозозалежною: підвищення дози призводить до зростання часу та сили дії препарату. Флавоноїд кризин забезпечує дозозалежну модуляцію ГАМК–рецепторів і швидке зниження тривоги, що доведено в подвійному сліпому плацебо–контрольованому дослідженні, за умови його використання в премедикації за півтори години до хірургічної операції. Авторами було показано, що екстракт Passiflora порівняно з плацебо швидко знижував тривожність вже через 10 хвилин із максимальною дією на 30–й хвилині та вірогідно кращим ефектом, що тривав понад 1,5 години (рис. 2). При цьому як екстракт Passiflora, так і плацебо не впливали на відновлення мислення та моторики у пацієнтів [48].
В іншому дослідженні на щурах також була показана анксіолітична дія кризину порівняно з діазепамом [49].
Останнім часом зростає кількість пацієнтів та лікарів, які все частіше використовують рослинні препарати як додатково до хімічних препаратів, так і як самостійні засоби, оскільки останні, з огляду на їх кращий профіль безпеки, переносимість, завжди розглядалися як м’яка та безпечна альтернатива синтетичним препаратам. На сучасному фармакологічному ринку значна частина фармакологічних препаратів є або натуральними подуктами або дериватами натуральних продуків [50]. До таких препаратів належить Валео–Дорм Дуо, що забезпечує якісно новий комплексний подхід для лікування пацієнтів із тривогою та інсомнією. Препарат Валео–Дорм Дуо є комбінацією з двох компонентів у різних блістерах — Relax и Sleep. Комплекс фітофлавоноїдів (кризину) забезпечує через ГАМК–рецептори потужну анксіолітичну дію в капсулі Relax. Нейрогормон мелатонін в капсулі Sleep — стимулятор МТ1– и МТ2–рецепторов, сприяє відновленню циркадних ритмів і ефективному здоровому сону. Потужний анксіолітичний ефект препарату Валео–Дорм Дуо забезпечується інноваційною методикою екстракції фітофлавоноїдів з максимальною концентрацією фракції кризину. Цей процес є своє–рідним know how заводу Polisano, де виробляється лінія Валео. Саме флавоноїд кризин забезпечує дозозалежну модуляцію ГАМК–рецепторів і швидке зниження тривоги, подібно до дії бензодіазепінів, однак не викликаючи звикання та залежності. Отже, застосування препарату Валео–Дорм Дуо дозволяє розірвати порочне коло за умови поєднання порушення сну та тривоги. З огляду на гарний профіль безпеки, добру переносимість, відсутність міорелаксуючого впливу та залежності препарат може бути рекомендованим для широкого застосування у лікуванні пацієнтів із коморбідністю тривоги та інсомнії.
Конфлікт інтересів. Не заявлений.

/48-1.jpg)
/49-1.jpg)
/51-1.jpg)