Международный эндокринологический журнал Том 15, №4, 2019
Вернуться к номеру
Стан мінеральної щільності кісткової тканини у чоловіків, хворих на первинний гіпотиреоз
Авторы: Крицький Т.І.
Тернопільський національний медичний університет імені І.Я. Горбачевського, м. Тернопіль, Україна
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
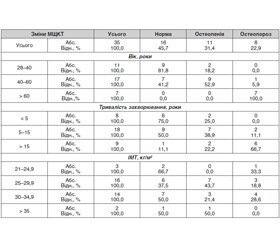
Актуальність. Питання про вплив гіпотиреозу на стан кісткової тканини вивчене недостатньо, зважаючи на незначне число досліджень. Крім того, встановити вплив зниженої функції щитоподібної залози на стан міцності кістки нелегко у зв’язку з тим, що ці хворі зазвичай похилого віку і мають багато додаткових чинників розвитку остеопорозу. Мета дослідження — оцінити стан мінеральної щільності кісткової тканини (МЩКТ) у чоловіків, хворих на гіпотиреоз. Матеріали та методи. Під спостереженням перебувало 35 чоловіків, хворих на первинний гіпотиреоз, віком від 28 до 69 років. Тривалість захворювання (час від моменту встановлення діагнозу і початку замісної терапії препаратами тиреоїдних гормонів) становила від 3 до 26 років. Середньодобова доза левотироксину (LТ4), яку отримували пацієнти, — 125,5 ± 16,5 мкг. Хворі перебували в стані компенсації (відсутність скарг і нормальний рівень тиреотропного гормону на тлі лікування LТ4). До контрольної групи ввійшли 25 здорових, клінічно еутиреоїдних чоловіків віком від 25 до 49 років. Результати. В 11 (31,4 %) обстежених хворих виявлена остеопенія різного ступеня тяжкості, у 8 (22,9 %) пацієнтів діагностований остеопороз, у решти 16 (45,7 %) МЩКТ перебувала в межах норми. При порівнянні остеоденситограм пацієнтів різних вікових груп виявлено, що з віком частота і тяжкість випадків зниження кісткової щільності збільшується. Найбільш виражений негативний вплив на щільність кісткової тканини у хворих на гіпотиреоз має тривалість захворювання. Хоча частота випадків остеопеній у групі хворих з тривалістю захворювання від 5 до 15 років більша (55 %), ніж у пацієнтів з тривалістю захворювання понад 15 років (41,7 %), проте остеопороз у пацієнтів із більшою тривалістю захворювання спостерігається в 2,5 раза частіше, ніж в осіб з терміном хвороби 5–15 років. Висновки. Порушення мінеральної щільності кісткової тканини, що проявляються розвитком остеопенії та остеопорозу, спостерігаються у 54,3 % чоловіків, хворих на первинний гіпотиреоз. Вираженість змін мінеральної щільності кісткової тканини прямо пропорційно залежить від віку, тривалості замісної терапії препаратами тиреоїдних гормонів і обернено пропорційно — від індексу маси тіла.
Актуальность. Вопрос о влиянии гипотиреоза на состояние костной ткани изучен недостаточно, учитывая незначительное число исследований. Кроме того, установить влияние пониженной функции щитовидной железы на состояние прочности кости нелегко в связи с тем, что эти больные, как правило, пожилого возраста и имеют много дополнительных факторов развития остеопороза. Цель исследования — оценить состояние минеральной плотности костной ткани (МПКТ) у мужчин, больных гипотиреозом. Материалы и методы. Под наблюдением находилось 35 мужчин, больных первичным гипотиреозом, в возрасте от 28 до 69 лет. Длительность заболевания (время от момента установления диагноза и начала заместительной терапии препаратами тиреоидных гормонов) составляла от 3 до 26 лет. Среднесуточная доза левотироксина (LТ4), которую получали пациенты, — 125,5 ± 16,5 мкг. Больные находились в состоянии компенсации (отсутствие жалоб и нормальный уровень тиреотропного гормона на фоне лечения LТ4). В контрольную группу вошли 25 здоровых, клинически эутиреоидных мужчин в возрасте от 25 до 49 лет. Результаты. У 11 (31,4 %) обследованных больных выявлена остеопения различной степени тяжести, у 8 (22,9 %) пациентов диагностирован остеопороз, у остальных 16 (45,7 %) МПКТ находилась в пределах нормы. При сравнении остеоденситограмм пациентов разных возрастных групп выявлено, что с возрастом частота и тяжесть случаев снижение костной плотности увеличивается. Наиболее выраженное негативное влияние на плотность костной ткани у больных гипотиреозом имеет продолжительность заболевания. Хотя частота случаев остеопений в группе больных с длительностью заболевания от 5 до 15 лет больше (55 %), чем у пациентов с длительностью заболевания более 15 лет (41,7 %), однако остеопороз у пациентов с большей длительностью заболевания наблюдается в 2,5 раза чаще, чем у лиц со сроком болезни 5–15 лет. Выводы. Нарушения минеральной плотности костной ткани, проявляющиеся развитием остеопении и остеопороза, наблюдаются у 54,3 % мужчин, больных первичным гипотиреозом. Выраженность изменений минеральной плотности костной ткани прямо пропорционально зависит от возраста, продолжительности заместительной терапии препаратами тиреоидных гормонов и обратно пропорционально — от индекса массы тела.
Background. The issue of hypothyroidism effect on bone tissue is underinvestigated, due to the small number of studies. In addition, it’s not easy to determine the effect of reduced thyroid function on bone strength due to the fact that these patients are usually elderly and have many additional factors for the development of osteoporosis. The purpose of the study is to assess the status of bone mineral density (BMD) in men with hypothyroidism. Materials and methods. We have examined 35 men with primary hypothyroidism aged 28–69 years. Duration of disease (from the time of diagnosis and initiation of thyroid hormone replacement therapy) was 3 to 26 years. The average daily dose of levothyroxine was 125.5 ± 16.5 μg. Patients were in a state of compensation (no complaints and a normal level of thyroid-stimulating hormone on the background of hormone therapy). The control group consisted of 25 healthy, clinically euthyroid men aged 25–49 years. Results. Osteopenia of varying severity was detected in 11 (31.4 %), osteoporosis — in 8 (22.9 %) patients, and in the remaining 16 (45.7 %) persons, BMD was within normal limits. When comparing bone density graphs in patients of different age groups, it was found that with age, the frequency and severity of bone loss increases. Duration of disease has the most significant negative effect on the BMD in patients with hypothyroidism. Although the incidence of osteopenia in the group of patients with disease duration from 5 to 15 years is greater (55.0 %) than in persons with disease duration of more than 15 years (41.7 %), but osteoporosis is 2.5 times more likely in patients with longer duration of disease than in people with disease duration of 5–15 years. Conclusions. Violations of bone mineral density, which are manifested in the development of osteopenia and osteoporosis, are observed in 54.3 % of men with primary hypothyroidism. Severity of changes in bone mineral density is directly proportional to the age, duration of thyroid hormone replacement therapy and inversely proportional to the body mass index.
гіпотиреоз; мінеральна щільність кісткової тканини; рентгенівська денситометрія
гипотиреоз; минеральная плотность костной ткани; рентгеновская денситометрия
hypothyroidism; bone mineral density; X-ray densitometry
Вступ
Матеріали та методи
Результати
Обговорення
Висновки
- Sharma B, Prakash V, Agrawal N, Singh S. Prevalence of male osteoporosis in India. Indian J Endocrinol Metab. 2012;16:S519.
- Povoroznjuk VV, Dzerovich NI, Karasevskaya TA. Bone mineral density in Ukrainian women of different age. Ann N Y Acad Sci. 2007 Nov;1119:243-52. doi: 10.1196/annals.1404.019.
- Williams GR, Bassett JHD. Thyroid diseases and bone health. J Endocrinol Invest. 2018 Jan;41(1):99-109. doi: 10.1007/s40618-017-0753-4.
- Bassett JH, Williams GR. Role of thyroid hormones in skeletal development and bone maintenance. Endocr Rev. 2016 Apr;37(2):135-87. doi: 10.1210/er.2015-1106.
- Kravchenko VI, Postol SV. Incidence of thyroid pathology in Ukraine. Mìžnarodnij endokrinologìčnij žurnal. 2011;3(35):26-31. (in Ukrainian).
- Flynn RW, Bonellie SR, Jung RT, MacDonald TM, Morris AD, Leese GP. Serum thyroid-stimulating hormone concentration and morbidity from cardiovascular disease and fractures in patients on long-term thyroxine therapy. J Clin Endocrinol Metab. 2010 Jan;95(1):186-93. doi: 10.1210/jc.2009-1625.
- Vestergaard P, Rejnmark L, Mosekilde L. Influence of hyper- and hypothyroidism, and the effects of treatment with antithyroid drugs and levothyroxine on fracture risk. Calcif Tissue Int. 2005;77(3):139-344. doi: 10.1007/s00223-005-0068-x.
- Wirth CD, Blum MR, da Costa BR, et al. Subclinical thyroid dysfunction and the risk for fractures: a systematic review and meta-analysis. Ann Intern Med. 2014 Aug 5;161(3):189-99. doi: 10.7326/M14-0125.
- Grimnes G, Emaus N, Joakimsen RM, Figenschau Y, Jorde R. The relationship between serum TSH and bone mineral density in men and postmenopausal women: the Tromso study. Thyroid. 2008 Nov;18(11):1147-55. doi: 10.1089/thy.2008.0158.
- Pankiv IV. Effect of vitamin D supplementation on insulin resistance in patients with hypothyroidism. Mìžnarodnij endokrinologìčnij žurnal. 2017;13(6):455-458. doi: 10.22141/2224-0721.13.6.2017.112892.
- Tárraga López PJ, López CF, de Mora FN et al. Osteoporosis in patients with subclinical hypothyroidism treated with thyroid hormone. Clin Cases Miner Bone Metab. 2011;8(3):44-48.
- Noh HM, Park YS, Lee J, Lee W. A cross-sectional study to examine the correlation between serum TSH levels and the osteoporosis of the lumbar spine in healthy women with normal thyroid function. Osteoporos Int. 2015 Mar;26(3):997-1003. doi: 10.1007/s00198-014-2906-z.
- Svare A, Nilsen TI, Asvold BO, et al. Does thyroid function influence fracture risk? Prospective data from the HUNT2 study, Norway. Eur J Endocrinol. 2013 Oct 23;169(6):845-52. doi: 10.1530/EJE-13-0546.
- Kaminskyi OV, Pankiv VI, Pankiv IV, Afanasyev DE. Vitamin D content in population of radiologically contaminated areas in Chernivtsi region (pilot project). Probl Radiac Med Radiobiol. 2018 Dec;23:442-451. doi: 10.33145/2304-8336-2018-23-442-451.

/324-1.jpg)
/324-2.jpg)
/325-1.jpg)