Журнал «Медицина неотложных состояний» №6(101), 2019
Вернуться к номеру
Частота і фактори розвитку післяопераційної інсомнії
Авторы: Бодулєв О.Ю., Шкурупій Д.А.
Українська медична стоматологічна академія, м. Полтава, Україна
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
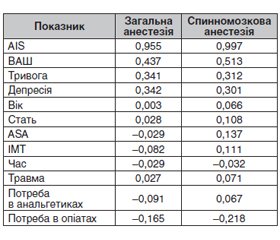
Актуальність. Щорічне зростання кількості хірургічних втручань та широта фізіологічних впливів порушення сну в післяопераційному періоді роблять проблему інсомнії актуальною для сучасної анестезіології. Мета дослідження: аналіз поширеності післяопераційної інсомнії та факторів ризику її розвитку, пов’язаних із методом анестезіологічного забезпечення. Матеріали та методи. Двісті пацієнтів, які перенесли ортопедичне чи хірургічне втручання, були розподілені на групи залежно від виду анестезії. Проводилась оцінка якості сну, рівня болю, тривоги, депресії, потреби в анальгетиках. Результати. Загальна частота розвитку післяопераційних порушень сну становила 72,08 %, серед яких легка інсомнія дорівнювала 42,64 %, інсомнія середньої тяжкості — 18,78 % і тяжка інсомнія — 10,66 %. Розподіл по групах становив: у групі загальної анестезії (ЗА) легкої інсомнії — 44,44 %, інсомнії середньої тяжкості — 19,75 % і тяжкої інсомнії — 12,35 %; у групі спинномозкової анестезії (СМА) легкої інсомнії — 40,34 %, інсомнії середньої тяжкості — 17,65 % і тяжкої інсомнії — 11,76 %. Різниця між групами не досягла рівня статистичної вірогідності. В обох групах виявлено зв’язок інсомнії з вираженістю післяопераційного болю. У групі ЗА — r = 0,437; у групі СМА — r = 0,513. Також в обох групах спостерігалась позитивна кореляція рівня тривожності (rЗА = 0,341; rСМА = 0,312) та депресії (rЗА = 0,342; rСМА = 0,301). У групі CМА виявлялась негативна кореляція розвитку інсомнії з післяопераційним використанням наркотичних анальгетиків (r = –0,218), у групі ЗА сила зв’язку не досягла статистично значимого показника (r = –0,165). Висновки. Інсомнія є частим післяопераційним ускладненням. Основними факторами, що провокують її розвиток, є високий рівень болю, тривожності та депресії у післяопераційному періоді, використання опіоїдних анальгетиків у схемі післяопераційного знеболювання. Регіональні соціокультурні особливості не мають суттєвого впливу на фактори ризику та є тотожними для інших досліджених популяцій.
Актуальность. Ежегодный рост количества хирургических вмешательств и широта физиологических воздействий нарушения сна в послеоперационном периоде делают проблему инсомнии актуальной для современной анестезиологии. Цель исследования: анализ распространенности послеоперационной инсомнии и факторов риска ее развития, связанных с методом анестезиологического обеспечения. Материалы и методы. Двести пациентов, перенесших ортопедическое или хирургическое вмешательство, были распределены на группы в зависимости от вида анестезии. Проводилась оценка качества сна, уровней боли, тревоги, депрессии, потребности в анальгетиках. Результаты. Общая частота развития послеоперационных нарушений составила 72,08 %, среди которых легкая инсомния достигала 42,64 %, инсомния средней тяжести — 18,78 % и тяжелая инсомния — 10,66 %. Распределение по группам составило: в группе общей анестезии (ОА) легкой инсомнии — 44,44 %, инсомнии средней тяжести — 19,75 % и тяжелой инсомнии — 12,35 %; в группе спинномозговой анестезии (СМА) легкой инсомнии — 40,34 %, инсомнии средней тяжести — 17,65 % и тяжелой инсомнии — 11,76 %. Разница между группами не достигла уровня статистической достоверности. В обеих группах выявлена связь инсомнии с выраженностью послеоперационной боли. В группе ОА — r = 0,437; в группе СМА — r = 0,513. Также в обеих группах наблюдалась положительная корреляция уровня тревожности (rОА = 0,341; rСМА = 0,312) и депрессии (rОА = 0,342; rСМА = 0,301). В группе CМА наблюдалась отрицательная корреляция развития инсомнии с послеоперационным использованием наркотических анальгетиков (r = –0,218), в группе ОА корреляция не достигла статистически значимого уровня (r = –0,165). Выводы. Инсомния является частым послеоперационным осложнением. Основными факторами, провоцирующими ее развитие, являются высокий уровень боли, тревожности и депрессии в послеоперационном периоде, использование опиоидных анальгетиков в схеме послеоперационного обезболивания. Региональные социокультурные особенности не имеют существенного влияния на факторы риска и тождественны для других исследованных популяций.
Background. The annual increase in the number of surgeries and significant physiological effects of sleep disorders in the postoperative period make the problem of insomnia relevant for modern anesthesiology. The purpose of the study was to analyse the prevalence of postoperative insomnia and anesthesia-associated risk factors for its development. Materials and methods. Two hundred patients undergoing orthopedic or general surgical interventions were divided into groups, depending on the type of anesthesia. The quality of sleep, the level of pain, anxiety, depression, the need for analgesics were evaluated. Results. The overall incidence of postoperative sleep disorders was 72.08 %, including: mild insomnia — 42.64 %, moderate insomnia — 18.78 %, and severe insomnia — 10.66 %. The distribution by groups was as follows: in the group of general anesthesia (GA): mild insomnia — 44.44 %, moderate insomnia — 19.75 % and severe insomnia — 12.35 %; in the group of spinal anesthesia (SA): mild insomnia — 40.34 %, moderate insomnia — 17.65 % and severe insomnia — 11.76 %. The difference between the groups was not statistically significant. Both groups had an association of insomnia with the severity of postoperative pain. In the GA group, r = 0.437; in the SA group, r = 0.513. In both groups, there also was a positive correlation of anxiety (rGA = 0.341; rSA = 0.312) and depression (rGA = 0.342; rSA = 0.301). In the SA group, there was a negative correlation of insomnia development with postoperative use of narcotic analgesics (r = –0.218). Conclusions. Insomnia is a common postoperative complication. The main factors that provokes it development are: high level of pain, anxiety and depression in the postoperative period, the use of postoperative opioids. Regional socio-cultural characteristics don’t have a significant effect on risk factors.
анестезія; сон; періопераційна інсомнія
анестезия; сон; периоперационная инсомния
anesthesia; sleep; perioperative insomnia
Вступ
Матеріали та методи
Результати
/95_2.jpg)
Обговорення
Висновки
1. Гречишкіна Н.В. Захворюваність населення України: аналіз змін протягом 2003–2013 рр. Вісник проблем біології і медицини. 2015. Вип. 4(1). С. 249-254.
2. Boduliev O., Sorokina O. Validation of the Richards-Campbell Sleep Questionnaire in postoperative patients. European Journal of Anaesthesiology. 2019 Jun. 33(e-Sup 54). 306.
3. Lallukka T., Podlipskytė A., Sivertsen B., et al. Insomnia symptoms and mortality: a register-linked study among women and men from Finland, Norway and Lithuania. Journal of Sleep Research. 2016 Feb. 25(1). 96-103. doi: 10.1111/jsr.12343. PMID: 26420582.
4. Vlisides P., Avidan M. Recent Advances in Preventing and Managing Postoperative Delirium. F1000Res. 2019 May 1. 8. F1000 Faculty Rev-607. doi: 10.12688/f1000research.16780.1. PubMed PMID: 31105934; PubMed Central PMCID: PMC6498743.
5. Bathgate C.J., Fernandez-Mendoza J. Insomnia, Short Sleep Duration, and High Blood Pressure: Recent Evidence and Future Directions for the Prevention and Management of Hypertension. Curr. Hypertens. Rep. 2018 May 19. 20(6). 52. doi: 10.1007/s11906-018-0850-6. PMID: 29779139.
6. DePietro R.H., Knutson K.L., Spampinato L., Anderson S.L., Meltzer D.O., Van Cauter E., Arora V.M. Association Between Inpatient Sleep Loss and Hyperglycemia of Hospitalization. Diabetes Care. 2017 Feb. 40(2). 188-193. doi: 10.2337/dc16-1683. Epub 2016 Nov 30. PubMed PMID: 27903614. PubMed Central PMCID: PMC5250691.
7. Miner S.E., Pahal D., Nichols L., Darwood A., Nield L.E., Wulffhart Z. Sleep Disruption is Associated with Increased Ventricular Ectopy and Cardiac Arrest in Hospitalized Adults. Sleep. 2016 Apr 1. 39(4). 927-35. doi: 10.5665/sleep.5656. PubMed PMID: 26715226; PubMed Central PMCID: PMC4791626.
8. Dolan R., Huh J., Tiwari N., Sproat T., Camilleri-Brennan J. A prospective analysis of sleep deprivation and disturbance in surgical patients. Ann. Med. Surg. (Lond). 2016 Jan 6. 6. 1-5. doi: 10.1016/j.amsu.2015.12.046. PubMed PMID: 26909151; PubMed Central PMCID: PMC4735557.
9. Chattu V.K., Sakhamuri S.M., Kumar R., Spence D.W., BaHammam A.S., Pandi-Perumal S.R. Insufficient Sleep Syndrome: Is it time to classify it as a major noncommunicable disease? Sleep Sci. 2018 Mar-Apr. 11(2). 56-64. doi: 10.5935/1984-0063.20180013. PubMed PMID: 30083291; PubMed Central PMCID: PMC6056073.
10. Ho A., Raja B., Waldhorn R., Baez V., Mohammed I. New onset of insomnia in hospitalized patients in general medical wards: incidence, causes, and resolution rate. J. Community Hosp. Intern. Med. Perspect. 2017 Oct 18. 7(5). 309-313. doi: 10.1080/20009666.2017.1374108. PubMed PMID: 29147474; PubMed Central PMCID: PMC5676971.
11. Chiu H.Y., Chang L.Y., Hsieh Y.J., Tsai P.S. A meta-analysis of diagnostic accuracy of three screening tools for insomnia. Journal of Psychosomatic Research. 2016 Aug. 87. 85-92. doi: 10.1016/j.jpsychores.2016.06.010. Epub 2016 Jun 25. PMID: 27411756.
12. Enomoto K., Adachi T., Yamada K., Inoue D., Nakanishi M., Nishigami T., Shibata M. Reliability and validity of the Athens Insomnia Scale in chronic pain patients. J. Pain. Res. 2018 Apr 16. 11. 793-801. doi: 10.2147/JPR.S154852. PubMed PMID: 29713192; PubMed Central PMCID: PMC5907892.
13. Krenk L., Jennum P., Kehlet H. Postoperative sleep disturbances after zolpidem treatment in fast-track hip and knee replacement. J. Clin. Sleep Med. 2014 Mar 15. 10(3). 321-6. doi: 10.5664/jcsm.3540. PubMed PMID: 24634631; PubMed Central PMCID: PMC3927439.
14. Latif A., Shamsher Khan R.M., Nawaz K. Depression and anxiety in patients undergoing elective and emergency surgery: Cross-sectional study from Allama Iqbal Memorial Teaching Hospital, Sialkot. J. Pak. Med. Assoc. 2017 Jun. 67(6). 884-888.
15. Arakelian E., Färdig M., Nyholm L Nurses anaesthetists' versus patients' assessment of anxieties in an ambulatory surgery setting. Journal of Perioperative Practice. 2019 Mar 19:1750458919838198. doi: 10.1177/1750458919838198. [Epub ahead of print] PMID: 30888940.
16. Deflandre E., Degey S., Brichant J.F., et al. Obesity Surgery. 2017. 27. 716. https://doi.org/10.1007/s11695-016-2352-4 PMID: 27599985.
17. Jaffe A. Richard, Samuels I. Stanley. Anesthesiologist's Manual of Surgical Procedures, 5 ed. Lippincott Williams & Wilkins, 2014. Р. 2626.
18. Su X., Wang D.X. Improve postoperative sleep: what can we do? Curr. Opin. Anaesthesiol. 2018 Feb. 31(1). 83-88. doi: 10.1097/ACO.0000000000000538. PubMed PMID: 29120927; PubMed Central PMCID: PMC5768217.
19. Boyko Y., Jennum P., Toft P. Sleep quality and circadian rhythm disruption in the intensive care unit: a review. Nat. Sci Sleep. 2017 Nov 10. 9. 277-284. doi: 10.2147/NSS.S151525. PubMed PMID: 29184454; PubMed Central PMCID: PMC5689030.
20. Sterniczuk R., Rusak B., Rockwood K. Sleep disturbance in older ICU patients. Clin. Interv. Aging. 2014 Jun 23. 9. 969-77. doi: 10.2147/CIA.S59927. PubMed PMID: 25018625; PubMed Central PMCID: PMC4075232.

/94.jpg)
/95.jpg)