Журнал «Медицина неотложных состояний» Том 16, №5, 2020
Вернуться к номеру
Діафрагм-протективна штучна вентиляція легень на етапі відлучення від респіраторної терапії в дітей
Авторы: Філик О.В.
Львівський національний медичний університет імені Данила Галицького, м. Львів, Україна
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
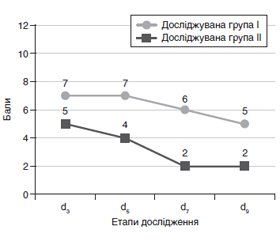
Актуальність. Штучна вентиляція легень (ШВЛ) у значної частини пацієнтів може спричиняти діафрагмальну дисфункцію, яку пов’язують з несприятливими результатами лікування, тривалим відлученням від респіраторної терапії та тривалим перебуванням у відділенні інтенсивної терапії. Метою нашого дослідження було встановити ефективність діафрагм-протективної стратегії на додачу до легенево-протективної стратегії при проведенні відлучення від ШВЛ у дітей. Робочою була гіпотеза, що проведення діафрагм-протективної та легенево-протективної стратегій ШВЛ не впливатиме на рівень диспное, тривалість відлучення від ШВЛ, тривалість перебування у відділенні інтенсивної терапії. Матеріали та методи. Нами проведено проспективне когортне одноцентрове дослідження у відділенні анестезіології з ліжками інтенсивної терапії КНП «Львівська обласна дитяча клінічна лікарня «ОХМАТДИТ». До дослідження було включено 89 пацієнтів віком від 1 міс. до 18 років. Всі пацієнти були розподілені випадковим чином на 2 групи (за допомогою сервісу random.org). До І групи увійшли пацієнти, в яких застосовували легенево-протективну стратегію ШВЛ, до ІІ групи — пацієнти, в яких застосовували легенево-протективну та діафрагм-протективну стратегії ШВЛ. До аналізу даних включено 82 пацієнти. Ми вивчали показники функції діафрагми (фракцію її стоншення й амплітуду рухів), показники кислотно-лужної рівноваги крові. Нами було проаналізовано рівень диспное за шкалою D-VAS для пацієнтів 6–18 років, частоту успішного відлучення від ШВЛ (відсутність потреби проводити ШВЛ впродовж понад 48 год від моменту екстубації пацієнта та припинення механічної підтримки його дихання), а також тривалість проведення ШВЛ та тривалість госпіталізації у відділенні інтенсивної терапії. Результати. В нашому дослідженні встановлено, що в І групі успішно відлучилися від ШВЛ 72,1 % пацієнтів, тоді як у ІІ групі — 86,8 % (p = 0,05). Тривалість проведення ШВЛ була вищою в ІІ групі пацієнтів порівняно з І групою і становила 19,4 ± 2,6 та 23,1 ± 2,2 дня відповідно (p = 0,12). Таке збільшення тривалості ШВЛ серед пацієнтів ІІ групи варто інтерпретувати разом з показником успішності відлучення від ШВЛ, що був вищим у даній групі хворих. Можна припустити, що більшу клінічну цінність для пацієнта мала успішність відлучення, аніж власне тривалість ШВЛ, проте таке трактування потребує подальших досліджень. Тривалість госпіталізації у відділенні інтенсивної терапії була вищою серед пацієнтів І групи порівняно з ІІ групою та становила 29,2 ± 3,1 та 26,5 ± 3,6 дня відповідно (p = 0,06). Висновки. Комплексний підхід на етапі відлучення від ШВЛ, що включає проведення діафрагм-протективної стратегії на додачу до легенево-протективної, дозволяє зменшити частоту диспное у пацієнтів, підвищити ймовірність успішного відлучення від штучної вентиляції легень та зменшити час перебування пацієнта у відділенні інтенсивної терапії.
Актуальность. Искусственная вентиляция легких (ИВЛ) у значительной части пациентов может вызывать диафрагмальную дисфункцию, которую связывают с неблагоприятными результатами лечения, длительным отлучением от респираторной терапии и длительным пребыванием в отделении интенсивной терапии. Целью исследования было установить эффективность диафрагм-протективной стратегии в дополнение к легочно-протективной стратегии при проведении отлучения от ИВЛ у детей. Рабочей была гипотеза, что проведение диафрагм-протективной и легочно-протективной стратегий ИВЛ не будет влиять на уровень диспноэ, продолжительность отлучения от ИВЛ, длительность пребывания в отделении интенсивной терапии. Материалы и методы. Нами проведено проспективное когортное одноцентровое исследование в отделении анестезиологии с койками интенсивной терапии КНП «Львовская областная детская клиническая больница «ОХМАТДЕТ». В исследование было включено 89 пациентов в возрасте от 1 мес. до 18 лет. Все пациенты было разделены случайным образом на 2 группы (с помощью сервиса random.org). В I группу вошли пациенты, у которых применяли легочно-протективную стратегию ИВЛ, во II группу — пациенты, у которых применяли легочно-протективную и диафрагм-протективную стратегии ИВЛ. В анализ данных включены 82 пациента. Мы изучали показатели функции диафрагмы (фракцию ее истончения и амплитуду движений), показатели кислотно-щелочного равновесия крови. Нами были проанализированы уровень диспноэ по шкале D-VAS для пациентов 6–18 лет, частота успешного отлучения от ИВЛ (отсутствие необходимости проводить ИВЛ в течение более 48 часов с момента экстубации пациента и прекращение механической поддержки его дыхания), а также длительность проведения ИВЛ и длительность госпитализации в отделении интенсивной терапии. Результаты. В нашем исследовании установлено, что в І группе были успешно отлучены от ИВЛ 72,1 % пациентов, тогда как во II группе — 86,8 % (p = 0,05). Продолжительность проведения ИВЛ была большей во II группе пациентов по сравнению с I группой и составила 19,4 ± 2,6 и 23,1 ± 2,2 дня соответственно (p = 0,12). Такое увеличение продолжительности ИВЛ у пациентов II группы следует интерпретировать вместе с показателем успешности отлучения от ИВЛ, который был выше в данной группе больных. Можно предположить, что большую клиническую ценность для пациента имел факт успешного отлучения, чем собственно длительность ИВЛ, однако такая трактовка результатов исследования требует дальнейшего изучения. Продолжительность госпитализации в отделении интенсивной терапии была выше среди пациентов I группы по сравнению со II группой и составила 29,2 ± 3,1 и 26,5 ± 3,6 дня соответственно (p = 0,06). Выводы. Комплексный подход на этапе отлучения от ИВЛ, включая проведение диафрагм-протективной стратегии в дополнение к легочно-протективной, позволяет уменьшить частоту диспноэ у пациентов, повысить вероятность успешного отлучения от искусственной вентиляции легких и сократить время пребывания пациента в отделении интенсивной терапии.
Background. Mechanical ventilation (MV) can cause diaphragm dysfunction in a significant proportion of patients, which is associated with adverse outcomes, prolonged weaning from MV, and prolonged stay at the intensive care unit (ICU). The purpose of the study was to determine the effectiveness of the diaphragm-protective strategy in addition to the lung-protective strategy during weaning from MV in children. The study hypothesis was that the implementation of diaphragm-protective strategy in addition to lung-protective strategy will not affect the level of dyspnea, the duration of weaning from MV, the length of stay in the ICU. Materials and methods. We conducted a prospective cohort single-center study at the Department of Anesthesiology and Intensive Care at Lviv Regional Children’s Clinical Hospital “OHMATDYT”. The study included 89 patients aged 1 month — 18 years. All patients were randomly divided into 2 groups (using random.org). Group I included people who received lung-protective ventilation strategy, group II — those who received diaphragm-protective in addition to lung-protective ventilation strategy. Eighty-two patients were included in the data analysis. We studied indicators of diaphragm function (thickening fraction and amplitude of movements), parameters of acid-base balance. We analyzed the level of dyspnea according to the visual analogue scale for dyspnea in patients aged 6–18 years, frequency of successful weaning from MV (no need in MV for more than 48 h from the time of patient’s extubation and stopping any ventilation support), as well as the duration of MV and duration of stay in the ICU. Results. Our study found that 72.1 % of patients in the group I were successfully weaned from MV, while in the group II only 86.8 % were weaned (p = 0.05). The duration of MV was higher in group II compared to group I and was 19.4 ± 2.6 days and 23.1 ± 2.2 days, respectively (p = 0.12). Such an increase in the duration of MV in patients of group II should be interpreted together with the rate of successful weaning from MV, which was higher in this group of patients. It can be assumed that the fact of successful weaning is more clinically valuable for the patient than the duration of MV itself; however, such interpretation of the research results requires further studies. The duration of stay in the ICU was higher in group I compared to group II and was 29.2 ± 3.1 days and 26.5 ± 3.6 days, respectively (p = 0.06). Conclusions. A comprehensive approach at the stage of weaning from MV, which includes the diaphragm-protective strategy in addition to the lung-protective strategy, might reduce the incidence of dyspnea in patients, increase the likelihood of successful weaning and reduce the length of stay in the ICU.
діафрагм-протективна штучна вентиляція легень; відлучення від штучної вентиляції легень; діти
диафрагм-протективная искусственная вентиляция легких; отлучение от искусственной вентиляции легких; дети
diaphragm-protective mechanical ventilation; weaning from mechanical ventilation; children
Вступ
Матеріали та методи
Результати та обговорення
/59.jpg)
Висновки
- Dres M., Demoule A. Monitoring diaphragm function in the ICU. Current Opinion in Critical Care. 2020. 26 (1). 18-25. doi: 10.1097/MCC.0000000000000682.
- Vaporidi K. NAVA and PAV+ for lung and diaphragm protection. Current Opinion in Critical Care. 2020. 26 (1). 41-46. doi: 10.1097/MCC.0000000000000684.
- Khemani R.G., Hotz J.C., Sward K.A., Newth C.J.L. The role of computer-based clinical decision support systems to deliver protective mechanical ventilation. Current Opinion in Critical Care. 2020. 26 (1). 73-81. doi: 10.1097/MCC.0000000000000688.
- Spiesshoefer J., Henke C., Herkenrath S.D. Noninvasive prediction of twitch transdiaphragmatic pressure: insights from spirometry, diaphragm ultrasound, and phrenic nerve stimulation studies. Respiration. 2019. 98. 301-311.
- Dres M., Demoule A. Diaphragm dysfunction during weaning from mechanical ventilation: an underestimated phenomenon with clinical implications. Crit. Care. 2018. 22. 73.
- Guimarães-Costa R., Similowski T., Rivals I. et al. Human diaphragm atrophy in amyotrophic lateral sclerosis is not predicted by routine respiratory measures. Eur. Respir. J. 2019. 53. pii: 1801749. doi: 10.1183/13993003.01749-2018.
- Laveneziana P., Albuquerque A., Aliverti A. et al. ERS statement on respiratory muscle testing at rest and during exercise. Eur. Respir. J. 2019. 53. 1801214.
- Mahmood S., Pinsky M. Heart-lung interactions during mechanical ventilation: the basics. Annals of Translational Medicine. 2018. 6 (18). 349. doi: 10.21037/atm.2018.04.29.
- Schmidt M., Demoule A., Polito A. et al. Dyspnea in mechanically ventilated critically ill patients. Crit. Care Med. 2011. 39. 2059-2065.
- Nascimento M.S., Prado C., Troster E.J. et al. Risk factors for post-extubation stridor in children: the role of orotracheal cannula. Einstein (São Paulo) [Internet]. 2015 June [cited 2020 May 10]. 13 (2). 226-231. Available from: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1679-45082015000200010&lng=en. Epub June 09, 2015. https://doi.org/10.1590/S1679-45082015AO3255
- Pidhirniy J., Filyk O. Diaphragm ultrasound as a method to predict ventilation outcome in children: the prospective observational cohort study. European Journal of Anesthesiology. 2018. e-suppl. 54. 272.

/58.jpg)