Резюме
На людину в сучасному глобалізованому світі значний вплив чинять неймовірно збільшений потік інформації, що отримується в основному з електронних носіїв, шалені швидкості, складні високотехнологічні робочі процеси, нездорове довкілля, іноді не прості стосунки в суспільстві, завищені вимоги до себе та інших тощо. Усе це призводить до передчасного виснаження творчого ресурсу організму, ослаблення його та розвитку різноманітних захворювань, до того ж у більш ранньому віці, у тому числі онкопатології. Мукоцеле апендикса належить до рідкісної патології з нехарактерними клінічними проявами, що часто нагадують гострий апендицит. Оперативне втручання повинно виконуватися з максимальною профілактикою потенційної дисемінації вмісту пухлинного утворення, і обсяг його залежить від гістологічної форми згаданої патології. У нашої пацієнтки хронічний хворобливий процес апендикса гостро «вибухнув» клінікою гострого апендициту, чим і привернув належну увагу свого носія і медиків. Вчасно проведена стандартна апендектомія на сьогодні привела до одужання хворої. Інакше перебіг захворювання міг би закінчитися несприятливо. Метою було нагадати всім про важливість своєчасної діагностики захворювання, точність якої підтверджує патогістологічне дослідження операційного матеріалу зміненого хворобою органа. Проаналізовано клінічний випадок мукоцеле/муцинозної цистоаденокарциноми апендикса у хворої В., 51 рік, що проявилося симптоматикою гострого апендициту, з нашої практичної роботи. Подано результати лабораторно-інструментального обстеження пацієнтки. Проте справжні хворобливі зміни апендикса встановлені постопераційно.
На человека в современном глобализированном мире значительное влияние оказывает невероятно увеличенный поток информации, получаемой в основном из электронных носителей, бешеные скорости, сложные высокотехнологичные рабочие процессы, нездоровая окружающая среда, иногда непростые отношения в обществе, завышенные требования к себе и другим и тому подобное. Все это приводит к преждевременному истощению творческого ресурса организма, ослаблению его и развитию различных заболеваний, причем в более раннем возрасте, в том числе онкопатологии. Мукоцеле аппендикса относится к редкой патологии с нехарактерными клиническими проявлениями, часто напоминающими острый аппендицит. Оперативное вмешательство должно выполняться с максимальной профилактикой потенциальной диссеминации содержимого опухолевого образования, и объем его зависит от гистологической формы упомянутой патологии. У нашей пациентки хронический болезненный процесс аппендикса остро «взорвался» клиникой острого аппендицита, чем и привлек должное внимание своего носителя и медиков. Вовремя проведенная стандартная аппендэктомия на сегодня привела к выздоровлению больной. Иначе течение заболевания могло бы закончиться неблагоприятно. Целью было напомнить всем о важности своевременной диагностики заболевания, точность которой подтверждает патогистологическое исследование операционного материала измененного болезнью органа. Проанализирован клинический случай мукоцеле/муцинозной цистоаденокарциномы аппендикса у больной В., 51 год, из нашей практической работы, что проявилось симптоматикой острого аппендицита. Представлены результаты лабораторно-инструментального обследования пациентки. Однако настоящие болезненные изменения аппендикса установлены постоперационно.
In today’s globalized world, people are significantly affected by the incredibly increased flow of information, obtained mainly from electronic media, crazy speeds, complex high-tech work processes, unhealthy environment, sometimes difficult relationships in society, inflated demands on themselves and others, etc. All this leads to premature depletion of the body’s creative resource, its weakening, development of a variety of diseases, and at an earlier age, including oncopathology. Mucocele of the appendix is a rare pathology with uncharacteristic clinical manifestations, which often resemble acute appendicitis. Surgical intervention should be performed with the maximum prevention of potential dissemination of the contents of the tumor, and its volume depends on the histological form of the pathology. In our patient, the chronic painful process of the appendix sharply “exploded” with the clinical picture of acute appendicitis, which attracted the attention of the patient and physicians. Timely standard appendectomy has now led to the “recovery” of the patient. Otherwise, the course of the disease could end unfavorably. The purpose of our work was to remind everyone of the importance of timely diagnosis of the disease the accuracy of which is confirmed by histopathological examination of the surgical material of the disease-altered organ. The clinical case of mucocele/mucinous cystoadenocarcinoma of the appendix in a female patient V., 51 years old, was analyzed from our practical work, it manifested itself as an acute appendicitis. The results of laboratory and instrumental examination of the patient are presented. However, the real painful changes of the appendix are established postoperatively.
Вступ
У сучасному глобалізованому світі останніми роками неймовірно збільшився потік інформації, яку ми щоденно отримуємо, перебуваючи в так званому цифровому або електронному світі, який буквально увійшов у нашу плоть і кров. Велика кількість електронної інформації проходить через наш мозок, але вирахувати головне, розібратись, що до чого, профільтрувати зміст іноді буває дуже складно, особливо людям молодого й старшого віку. Зараз медики спостерігають велику кількість пацієнтів, уражених синдромом хронічного інформаційного виснаження, або синдромом «вичавленого лимона». Це сукупність психоемоційних, соматичних і поведінкових розладів, викликаних тривалим перенапруженням (високий рівень розумової діяльності й концентрації уваги) на тлі гіподинамії, низького рівня фізичної активності, наявності шкідливих звичок тощо. Багато хто з нас, особливо молодь, не уявляє собі наслідки негативного впливу комп’ютерної техніки на організм і продовжує годинами тривалий час сидіти/працювати на ній. Мало хто в рухомому транспорті, електричках, а часто — і в повсякденні відриває від неї очі, перебуваючи в перехресному високочастотному електромагнітному полі. Люди забувають про дотримання правил техніки безпеки при роботі [1].
Крім цього, сучасний світ характеризується шаленими швидкостями, складними високотехнологічними робочими процесами, неврівноваженими стосунками людей і їх виснажливим ставленням до природних ресурсів. Не витримують природа (різні природні стихії, катаклізми), людина, рухомі механізми, що дають збої, аварії, виникають травми різного ступеня тяжкості, іноді зі значною кількістю потерпілих [2].
У звіті Всесвітнього фонду природи (WWF) у 2018 році наводяться деякі приголомшливі статистичні дані, які свідчать про те, що біорізноманіття втрачається з такою швидкістю, яку можна побачити тільки під час масового вимирання. Останніми десятиліттями популяція деяких тварин, а також і флори різко скоротилася — на 60 % за останні 40 років. Основні причини цього — втрата середовища існування, збільшення урбанізації, підвищення температури довкілля, зміна клімату, екотуризм, надмірна експлуатація природних багатств. WWF стверджує, що ми — останнє покоління, яке може змінити ці тенденції негативного впливу на світ природи [3].
Світ постійно прискорюється, наче кудись поспішає. Куди, навіщо і для чого?! Ставлячи перед собою завищені вимоги (отримати все й у даний час), зазнаючи негативного комбінованого впливу різноманітних факторів зовнішнього середовища, маючи нездорове харчування тощо, людина передчасно ослаблює себе, виснажує свої ресурси й стає абсолютно безпорадною, неадекватно орієнтованою у своїй поведінці, вчинках, виробничій діяльності, отримуючи за це різноманітні захворювання, до того ж у більш ранньому віці [4]. Повною мірою це стосується й онкопатології.
Мукоцеле/муцинозна цистоаденокарцинома апендикса — це обструктивна дилатація червоподібного відростка з накопиченням муцину (желатинових мас) у його просвіті. Мукоцеле апендикса (МА) зустрічається досить рідко і становить 0,3–0,7 % від усіх апендектомій і 8 % від усіх пухлин згаданого відростка.
Клінічні прояви даного захворювання є неспецифічними, і в 50 % випадків МА виявляється під час оперативного втручання. У половині випадків МА супроводжується болями в правій здухвинній ділянці й симулює гострий апендицит. Ураховуючи рідкість даного захворювання, вважаємо за доцільне навести клінічний випадок МА з нашої практичної роботи.
Клінічний випадок
17.06.2019 року о 16:00 у хірургічне відділення нашої лікарні надійшла хвора В., 51 рік, жителька одного із сіл району, яка була доправлена бригадою екстреної медичної допомоги.
Скарги при надходженні: біль у нижніх відділах живота, більш виражений у правій здухвинній ділянці, нудота, підвищення температури тіла до 37,2 °С, загальне нездужання.
Anamnesis morbi
Вважає себе хворою з 02:00 17.06.2019, коли раптово виник біль вищезгаданої локалізації. Упродовж дня він посилювався, картина захворювання «збагатилася» іншими вказаними ознаками.
Anamnеsis vitae
Туберкульоз, венеричні захворювання, вірусний гепатит, цукровий діабет заперечує. Алерго- та медикаментозний анамнез не обтяжений. Хворіє на хронічний гіпоацидний гастрит і гіпертонічну хворобу, з приводу чого проходить періодичні обстеження й лікується в сімейного лікаря. У 2001 році перенесла правобічну пневмонію.
Post faсtum
Після більш детального збору анамнезу вдалося з’ясувати, що ниючий біль у правій здухвинній ділянці періодично турбував пацієнтку упродовж останніх 6 місяців. Але на це не було звернено належної уваги.
Status praesens objectivus
Загальний стан хворої середньої тяжкості. Правильної будови тіла, нормального харчування. У свідомості, словесному контакту доступна, адекватна, орієнтована в просторі й часі. Шкірні покриви й видимі слизові оболонки звичайного забарвлення. Кістково-м’язова система без видимих патологічних змін. Периферичні лімфовузли доступні пальпації, не збільшені, безболісні. Артеріальний тиск — 125/80 мм рт.ст. Пульс — 80 ударів за 1 хв, ритмічний, задовільної якості. Тони серця приглушені, систолічний шум над верхівкою і в аорті, де акцент ІІ тону. Над легенями дихання везикулярне, дещо ослаблене праворуч, хрипів не чути. Язик підсушений, обкладений сірим нальотом. Живіт м’який, бере участь у акті дихання, окрім правої здухвинної ділянки, де визначається пальпаторна болючість, дефанс м’язів передньої черевної стінки, позитивний симптом Щоткіна — Блюмберга. Печінка й селезінка не збільшені. Симптом Пастернацького не викликається обабіч. Фізіологічні відправлення не порушені.
Діагноз: гострий апендицит.
Після отримання у хворої інформованої добровільної згоди (№ 110 від 14.02.2019) на проведення діагностики, лікування, операції та знеболювання їй провели в екстреному порядку такі лабораторно-інструментальні дослідження в день надходження.
Загальний аналіз крові: еритроцити — 4,3 Т/л, гемоглобін — 131 г/л, лейкоцити — 9,0 Г/л, еозинофіли — 1 %, нейтрофіли паличкоядерні — 6 %, сегментоядерні — 60 %, лімфоцити — 30 %, моноцити — 3 %, швидкість осідання еритроцитів — 10 мм/год. Глюкоза крові — 5,0 ммоль/л. Кров на RW — реакція негативна.
Загальний аналіз сечі: колір солом’яно-жовтий, питома вага — 1010, прозорість повна, білка й цукру не виявлено, епітелій плоский — 2–4, лейкоцитів — 8–10, еритроцитів — 0–1 у полі зору, слиз +, бактерії +.
Електрокардіографія: ритм синусовий, 80 уд/хв. Неповна блокада правої ніжки пучка Гіса. Помірна гіпертрофія лівого шлуночка.
Флюорографія органів грудної клітки — без особливостей.
Консультована терапевтом і гінекологом.
У день надходження з 18:00 до 19:00 проведено оперативне видалення патологічно зміненого апендикса. Лапаратомія за Волковичем — Дьяконовим у правій здухвинній ділянці під загальним знеболюванням і з дворазовою обробкою операційного поля бетадином. У рану виведено купол сліпої кишки й гангренозно змінений апендикс збільшених розмірів блідого кольору, з точковими чорними некрозами, вкритий прозорим желеподібним випотом. У малому тазі й черевній порожнині вільного випоту не виявлено. Типова апендектомія. Контроль на гемостаз. Дренування ложа апендикса. Пошарові шви на рану. Асептична пов’язка.
Діагноз: гострий гангренозно-перфоративний апендицит. Пухлина апендикса.
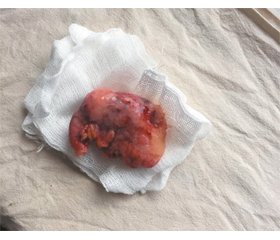
Операційний матеріал відправлено на патоцитологічне дослідження — № 2260 від 17.06.2019. Макроскопічно апендикс потовщений до 3 см, вкритий білими нашаруваннями, у просвіті — желатиноподібна тканина (рис. 1–3).
Мікроскопічний опис: частина відростка у вигляді кістозної порожнини, що вистелена сосочковими розростаннями слизпродукуючого призматичного епітелію з ознаками поліморфізму й гіперхромією ядер. Наявна інвазія епітелію в підслизовий шар і скупчення «озер» з поодинокими гіперхромними клітинами в товщі. «Озера» наявні також у товщі м’язового й серозного шарів з виходом на поверхню серозної оболонки. Решта стінки апендикса з виразковим дефектом, виповненим некротичним детритом із гнійним (лейкоцитарно-макрофагальним) запаленням, визначається трансмуральне гнійне запалення й поширені ділянки некрозу. На серозній оболонці — нашарування фібрину з лейкоцитарно-макрофагальною інфільтрацією, розростаннями грануляційної тканини, періапендикулярна жирова клітковина брижі — нашарування фібрину й лейкоцитарно-макрофагальна вогнищева інфільтрація.
/84.jpg)
Патогістологічний діагноз: муцинозна цистаденокарцинома апендикса pT4NxMxG3. Гострий флегмонозно-виразковий апендицит. Гострий фібринозно-флегмонозний періапендицит і мезентерит.
Рівень пухлинних маркерів раково-ембріонального антигену, СА-19-9 і СА-125 — у нормі.
Післяопераційний період перебігав гладко, без ускладнень. Рана загоїлась первинним натягом. Хвора виписана додому 24.06.2019, на 7-му добу після надходження в стаціонар, під нагляд сімейного лікаря й онколога з відповідними рекомендаціями.
Комп’ютерна томографія (КТ) органів грудної клітки, черевної порожнини й таза від 09.07.2019.
Паренхіма правої і лівої легені без вогнищевих чи інфільтративних ущільнень. Локальні інтерстиційно-фібротичні зміни легеневої тканини на рівні S2/S4/S5 правої легені. Плевральні синуси вільні, без патологічного вмісту, листки плеври не потовщені. Корені легень не деформовані. Просвіт трахеї і головних бронхів збережений. Лімфатичні вузли середостіння не побільшені в розмірах і без ознак патологічної трансформації: поодинокі паратрахеальні й аортопульмональні лімфатичні вузли розміром 6–7 мм. У правій і лівій аксилярних ділянках візуалізується група патологічно незмінених лімфатичних вузлів розміром 6–7 мм. Перикардіальна сумка без патологічного вмісту, листки перикарду не потовщені. Дегенеративні зміни грудного відділу хребта без патологічної деструкції. М’які тканини грудної клітки без особливостей.
Печінка неоднорідної структури, у 4, 5, 7-му сегментах візуалізуються поодинокі кісти розміром 10, 12, 20 мм без патологічного накопичення контрастної речовини. Печінка чітко контурована, розміри печінки 205 × 84 × 156 мм. Селезінка однорідної структури. Контури чіткі й рівномірні. Розміри селезінки 92 × 45 × 76 мм. Жовчний міхур розтягнутий, стінка його не потовщена, у просвіті рентгенпозитивних конкрементів не виявлено. Жовчні шляхи не розширені. Підшлункова залоза однорідної структури, чіткої фрагментації. Вірсунгів протік не розширений. Права й ліва надниркові залози звичайної форми й розмірів, без видимих патологічних включень. Нирки парні, типово локалізовані. Паренхіма їх без патологічних включень. Чашко-мискова система нирок не розширена. Сечоводи не блоковані. Сечовий міхур розтягнутий. Контури його чіткі й рівномірні, стінка не потовщена. Матка в ретрофлексіо, звичайної форми й розмірів. Яєчники нечітко диференціюються. Вільна рідина в черевній порожнині й заочеревинному просторі відсутня. Дегенеративні зміни нижнього грудного й попереково-крижового відділу хребта без патологічної деструкції. З боку органів шлунково-кишкового тракту (ШКТ) видимих патологічних змін не виявлено. На рівні ілеоцекальних кишень візуалізується реактивна інфільтрація з незначною кількістю випоту розміром до 25–30 мм і поодинокі реактивні лімфатичні вузли розміром 5–6 мм. Апендикс і патологічна тканина в ложі апендикса не візуалізуються. Уздовж брижі висхідної ободової кишки візуалізується група лімфатичних вузлів розміром 5–8 мм без ознак патологічної трансформації. Парааортально білатерально й у мезентеріальних відділах візуалізується група патологічно незмінених лімфатичних вузлів розміром 5–12 мм. Судинні структури заочеревинного простору не тромбовані.
Висновок: КТ-ознаки апендектомії з реактивними й інфільтративними змінами в ложі видаленого апендикса й реактивною лімфаденопатією на рівні ілеоцекальних кишень. Кісти в печінці. Інтерстиціальні зміни правої легені. Рівень пухлинних маркерів у нормі.
Обговорення клінічного випадку
За даними літератури, традиційно вважається, що МА частіше зустрічається в жінок, ніж у чоловіків. Співвідношення становить 4 : 1 у віці після 50 років, але не завжди спостерігається така закономірність. Клінічні прояви її не специфічні й часто маскуються під гострий апендицит. На сьогодні виділяються 4 гістологічні типи МА: 1) простий мукоцеле, або ретенційна кіста (18 %); 2) обмежена або дифузна гіперплазія (20 %); 3) муцинозна цистаденома (52–84 %); 4) муцинозна цистаденокарцинома (10–20 %). Останній тип діагностовано в нашої пацієнтки пост–операційно гістологічним дослідженням, причому на тлі гострого флегмонозно-виразкового апендициту. А це прискорило діагностику ураження апендикса з проведенням наступної типової апендектомії. А то невідомо, скільки би ще тлів патологічний процес в апендиксі (якби не перфорація його) і чим би все це скінчилося для носія цих хворобливих невидимих змін. Швидше за все, несприятливо. Гістологічна класифікація МА є визначальною в еволюції захворювання й прогнозі виживаності пацієнтів. Описані МА різних розмірів, у тому числі гігантські — розміром 30 × 10 см. Передопераційний діагноз МА шляхом ультразвукового дослідження (УЗД) і КТ органів черевної порожнини можливий лише в 15–29 % випадків. У даний час виділяють такі ускладнення МА: заворот червоподібного відростка, інвагінація, кишкові кровотечі й утворення зовнішніх і внутрішніх муцинозних фістул, колоректальний рак, пвседоміксома очеревини. До найбільш грізного ускладнення МА належить псевдоміксома очеревини, коли муцин-продукуючі епітеліальні клітини спонтанно чи ятрогенно заселяють органи черевної порожнини (муцинозна цистаденома й цистаденокарцинома апендикса, що перфорують у 20 % випадків). Оперативне лікування — метод вибору лікування мукоцеле/муцинозної цистаденокарциноми апендикса: від типової апендектомії до більш розширеного обсягу, резекції уражених ділянок ШКТ з внутрішньочеревною інтраопераційною гіпертермічною хіміотерапією з її продовженням протягом 5 днів. П’ятирічна виживаність при муцинозній цист–аденокарциномі апендикса, за даними літератури, становить 25 % [5].
Оскільки в нашої хворої основа апендиксу й купол сліпої кишки не були втягнені в патологічний процес, їй проведена типова апендектомія.
Катамнез — 14 місяців. Пацієнтка почувається задовільно, скарг не пред’являє. Спостерігається динамічно в онколога й сімейного лікаря.
Висновки
МА належить до рідкісної патології з нехарактерною клінічною картиною, що часто маскується проявами гострого апендициту. Оперативне втручання повинно виконуватися з максимальною профілактикою потенційної дисемінації вмісту МА. Обсяг операції визначається її гістологічною формою. Пацієнти підлягають динамічному спостереженню й періодичному проведенню УЗД і КТ органів черевної порожнини для своєчасного діагностування псевдоміксоми очеревини. Слід усім нам вчасно звертати увагу на подані сигнали неблагополуччя нашого організму. Загостривши перебіг хронічно тліючого патологічного процесу апендикса (запалення й перфорація його), організм пацієнтки змусив її звернути на це належну увагу й своєчасно звернутися по медичну допомогу.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів і власної фінансової зацікавленості при підготовці даної статті.
/84.jpg)

/83.jpg)