Резюме
Актуальність. Однією з головних технологій сучасної анестезіології є механічна вентиляція легень (МВЛ). На даний час в інтенсивній терапії широко визнаною є протективна технологія МВЛ. Доцільність застосування даної технології в операційній, особливо у хворих з інтактними легенями, є не такою очевидною. Більшість наукових робіт, що висвітлюють дану проблему, стосується хворих з абдомінальною патологією, і менш висвітленою вона залишається у пацієнтів з нейрохірургічною патологією. Пацієнти, які оперуються з приводу нейрохірургічної патології, відносяться до групи хворих високого хірургічного ризику, це і змотивувало нас провести дане дослідження. Метою дослідження було вивчити доцільність застосування протективної МВЛ під час операційних втручань у нейрохірургічних хворих. Матеріали та методи. Нами обстежено 46 хворих, які знаходилися на стаціонарному лікуванні у КНП «8 МКЛ м. Львова» з приводу патології хребта та яким було виконане операційне втручання — вертебропластика із спондилодезом. Пацієнти були розподілені на дві групи: у першій групі (34 хворі) МВЛ проводили за технологією S-IPPV — синхронізована примусова вентиляція легень з контролем по об’єму, а в другій групі (12 хворих) МВЛ проводилась за технологією PCV — вентиляція, керована тиском. Результати. Ми ретроспективно визначили частоту виникнення післяопераційних легеневих ускладнень (ПОЛУ) у хворих першої та другої групи. З 34 хворих першої групи ознаки ПОЛУ були виявлені у 17 осіб (50 %), а з 12 хворих другої групи ПОЛУ було виявлено у 4 (33,3 %). Слід зауважити, що МВЛ у хворих обох груп не відрізнялася за такими параметрами, як частота дихання, кінцево-альвеолярний тиск на видиху та фракція кисню в дихальній суміші. Висновки. Порівняно невелика кількість хворих не дозволяє, очевидно, робити остаточні висновки, проте слід звернути увагу на те, що МВЛ (особливо керована об’ємом) сприяє виникненню післяопераційних легеневих ускладнень у пацієнтів з інтактними легенями в доопераційний період. А застосування МВЛ, керованої тиском, має тенденцію до зменшення частоти виявлення легеневих ускладнень в післяопераційному періоді. Якщо врахувати, що частота дихання, кінцево-альвеолярний тиск на видиху та фракція кисню в дихальній суміші були порівнянні у хворих обох груп, можна припустити, що фактором, який впливає на частоту виникнення ПОЛУ, є механіка вентиляції легень.
Background. One of the main technologies of modern anesthesiology is mechanical ventilation (MV). At present, the protective technology of MV is widely recognized. The feasibi-lity of using this technology in the operating room, especially in patients with intact lungs, is not so obvious. Most of the scientific sources that cover this problem relate to patients with abdominal pathology, and less coverage remains in patients with neurosurgical pathology. However, patients who are operated on for neurosurgical pathology belong to the group of patients of high surgical risk, which forced us to conduct this study. The study was aimed to examine the feasibility of using protective MV during surgery in neurosurgical patients. Materials and methods. We examined 46 patients who were hospitalized in KNP 8 MKL in Lviv for spinal pathology and who underwent surgery for vertebroplasty with spondylodesis. Patients were divided into two groups: in the first group (34 patients), MV was performed by S-IPPV technology — synchronized intermittent positive pressure ventilation with volume control; and in the second group (12 patients), MV was performed by PCV technology — controlled ventilation pressure. Results. We retrospectively determined the incidence of postoperative pulmonary complications (POPC) in patients of the first and second groups. Of the 34 patients of the first group, the signs of POPC were detected in 17 patients (50 %), and of 12 patients of the second group, POPC were detected in 4 patients (33.3 %). It should be noted that MV in patients of both groups did not differ in such parameters as respiratory rate, end-alveolar pressure, and the fraction of oxygen in the respiratory mixture. Conclusions. A relatively small number of patients clearly do not allow the conclusions to be drawn, but it should be noted that MV (especially volume-controlled) contributes to postoperative pulmonary complications in patients with intact lungs in the preoperative period. And pressure-controlled MV tends to reduce the incidence of postoperative pulmonary complications in the postoperative period. Given that respiration rate, end-alveolar expiratory pressure and oxygen fraction in the respiratory mixture were comparable in patients of both groups, it can be assumed that the factor influencing the incidence of POPC is the mechanics of pulmonary ventilation.
Вступ
Однією з головних технологій сучасної анестезіології є механічна вентиляція легень (МВЛ). Разом з тим відомими є і негативні наслідки її застосування, зокрема виникнення вентиляційно-асоційованого пошкодження легень. За даними деяких авторів, у плановій абдомінальній хірургії в умовах тотальної внутрішньовенної анестезії з МВЛ ателектази легень утворюються майже в 90 % хворих. На даний час широко визнаною є протективна технологія МВЛ. Вона дуже поширена в клініці інтенсивної терапії, особливо при лікуванні хворих з респіраторним дистрес-синдромом (РДС). Доцільність застосування даної технології в операційній, особливо у хворих з інтактними легенями, є не такою очевидною. Більшість наукових робіт, які висвітлюють дану проблему, стосується хворих з абдомінальною патологією. За даними різних авторів, післяопераційні легеневі ускладнення (ПОЛУ) виявляються у 9–40 % оперованих хворих з абдомінальною патологією. Це призводить до здовження терміну МВЛ, перебування хворих як в анестезіолого-реанімаційних відділеннях, так і в стаціонарі, збільшуються економічні видатки на їх лікування, та найголовніше — зростає летальність. Ця проблема є менш висвітленою в літературі щодо хворих з нейрохірургічною патологією. Пацієнти, яким проводиться операційне втручання з приводу нейрохірургічної патології, відносяться до групи хворих високого хірургічного ризику, це і змотивувало нас провести дане дослідження.
Метою даного дослідження було вивчити доцільність застосування протективної МВЛ під час операційних втручань у нейрохірургічних хворих.
Матеріали та методи
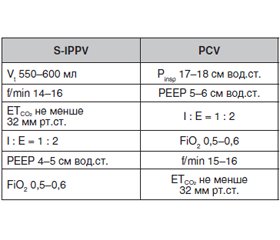
Нами обстежено 46 хворих, які знаходилися на стаціонарному лікуванні у КНП «8-ма МКЛ м. Львова» з приводу патології хребта та яким було виконане операційне втручання — вертебропластика із спондилодезом. Усім хворим було виконане анестезіологічне операційне втручання у вигляді NVA + МВЛ. Хворі були (ретроспективно) розподілені на дві групи: у першій групі (34 хворі) МВЛ проводили за технологією S-IPPV — синхронізована примусова вентиляція легень з контролем по об’єму, а в другій групі (12 хворих) МВЛ проводилась за технологією PCV — вентиляція, керована тиском. Параметри в обох групах вказані в табл. 1.
Хворі обох груп не відрізнялися за такими показниками, як вік, стать, маса тіла, тривалість МВЛ.
Індукція в наркоз у хворих обох груп проводилася пропофолом (2,5–3 мг/кг маси тіла). Після введення 100 мкг фентанілу та релаксантів проводили інтубацію трахеї та розпочинали МВЛ. Базис-наркоз у хворих обох груп також був ідентичний: пропофол (5–10 мг/кг/год) + фентаніл (3–3,5 мкг/кг/год) + МВЛ.
Результати та обговорення
За даними літератури, виникнення ателектазів починається вже під час індукції анестезії і прогресує в процесі проведення операційного втручання. Ателектазовані ділянки можуть займати до 10 % площі легень.
На даний час виділяють три головні механізми розвитку ателектазів [1]. Компресійні ателектази виникають внаслідок втрати тонусу дихальних м’язів, що призводить до зміни геометрії грудної клітки, краніального зміщення діафрагми та зменшення трансмурального тиску розтягнення альвеол. Абсорбційні ателектази зумовлені оклюзією дистальних дихальних шляхів з подальшою абсорбцією газу в кров та зморщенням альвеол. Важливе значення має зменшення вентиляційно-перфузійного співвідношення (V/Q) нижче від критичного значення, при якому надходження газу в альвеоли стає меншим від його абсорбції. Збільшення FiO2 сприяє утворенню ателектазів внаслідок великої швидкості абсорбції O2 в кров. І третім механізмом розвитку ателектазів є втрата сурфактанту.
На даний час немає чіткого визначення ПОЛУ, але під ним слід розуміти ознаки респіраторної дисфункції, які виникають у хворих впродовж перших 5–7 діб післяопераційного періоду. Спрогнозувати перебіг ПОЛУ намагаються за допомогою шкали ARISCAT (низьке насичення O2 артеріальної крові перед операцією, гостра респіраторна інфекція в передопераційному періоді, вік, анемія, операції впродовж більше двох годин, ургентність операцій).
Упродовж багатьох років для профілактики ателектазів у післяопераційному періоді застосовували МВЛ з дихальним об’ємом (ДО) 10–15 мл/кг маси тіла. Вважали, що це призведе до розкриття альвеол, які спалися, поліпшить V/Q та зменшить потребу у високому FiO2. Безпеку великого ДО обґрунтовували відносно коротким періодом операційного втручання.
У 2000 році в результаті дослідження ARDSNet було доведено небезпечні ефекти МВЛ великими ДО у хворих з РДС. У клінічну практику почали вводити поняття «протективна МВЛ» з ДО менше 8 мл/кг ідеальної маси тіла (ІМТ) та «позитивний тиск кінця видоху» (ПТКВ) більше 5 см вод.ст. Малий ДО використовується для запобігання перерозтягненню альвеол, а ПТКВ — для збільшення функціональної залишкової ємності легень. На даний час поняття протективної вентиляції легень достатньо широко ввійшло в практику відділень інтенсивної терапії і час від часу доповнюється певними вдосконалюючими моментами. З часом було показано переваги даної стратегії і під час анестезіологічного забезпечення операційних втручань. Так, T.N. Weingarten et al. (2010) показали, що застосування такої технології МВЛ (ДО 6 мл/кг ІМТ + ПТКВ 12 см вод.ст.) під час лапаротомічних операцій дозволило поліпшити інтраопераційну артеріальну оксигенацію та легеневу механіку порівняно з традиційною МВЛ (ДО 10 мл/кг ІМТ + ПТКВ 0 см вод.ст.) [2, 3].
K. Ladha et al. (2015) показали зменшення ризику ПОЛУ при проведенні протективної МВЛ (ДО менше 10 мм/кг ІМТ, ПТКВ більше 4 см вод.ст. і Pplato менше 30 см вод.ст.) під час кардіохірургічних операцій [1, 2].
Е. Futier et al. (2013) [4] під час лапаротомій з протективною МВЛ (ДО 7 мл/кг ІМТ + ПТКВ 6–8 см вод.ст.) вдалося зменшити тривалість перебування хворого в лікарні та частоту ПОЛУ з 27 до 10 %.
Р. Severgnini et al. (2013), порівнюючи традиційну технологію МВЛ (ДО 9 мл/кг ІМТ + ПТКВ 0 см вод.ст.) з протективною (ДО 7 мл/кг ІМТ + ПТКВ 10 см вод.ст.), у післяопераційному періоді виявили покращення функціональних легеневих тестів та оксигенацію артеріальної крові у хворих, яким застосовували протективну вентиляцію легень.
Y. Sutherasan et al. (2014) [4, 6] у метааналізі показали, що застосування протективної МВЛ (ДО 6 мл/кг ІМТ + ПТКВ 6–12 см вод.ст.) у хворих з інтактними легенями зменшує ризик виникнення РДС, респіраторної інфекції та ателектазів, хоча й не впливає на летальність. Таку думку підтвердили А. Serpa Neto et al. (2015).
На даний час вивчається питання про вплив окремих складових протективної МВЛ на подолання ПОЛУ. T. Treschan et al. (2012) [1, 2] у рандомізованому контрольованому дослідженні не вдалося показати переваг малого ДО (6 мл/кг ІМТ) порівняно з традиційним ДО (10–12 мл/кг маси тіла) під час тривалих абдомінальних операцій. Хоча інші дослідники [5, 6] вважають, що величина ДО є важливим компонентом протективної МВЛ. У кохранівському огляді (2015) показано, що протективна інтраопераційна МВЛ зменшує частоту виникнення післяопераційної респіраторної інфекції, необхідність в тривалій післяопераційній МВЛ, але знову ж таки підтвердити зменшення летальності не вдалося.
Менш однозначним є вплив ПТКВ на ПОЛУ. Використання високого ПТКВ часто супроводжується інтраопераційною гіпотензією та сприяє збільшенню випадків використання вазопресорів/інотропів в періопераційному періоді [3, 4]. Автори дослідження [5, 6] вважають, що малий ДО має сенс лише у поєднанні з високим ПТКВ, тієї ж думки дотримуються D. Yang et al. (2016). Використання малого ДО, ПТКВ та маневру відкриття альвеол дає позитивний ефект порівняно лише з МВЛ і малим ДО у пацієнтів з інтактними легенями.
Ми обережно ставимося до великих значень ПТКВ у нейрохірургічних хворих не лише в операційній, а також і в палаті інтенсивної терапії, бо вони зменшують відтік крові по верхній порожнистій вені з головного мозку і тим самим сприяють його набряку.
На даний час існує невизначеність в доцільності маневру відкриття легень. У 2015 році в двох метааналізах зроблено висновок про те, що частота виникнення ПОЛУ не залежала від застосування маневру відкриття легень. В іншому огляді [5, 6] автори рекомендують рутинне використання маневру відкриття легень. На сьогодні також немає добре організованих досліджень щодо доцільності або шкоди гіпероксії в періопераційному періоді.
Нами ретроспективно було оцінено частоту виникнення ПОЛУ у хворих першої та другої групи. З 34 хворих першої групи ознаки ПОЛУ були виявлені у 17 осіб (50 %), а з 12 хворих другої групи ПОЛУ було виявлено у 4 (33,3 %). Слід зауважити, що МВЛ у хворих обох груп не відрізнялася за такими параметрами, як частота дихання, кінцево-альвеолярний тиск на видиху та фракція кисню в дихальній суміші.
Висновки
Порівняно невелика кількість хворих не дозволяє, очевидно, робити остаточні висновки, проте слід звернути увагу на те, що МВЛ (особливо керована об’ємом) сприяє виникненню післяопераційних легеневих ускладнень у пацієнтів з інтактними легенями в доопераційному періоді. А застосування МВЛ, керованої тиском, має тенденцію до зменшення частоти виявлення легеневих ускладнень в післяопераційному періоді. Якщо врахувати, що частота дихання, кінцево-альвеолярний тиск на видиху та фракція кисню в дихальній суміші були порівнянними у хворих обох груп, можна припустити, що фактором, який впливає на частоту виникнення ПОЛУ, є механіка вентиляції легень.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Отримано/Received 30.09.2021
Рецензовано/Revised 08.10.2021
Прийнято до друку/Accepted 13.10.2021
/58.jpg)