Журнал «Медицина неотложных состояний» Том 17, №8, 2021
Вернуться к номеру
Новий метод виконання міжфасціальної блокади м’язів — випрямлячів спини (erector spine plane block) для лікування больового синдрому
Авторы: Барса М.М. (1, 2), Філик О.В. (2)
(1) — Комунальне підприємство «Рівненська обласна клінічна лікарня імені Юрія Семенюка» Рівненської обласної ради, м. Рівне, Україна
(2) — Львівський національний медичний університет імені Данила Галицького, м. Львів, Україна
Рубрики: Медицина неотложных состояний
Разделы: Справочник специалиста
Версия для печати
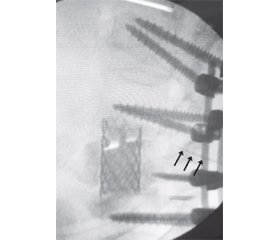
Актуальність. Остеохондроз хребта є однією з найбільш частих причин появи больового синдрому в спині та кінцівках. Методи лікування варіюють від лікувальної фізкультури та масажу до складних транспедикулярних фіксацій хребта з декомпресією спинного мозку та його корінців. У найскладніших випадках, незважаючи на адекватно проведене оперативне втручання, больовий синдром повертається з не меншою інтенсивністю. Метою нашої роботи було описати клінічний випадок лікування больового синдрому при поширеному остеохондрозі хребта з післяопераційним м’язово-тонічним синдромом. Результати. Хронічний біль не піддавався лікуванню нестероїдними протизапальними препаратами та прегабаліном, проте його ефективно купірували за допомогою техніки регіонарної анестезії: міжфасціальної блокади м’язів — випрямлячів спини. Основною складністю і небезпекою при проведенні блокади було те, що вже наявна в пацієнта металоконструкція змінила анатомічні орієнтири, а метал, з якого вона складалася, розсіював ультразвукові промені, тому зображення на моніторі ультразвукового апарату стало недостатньо якісним для безпечного та ефективного виконання регіонарної анестезії. Блокаду м’язів — випрямлячів спини було виконано під контролем цифрової рентгенографії. Висновки. Блокада м’язів — випрямлячів спини може бути використана для лікування болю незалежно від його етіології. Альтернативою ультразвукової навігації при проведенні блокад може бути цифрова рентгенографія, особливо в разі, коли ультразвукове дослідження є технічно складним чи неможливим.
Background. Osteochondrosis is one of the most common causes of pain in back and extremities. Treatment methods range from therapeutic exercises and massage to complex transpedicular spine fixations with decompression of the spinal cord and its roots. In the most difficult cases, despite adequate surgery, pain might return with no less intensity. The purpose was to describe a clinical case of pain treatment in a patient with generalized osteochondrosis accompanied by a postoperative surgery muscular-tonic syndrome. Results. Chronic pain could not be controlled with nonsteroidal anti-inflammatory drugs and pregabalin, however, it was effectively relieved using the technique of regional anesthesia, erector spinae plane block. The main difficulty and danger of the blockade was that if the patient already had metal structure in the body this might have changed anatomical landmarks, and metal itself scattered ultrasound rays in such way that the picture on ultrasound monitor was not good enough to safely and effectively perform regional anesthesia. Therefore, erector spinae plane block was performed under the control of digital radiography. Conclusions. Erector spine plane block can be used to treat severe pain regardless of its etiology. The use of digital radiography to perform blockade can be an alternative technique if ultrasound imaging is technically difficult or impossible due to different reasons.
блокада м’язів — випрямлячів спини; остеохондроз; місцеві анестетики; больовий синдром; монофіламенти фон Фрея
erector spinae plane block; osteochondrosis; local anesthetics; pain syndrome; von Frey monofilaments
Вступ
Клінічний випадок
/92.jpg)
/94.jpg)
Обговорення
Висновки
- Forero M., Adhikary S.D., Lopez H. et al. The Erector Spinae Plane Block: A Novel Analgesic Technique in Thoracic Neuropathic Pain. Regional Anesthesia & Pain Medicine. 2016. 41. 621-627. http://dx.doi.org/10.1097/AAP.0000000000000451.
- Meier G., Buettner J. Atlas of Peripheral Regional Anesthesia: Anatomy and Techniques. Moscow: Binom, 2010. P. 100-116.
- Piraccini E., Corso R.M., Maitan S. Ultrasound guided erector spinae plane block for myofascial pain syndrome. Journal Clinical Anesthesia. 2019 Nov. 57. 121. https://doi.org/10.1016/j.jclinane.2019.04.016.
- Fusco P., De Paolis V., De Sanctis F. et al. The association of erector spinae plane block and ultrasound guided dry needling could be a winning strategy for long-term relief of chronic musculoskeletal pain. Minerva Anesthesiology. 2019. 85. 1138-1139. https://doi.org/10.23736/S0375-9393.19.13575-4.
- Piraccini E., Calli M., Taddei S. et al. Erector spinae plane block for myofascial pain syndrome: only a short-term relief? Minerva Anesthesiology. 2020. 86. 888-890. https://doi.org/10.23736/S0375-9393.20.14523-1.
- Restrepo-Garces C.E., Urrego J., Mejia-Loaiza C., Giraldo L. The erector spinae plane block for radicular pain during pregnancy. International Journal of Obstetric Anesthesia. 2019. 39. 143-144. https://doi.org/10.1016/j.ijoa.2019.02.009.
- Ahiskalioglu A., Tulgar S., Celik M., Ozer Z., Alici H.A., Aydin M.E. Lumbar Erector Spinae Plane Block as a Main Ane-sthetic Method for Hip Surgery in High Risk Elderly Patients: Initial Experience with a Magnetic Resonance Imaging. Eurasian J. Med. 2020. 52(1). 16-20. https://doi.org/10.5152/eurasianjmed.2020.19224.
- Harbell M.W., Seamans D.P., Koyyalamudi V. et al. Evaluating the extent of lumbar erector spinae plane block: an anatomical study. Regional Anesthesia & Pain Medicine. 2020. 45. 640-644. https://doi.org/10.1136/rapm-2020-101523
- Bahadir Ciftci, Mursel Ekinci, Erkan Cem Celik, Ismail Cem Tukac, Yusuf Bayrak, Yunus Oktay Atalay. Efficacy of an Ultrasound-Guided Erector Spinae Plane Block for Postoperative Analgesia Management After Video-Assisted Thoracic Surgery: A Prospective Randomized Study. Journal of Cardiothoracic and Vascular Anesthesia. 2020. 34(2). 444-449. https://doi.org/10.1053/j.jvca.2019.04.026.
- Hamed M.A., Goda A.S., Basiony M.M., Fargaly O.S., Abdelhady M.A. Erector spinae plane block for postoperative analgesia in patients undergoing total abdominal hysterectomy: a randomized controlled study original study. Journal of Pain Research. 2019. 12. 1393-1398. https://doi.org/10.2147/JPR.S196501.
- Ramos J., Peng P., Forero M. Long-term continuous erector spinae plane block for palliative pain control in a patient with pleural mesothelioma. Canadian Journal of Anesthesia. 2018. 65(7). 852-853. DOI: 10.1007/s12630-018-1097-z.
- Şahin Ayhan et al. Ultrasound-guided erector spinae plane catheter for postoperative continuous analgesia in a patient undergoing pericardial window opening surgery for pericardial tamponade: a case report. Ain-Shams Journal of Anesthesiology. 2020. 12(1). 1-5. https://doi.org/10.1186/s42077-020-00058-x.
- Swenson Schalkwyk A., Flaherty J., Hess D. et al. Erector spinae catheter for post-thoracotomy pain control in a premature neonate. BMJ Case Reports CP. 2020. 13. e234480. http://dx.doi.org/10.1136/bcr-2020-234480.
- Resnick Andrew et al. Erector spinae plane block with catheter for management of percutaneous nephrolithotomy: A three case report. Medicine. 2020. 99(40). https://doi.org/10.1097/MD.0000000000022477.
- Ince I., Ozmen O., Aksoy M., Zeren S., Ulas A.B., Aydin Y. Erector Spinae Plane Block Catheter Insertion under Ultrasound Guidance for Thoracic Surgery: Case Series of Three Patients. The Eurasian journal of medicine. 2018. 50(3). 204-206. https://doi.org/10.5152/eurasianjmed.2018.18147.

/92_2.jpg)
/93.jpg)
/93_2.jpg)