Актуальність
Судинна хірургія вважається хірургією високого ризику, і більшість операцій мають ризик серцево-судинної смертності більше ніж 5 %. Пряма реконструкція оклюзії клубово-стегнового сегмента пов’язана з 2,8 % періопераційної летальності, а при позаанатомічному шунтуванні періопераційна летальність досягає 8,8 % [1, 2]. Смертність зростає за наявності у пацієнтів хронічної обструктивної хвороби легень, похилого віку, захворювань серця, діабету, ниркової недостатності та вживання тютюну. 92 % пацієнтів з облітеруючим атеросклерозом судин нижніх кінцівок мають ангіографічні ознаки ішемічної хвороби серця (ІХС), також висока частота ІХС спостерігається у пацієнтів з атеросклерозом сонної артерії та черевної аорти. Певний ступінь ішемії міокарда виникає у 28 % пацієнтів, які перенесли оперативне втручання на судинах [3]. Крім того, значна поширеність тютюнопаління в популяції пацієнтів підвищує ризик періопераційних легеневих ускладнень. Основні цілі оцінки судинних пацієнтів перед хірургічним втручанням — стратифікація ризику та потенційне його зниження безпечними методами анестезії. Хоча багато пацієнтів віддають перевагу оперативному втручанню під загальною анестезією, місцева та регіонарна анестезія мають кілька важливих переваг, як-от стабільність з боку серцево-судинної системи, зниження легеневих ускладнень та тривале післяопераційне знеболювання. Крім того, хронічні післяопераційні больові синдроми ефективніше лікуються за допомогою методів місцевої та регіонарної анестезії. Регіонарна анестезія є методом вибору для лікування післяопераційного болю у судинних пацієнтів, оскільки допомагає знизити побічні ефекти системного введення ліків, уникнути ендотрахеальної інтубації та зменшити гемодинамічні коливання. І все-таки ризики та переваги регіональної анестезії необхідно ретельно зважити з урахуванням даних конкретного пацієнта. Основна проблема регіонарної анестезії в судинній хірургії — висока частота використання антикоагулянтів у пацієнтів. У цій статті проведено аналіз анестезіологічного менеджменту різних оперативних втручань, починаючи від каротидної ендартеректомії до відкритої пластики аневризми черевного відділу аорти (АЧВА), видів анестезіологічного забезпечення та доцільності регіонарної анестезії при цих оперативних втручаннях, а також наведено порівняння тактики анестезіологічного менеджменту зі світовою практикою.
Мета. На основі аналізу світової літератури розглянути методи регіонарного анестезіологічного забезпечення при оперативних втручаннях у судинній хірургії.
Матеріали та методи
Огляд літератури проведено на основі методів наукових досліджень, як-от бібліосемантичний, системний та структурно-логічний аналіз. Матеріалами є сучасна світова література, світові наукометричні бази даних, як-от Scopus, Web of Science, MedLine, Cochrane database, та новітні наукові дослідження. За допомогою порівняльного методу аналізу проведено порівняння даних світової літератури з досвідом застосування регіонарних методів знеболювання в Київській обласній клінічній лікарні.
Обговорення
У цій статті ми розглянемо аспекти застосування регіонарної анестезії в судинній хірургії при основних видах оперативних втручань, як-от каротидна ендартеректомія, аневризма черевного відділу аорти та реконструктивні операції з приводу облітеруючого атеросклерозу нижніх кінцівок.
Каротидна ендартеректомія (КЕА) — це оперативне втручання, що застосовується при атеросклеротичних захворюваннях сонної артерії, які супроводжуються потовщенням інтими артерії або стенозом просвіту сонної артерії, що є причиною 20 % випадків ішемічного інсульту. Хірургічне втручання при атеросклеротичному ураженні сонної артерії з метою зменшення ймовірності іпсилатерального інсульту внаслідок емболії було вперше виконано в лондонському госпіталі Святої Марії в 1954 році [4]. NASCET (Північноамериканське дослідження симптоматичної КЕА) показало, що на кожних шість пацієнтів зі стенозом 70–99 % можна було б запобігти одному інсульту протягом 2 років при проведенні КЕА. Хірургічне лікування хворих, які страждають на стенозуючі та деформуючі ураження екстракраніальних відділів внутрішньої сонної артерії, на сьогодні є найефективнішим методом профілактики ішемічного інсульту. У Київській обласній клінічній лікарні проводиться як ендоваскулярне стентування, так і КЕА. КЕА проводиться під загальною, регіонарною або місцевою анестезією, вибір залежить від місцевої клінічної практики та бажання пацієнта. Регіонарна анестезія була описана як основний вид анестезії для КEA в 1962 році з метою поліпшити неврологічний моніторинг під час перетискання каротидної артерії [5]. Відтоді регіонарна анестезія асоціюється зі зниженням ризику інсульту при КЕА. Що стосується безпосередньо регіонарної анестезії, блокада може бути досягнута за допомогою низки методів, включно з цервікальною, епідуральною, поверхневою та глибокою блокадою шийного сплетення (окремо або в комбінації) або місцевою інфільтрацією судинним хірургом. Перевагами загальної анестезії є жорсткий контроль артеріального CO2, церебральний захист, що забезпечується інгаляційною анестезією, та забезпечення прохідності дихальних шляхів. Регіонарна ж анестезія є золотим стандартом моніторингу церебральної функції, не порушує церебральну авторегуляцію, забезпечує зниження серцево-судинних та респіраторних ускладнень, частоти введення шунтів, зниження терміну перебування в лікарні та вартості лікування [6]. Перший кокранівський огляд на цю тему був опублікований у 1996 році, останнє оновлення у 2013 році. Ні останній кокранівський огляд, ні дослідження GALA (єдине найбільш доступне дослідження) не показали статистично значущої різниці в результатах між загальною та місцевою анестезією для КEA щодо 30-денної частоти виникнення інсульту, інфаркту міокарда (ІМ) та смертності [7]. Проте ці дослідження показують тенденцію до зниження операційної смертності при застосуванні місцевої анестезії. Однак дослідження GALA має певні обмеження, що робить його результати сумнівними: це малопотужне дослідження, незважаючи на кількість включених пацієнтів, і точна техніка регіонарної анестезії не контролюється жорстко. У дослідженні GALA брали участь 3526 пацієнтів, але статистично значимих даних щодо частоти виникнення інсульту, ІМ або смерті при поєднанні поверхневої та глибокої блокади шийного сплетення порівняно із загальною анестезією немає. Дослідники виявили тенденцію до зниження ризику інсульту та смерті, але за наявності незначно підвищеного ризику інфаркту міокарда [10].
/33.jpg)
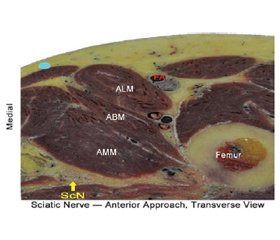
Найбільш вживаною при КЕА є методика блокади шийного сплетення [11, 12].
Показання: каротидна ендартеректомія, поверхнева хірургія шиї.
Розташування датчика: поперечно над серединою грудино-ключично-соскоподібного м’яза (ГКСМ) (задня межа).
Мета: розподіл місцевого анестетика навколо поверхневого шийного сплетення або вглиб грудино-ключично-соскоподібного м’яза.
Місцевий анестетик: 5–15 мл ропівакаїну 0,25–0,5%, бупівакаїну 0,25% або лідокаїну 1%.
Метою ультразвукового (УЗД) методу блокади нервів поверхневого шийного сплетення є депонування місцевого анестетика поблизу чутливих гілок нервових корінців C2, C3 і C4. Переваги перед технікою на основі орієнтирів включають здатність візуалізувати поширення місцевого анестетика в правильній площині, що підвищує відсоток успіху, а також можливість уникнути надто глибокого введення голки та ненавмисного проколу сусідніх структур.
/34.jpg)
Добре описані як поверхневі, так і глибокі блокади нервів шийного сплетення під контролем УЗД. Глибока блокада нервів шийного сплетення супроводжується ризиком потенційно серйозних ускладнень, як-от інтратекальна ін’єкція або ін’єкція в хребетну артерію. З цієї причини ми зосередимося насамперед на техніці поверхневої блокади нервів шийного сплетення. Це простіше, безпечніше і в більшості випадків так само ефективно, як і блокада глибокого шийного сплетення. Необхідно знати фасціальні шари шиї та розуміти розташування кожного з цих нервових блоків. Для поверхневої блокади шийного сплетення місцевий анестетик вводять поверхнево в глибоку шийну фасцію. При поверхневій (проміжній) блокаді нервів шийного сплетення ін’єкцію роблять між шаром глибокої шийної фасції та паравертебральною фасцією, тоді як при глибокій блокаді нервів шийного сплетення місцевий анестетик вводять глибоко до превертебральної фасції.
Ультразвукова анатомія. Грудино-ключично-соскоподібний м’яз утворює «дах» над нервами поверхневого шийного сплетення (С2–4). Корінці об’єднуються, утворюючи чотири кінцеві гілки (малий потиличний, великий вушний, поперечний шийний і надключичний нерви), і виходять із-за заднього краю грудино-ключично-соскоподібного м’яза. Сплетення можна візуалізувати як невелику сукупність гіпоехогенних вузликів (у вигляді медових стільників або гіпоехогенних овальних структур) безпосередньо під або збоку від заднього краю ГКСМ, але це не завжди помітно. Оскільки шийне сплетення складається лише з чутливих нервів, високі концентрації місцевого анестетика зазвичай не потрібні; достатньо ропівакаїну 0,25–0,5%, бупівакаїну 0,25% або лідокаїну 1%.
Поради. Візуалізація сплетення не є обов’язковою для виконання цієї блокади, оскільки сплетення не завжди можна легко побачити. Введення 10 мл місцевого анестетика глибоко в ГКСМ забезпечує надійну блокаду нервів без необхідності підтвердження положення сплетення.
Можливі ускладнення КЕА включають інфекцію в місці введення, гематому в місці пункції, внутрішньосудинне введення, системну токсичність місцевого анестетика та ураження нервів.
Для майже 60 % всіх КЕА в Київській обласній клінічній лікарні за минулий рік анестезіологічним забезпеченням була регіонарна анестезія.
Аневризма черевного відділу аорти — значне локальне розширення черевної аорти на 50 % щодо проксимальної нормальної аорти або більше ніж 3 см у максимальному діаметрі. На сучасному етапі хоч і накопичено достатній досвід хірургічного лікування хворих з аневризмою черевного відділу аорти та запропоновано цілу низку різноманітних за характером та технічним виконанням оперативних втручань, все ж у 20–30 % хворих трапляються різноманітні інтра- та післяопераційні ускладнення. Серед основних ускладнень визначають: кардіальні (15–20 %), гастроентерологічні (10–18 %), ниркові (7–10 %), неврологічні (0,5–1 %), периферичні тромбоемболії (1,2–2 %), кровотечі (1,3–2 %). Загальна летальність від таких ускладнень досить висока і може сягати 40 % [13]. Таким чином, анестезіолог при проведенні анестезіологічного менеджменту пацієнта з АЧВА повинен не тільки забезпечити достатнє інтраопераційне знеболювання, але й прорахувати ризики виникнення інтра- та післяопераційних ускладнень, застосувати методи запобігання їм та забезпечити комфортне для пацієнта післяопераційне знеболювання. Анестезіологічна техніка для відкритої пластики черевного відділу аорти вимагає підтримки гемодинамічної стабільності, нормотермії, гемостазу та адекватної аналгезії. Можна застосувати різноманітні модифікації техніки анестезії: загальна анестезія без регіонарних методик, загальна анестезія в комбінації з епідуральною, спінальна та епідуральна анестезія, а також модифікації загальної анестезії та TAP-блока. Відкриту корекцію АЧВА проводять у пацієнтів високого ризику із застосуванням комбінованої спінально-епідуральної анестезії без загальної анестезії [15]. Аргументи щодо вибору методики анестезії є контроверсійними. Метааналіз 2012 року показав, що епідуральна аналгезія має переваги перед внутрішньовенною щодо поліпшення лікування післяопераційного болю, а також скорочення часу механічної вентиляції легень, частоти гострої дихальної недостатності, тривалості перебування у відділенні інтенсивної терапії та щодо показників ускладнень з боку серцево-судинної системи, шлунково-кишкового тракту й нирок [16]. Контраргументом до цього є проблема післяопераційної коагулопатії з огляду на велику інтраопераційну крововтрату та введення антикоагулянтів, що призводить до підвищеного ризику епідуральної гематоми. Значною проблемою виконання регіонарної анестезії в судинній хірургії є висока частота використання антикоагулянтів у цих пацієнтів. В табл. 1 наведено узагальнені рекомендації Європейського товариства анестезіології та інтенсивної терапії та Європейського товариства регіональної анестезії (ESAIC/ESRA) 2022 року з використання антикоагулянтів у пацієнтів, яким планується нейроаксіальна анестезія. Існує ризик кровотечі та утворення епідуральної гематоми як при введенні, так і при видаленні епідурального катетера. Також рекомендації ESAIC/ESRA пропонують дотримуватися цих вказівок для виконання блокади глибоких сплетень або периферичних нервів. У цих рекомендаціях зазначено, що безпечно вводити внутрішньовенний гепарин пацієнту, якому проводиться операція на судинах, не раніше ніж через 1 годину після проведення регіонарної анестезії.
/35.jpg)
/36.jpg)
Альтернативним доповненням до загальної анестезії у пацієнтів з високим ризиком при використанні епідуральної анестезії або в разі відмови від неї є нейроаксіальна блокада — це блокада площини поперечного м’яза живота (TAP-блок). Цей блок забезпечує анестезію лише парієтальної очеревини та черевної стінки, але не внутрішніх органів, тому не може використовуватися як моноаналгезія [18]. Блокада площини поперечного м’яза живота (TAP-блок) є простим і ефективним інтерфасціальним блоком, що може використовуватись після хірургічних втручань на передній черевній стінці. Etsuka Minami та співавт. у 2014 році провели дослідження, у якому було ретроспективно проаналізовано альтернативне доповнення до загальної анестезії у 23 пацієнтів, які перенесли протезування черевної аорти. Кількість пацієнтів у групі TAP-блока становила 12, а в групі епідуральної анестезії — 11. Оцінювали біль у перший післяопераційний день, початок харчування у перший післяопераційний день, тривалість перебування в стаціонарі, використання аналгетиків і частоту післяопераційної нудоти і блювання. Проводили порівняння в двох групах та дійшли висновку, що не було суттєвих відмінностей у базових характеристиках між досліджуваними групами. ТАР-блок під контролем УЗД є корисною знеболюючою технікою для пацієнтів, яким проводять протезування черевної аорти.
Розглянемо методику ТАР-блока для післяопераційного знеболювання передньої черевної стінки [19].
Показання: післяопераційний біль внизу живота або хронічний больовий синдром передньої черевної стінки.
Розташування датчика: перпендикулярно до середньої пахвової лінії.
Мета: забезпечити анестезію лише парієтальної очеревини та черевної стінки.
Місцевий анестетик: 5–15 мл ропівакаїну 0,25–0,5%, бупівакаїну 0,25%.
Ультразвуковий TAP-блок був вперше описаний ближче до трикутника Петі, між гребнем клубової кістки та підреберним краєм, доступ по середній пахвовій лінії. Пацієнт у положенні лежачи на здоровому боці. Для покращення положення під бік пацієнта можна підкласти валик. Перед процедурою рекомендується провести сканування передньої черевної стінки вздовж середньої пахвової лінії, щоб визначити місце найкращої візуалізації трьох м’язових шарів. Слід звернути увагу на те, що сканування медіальніше візуалізує лише два шари м’язів, оскільки зовнішний косий м’яз утворює апоневроз, який з’єднується з оболонкою прямого м’яза. Від поверхні і вглиб розрізняють такі структури: шкіру та підшкірно-жирову клітковину, зовнішній косий, внутрішній косий і поперечний м’язи живота з їх фасціями. Глибше поперечного м’яза живота та його фасцій є шар передочеревинного жиру, який відме-
жовує його від очеревини та кишечника та часто визначається за його перистальтичними рухами. При ультразвуковому дослідженні фасціальні шари виглядають як гіперехогенні (світліші за навколишні структури), а м’язи ідентифікуються за їх відносно гіпоехогенною структурою з численними смугами. Голка вводиться in plane (паралельно ультразвуковому променю) із задньолатеральної сторони датчика і просувається в передньомедіальному напрямку. Щоб мати чітке зображення голки, бажано вводити її на відстані 1–2 см від датчика, щоб уникнути гострого кута введення, який може бути несприятливим для відбиття ультразвукового сигналу. Голка просувається через різні шари з тактильним відчуттям опору при перетині кожного фасціального шару. Обережне постукування по голці може допомогти визначити просування кінчика голки під час УЗД. Крім того, відповідну площину можна підтвердити введенням кількох мілілітрів фізіологічного розчину або місцевого анестетика (гідролокалізація). При правильному розташуванні розчин відокремлює внутрішній косий м’яз від глибокого поперечного м’яза живота. Слід бути настороженим щодо внутрішньом’язової ін’єкції, яка призведе до набряку м’язів замість роз’єднання.
Незважаючи на можливі серйозні ускладнення TAP-блока, що включають розрив печінки та перфорацію кишечника, загальний рівень ускладнень низький у більшості досліджень.
У Київській обласній клінічній лікарні ми також використовуємо різні методики анестезіологічного забезпечення при оперативних втручаннях з приводу аневризми черевного відділу аорти та для післяопераційного знеболювання. Проводиться пролонгована епідуральна анестезія, а також застосовуються сучасні регіонарні методики знеболювання під УЗД-контролем у підготовлених пацієнтів з відміненою антикоагулянтною терапією. Тільки за перший місяць 2023 року проведено 5 планових та 1 ургентне оперативне втручання з приводу аневризми черевного відділу аорти. Усім плановим пацієнтам проведено оперативне втручання з регіонарною анестезією (TAP-блок і епідуральна анестезія), що забезпечило хороші результати післяопераційного знеболювання цих хворих. Під час ургентного оперативного втручання з приводу розриву аневризми черевного відділу аорти ми не застосовуємо регіонарну методику знеболювання у зв’язку з тяжким станом пацієнта та обмеженим часом передопераційної підготовки.
Реконструктивні операції з приводу облітеруючого атеросклерозу нижніх кінцівок. Облітеруючий атеросклероз нижніх кінцівок (ОАСНК) — це захворювання магістральних артерій, яке проявляється частковим (стеноз) або повним (оклюзія) перекриттям просвіту артерії атеросклеротичними бляшками, що утворюються внаслідок відкладення в стінці артерії холестерину. Наростаюче звуження просвіту артерій неминуче призводить до порушення трофіки м’язів та інших тканин нижніх кінцівок. У результаті цього відбувається порушення функції нижніх кінцівок, розвиток трофічних виразок і гангрени, що згодом призводить до ампутації нижньої кінцівки. При прогресуванні симптомів ОАСНК збільшується частота виникнення ішемічної хвороби серця на 54–57 %, гіпертонічної хвороби — на 70–75 %, порушень мозкового кровообігу — на 20–22 % [20]. Регіонарна анестезія використовується протягом кількох десятиліть для операцій на судинах нижніх кінцівок. Пропоновані переваги методів регіонарної анестезії полягають у поліпшенні гемодинамічної стабільності, зниженні викиду катехоламінів і симпатектомії в результаті поліпшення кровотоку в нижніх кінцівках. Протягом останніх 20 років існують значні суперечки щодо оптимального методу анестезії для виконання шунтування артерій нижніх кінцівок. Прихильники регіонарної анестезії називають кілька потенційних переваг. Симпатична блокада, пов’язана з субарахноїдальною та епідуральною анестезією, знижує рівень циркулюючих катехоламінів і покращує кровообіг у нижніх кінцівках, що потенційно може зменшити частоту тромбозу глибоких вен і запобігти тромбозу артеріального шунта нижніх кінцівок [21, 22]. Крім того, за допомогою регіонарної анестезії може бути досягнуто поліпшення інтраопераційної та післяопераційної гемодинамічної стабільності, що потенційно може призвести до зменшення серцевих ускладнень [23]. При хірургічних втручаннях нижче від пахвинної зв’язки підтримання гемодинаміки є кращим при застосуванні регіонарної анестезії, оскільки коливання частоти серцевих скорочень, а також випадки інтраопераційної гіпертензії та гіпотензії спостерігаються частіше при застосуванні загальної анестезії. Крім того, регіонарна анестезія пов’язана зі зниженням захворюваності на післяопераційну пневмонію [23].
Іннервація шкіри нижньої кінцівки здійснюється поперековим і попереково-крижовим сплетенням. Ділянка стегна переважно іннервується поперековим сплетенням, тоді як попереково-крижове сплетення забезпечує іннервацію нижче коліна. Нерви, цікаві при більшості операцій шунтування нижніх кінцівок, — це стегновий, гілка поперекового сплетення і сідничний, що походить від попереково-крижового сплетення. Поперекове сплетення складається з вентральних гілок від L1–L4, також можлива наявність гілочок від Th12. Каудальна частина цього сплетення ділиться на гілку, що іннервує бічну поверхню стегна, стегновий та затульний нерви, які разом відповідають за іннервацію ніг.
Однією з регіонарних методик для операцій на нижніх кінцівках є методика блокади стегнового нерва [24].
Показання: оперативні втручання на стегновій кістці, колінній чашечці, сухожиллях чотириголового м’яза та колінного суглоба; знеболювання при переломі стегна, операції на нижній кінцівці.
Розташування датчика: поперечне, стегнова складка.
Мета: місцевий анестетик поширюється поруч із стегновим нервом.
Місцевий анестетик: 10–15 мл ропівакаїну 0,5%, бупівакаїну 0,5%.
Ультразвукова анатомія. Визначення місця починається з визначення стегнової артерії на рівні стегнової складки. Зазвичай видно як стегнову артерію, так і глибоку артерію стегна. У цьому випадку датчик слід переміщати проксимально, доки не буде видно лише стегнову артерію. Стегновий нерв розташований збоку від судини і покритий фасцією iliaca; він зазвичай гіперехогенний і має приблизно трикутну або овальну форму. Нерв оповитий двома шарами фасції. Стегновий нерв зазвичай візуалізується на глибині 2–4 см.
Розташування пацієнта. Ця блокада зазвичай виконується в положенні пацієнта лежачи на спині, з опущеним ліжком або столом для максимального доступу оператора до пахової ділянки. Датчик розміщують поперечно на стегновій складці над пульсом стегнової артерії та повільно переміщують у латеральному напрямку, щоб ідентифікувати артерію.
Поради. Ніколи не робіть ін’єкцію через сильний опір, оскільки це може свідчити про інтрафасцикулярне розміщення голки або положення кінчика голки в неправильній фасціальній площині.
Поширення місцевого анестетика навколо нерва не є обов’язковим для цієї нервової блокади. Достатнім є пул місцевого анестетика, який безпосередньо прилягає до задньолатерального або переднього відділів.
Знайдіть стегнову вену, послабивши тиск на датчик, за потреби використовуючи кольоровий допплер. Стегнова вена зазвичай розташована медіально від артерії, але іноді вона може лежати глибше або навіть латеральніше від неї.
Після протезування кульшового суглоба орієнтири можуть бути зміщені через екстравазацію рідини, причому артерія та нерв можуть розміщуватись значно глибше, ніж в передопераційному положенні.
Також регіонарною методикою для операцій на нижніх кінцівках є методика блокади сідничного нерва [25].
Показання: оперативні втручання на стопі та гомілковостопному суглобі, ампутація нижче коліна, знеболювання після операції на колінному суглобі, що включає задній відділ.
Розташування датчика: передній доступ: поперечно, на проксимальному медіальному відділі стегна; черезсідничний доступ: поперечно, на сідниці, між сідничним горбом і великим вертлюгом; підсідничний доступ: поперечно, по сідничній складці.
Інші доступи (наприклад, парасакральний, латеральний) були описані, але не будуть тут детально наведені.
Мета: поширення місцевого анестетика всередині оболонки сідничного нерва.
Місцевий анестетик: 15–20 мл ропівакаїну 0,5%, бупівакаїну 0,5%.
Поради. Введення голки поза площиною за допомогою гідродисекції часто є більш практичним способом виконання цього блока порівняно з доступом у площині.
Виконується в положенні пацієнта лежачи. Стегно відводиться, щоб полегшити розміщення датчика та голки. Якщо можливо, стегно та коліно повинні бути дещо зігнуті під прямим кутом, бажано на підставці, щоб полегшити експозицію. Якщо одночасно має використовуватись стимуляція нервів (це рекомендовано), для спостереження за руховими реакціями необхідно оголити гомілку та стопу. У будь-якому випадку корисно оголити все стегно, щоб оцінити відстань від паху до коліна. Датчик повинен знаходитись у нижньодистальній частині стегна. Ліву руку з датчиком ставлять на 6–8 см вище від підколінної складки до зони розгалуження сідничного нерва. Сідничний нерв знаходиться латеральніше та більш поверхнево під двоголовим м’язом стегна, як правило, у вигляді округлого утворення (бджолині стільники). Голку вводять з бічної поверхні стегна. Потрібно уважно стежити за рухом голки і не випускати з поля зору датчика. Найкращий ефект блокади, коли місцевий анестетик оточує нерв з усіх сторін — ефект «бублика» [26].
Yazigi та співавт. надали інформацію про серію випадків із 25 пацієнтів, які успішно пройшли хірургічне втручання нижче від пахвинної зв’язки з комбінованою блокадою стегнового та сідничного нервів, доповнене внутрішньовенним введенням мідазоламу. Спостерігалася вражаюча гемодинамічна стабільність. Серед цих пацієнтів лише 2 потребували вазопресорної підтримки та жоден пацієнт не потребував переходу на загальну анестезію [28]. У Київській обласній клінічній лікарні ми також використовуємо різні методики при реконструктивних операціях з приводу облітеруючого атеросклерозу нижніх кінцівок. Пацієнти, які мають кардіологічну патологію, потребують досконалої методики знеболювання, безпечного інтраопераційного анестезіологічного менеджменту та якісного післяопераційного знеболювання з метою зниження періопераційних ускладнень. Таким пацієнтам також часто застосовуються регіонарні методики знеболювання під УЗД-контролем. У відділенні судинної хірургії Київської обласної клінічної лікарні проведено приблизно 200 блокад сідничного, стегнового нерва або комбінованих сіднично-стегнових блокад у 2022 році для інтра- та післяопераційного знеболювання.
Проведення анестезії та післяопераційного знеболювання пацієнтам при ампутації нижньої кінцівки — дуже давня та болюча проблема. Саме післяопераційний біль після ампутації вище коліна для пацієнтів із захворюванням периферичних артерій є величезною проблемою. Люди з ампутованими кінцівками страждають від різних типів болю: післяопераційний біль, хронічний біль у культі і фантомний біль у кінцівках. Анестезіологи, хірурги та інші спеціалісти шукають шляхи вирішення цієї проблеми. Для інтраопераційного знеболювання ампутації нижньої кінцівки застосовується нейроаксіальна і регіонарна анестезія. Обидва методи показали добрий рівень періопераційної анестезіологічної підтримки [29]. Також ці методи мають додаткову перевагу — це зменшення післяопераційного фантомного болю у кінцівках, хоча це не знаходить достатньої підтримки в літературі про традиційний анестезіологічний менеджмент. Borghi та співавт. проведено багатообіцяюче спостережне дослідження. Вони використовували нетрадиційний метод знеболювання, налагодивши інфузію через сідничний та стегновий периневральний катетер протягом періоду від 4 до 83 днів. Серед пацієнтів, що дотримувались протоколу використання катетера, 84 % мали нульові показники болю за ВАШ через 1 рік і лише в 39 % спостерігався феномен фантомного болю порівняно з 60–70 % пацієнтів, які відчувають фантомний біль у кінцівках при традиційному підході [30].
У Київській обласній клінічній лікарні було проведено дослідження, у якому пацієнти з ампутацією нижньої кінцівки вище коліна отримували стандартне післяопераційне знеболювання з уведенням або без уведення катетера (зі співвідношенням 1 : 1) до периферичного нерва та інфузії місцевого анестетика протягом перших 3 днів після операції. Під час операції хірурги встановили периневральні катетери до сідничного нерва, які забезпечували безперервну інфузію бупівакаїну (0,25%, 2 мл/год). З використанням методики, описаної Malawer та співавт., інтраопераційно, після виконання ампутації був введений поліамідний катетер 20-го калібру під контролем зору на кілька сантиметрів вище від рівня розрізу сідничного нерва. Потім катетер просували на 5–10 см. Катетер був виведений назовні та закріплений. Аналіз груп пацієнтів показав, що розташування катетера периневрально було пов’язане зі зниженим кумулятивним післяопераційним споживанням опіоїдів на 50 % протягом перших 72 годин, але не зі зниженням балів післяопераційного болю через 24 години [31].
Висновки
Регіонарна анестезія є оптимальним методом для використання як моноанестезії або в комбінації із загальною анестезією в судинній хірургії. Використання цих методів анестезії досвідченим анестезіологом може скоротити перебування пацієнтів у лікарні та поліпшити перебіг захворювання в цієї досить складної популяції пацієнтів. Однак справедливо було б сказати, що бракує даних із рандомізованих контрольованих досліджень, тому загальна анестезія залишається прийнятною альтернативою. Рішення про використання регіонарних методів має прийматись разом пацієнтом, хірургом та анестезіологом після індивідуального обговорення профілю ризику та користі для кожного пацієнта й виду оперативного втручання.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Внесок авторів. Дзюба Д.О., Лоскутов О.А. — концепція та дизайн; Абраменко А.В., Масуді А.В. — огляд літератури, написання тексту.
Отримано/Received 17.07.2023
Рецензовано/Revised 22.07.2023
Прийнято до друку/Accepted 30.07.2023

/33.jpg)
/34.jpg)
/35.jpg)
/36.jpg)