Журнал «Болезни и антибиотики» 1(1) 2009
Вернуться к номеру
Внебольничные пневмонии
Авторы: Березняков И.Г., Харьковская медицинская академия последипломного образования
Рубрики: Семейная медицина/Терапия, Терапия
Версия для печати
От редакции. Предлагаем вашему вниманию первые главы новой монографии И.Г. Березнякова «Внебольничные пневмонии», изданной в 2009 году Издательским домом «Заславский».
Введение
Пневмония — острое инфекционное заболевание преимущественно бактериальной этиологии, которое характеризуется очаговым поражением респираторных отделов легких и наличием внутриальвеолярной экссудации [1]. Инфекционный характер заболевания отличает пневмонии от воспалительных заболеваний/поражений легких неинфекционной природы, которые могут быть составной частью клинической картины других болезней (например, системной красной волчанки), развиваться под воздействием ионизирующего излучения (лучевой пневмонит), лекарственных препаратов (например, при длительном употреблении амиодарона) и т.д. В соответствии с Международной классификацией болезней, травм и причин смерти (МКБ) 10-го пересмотра (1992 г.), собственно пневмонии обособлены и от инфекционных поражений легких, которые вызываются облигатными для человека патогенами бактериальной или вирусной природы (чума, туляремия, Q-лихорадка, корь и др.). Последние рассматриваются в рамках соответствующих нозологических форм.
Из приведенного выше определения следует, что каждый случай пневмонии рассматривается как новое («острое») заболевание. Поэтому в диагнозе определение «острая» перед словом «пневмония» приводить излишне. В соответствии с современными представлениями, хронический воспалительный процесс в альвеолах легких невозможен (за исключением пневмосклероза).
У части пациентов пневмонии на протяжении жизни могут возникать неоднократно, иногда в одних и тех же участках легких. Каждый случай болезни рассматривается как новый. Среди возможных причин повторных заболеваний пневмониями следует упомянуть:
— наличие бронхоэктазов;
— синдром неподвижных ресничек;
— хронический синусит;
— неврологические заболевания;
— наличие трахеопищеводной фистулы;
— иммунодефициты любого генеза и др.
Классификация пневмоний
Традиционная классификация пневмоний предполагала их разделение по этиологии и локализации и оказалась непригодной для практических нужд. Во-первых, даже в хорошо спланированных и тщательно проконтролированных зарубежных исследованиях идентифицировать возбудителя пневмонии удается только в 30–50 % случаев. Отсутствуют патогномоничные клинические признаки, которые бы позволяли установить этиологический диагноз пневмонии при первом обращении больного за медицинской помощью (редкие исключения — например, долевая (прежнее название — крупозная) пневмония, выявление которой приравнивалось к этиологическому диагнозу пневмококковой пневмонии, — только подтверждают общее правило). Традиционная микробиологическая диагностика трудоемка, а серологическое подтверждение этиологической значимости Mycoplasma pneumoniae и Chlamydophila pneumoniae нередко растягивается на несколько недель и имеет скорее эпидемиологическое, а не клиническое значение.
Во-вторых, точное указание локализации поражения оказывает позитивный психологический эффект (повышает самооценку врача и его авторитет в глазах пациента), но не влияет на выбор антимикробных препаратов, поскольку в современном арсенале лекарственных средств нет антибиотиков, которые бы «специализировались» на инфекциях в правом или левом легком, верхних или нижних долях, том или ином сегменте легкого и т.д.
Осознание перечисленных фактов стимулировало поиск тех обстоятельств или факторов, которые бы позволили с высокой степенью надежности предсказать вероятных возбудителей пневмонии и назначить адекватную антибактериальную терапию, почти всегда эмпирически. В результате современная классификация пневмоний предполагает разделение их на:
— внебольничные (вызываются ограниченным рядом аэробных и факультативных анаэробных бактерий с предсказуемым уровнем чувствительности к антибиотикам, а также так называемыми атипичными микроорганизмами);
— нозокомиальные (внутрибольничные, госпитальные; среди возбудителей преобладают аэробные и факультативные анаэробные бактерии (главным образом грамотрицательные), зачастую устойчивые к традиционно используемым антибиотикам, в том числе к представителям сразу нескольких классов антимикробных средств);
— аспирационные (в этиологии заболевания наряду с аэробными и факультативными анаэробными бактериями существенную роль играют строгие анаэробы);
— у лиц с тяжелыми дефектами иммунитета (предсказать возбудителей затруднительно; в этиологии немалое значение придается «необычным» микроорганизмам: грибам (Pneumocystis jiroveci), атипичным микобактериям (комплекс Mycobacterium avium-intracellulare), вирусам и др.
Значительное число всех случаев заболевания пневмониями приходится на долю внебольничных пневмоний (ВП). Основными возбудителями нетяжелых ВП являются 4 микроорганизма: Streptococcus pneumoniae, Haemophilus influenzae, Mycoplasma pneumoniae и Chlamydophila pneumoniae. Первые 2 из них относятся к типичным (то есть растущим на обычных средах), хотя и «привередливым» бактериям (их культивирование в лабораторных условиях требует строго соблюдения предписанных процедур). Последние 2 микроорганизма получили название атипичных (с некоторой натяжкой (в отношении M.pneumoniae) их можно охарактеризовать как внутриклеточные патогены, которые растут только на специальных средах; культуральные исследования являются дорогостоящими и в рутинной клинической практике не проводятся).
У больных с тяжелой ВП наряду с перечисленными микроорганизмами определенную роль играют Legionella pneumophila (атипичный микроорганизм — внутриклеточный патоген, этиологическую значимость которого в Украине еще предстоит изучить), Staphylococcus aureus, Pseudomonas aeruginosa, представители семейства Enterobacteriaceae (Escherichia coli, Klebsiella pneumoniae, Proteus mirabilis и др.).
Заболеваемость
В северном полушарии заболеваемость ВП составляет порядка 12 случаев на 1000 человек в год, большинство случаев приходится на зимнее время. Наибольшая заболеваемость ВП отмечается у детей раннего и лиц старческого возраста. Так, по данным разных авторов, у детей в возрасте до 1 года она составляет 30–50 случаев на 1000 человек в год, в возрасте 15–45 лет — 1–5/1000, 60–70 лет — 10–20/1000, 71–85 лет — 50/1000 [2–8].
По данным официальной статистики, в 2005 г. заболеваемость ВП в Украине составила 4,26 ‰, а в России (в 2003 г.) — 4,1 ‰ [9, 10].
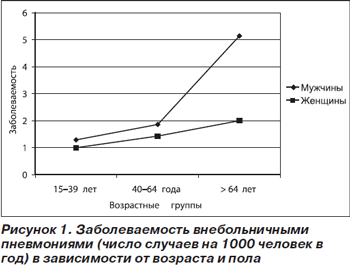
На рис. 1 представлены сводные данные о заболеваемости ВП в разных возрастных группах (Великобритания, Финляндия, Испания) [8].
Этиология
В большинстве исследований, посвященных этиологии ВП, установить возбудителя заболевания у консультированных в госпиталях и/или госпитализированных пациентов удается менее чем в 50 % случаев [8]. Например, применение антибиотиков до забора материала для микробиологических исследований (МБИ) снижает вероятность выделения пневмококков более чем в 2,5 раза [11]. Среди других факторов, затрудняющих постановку этиологического диагноза, можно упомянуть:
— скудное выделение мокроты, характерное для современного течения заболевания;
— половые и возрастные особенности больных: женщины и дети чаще проглатывают, а не выкашливают мокроту;
— случаи заболевания, вызванные микроорганизмами, которые не определяются с помощью общепринятых микробиологических методов;
— отсутствие методов экспресс-диагностики возбудителей;
— существование все еще неизвестных науке микроорганизмов;
— неинфекционные заболевания легких со сходной с ВП клинической картиной;
— слабую лабораторную базу;
— отсутствие уверенности в том, что выделенный микроорганизм действительно является возбудителем заболевания [12, 13].
С низкой способностью установить этиологию ВП ассоциируются также возраст ≥ 70 лет и сопутствующие заболевания сердца или почек [14].
На частоту выделения тех или иных микроорганизмов влияют разные факторы: обследованная популяция, методы идентификации возбудителей (культуральное исследование мокроты, иммунологические исследования, использование инвазивных методик для получения материала для микробиологических исследований и т.д.), эпидемиологическая обстановка, географический регион, появление новых возбудителей (например, метапневмовирусов, гантавирусов), форма представления полученных результатов (по отношению к числу обследованных или к числу обработанных образцов) и др. Данные о частоте выделения различных микроорганизмов у пациентов с ВП в популяционных исследованиях и у больных с ВП, диагностированной в стационаре, представлены в табл. 1, 2.
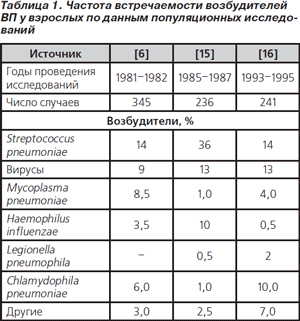
Пневмококки (Streptococcus pneumoniae) остаются самыми частыми возбудителями ВП. Истинная роль этих бактерий в возникновении ВП, по-видимому, даже больше, чем это отражено в табл. 1, 2. Многие авторы рассматривают результаты МБИ мокроты в качестве вероятного этиологического диагноза и не включают эти данные в отчеты об исследованиях. Наличие или отсутствие эпидемии гриппа не влияет на частоту выделения S.pneumoniae [17].
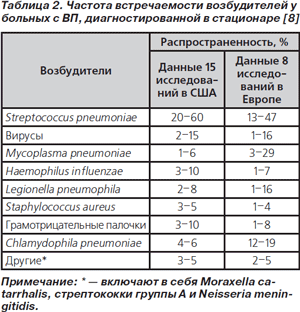
Вирусы при ВП у детей обнаруживают чаще, чем у взрослых, хотя у последних отмечена тенденция к сочетанию вирусов с бактериями (смешанные инфекции). Вирусы чаще обнаруживают во время эпидемий. В порядке убывания по частоте их можно расположить следующим образом: вирус гриппа А, парагриппа, аденовирус. В качестве копатогенов вирусы чаще всего обнаруживаются вместе с S.pneumoniae, H.influenzae и S.aureus [8].
На частоту выделения M.pneumoniae влияет наличие или отсутствие пандемий (повторяются каждые 3–4 года). Поражаются преимущественно ранее здоровые люди молодого возраста (< 40 лет). Какие-либо различия в частоте выделения микоплазм у мужчин и женщин отсутствуют, за исключением возрастной группы 30–39 лет, в которой среди инфицированных преобладают женщины — вероятно, вследствие более тесного общения со школьниками [8].
Гемофильная палочка (Haemophilus influenzae) выделяется преимущественно у больных старших возрастных групп и у пациентов с хроническими заболеваниями. Обнаружение полисахаридного капсульного антигена не имеет большого практического значения, поскольку большинство респираторных заболеваний вызываются неинкапсулированными бактериями.
Случаи ВП, вызванные C.pneumoniae, могут быть эндемичными и эпидемическими, в связи с чем частота обнаружения этого микроорганизма в разные годы варьирует. В целом хламидофилы чаще вызывают ВП у людей старшего возраста и нередко обнаруживаются вместе с другими микроорганизмами (до 44 % больных с ВП могут быть серопозитивными по C.pneumoniae), что ставит под сомнение вирулентность хламидофил (в тех случаях, когда они оказываются единственным патогеном) [18].
Staphylococcus aureus — редкий возбудитель ВП. Стафилококковые пневмонии чаще регистрируют у людей старше 50 лет с сопутствующими хроническими заболеваниями, а также в ассоциациях с вирусами.
Принято считать, что у каждого конкретного пациента за возникновение заболевания несет ответственность один-единственный возбудитель. В действительности два и более микроорганизмов обнаруживают не так уж редко: от менее 10 до 27 % случаев [19, 20]. Возможны следующие варианты взаимодействия микроорганизмов: либо они выступают как копатогены, либо один из них выступает в качестве инициирующего фактора, облегчающего инвазию в ткани другого микроорганизма, который непосредственно вовлекается в возникновение ВП.
Факторы риска
Важным фактором риска возникновения ВП является курение, причем риск возрастает по мере увеличения длительности курения, количества выкуриваемых за день сигарет и кумулятивной экспозиции к табачному дыму. Среди взрослых, бросивших курить, повышенный риск ВП снижается спустя 5 лет после отказа от курения [21].
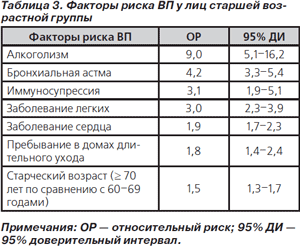
В табл. 3 представлены факторы риска ВП у лиц старшей возрастной группы, установленные в крупном когортном исследовании в Финляндии (4175 больных ≥ 60 лет) [22].
Среди других факторов, непосредственно связанных с возникновением ВП, следует упомянуть иммуносупрессивную терапию; инфекции верхних дыхательных путей в течение месяца, предшествующего заболеванию ВП; перенесенные в прошлом пневмонии (подтвержденные рентгенологически); хронический бронхит или хроническое обструктивное заболевание легких (ХОЗЛ); ожирение; профессиональную экспозицию к пыли; перенесенную в детстве пневмонию; неполную семью (холост/не замужем, разведен (-а), вдовец/вдова), незанятость (отсутствие работы), лечение кортикостероидами и бронходилататорами [21–25].
Прогноз
По данным метаанализа, включавшего 33 148 пациентов с рентгенологически верифицированными ВП, смертность при этом заболевании колебалась от 5,1 % у амбулаторных больных до 36,5 % у госпитализированных в отделения реанимации и интенсивной терапии (ОРИТ) и составила в среднем 13,7 % (в том числе 17,6 % у лиц старшей возрастной группы и 19,6% — у больных с бактериальными пневмониями) [26]. Прогностические факторы повышения смертности представлены в табл. 4.
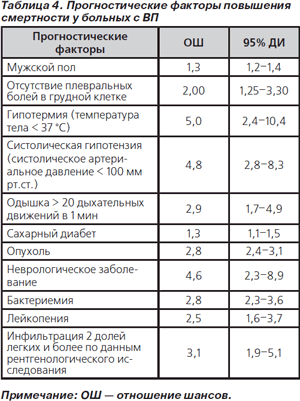
Риск смерти зависит также от тяжести ВП, возраста пациента и возбудителя заболевания. При пневмококковых пневмониях смертность колеблется от 5 до 29 %, причем у больных моложе 40 лет этот показатель ниже, чем у более возрастного контингента [11, 27]. Среди больных с тяжелой ВП на долю S.pneumoniae приходится 29–44 % случаев [28, 29], а смертность может достигать 77 % (если пневмококковая этиология верифицировалась по результатам культурального исследования крови) [30, 31].
При инфекциях, вызванных Pseudomonas aeruginosa, смертность достигает 61,1 %, Klebsiella spp. — 35,7 %, Escherichia coli — 35,3 %, Staphylococcus aureus — 31,8 % [8].
У больных с ВП, госпитализированных в ОРИТ, на долю Haemophilus influenzae приходится 6–12 % случаев, а смертность у этой категории пациентов достигает 30 % [32]. Высокая смертность (18–27 %) отмечается и среди больных с ВП, госпитализированных в ОРИТ, если возбудителем оказывается Legionella pneumophila [33, 34].
К неблагоприятным прогностическим факторам относятся также предшествующее лечение дигоксином; диастолическая гипотензия (< 60 мм рт.ст.); спутанность сознания; лейкоцитоз; повышенное содержание [азота] мочевины в крови (> 7 ммоль/л) [11].
Пневмония — острое инфекционное заболевание преимущественно бактериальной этиологии, которое характеризуется очаговым поражением респираторных отделов легких и наличием внутриальвеолярной экссудации. Каждый случай заболевания рассматривается как новый.
Поражения легких неинфекционной природы, а также инфекционные поражения, которые вызываются облигатными для человека патогенами (чума, туляремия, Q-лихорадка, корь и др.), относятся к другим нозологическим единицам.
Различают внебольничные, нозокомиальные, аспирационные пневмонии и пневмонии у лиц с тяжелыми дефектами иммунитета. Значительное число всех случаев заболевания приходится на долю внебольничных пневмоний.
Заболеваемость ВП составляет порядка 4–12 случаев на 1000 человек в год, большинство эпизодов приходится на зимнее время.
Основными возбудителями нетяжелых ВП являются Streptococcus pneumoniae, Haemophilus influenzae, Mycoplasma pneumoniae и Chlamydophila pneumoniae. У больных с тяжелой ВП наряду с перечисленными микроорганизмами определенную роль играют Legionella pneumophila, Staphylococcus aureus, Pseudomonas aeruginosa, представители семейства Enterobacteriaceae.
Факторами риска возникновения ВП являются: курение (у бросивших курить риск снижается спустя 5 лет после отказа от курения); алкоголизм; заболевания легких (бронхиальная астма, хроническое обструктивное заболевание легких); инфекции верхних дыхательных путей в течение месяца, предшествующего заболеванию ВП; перенесенные в прошлом (в том числе в детстве) пневмонии; иммуносупрессивные состояния или терапия; заболевания сердца; старческий возраст и др.
Смертность при ВП колеблется от 0,1–5 % у амбулаторных больных до > 30 % у госпитализированных в отделения реанимации и интенсивной терапии.
Прогностические факторы повышения смертности у больных с ВП: систолическая гипотензия; гипотермия; сопутствующие неврологические заболевания и/или опухоли; мультилобарная инфильтрация; одышка; бактериемия; лейкопения и др.
