Журнал «Здоровье ребенка» 6(21) 2009
Вернуться к номеру
ВИЧ/СПИД у детей
Авторы: Богадельников И.В., Рымаренко Н.В., Киселева Г.Л.
Крымский государственный медицинский университет им. С.И. Георгиевского
Рубрики: Педиатрия/Неонатология
Версия для печати
Введение
Украина относится к числу государств, для которых характерен эпидемический тип распространения ВИЧ/СПИДа. И на сегодняшний день темпы роста эпидемии не замедлились. Причин для этого много, и они достаточно подробно изложены (UNAIDS/WHO, 2008). Вместе с тем врачам различного профиля приходится оказывать помощь как пациентам с известным ВИЧ-статусом, так и тем больным, которые не обследованы и не знают о своем диагнозе, а в ряде случаев сознательно скрывают его. В нашей практике встречались случаи, когда дети несколько лет лечились по поводу проявлений ВИЧ-инфекции (дерматитов, стоматитов, анемии, паротитов, пневмонии) у различных специалистов, но при этом им не проводилось обследование на ВИЧ, и соответственно не был выставлен правильный диагноз.
Поэтому настороженность врача в отношении этой патологии должна базироваться на знании целого ряда симптомов ВИЧ-инфекции, многие из которых имеют свои характерные клинические проявления, в то время как некоторые симптомы могут встречаться и у не ВИЧ-инфицированных пациентов.
Этиология
ВИЧ-инфекция — болезнь, вызываемая вирусом иммунодефицита человека (ВИЧ), поражающим клетки иммунной, нервной и других систем и органов человека, с длительным хроническим персистирующим течением, завершающаяся развитием СПИДа (синдрома приобретенного иммунодефицита) и сопровождающих его оппортунистических инфекций.
ВИЧ относится к семейству ретровирусов (Retroviride) и представлен двумя типами — ВИЧ-1 и ВИЧ-2. Вирусная частица представляет собой ядро, окруженное оболочкой. Ядро содержит РНК и ферменты — обратную транскриптазу (ревертазу), интегразу, протеазу.
Эпидемиология
Пути передачи ВИЧ-инфекции у детей:
1. От матери ребенку: во время беременности, родов и кормления грудью.
2. Парентеральный путь: переливание крови, ее компонентов и препаратов, при инъекциях и манипуляциях с использованием инструментов, контаминированных кровью ВИЧ-инфицированного, при трансплантации органов.
3. Половой путь (у подростков).
В отсутствие профилактических мероприятий частота передачи ВИЧ от матери ребенку во время беременности и родов составляет 15–30 %.
Патогенез
При попадании ВИЧ в клетку под воздействием вирусной ревертазы синтезируется провирусная ДНК, которая с помощью вирусной интегразы встраивается в ДНК клетки хозяина, и начинается продукция новых вирусных частиц. Вирус поражает клетки, несущие на своей поверхности рецептор СD4, прежде всего Т-хелперы, а также моноциты, макрофаги, клетки микроглии и др. Прогрессирующее снижение содержания лимфоцитов СD4 ведет к нарастанию иммунодефицита с поражением всех звеньев иммунитета и к развитию оппортунистических инфекций.
Клинические особенности
Клинические проявления ВИЧ-инфекции включают поражения органов и систем, связанные с непосредственным воздействием ВИЧ, а также развитием оппортунистических инфекций.
К основным поражениям органов и систем ВИЧ относят: увеличение периферических лимфатических узлов, печени и селезенки, нарушение темпов физического развития, синдром истощения (вастинг-синдром), поражения кожи (дерматиты, ксероз, васкулиты, пятнисто-папуллезные высыпания), паротит, поражение дыхательной системы (лимфоидная интерстициальная пневмония), поражение ЦНС (ВИЧ-энцефалопатия), поражения сердечно-сосудистой системы (кардиопатия, сердечная недостаточность), нефропатию (протеинурия, нефротический синдром, почечная недостаточность), поражение пищеварительного тракта (синдром мальабсорбции), гематологические изменения (анемия, лейкопения, тромбоцитопения).
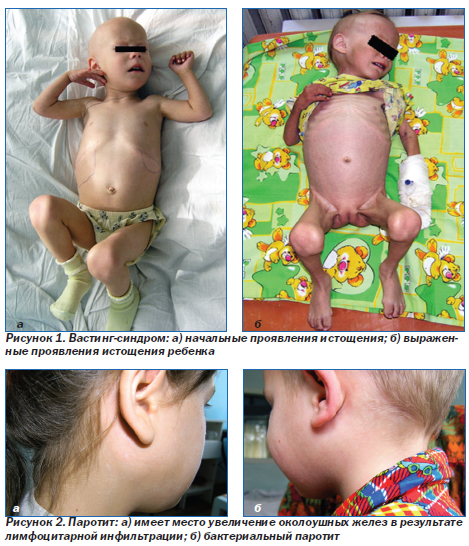
Вастинг-синдром — синдром истощения (рис. 1), относится к диагностическим критериям СПИДа и определяется как:
— снижение массы тела более чем на 10 %;
— хроническая диарея (более 30 дней и дольше);
— документированная лихорадка (интермиттирующего или постоянного типа) на протяжении 30 дней и более.
Вастинг-синдром является независимым прогностическим фактором смерти больных. На рис. 1а показаны начальные проявления истощения, на рис. 1б — нарастание истощения у ребенка вплоть до резкого уменьшения подкожно-жирового слоя.
Паротит (рис. 2). У 2–14 % детей отмечается поражение слюнных желез, что проявляется припухлостью околоушных желез. В одних случаях (рис. 2а) слюнные железы увеличиваются в результате лимфоцитарной инфильтрации, при этом поражение может быть стойким, как односторонним, так и двусторонним, может сопровождаться ксеростомией и болью во рту. При пальпации слюнные железы эластичные, безболезненные, кожа над ними не изменена. При надавливании на железу из протока выделяется прозрачная слюна.
В других случаях (рис. 2б) возникает бактериальный паротит, чаще односторонний, рецидивирующий, который сопровождается лихорадкой, местной болезненностью и гиперемией кожи. При пальпации железа плотная, болезненная, при ее массировании из протока выделяется гной.
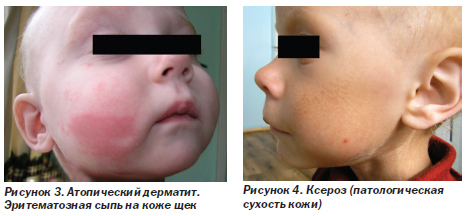
Атопический дерматит (рис. 3). Наряду с частыми инфекционными поражениями кожи при ВИЧ-инфекции у детей возможны проявления атопического дерматита. На рис. 3 — эритематозная сыпь на коже щек.
Ксероз — патологическая сухость кожи (рис. 4) — частое осложнение любого иммунодефицита. Обнаруживаются множественные чешуйки (отторгнутые роговые пластинки) на коже лица (рис. 4) и всего тела. Характерны жалобы на сухость кожи и зуд.
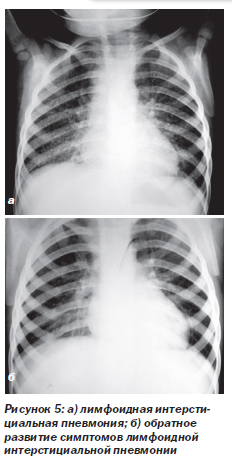 Лимфоидная интерстициальная пневмония (ЛИП) (рис. 5). ЛИП — медленно прогрессирующее состояние. Составляет 30–40 % поражений дыхательных путей у ВИЧ-инфицированных детей. Гистологически ЛИП характеризуется диффузной инфильтрацией межальвеолярных перегородок и лимфатических сосудов зрелыми, преимущественно СD8 Т-лимфоцитами, плазматическими клетками и гистиоцитами. Одним из кофакторов развития заболевания считают вирус Эпштейна — Барр. Клинические проявления обычно возникают в возрасте 2–3 лет (постепенно нарастающая одышка и быстрая утомляемость, иногда кашель). Этим дыхательным симптомам сопутствуют генерализованная лимфаденопатия, гепатоспленомегалия, увеличение околоушных слюнных желез и лимфоцитоз. Физикальные данные обычно отсутствуют или скудные. В далеко зашедшей стадии определяются признаки хронической гипоксии (цианоз, утолщение ногтевых фаланг в виде барабанных палочек). На рентгенограммах грудной клетки (рис. 5а) выявляют двусторонние сетчато-узловые или очаговые альвеолярные инфильтраты, наиболее выраженные в нижних долях. Стойкое обратное развитие симптомов болезни наблюдается только после начала высокоактивной антиретровирусной терапии (ВААРТ) (рис. 5б).
Лимфоидная интерстициальная пневмония (ЛИП) (рис. 5). ЛИП — медленно прогрессирующее состояние. Составляет 30–40 % поражений дыхательных путей у ВИЧ-инфицированных детей. Гистологически ЛИП характеризуется диффузной инфильтрацией межальвеолярных перегородок и лимфатических сосудов зрелыми, преимущественно СD8 Т-лимфоцитами, плазматическими клетками и гистиоцитами. Одним из кофакторов развития заболевания считают вирус Эпштейна — Барр. Клинические проявления обычно возникают в возрасте 2–3 лет (постепенно нарастающая одышка и быстрая утомляемость, иногда кашель). Этим дыхательным симптомам сопутствуют генерализованная лимфаденопатия, гепатоспленомегалия, увеличение околоушных слюнных желез и лимфоцитоз. Физикальные данные обычно отсутствуют или скудные. В далеко зашедшей стадии определяются признаки хронической гипоксии (цианоз, утолщение ногтевых фаланг в виде барабанных палочек). На рентгенограммах грудной клетки (рис. 5а) выявляют двусторонние сетчато-узловые или очаговые альвеолярные инфильтраты, наиболее выраженные в нижних долях. Стойкое обратное развитие симптомов болезни наблюдается только после начала высокоактивной антиретровирусной терапии (ВААРТ) (рис. 5б).
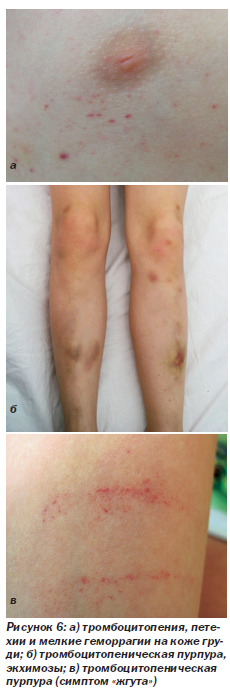 Тромбоцитопения (рис. 6). Выявляется примерно у 30 % детей и подростков, инфицированных ВИЧ. Считается, что при ВИЧ-инфекции тромбоцитопения обусловлена как снижением выработки тромбоцитов, так и ускоренным их разрушением, связанным с иммунными механизмами (это подтверждается эффективностью лечения глюкокортикоидами). Иногда число тромбоцитов самостоятельно возвращается к норме, однако в большинстве случаев без лечения тромбоцитопения сохраняется и прогрессирует. Легкая тромбоцитопения обычно протекает бессимптомно. Однако когда число тромбоцитов снижается до 20 000–50 000 мкл–1, появляется геморрагический синдром. На рис. 6а — петехии и мелкие геморрагии на коже груди. На рис. 6б — экхимозы различной давности на нижних конечностях.
Тромбоцитопения (рис. 6). Выявляется примерно у 30 % детей и подростков, инфицированных ВИЧ. Считается, что при ВИЧ-инфекции тромбоцитопения обусловлена как снижением выработки тромбоцитов, так и ускоренным их разрушением, связанным с иммунными механизмами (это подтверждается эффективностью лечения глюкокортикоидами). Иногда число тромбоцитов самостоятельно возвращается к норме, однако в большинстве случаев без лечения тромбоцитопения сохраняется и прогрессирует. Легкая тромбоцитопения обычно протекает бессимптомно. Однако когда число тромбоцитов снижается до 20 000–50 000 мкл–1, появляется геморрагический синдром. На рис. 6а — петехии и мелкие геморрагии на коже груди. На рис. 6б — экхимозы различной давности на нижних конечностях.
На рис. 6в — симптом «жгута» — петехии, расположенные в виде линии после наложения манжеты для измерения артериального давления.
Оппортунистические инфекции: пневмоцистная пневмония, микозы (кандидоз, криптококкоз, кокцидиоидоз), бактериальные инфекции, в том числе туберкулез и атипичные микобактериозы, герпесвирусные инфекции, паразитозы (токсоплазмоз, криптоспоридиоз), опухоли и др.
Пневмоцистная пневмония (рис. 7) — самое частое из СПИД-индикаторных заболеваний. Возбудителем является Pneumocistis jiroveci. Заболевание у детей обычно начинается внезапно, хотя возможно и постепенное развитие болезни в течение нескольких недель. Характерны высокая лихорадка, тахипноэ, одышка, цианоз и непродуктивный кашель. Гипоксемия обычно глубже, чем можно ожидать по результатам физикального обследования.
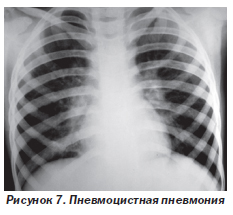 При рентгенографии грудной клетки чаще всего обнаруживают повышение прозрачности легочных полей и двусторонние диффузные интерстициальные изменения (рис. 7). Иногда результаты рентгенографии могут быть нормальными либо могут быть выявлены едва заметные изменения паренхимы. Возможна также сетчатая перестройка легочного рисунка в сочетании с множественными мелкоочаговыми тенями, на фоне которых видны светлые полоски бронхов.
При рентгенографии грудной клетки чаще всего обнаруживают повышение прозрачности легочных полей и двусторонние диффузные интерстициальные изменения (рис. 7). Иногда результаты рентгенографии могут быть нормальными либо могут быть выявлены едва заметные изменения паренхимы. Возможна также сетчатая перестройка легочного рисунка в сочетании с множественными мелкоочаговыми тенями, на фоне которых видны светлые полоски бронхов.
Окончательный диагноз ставят после обнаружения возбудителя при микроскопии окрашенных мазков из содержимого носоглотки, мокроты, бронхоальвеолярной жидкости.
 В последние годы заболеваемость пневмоцистной пневмонией резко снизилась после появления высокоактивной антиретровирусной терапии и повсеместного использования медикаментозной профилактики триметопримом/сульфометоксазолом.
В последние годы заболеваемость пневмоцистной пневмонией резко снизилась после появления высокоактивной антиретровирусной терапии и повсеместного использования медикаментозной профилактики триметопримом/сульфометоксазолом.
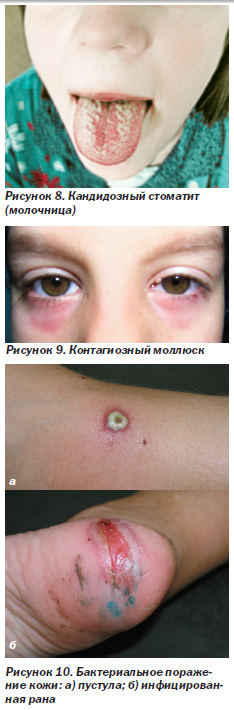
Кандидозный стоматит — молочница (рис. 8) — самая частая оппортунистическая инфекция ротовой полости у ВИЧ-инфицированных детей (распространенность 28–67 %). Обычно развивается при низком или снижающемся числе лимфоцитов СD4. Может проявляться образованием на слизистой красных очагов (атрофический, или эритематозный, кандидоз), белым налетом, который можно снять шпателем (рис. 8, псевдомембранозный кандидоз, или молочница), а также покраснением и трещинами в углах рта (кандидозный хейлит, или заеда). Нередко протекает без жалоб, но иногда сопровождается жжением или болью во рту. Диагноз ставится по клинической картине и подтверждается бактериоскопическим и бактериологическим исследованием. Чаще всего обнаруживаются Candida spp.
Контагиозный моллюск (рис. 9) вызывается ДНК-содержащим вирусом из семейства поксвирусов. Характерны высыпания в виде множественных полусферических папул с пупковидным вдавлением в центре, которые чаще появляются на лице, но могут располагаться и на других участках тела. Диагноз подтверждается при обнаружении в биоптате (содержимом папулы) характерных моллюсковых телец, которые представляют собой крупные вирусные включения овальной формы в цитоплазме кератиноцитов. На рис. 9 — контагиозный моллюск век. При локализации папул по краю век может развиться хронический кератоконъюнктивит.
 Бактериальные поражения кожи (рис. 10). ВИЧ-инфицированные дети болеют теми же самыми легкими и тяжелыми бактериальными инфекциями, что и дети с нормальным иммунитетом, но чаще и тяжелее, требуют более серьезной и длительной антибиотикотерапии. Фолликулит, абсцессы, фурункулез, везикулопустулез, импетиго и другие заболевания, которые вызывают банальные бактериальные микроорганизмы, часто обнаруживают у ВИЧ-инфицированных детей с иммуносупрессией. Нередко развиваются рецидивы и гематогенная диссеминация возбудителя. На рис. 10а — пустула, образовавшаяся на месте мелкого поверхностного повреждения кожи (выделен S.aureus). На рис. 10б — инфицированная рана в области стопы.
Бактериальные поражения кожи (рис. 10). ВИЧ-инфицированные дети болеют теми же самыми легкими и тяжелыми бактериальными инфекциями, что и дети с нормальным иммунитетом, но чаще и тяжелее, требуют более серьезной и длительной антибиотикотерапии. Фолликулит, абсцессы, фурункулез, везикулопустулез, импетиго и другие заболевания, которые вызывают банальные бактериальные микроорганизмы, часто обнаруживают у ВИЧ-инфицированных детей с иммуносупрессией. Нередко развиваются рецидивы и гематогенная диссеминация возбудителя. На рис. 10а — пустула, образовавшаяся на месте мелкого поверхностного повреждения кожи (выделен S.aureus). На рис. 10б — инфицированная рана в области стопы.
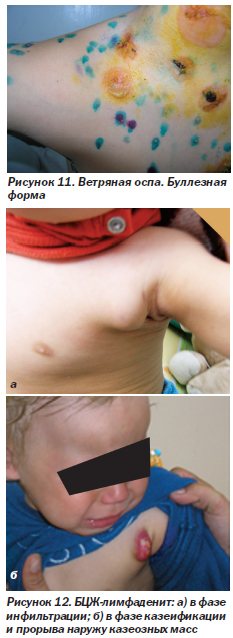
Ветряная оспа (рис. 11). Первичная инфекция герпесвируса человека типа 3 (varicella zoster). У ВИЧ-инфицированных детей она протекает тяжелее и затягивается дольше, чем у детей с нормальным иммунитетом, а также чаще возможны повторные случаи заболевания. Может приобретать буллезную форму (рис. 11) с преобразованием некоторых типичных везикул в различные по размеру буллы. Возможно развитие генерализованной формы с поражением внутренних органов. Описаны случаи хронического течения ветряной оспы у ВИЧ-инфицированных детей, не получающих ВААРТ, когда новые высыпания появлялись в течение 1 месяца и держались от 2 до 24 месяцев.
Вакцинация БЦЖ (рис. 12). Вакцинация против туберкулеза детям с ВИЧ-инфекцией противопоказана из-за повышенного риска развития осложнений. На рис. 12а показан БЦЖ-лимфаденит в фазе инфильтрации, на рис. 12б — БЦЖ-лимфаденит в фазе казеификации и прорыва наружу казеозных масс.
1. Запорожан В.М., Аряєв М.Л. ВІЛ-інфекція і СНІД. — К.: Здоров''я, 2004. — 636 с.
2. Лечение ВИЧ-инфекции / Кристиан Хоффман, Юрген К. Рокстро, Бернд Себастьян Кампс. www.HIVMedicine.com, 564 с.
3. Джон Бартлетт, Джоэл Галант. Клинические аспекты ВИЧ-инфекции. — Балтимор, Мэриленд, 2003. —577 с.
4. Стивен Зайхнер, Дженнифер Рид. Руководство по оказанию помощи ВИЧ-инфицированным детям. www.eurasiahealth.org.
