Журнал «Здоровье ребенка» 1 (22) 2010
Вернуться к номеру
Діагностичне значення деяких лейкоцитарних індексів при гострому бронхіті в дітей раннього віку
Авторы: Сміян О.І., Гринишин В.В., Медичний інститут Сумського державного університету
Рубрики: Педиатрия/Неонатология
Версия для печати
У статті наведені результати досліджень лейкоцитарних індексів при гострих бронхітах у дітей раннього віку, розрахованих на основі лейкоцитарних гематологічних показників. Виявлена можливість їх використання для диференціації гострих бронхітів за ступенем тяжкості та оптимізації терапії.
Гострий бронхіт, діти, лейкоцитарний індекс
Хвороби органів дихання посідають одне з перших місць у структурі дитячої захворюваності й залишаються важливою проблемою педіатрії. При цьому одним із найпоширеніших інфекційних захворювань респіраторного тракту в дітей раннього віку залишається бронхіт [1, 2].
Зростання частоти рецидивуючого, затяжного, а також ускладненого й хронічного перебігу респіраторних захворювань у дітей раннього віку потребує подальшого вивчення питань етіології, діагностики та диференціальної діагностики різних клінічних форм. Сучасні діагностичні методи мають відповідати таким вимогам: об''єктивність, висока інформативність, швидке виконання, низька собівартість, якомога менша травматичність для хворого, оптимальність вибору діагностичного середовища тощо [3–7].
З огляду на це заслуговує на увагу вивчення показників лейкоцитарної формули й швидкості осідання еритроцитів із метою визначення лейкоцитарних індексів.
Цей метод має низку переваг і для застосування в дітей. Він є нетравматичним, економічним, легким у виконанні, а головне, дає можливість встановити активність запального процесу і завдяки цьому своєчасно призначити адекватну терапію.
Метою роботи було визначення лейкоцитарних індексів та виявлення можливості їх використання для діагностики гострих бронхітів різного ступеня тяжкості в дітей раннього віку.
Матеріали та методи
На базі Сумської міської дитячої клінічної лікарні були проведені лабораторні дослідження крові 479 дітей віком від 1 місяця до 3 років. У контрольну вікову групу входило 55 дітей без ознак запалення. Дівчаток і хлопчиків розділили на три вікові групи: І — 1 міс. — 1 рік; ІІ — 1 рік 1 міс. — 2 роки; ІІІ — 2 роки 1 міс. — 3 роки.
Нами були використані гематологічні показники, що дали змогу визначити такі лейкоцитарні індекси: ЛШОЕ, НШОЕ, ННШОЕ, ЗІА за формулами: ЛШОЕ = число лейкоцитів в 1 л . х ШОЕ / 10; НШОЕ = % нейтрофілів в 1 л х ШОЕ / 100; ННШОЕ = несегментоядерні нейтрофіли (%) в 1 л х ШОЕ / 10; ЗІА = ЛШОЕ + НШОЕ + ННШОЕ.
Результати та їх обговорення
Під спостереженням перебували 424 дитини з гострим бронхітом. Серед них у 108 дітей діагностований гострий простий бронхіт, у 176 —гострий трахеобронхіт, у 86 — гострий обструктивний бронхіт неускладнений і в 54 хворих дітей — гострий обструктивний бронхіт, ускладнений бронхообструктивним синдромом.
Отже, серед гострих бронхітів у дітей раннього віку найчастіше спостерігається гострий трахеобронхіт та гострий простий бронхіт.
У І віковій групі у 36 хворих дітей діагностовано гострий простий бронхіт, у 35 — гострий трахеобронхіт, у 48 — гострий обструктивний бронхіт неускладнений, у 28 — гострий обструктивний бронхіт, ускладнений бронхообструктивним синдромом (ДН І–ІІ ст.); у ІІ віковій групі у 29 дітей — гострий простий бронхіт, у 63 — гострий трахеобронхіт, у 21 — гострий обструктивний бронхіт неускладнений, у 18 — гострий обструктивний бронхіт, ускладнений бронхообструктивним синдромом (ДН І–ІІ ст.); у ІІІ віковій групі у 43 дітей — гострий простий бронхіт, у 78 — гострий трахеобронхіт, у 17 — гострий обструктивний бронхіт неускладнений, у 8 — гострий обструктивний бронхіт, ускладнений бронхообструктивним синдромом (ДН І–ІІ ст.).
Отримані дані свідчать про те, що у дітей віком від 1 міс. до 1 року життя найпоширенішим захворюванням залишається гострий обструктивний бронхіт неускладнений, а у дітей віком від 1 року 1 міс. до 3 років — гострий трахеобронхіт.
Результати проведених нами досліджень довели, що в дітей, хворих на гострий бронхіт, порівняно з дітьми контрольної групи показники лейкоцитарних індексів вірогідно збільшуються у всіх вікових категоріях.
Так, при гострому простому бронхіті індекс ЛШОЕ збільшувався порівняно з показниками здорових дітей у І групі у середньому в 3 рази, в ІІ групі — в 4 рази, ІІІ групі — в 6 разів. При гострому трахеобронхіті індекс ЛШОЕ збільшувався в І групі в 3,6 раза, у ІІ групі — в 4,4 раза, у ІІІ групі — в 4,8 раза. При гострому обструктивному бронхіті ЛШОЕ збільшувався таким чином: в І групі — в 4,5 раза, в ІІ групі — в 6,4 раза, в ІІІ групі — в 6,5 раза. При гострому обструктивному бронхіті ускладненому індекс збільшувався так: в І групі — в 7 разів, в ІІ групі — в 7,3 раза, в ІІІ групі — у 8,6 раза (табл. 1).
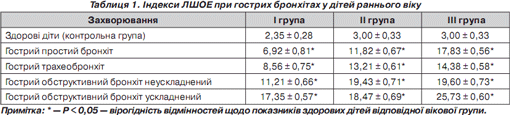
Отримані результати вказують на вірогідне збільшення показника ЛШОЕ у всіх вікових групах, особливо при гострих обструктивних бронхітах, ускладнених бронхообструктивним синдромом, що може свідчити на користь більш вираженої запальної реакції.
Дослідження індексу НШОЕ у дітей із гострим простим бронхітом показало, що індекс збільшувався порівняно з показниками здорових дітей в І групі у середньому в 1,4 раза, в ІІ групі — в 2,13 раза, у ІІІ групі — в 2,5 раза. При гострому трахеобронхіті індекс НШОЕ збільшувався в І групі в 1,6 раза, у ІІ групі — в 2,2 раза, в ІІІ групі — в 2 рази. При гострому обструктивному бронхіті збільшення індексу НШОЕ було таким: в І групі — в 1,7 раза, в ІІ групі — в 2,8 раза, в ІІІ групі –в 2,3 раза. При гострому обструктивному бронхіті ускладненому індекс збільшувався так: в І групі — в 2,4 раза, в ІІ групі — в 3 рази, в ІІІ групі –в 3 рази (табл. 2).
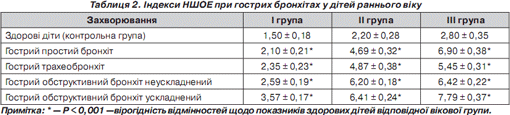
Як видно з табл. 1, 2, у здорових дітей показники НШОЕ нижчі, ніж показники ЛШОЕ, що, ймовірно, зумовлене невеликою кількістю паличкоядерних нейтрофілів у здорових дітей, тоді як у хворих на гострий бронхіт дітей показники НШОЕ вірогідно збільшуються у всіх вікових категоріях.
При гострому простому бронхіті індекс ННШОЕ суттєво збільшувався порівняно з показниками здорових дітей у І групі у середньому в 5,7 раза, в ІІ групі — в 5,9 раза, у ІІІ групі — в 6,8 раза. При гострому трахеобронхіті індекс ННШОЕ збільшувався в І групі в 5,9 раза, у ІІ групі — в 6,1 раза, в ІІІ групі — в 4,8 раза. При гострому обструктивному бронхіті збільшення індексу ННШОЕ було таким: в І групі — в 6,6 раза, в ІІ групі — в 9,5 раза, в ІІІ групі — в 8,4 раза. При гострому обструктивному бронхіті ускладненому індекс збільшувався так: в І групі — в 12,4 раза, в ІІ групі — в 8,2 раза, в ІІІ групі — в 15,1 раза (табл. 3).
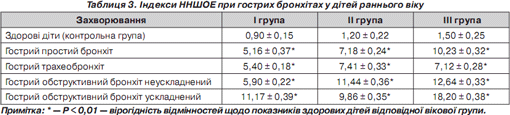
Як показали дослідження, індекс ННШОЕ у всіх групах зростав більше, ніж індекси ЛШОЕ та НШОЕ. Це, можливо, пов''язане з тим, що при вираженій інтоксикації збільшується число лейкоцитів у крові, насамперед шляхом прискорення виходу з кісткового мозку несегментоядерних нейтрофілів.
Більш показові зміни були встановлені при вивченні індексу ЗІА. Так, при гострому простому бронхіті порівняно з показниками контрольної групи індекс ЗІА збільшувався в І групі у середньому в 2,8 раза, в ІІ групі — в 3,88 раза, у ІІІ групі — в 4,2 раза. При гострому трахеобронхіті індекс ЗІА збільшувався в І групі в 3,2 раза, у ІІ групі — в 4,1 раза, в ІІІ групі — в 3,6 раза. При гострому обструктивному бронхіті збільшення індексу ЗІА було таким: в І групі — в 3,9 раза, в ІІ групі — в 5,9 раза, в ІІІ групі — в 5,2 раза. При гострому обструктивному бронхіті ускладненому індекс збільшувався так: у І групі — в 6,4 раза, в ІІ групі — в 5,6 раза, в ІІІ групі — в 6,9 раза (табл. 4).
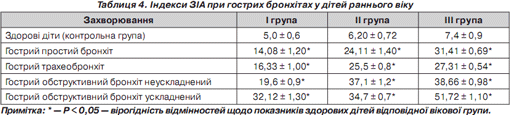
Отримані результати вказують на суттєве збільшення індексу в усіх вікових групах. На нашу думку, цей показник є найбільш інформативним, оскільки поєднує в собі всі вищезазначені індекси, та більш повно відображає вираженість та тяжкість патологічного процесу.
Слід відмітити, що у дівчаток і хлопчиків та у різних вікових групах закономірних відхилень величин лейкоцитарних індексів не спостерігалося.
При гострому бронхіті у всіх вікових групах усі чотири індекси збільшились щодо контрольних величин, що вже дає можливість підтвердити наявність запального процесу в організмі хворої дитини.
Величини всіх індексів вірогідно збільшувались при гострому обструктивному бронхіті порівняно з гострим простим бронхітом і гострим трахеобронхітом, що, можливо, свідчить про наявність більш вираженої загальної запальної реакції та інтоксикації в цих групах хворих і дає додаткові критерії для визначення тяжкості перебігу захворювання. Показники лейкоцитарних індексів також можна використовувати для оцінки ефективності терапії, що проводиться.
Вибір методу визначення лейкоцитарних індексів як допоміжного діагностики гострих бронхітів зумовлений їх доступністю, легкістю визначення та відсутністю матеріальних витрат. Крім того, значно підвищується діагностичне значення клінічного аналізу крові, тому що при визначенні індексів поєднуються декілька показників.
Висновки
1. Оцінювання лейкоцитарних індексів значно підвищує діагностичне значення клінічного аналізу крові, оскільки поєднує в собі декілька важливих показників.
2. Показники лейкоцитарних індексів у поєднанні з іншими діагностичними даними дають змогу в комплексі оцінити ступінь активності запального процесу, вираженість інтоксикації при гострих бронхітах у дітей раннього віку.
3. Визначення величин лейкоцитарних індексів допомагає оптимізувати лікування та оцінити його ефективність.
4. Вивчення показників лейкоцитарної формули й швидкості осідання еритроцитів з метою визначення лейкоцитарних індексів є досить інформативним, легким у виконанні, нетравматичним і економічним методом діагностики, тому він може успішно застосовуватися в дітей раннього віку при бронхолегеневій патології.
1. Лук’янова О.М. Проблеми здоров’я здорової дитини та наукові аспекти профілактики його порушень // Мистецтво лікування. — 2005. — № 2. — С. 6-15.
2. Козловский А.А., Зарянкина А.И. Бронхиты у детей: Методические рекомендации. — Гомель, 2005.
3. Сучасні підходи до діагностики, профілактики рецидивуючих і хронічних бронхітів у дітей / Антипкін Ю.Г., Арабська Л.П., Смірнова О.А. та ін. — К., 2003. — 122 с.
4. Новиков Ю.К. Инфекционное поражение дыхательных путей // Рус. мед. журнал. — 2006. —№ 6. — 36 с.
5. Самсыгина Г.А., Охлопкова К.А., Суслова О.В. Болезни органов дыхания у детей // Матер. конф. Москва, 21–22.09.99. — С. 112.
6. Самсыгина Г.А., Зайцева О.В., Брашнина Н.П., Казюкова Т.В. // Педиатрия. — 1998. — № 3. — С. 50-53.
7. Протокол лікування дітей з гострими бронхітами. Додаток № 2 та Протокол лікування дітей з хронічними бронхітами. Додаток № 5 до Наказу МОЗ України № 18 «Про затвердження Протоколів надання медичної допомоги дітям за спеціальністю «Дитяча пульмонологія» від 13.01.2005 р. — К., 2005 — С. 58.
