Журнал «Здоровье ребенка» 3 (24) 2010
Вернуться к номеру
Ингибиторы АПФ. Возможность применения в педиатрической практике
Авторы: Нагорная Н.В., Паршин С.А., Донецкий национальный медицинский университет им. М. Горького
Рубрики: Педиатрия/Неонатология
Версия для печати
В обзоре литературы представлены общая характеристика и классификация ингибиторов ангиотензинпревращающего фермента, приведены показания, противопоказания и особенности назначения препаратов данной группы. Продемонстрированы опыт и возможность их применения в педиатрической практике.
Ингибиторы ангиотензинпревращающего фермента, дети, возможность применения.
Согласно результатам международных многоцентровых и отечественных исследований, ингибиторы ангиотензинпревращающего фермента (ИАПФ) названы самым большим достижением ХХ века в лечении сердечно-сосудистых заболеваний. Первый ингибитор АПФ — тепротид — был создан в 1971 г . из яда бразильской змеи. Несмотря на устойчивое гипотензивное действие, этот препарат недолго применяли в клинической практике в связи с его токсичностью, кратковременностью действия и внутривенным путем введения [1]. Результатом дальнейших исследований явился синтез в 1975 г . в той же лаборатории D. Cushman и M. Ondetti первого перорального ингибитора АПФ, в дальнейшем получившего название «каптоприл». Внедрение ингибиторов АПФ в клиническую практику позволило кардиологам назвать конец XX века началом «эры ингибиторов АПФ» [23, 42].
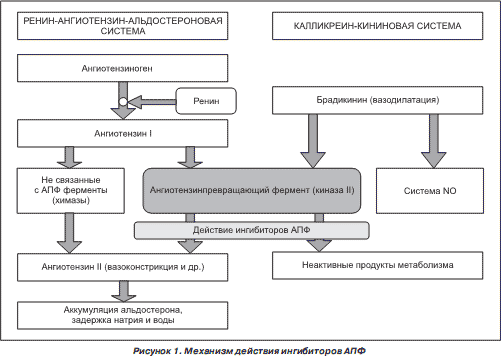
АПФ играет важную роль в ступенчатом преобразовании пептидов двух гуморальных систем: ренин-ангиотензин-альдостероновой (РААС) и калликреин-кининовой. АПФ катализирует отщепление двух аминокислотных остатков от карбокситерминального отдела молекул:
— неактивного пептида ангиотензина I с образованием биологически активного ангиотензина II (А II );
— активного пептида брадикинина с образованием неактивных продуктов метаболизма [36].
Блокирование активности АПФ под влиянием ингибиторов АПФ сопровождается, с одной стороны, уменьшением образования А II , что вызывает снижение его вазоконстрикторных и других биологических влияний, а с другой стороны, замедлением расщепления брадикинина и увеличением его концентрации, что сопровождается усилением вазодилататорных эффектов, повышением продукции оксида азота и вазодилататорных простагландинов [4–6]. Однако следует помнить, что образование А II может происходить при участии других, не связанных с АПФ, ферментных систем, что представлено на рис. 1 [36].
Доказано, что содержание АПФ в эндотелии сосудов намного превышает его количество в циркулирующей крови. В связи с этим предполагается, что основной мишенью воздействия ингибиторов АПФ является эндотелий сосудов [7]. Курсовая терапия препаратами данной группы вызывает структурные изменения артериальной стенки: уменьшает гипертрофию гладкомышечных клеток с ограничением количества избыточного коллагена; увеличивает просвет периферических артерий [8]; подвергает обратному развитию гипертрофию мышечной оболочки артерий и артериол за счет торможения миграции и пролиферации гладкомышечных клеток [1, 9, 10]; снижает образование эндотелина в эндотелии сосудов, оказывающего влияние на продукцию фактора его роста [11].
В результате действия ингибиторов АПФ уменьшается периферическое сопротивление сосудов, снижается пред- и постнагрузка на миокард, усиливается кровоток в сердце, головном мозге, почках, умеренно увеличивается диурез. Весьма важным является возможное обратное развитие гипертрофии миокарда и стенок сосудов (так называемое ремоделирование) [24].
В настоящее время общепринятой классификации ингибиторов АПФ нет. ИАПФ представляют гетерогенную группу препаратов, отличающихся между собой по химической структуре, особенностям фармакокинетики и фармакодинамики.
По механизму действия ИАПФ делят на активные лекарственные формы (каптоприл и лизиноприл) и пролекарства (все остальные). Из всех препаратов только каптоприл и лизиноприл угнетают АПФ непосредственно сами, а остальные являются пролекарствами, т.е. превращаются в печени в активные метаболиты.
В зависимости от того, какая химическая группа в молекуле ИАПФ связывается с ионом цинка в активных центрах ангиотензин-I-превращающего фермента, выделяют:
— препараты, содержащие сульфгидрильную группу (каптоприл);
— препараты, содержащие карбоксиалкильную группу (эналаприл, лизиноприл, рамиприл, трандалоприл, периндоприл, квинаприл, беназеприл, цилазаприл, спираприл);
— препараты, содержащие фосфинильную группу (фозиноприл);
— препараты, содержащие гидроксамовую группу (индраприл).
По фармакокинетическим свойствам (L. Opie, 1994, с доп.) в зависимости от степени липофильности, которая обусловливает всасывание в желудочно-кишечном тракте, разделяют:
1. Липофильные препараты (от степени липофильности зависит всасывание в желудочно-кишечном тракте): каптоприл, алацеприл, альтиоприл.
1.1. Препараты с преимущественно почечной элиминацией (более 60 %): беназеприл, квинаприл, периндоприл, цилазаприл, эналаприл.
1.2. Препараты с преимущественно печеночной элиминацией (более 60 %): спираприл; трандолаприл.
1.3. Препараты с двумя основными путями элиминации: моэксиприл, рамиприл, фозиноприл.
2. Гидрофильные препараты, которые не метаболизируются в организме и выводятся почками в неизменном виде, их системная биодоступность ниже, чем у липофильных: лизиноприл, либензаприл, церонаприл.
3. Двойные ингибиторы металлопротеаз: алатриоприл, омапатрилат (омапатрил).
По продолжительности полупериода выведения различают ингибиторы АПФ с коротким (2–8 ч) — каптоприл, средним (9–14 ч) — эналаприл, фозиноприл, большим полупериодом выведения (более 20 ч) — рамиприл, квинаприл, периндоприл [2].
Препараты группы ИАПФ отличаются по выраженности и продолжительности ингибирующего влияния на ангиотензин-I-превращающий фермент: в частности, рамиприл в организме превращается в активный метаболит — рамиприлат, сродство которого к ангиотензин-I-превращающему ферменту в 42 раза выше, а комплекс «рамиприл — фермент» в 72 раза стабильнее, чем «каптоприл — фермент». Сродство активного метаболита квинаприла — квинаприлата — к ангиотензин-I-превращающему ферменту в 30–300 раз сильнее, чем лизиноприла, рамиприлата или фозиноприлата [12].
Ингибиторы АПФ имеют пероральные и инъекционные формы выпуска (вазотек, лизиноприл).
Ингибирование ангиотензин-I-превращающего фермента имеет дозозависимый характер. В частности, периндоприл в дозе 2 мг ингибирует на 80 % ангиотензин-I-превращающий фермент на пике действия и на 60 % — через 24 часа. При увеличении дозы периндоприла до 8 мг его ингибирующая способность возрастает соответственно до 95 % [7].
Блокада выработки локального ангиотензина II может зависеть от степени проникновения препаратов в ткани: ингибиторы АПФ, обладающие высокой липофильностью, легче проникают в ткани и подавляют активность ангиотензин-I-превращающего фермента.
Блокада эффектов ангиотензина II ограничивает высвобождение кальция из саркоплазматического ретикулума, что уменьшает вазоконстрикторную реакцию гладкомышечных клеток [16].
Как показали результаты многоцентровых международных и проведенных нами наблюдений, однократный суточный прием эналаприла в течение 1 месяца приводит к достоверному улучшению показателей суточного мониторирования артериального давления (АД) [14, 17, 27]. При фармакотерапии рамиприлом систолическое АД снижается преимущественно в дневное, а диастолическое — в дневное и ночное время [12]. Курсовое применение рамиприла у больных мягкой и умеренной артериальной гипертензией (АГ) снижает среднесуточное АД без изменения характера кривой АД и вариабельности частоты сердечных сокращений. При этом действие препарата более выражено в дневное время [18].
Снижение системного АД с уменьшением постнагрузки одновременно с уменьшением венозного возврата крови к сердцу вызывает уменьшение давления наполнения желудочков. Кардиопротективное действие ингибиторов АПФ также обусловлено их влиянием на локальную ренин-ангиотензиновую систему с воздействием на гипертрофию, дилатацию, ремоделирование миокарда, а также на структуру сосудистой стенки коронарных артерий [19].
Доказано, что ингибиторы АПФ способствуют увеличению коронарного резерва за счет уменьшения гипертрофии медиального слоя интрамуральных коронарных артерий [2], а курсовая терапия каптоприлом улучшает релаксационные свойства миокарда, уменьшая его гипоперфузию при пробе с дипиридамолом (по результатам нагрузочной сцинтиграфии миокарда) [20].
Учитывая, что важнейшими условиями проведения медикаментозной терапии у детей и подростков являются минимизация побочных эффектов и дозировок применяемых препаратов, а также поддержание высокого комплайенса лечения, предпочтение следует отдавать препаратам c длительным периодом полувыведения, которые обладают хорошим профилем переносимости [32].
Описаны следующие преимущества ИАПФ в сравнении с другими гипотензивными препаратами:
— отсутствие синдрома отмены;
— отсутствие угнетения центральной нервной системы;
— эффективное уменьшение гипертрофии левого желудочка;
— отсутствие влияния на обмен углеводов и липидов, благодаря чему их целесообразно назначать при сочетании артериальной гипертензии с сахарным диабетом (у этих больных они предпочтительнее); более того, ингибиторы АПФ важны в лечении диабетической нефропатии и профилактике хронической почечной недостаточности, потому что они снижают внутриклубочковое давление и тормозят развитие гломерулосклероза (тогда как b -адреноблокаторы усиливают медикаментозную гипогликемию, тиазидные диуретики вызывают гипергликемию и нарушают толерантность к углеводам);
— отсутствие нарушения обмена холестерина, тогда как b -адреноблокаторы и тиазидные диуретики вызывают перераспределение холестерина, повышают его содержание в атерогенных фракциях и могут усиливать атеросклеротическое поражение сосудов;
— отсутствие или минимальная выраженность угнетения половой функции, что обычно вызывают тиазидные диуретики, адреноблокаторы, симпатолитики (резерпин, октадин, метилдофа);
— повышение качества жизни больных, установленное в исследованиях TOMHS (Treatment of Mild Hypertension Study, 1993), CAPP (Captopril Prevention Project, 1998).
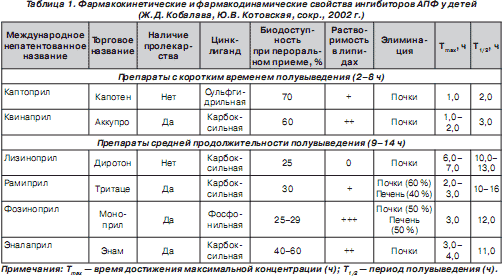
Основные фармакокинетические и фармакодинамические свойства ИАПФ представлены в табл. 1. Большинство из этих показателей определяет возможности применения в клинической практике каждого представителя данной группы фармакологических препаратов [21].
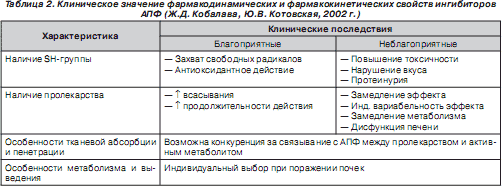
Влияние фармакологических свойств ИАПФ на клинические проявления обобщено в табл. 2.
В зависимости от влияния на гемодинамику, структурные показатели сердечно-сосудистой системы, нейрогуморальную активность выделяют следующие эффекты ингибиторов АПФ [27, 32, 34, 40].
Сердечно-сосудистая система
Гемодинамические эффекты:
— артериальная и венозная вазодилатация (снижение постнагрузки и преднагрузки на миокард);
— снижение АД без развития тахикардии;
— снижение общего периферического сопротивления;
— уменьшение давления наполнения левого желудочка;
— улучшение регионарного (коронарного, церебрального, почечного, мышечного) кровообращения;
— потенцирование вазодилатирующего действия нитратов и предотвращение развития толерантности к ним.
Органопротективное действие:
— кардиопротективное (предотвращение и обратное развитие гипертрофии и дилатации левого желудочка);
— ангиопротективное (предотвращение гиперплазии и пролиферации гладкомышечных клеток и обратное развитие гипертрофии гладкой мускулатуры сосудистой стенки), уменьшение эндотелиальной дисфункции.
Почечные эффекты:
— усиление диуреза и натрийуреза;
— повышение уровня калия;
— ренопротекция (снижение внутриклубочкового давления за счет дилатации в большей степени эфферентных артериол, торможение пролиферации и гипертрофии мезангиальных клеток, эпителиальных клеток почечных канальцев и фибробластов, уменьшение синтеза компонентов мезангиального матрикса);
— увеличение кровотока в мозговом слое почек;
— уменьшение проницаемости клубочкового фильтра за счет сокращения мезангиальных клеток;
— торможение миграции макрофагов.
Нейрогуморальные эффекты:
— снижение активности РААС (снижение уровня ангиотензина II, альдостерона); снижение активности симпатоадреналовой системы (снижение уровня норадреналина, вазопрессина);
— повышение активности калликреин-кининовой системы (повышение уровня кининов и простагландинов I2 и E2);
— повышение высвобождения оксида азота;
— повышение уровня предсердного натрийуретического пептида;
— уменьшение секреции эндотелина I;
— повышение фибринолитической активности за счет увеличения высвобождения тканевого активатора плазминогена и уменьшения синтеза ингибитора тканевого активатора плазминогена I типа.
Метаболические эффекты:
— повышение чувствительности периферических тканей к действию инсулина и улучшение метаболизма глюкозы;
— антиоксидантное действие;
— антиатерогенные эффекты;
— противовоспалительные эффекты.
К возможным эффектам ингибиторов АПФ при кардиальной патологии следует отнести антиишемический и антиаритмический, что активно изучается в последние годы [42]. В качестве одного из механизмов кардиопротективного эффекта этой группы препаратов может рассматриваться их положительное воздействие на функцию продольных волокон миокарда [22]. ИАПФ являются основным классом антигипертензивных препаратов, способных замедлить прогрессирование поражения почек [42].
В настоящее время в результате ряда многоцентровых контролируемых исследований установлены показания к назначению ингибиторов АПФ. При этом выделяют абсолютные показания , уровень доказательности которых высокий, а отсутствие назначения препаратов данной группы у этих пациентов достоверно ухудшает прогноз выздоровления.
Абсолютные показания к назначению ИАПФ:
— хроническая сердечная недостаточность (ХСН);
— диабетическая нефропатия;
— дисфункция левого желудочка;
— перенесенный инфаркт миокарда.
Другие показания к назначению ИАПФ:
— артериальная гипертензия, особенно при наличии абсолютных показаний;
— стабильная ишемическая болезнь сердца, особенно при наличии абсолютных показаний;
— инфаркт миокарда;
— выраженный атеросклероз коронарных артерий по данным коронароангиографии;
— распространенный атеросклероз;
— нефропатия недиабетического генеза.
Абсолютными противопоказаниями к назначению ингибиторов АПФ являются: гиперчувствительность, в том числе ангионевротический отек, имевший место во время ранее проводимой терапии ингибиторами АПФ; беременность; лактация; двусторонний стеноз почечных артерий или стеноз артерии единственной функционирующей почки; выраженная гипотония; тяжелый аортальный стеноз; выраженная гиперкалиемия (выше 5,5 ммоль/л); порфирия, лейкопения (число нейтрофилов меньше 1000 в 1 мм 3 ).
К относительным противопоказаниям к назначению ИАПФ относятся: умеренная артериальная гипотензия (систолическое АД от 90 до 100–105 мм рт.ст.); тяжелая хроническая почечная недостаточность (сывороточный креатинин выше 300 мкмоль/л или 3,5 мг/дл); применение у женщин детородного возраста, не пользующихся эффективными противозачаточными средствами; хроническое легочное сердце в стадии декомпенсации (т.е. при наличии асцита и периферических отеков); облитерирующий атеросклероз артерий нижних конечностей, подагрическая почка; тяжелая анемия (гемоглобин менее 70 г/л).
Клинические наблюдения свидетельствуют, что у больных с декомпенсацией ХСН гипотензивные эффекты ингибиторов АПФ могут ослаблять натрийуретическое действие петлевых и тиазидных диуретиков и противодействовать прессорным эффектам вазоконстрикторных препаратов, вводимых внутривенно. Поэтому у таких больных лучше временно отменить ИАПФ. После стабилизации клинического состояния терапию ингибиторами АПФ возобновляют.
Следует соблюдать осторожность при совместном применении ингибиторов АПФ и калийсберегающих диуретиков (спиронолактона, амилорида, триамтерена) в связи с опасностью гиперкалиемии.
Нестероидные противовоспалительные средства, в частности аспирин, могут ослаблять благоприятные эффекты ИАПФ и усиливать их нежелательные эффекты у больных ХСН. Нежелательными являются комбинации ингибиторов АПФ с фенотиазинами, рифампицином, аллопуринолом.
Возможные побочные эффекты ИАПФ:
— кашель;
— покраснение и зуд кожи;
— головокружение и слабость (эти побочные эффекты могут быть наиболее выражены после первой дозы препарата);
— соленый или металлический привкус во рту (обычно этот эффект постепенно проходит сам);
— боль в горле, лихорадка, стоматит, синяки, учащенное сердцебиение, боль в груди и отеки ног;
— отек шеи, лица и языка;
— повышение уровня калия в крови. Это серьезный побочный эффект, поэтому больные, которые принимают ИАПФ, должны регулярно проводить анализ крови на уровень калия. Признаками повышения уровня калия в крови являются спутанность сознания, неритмичное сердцебиение, нервозность, онемение или покалывание кистей, стоп или губ, одышка, слабость и тяжесть в ногах;
— нарушение функции почек. Хотя применение ингибиторов АПФ при артериальной гипертензии и оказывает положительный эффект на почки, однако они также могут оказывать и негативный эффект;
— тяжелая рвота или диарея.
Основной целью лечения больного гипертонической болезнью является достижение максимальной степени снижения общего риска сердечно-сосудистой заболеваемости и смертности. Согласно существующим рекомендациям по лечению АГ [1, 28, 29, 31], при выборе препарата для монотерапии следует учитывать следующие факторы:
— наличие факторов риска развития АГ у данного больного;
— наличие поражений органов-мишеней, клинических проявлений сердечно-сосудистых заболеваний, болезней почек, сахарного диабета;
— наличие сопутствующих заболеваний, которые могут способствовать или ограничивать использование антигипертензивного препарата того или иного класса;
— индивидуальные реакции больных на препараты различных классов;
— вероятность взаимодействия с другими препаратами;
— приверженность больного к лечению, стоимость препарата.
По рекомендациям Украинской ассоциации кардиологов и Ассоциации детских кардиологов России в тех случаях, когда выраженность или длительность антигипертензивного эффекта ингибиторов АПФ оказывается недостаточной, следует не увеличивать дозу препарата, а добавить препарат другой группы [28, 31].
К наиболее рациональным относят комбинации ИАПФ с диуретиками (тиазидными, тиазидоподобными) и с антагонистами кальция. Возможны, но менее рациональны комбинации ингибиторов АПФ с агонистами имидазолиновых рецепторов и с b -блокаторами.
В рандомизированных исследованиях, проведенных у взрослых пациентов, наиболее изучена эффективность и безопасность таких препаратов, как эналаприл, фозиноприл [25, 26]. Использование гипотензивных препаратов у детей осложнено недостаточной научной базой данных, касающихся эффективности лекарственных препаратов и особенностей их фармакокинетики у детей, а также отсутствием рекомендаций производителей лекарств по применению многих препаратов в детском возрасте. Имеются лишь единичные работы по использованию ИАПФ в педиатрической практике (И.В. Леонтьева, В.Г. Майданник, Н.М. Коренев, Л.Ф. Богмат, М.В. Хайтович) [27, 34, 37, 38].
Существуют определенные особенности назначения ИАПФ при АГ:
— выбор препарата осуществляется с учетом индивидуальных особенностей пациента, возраста, сопутствующих состояний (ожирение, состояние вегетативной нервной системы, гипертрофия миокарда левого желудочка, функциональное состояние почек, сахарный диабет и др.);
— лечение начинают с минимальной дозы и только одним лекарственным препаратом, чтобы уменьшить возможные побочные эффекты;
— при отсутствии гипотензивного эффекта или плохой переносимости лекарственного средства проводится замена на препарат другого класса;
— желательно использование препаратов длительного действия, обеспечивающих контроль АД в течение 24 часов при однократном приеме;
— при неэффективности монотерапии возможно применение сочетаний нескольких лекарственных препаратов, желательно в малых дозах;
— следует проводить оценку эффективности гипотензивного лечения через 8–12 недель от начала лечения;
— оптимальная продолжительность медикаментозной терапии определяется индивидуально в каждом конкретном случае. Минимальная продолжительность медикаментозного лечения — 3 месяца, предпочтительнее — 6–12 месяцев;
— при адекватно подобранной терапии после 3 месяцев непрерывного лечения возможно постепенное снижение дозы препарата вплоть до полной его отмены с продолжением немедикаментозного лечения при стабильно нормальном АД.
Дозы ингибиторов АПФ для антигипертензивной терапии у детей приведены в табл. 3.

Таким образом, качественная доказательная база клинической эффективности и безопасности ИАФП, их органопротективных свойств, многолетний опыт их применения кардиологами и терапевтами в практическом здравоохранении определяют перспективность их использования при необходимости проведения медикаментозной терапии в детской кардиологии.
