Журнал «Здоровье ребенка» 1 (28) 2011
Вернуться к номеру
Новые подходы в лечении кашля у детей с использованием раствора Флавамед
Авторы: Зубаренко А.В., Гуриенко Е.А., Горностаева Н.Ю., Одесский национальный медицинский университет
Рубрики: Педиатрия/Неонатология
Версия для печати
Проведенные исследования показали, что в современных условиях у 70 % детей с заболеваниями органов дыхания и ЛОР-патологией ведущим клиническим симптомом является кашель. Установлена высокая клиническая эффективность использования препарата Флавамед при лечении воспалительных заболеваний органов дыхания. Сделан вывод о преимуществах использования в педиатрической практике муколитика Флавамед в виде раствора с хорошими органолептическими свойствами. Флавамед является одним из препаратов выбора при лечении инфекций дыхательных путей и ЛОР-органов.
Педиатрия, кашель, Флавамед.
Актуальность
Респираторные заболевания имеют наибольший удельный вес в структуре острой инфекционной патологии у детей [1]. Именно верхние дыхательные пути являются барьером и входными воротами для патогенных микроорганизмов. Барьерная функция дыхательных путей осуществляется за счет естественной защиты организма. Кашель является одним из вспомогательных механизмов очищения респираторного тракта, а в условиях нарушенного мукоцилиарного клиренса — компенсаторным механизмом очищения бронхов и трахеи.
Проблема ведения ребенка с кашлем является актуальной как в Украине, так и за рубежом, что определяется большой распространенностью синдрома кашля у детей, широким кругом заболеваний, которые могут манифестировать острым или хроническим кашлем и которые необходимо исключить у кашляющего ребенка, большим выбором препаратов различного механизма действия, использующихся для лечения кашля [1–4].
В подавляющем большинстве случаев кашель у детей является клиническим проявлением острых инфекционных заболеваний органов дыхания и/или ЛОР-органов, хронический кашель чаще всего является постинфекционным. Поэтому определение оптимальной тактики ведения детей с острыми инфекционными заболеваниями респираторной системы и/или ЛОР-органов, а также с постинфекционными осложнениями является важной проблемой педиатрии [1–4, 9].
Особенности строения и функционирования органов дыхания у детей (относительно узкий просвет бронхов, недостаточно развитые мышцы бронхов, сухость слизистой оболочки, обильная васкуляризация развитого подслизистого слоя, более длительный сон, частый плач, преимущественное пребывание на спине в первый год жизни) осложняют течение инфекционного процесса. Для периода раннего детства характерна незрелость многих механизмов защиты: недостаточное образование интерферона в слизистой верхних дыхательных путей, низкий уровень сывороточного иммуноглобулина А, секреторного иммуноглобулина А, сниженная функциональная активность Т-системы иммунитета, что обусловливает более частую заболеваемость ОРВИ [1, 4–6].
Медико-социальный аспект проблемы определяет интерес семейных врачей и педиатров к вопросам повышения эффективности терапии кашля [2–4, 6–8].
Лекарственные препараты, улучшающие отхождение мокроты, делятся на несколько групп: средства, стимулирующие отхаркивание; муколитические (секретолитические) препараты; комбинированные препараты. К средствам, стимулирующим отхаркивание, относятся рефлекторно действующие препараты и препараты резорбтивного действия [4, 5, 7].
Оптимальными при лечении острого или хронического кашля у детей являются муколитические (или секретолитические) препараты. Муколитические препараты воздействуют на гель-фазу бронхиального секрета и эффективно разжижают мокроту, не увеличивая существенно ее количество [1, 4, 7, 8].
Выбор муколитической терапии прежде всего определяется характером поражения респираторного тракта и возрастом ребенка. Особенностью физиологических реакций детей является выраженная гиперпродукция и повышенная вязкость слизи в сочетании с отеком слизистой бронхов, что вторично нарушает мукоцилиарный транспорт, вызывает обструкцию бронхов, способствует развитию инфекционного воспаления. Поэтому в педиатрической практике в комплексной терапии кашля предпочтительнее использовать препараты амброксола [3, 4, 7, 8]. Имеются теоретические предпосылки для выбора в качестве препарата первой линии раствора Флавамед (амброксола гидрохлорид), производство фирмы «Берлин Хеми АГ» [5–8].
Флавамед относится к муколитическим препаратам нового поколения, является метаболитом бромгексина и дает наиболее выраженный отхаркивающий эффект. Он оказывает влияние на синтез бронхиального секрета, выделяемого клетками слизистой оболочки бронхов. Секрет разжижается путем расщепления кислых мукополисахаридов и дезоксирибонуклеиновых кислот, одновременно улучшается его выделение.
Важной особенностью Флавамеда является его способность увеличивать содержание сурфактанта в легких, опосредованно повышать мукоцилиарный транспорт и в сочетании с усилением секреции гликопротеидов (мукокинетическое действие) давать выраженный отхаркивающий эффект. Флавамед нормализует функции измененных серозных и мукозных желез слизистой бронхов, способствует уменьшению кист слизистой и активирует продукцию серозного компонента, не провоцирует бронхообструкцию, усиливает местный иммунитет, активируя тканевые макрофаги и повышая продукцию секреторного иммуноглобулина А, подавляет продукцию мононуклеарными клетками медиаторов воспаления (интерлейкина-1 и фактора некроза опухоли), усиливает макрофагальную активность, способствует повышению концентрации антибиотика в альвеолах и слизистой оболочке бронхов, что улучшает течение заболевания при бактериальных инфекциях легких [8–10].
Цель нашего исследования заключалась в определении эффективности и безопасности раствора Флавамед (амброксола гидрохлорид фирмы «Берлин Хеми АГ», Германия) у детей с острым и хроническим кашлем.
Материалы и методы исследования
Проведено двухцентровое сравнительное контролируемое исследование в параллельных группах,отобранных методом стратифицированной рандомизации по нозоформам среди 260 детей с кашлевым синдромом, находящихся на стационарном и амбулаторном лечении в базовых лечебных учреждениях кафедры педиатрии № 2 Одесского национального медицинского университета — Одесской городской детской клинической больнице № 2 и консультативной поликлинике Одесской дорожной детской клинической больницы. Протокол исследования был одобрен региональным комитетом по биоэтике при ОНМедУ. Родители включенных в исследование детей получили устную информацию обо всех процедурах исследования и дали письменное информированное согласие на участие в исследовании.
Критерии включения:
— возраст от 6 месяцев до 18 лет;
— острый кашель, обусловленный острой неосложненной инфекцией органов дыхания и ЛОР-органов легкой или средней степени тяжести;
— хронический кашель (более 3 недель), обусловленный постинфекционными осложнениями;
— информированное согласие на участие пациента в исследовании.
Критерии исключения:
— дети в возрасте до 6 месяцев;
— острые и хронические инфекции дыхательных путей и ЛОР-органов тяжелой степени тяжести;
— язвенная болезнь в стадии обострения;
— острые заболевания печени;
— гиперчувствительность к препарату в анамнезе;
— прием других муколитических препаратов;
— отказ выполнять основные процедуры исследования и соблюдать режим приема препарата.
Диагноз верифицировался на основании анализа клинико-анамнестических данных, результатов параклинических методов исследований — рентгенографии органов грудной клетки и/или придаточных пазух носа. Всем больным проводились клинические исследования крови и мочи, биохимические исследования (общий билирубин и его фракции, АсТ, АлТ, щелочная фосфатаза, тимоловая проба, общий белок, протеинограмма), исследование мокроты, посевы из носа и носоглотки на патогенную флору.
Все дети получали комплексное лечение, включавшее этиотропную терапию — противовирусные препараты, антибактериальные препараты, патогенетическую терапию — бронхолитики, симптоматическую терапию согласно патологии и протоколу терапии.
Среди исследуемых было 145 девочек и 115 мальчиков. По возрасту наблюдаемые нами дети распределились следующим образом: от 6 месяцев до 2 лет — 52 ребенка, от 2 до 5 лет — 78 детей, от 6 до 12 — 44 ребенка, от 12 до 18 лет — 86 детей. По результатам стратифицированной рандомизации пациенты были разделены на 2 группы — основную и контрольную, по 130 пациентов в каждой.
130 пациентов основной группы в качестве основного отхаркивающего препарата получали растворы Флавамед или Флавамед форте для перорального приема в следующих дозировках: дети в возрасте от 6 месяцев до 2 лет — 15 мг (2,5 мл раствора Флавамед 2 раза в день), от 2 до 5 лет — 22,5 мг (2,5 мл раствора Флавамед 3 раза в день), от 6 до 12 лет — 30–40 мг (5 мл раствора Флавамед 2–3 раза в день), от 12 до 18 лет — 90 мг (5 мл раствора Флавамед форте 3 раза в день в первые 2–3 дня, а в последующие дни — 10 мл 2 раза в день). Длительность лечения раствором Флавамед составляла 7–14 дней.
130 пациентов контрольной группы получали препараты отхаркивающего и муколитического действия других групп (карбоцистеины, препараты растительного происхождения, комбинированные препараты) в возрастных дозировках.
Значимых клинических, возрастных и половых различий между группами не было. Длительность наблюдения составила 2 недели.
Эффективность лечебного действия препарата оценивали по динамике кашлевого, интоксикационного синдрома (гипертермия, снижение аппетита, головные боли), динамике параклинических показателей (рентгенография органов грудной клетки и/или придаточных пазух носа, общий анализ крови).
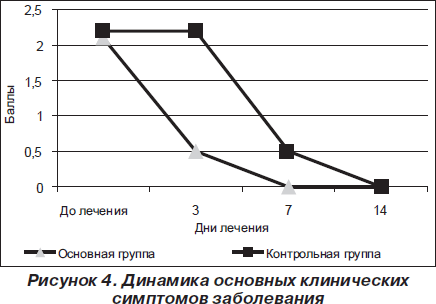
Основные симптомы оценивались по выраженности в баллах от 0 до 3 с применением аналоговой шкалы, в соответствии с которой 0 баллов — симптомов нет, 1 балл — симптом слабо выражен, 2 балла — симптом умеренно выражен, 3 балла — симптом резко выражен. Оценка проводилась до начала лечения, на 3, 7 и 14-й дни терапии. После окончания исследования производили субъективную оценку клинического эффекта препарата по шкале: эффективный, малоэффективный, неэффективный. Безопасность и переносимость препарата оценивались по наличию или отсутствию ожидаемых побочных действий, включая аллергические реакции, случаи индивидуальной непереносимости.
Статистическая обработка полученных данных выполнена с использованием стандартных пакетов программ Microsoft Excel.
Результаты и их обсуждение
Анализ наблюдений показал, что у всех больных (100 %) в клиническом статусе до начала терапии ведущими симптомами были: кашель, одышка и дыхательная недостаточность 1-й степени, выраженные симптомы интоксикации. У 187 детей (70 %) отмечался насморк. Сухой малопродуктивный кашель отмечен у 96 больных (37 %), у 164 детей (63 %) — кашель с трудноотделяемой мокротой. У 58 детей (22,3 %), в основном это дети первых 3 лет жизни, наблюдался бронхообструктивный синдром с типичной клинической картиной.
Снижение аппетита наблюдалось у 231 ребенка (88,7 %). У 225 пациентов (86 %) имелась гипертермия выше 38,5 °С.
У всех больных (100 %) в общем анализе крови был отмечен лейкоцитоз со сдвигом формулы влево, повышенная СОЭ.
При параклиническом обследовании наблюдаемых нами детей у 117 (45 %) на рентгенограмме органов грудной клетки были отмечены явления бронхита, у 5 детей (2 %) на рентгенограмме придаточных пазух носа выявлены данные в пользу синуситов.
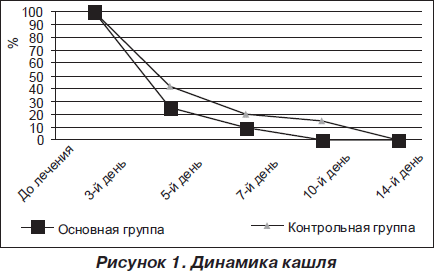
У детей основной группы, которые принимали растворы Флавамед и Флавамед форте, характер кашля начал меняться к концу первых суток от начала лечения — он стал более влажным у 101 ребенка (78 %), к пятому дню кашель уменьшился до редкого у 127 пациентов (98 %), а к 6–7-му дню приема препаратов Флавамед и Флавамед форте прекратился у 100 % детей основной группы. Характер мокроты менялся параллельно изменению характера кашля. У детей контрольной группы, которые получали другие препараты отхаркивающего и муколитического действия, динамика кашля была менее выражена (рис. 1).
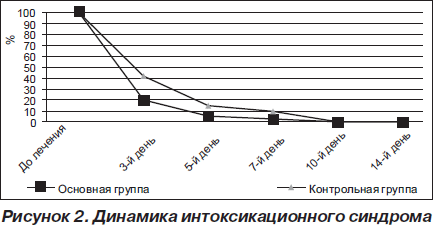
У всех пациентов основной группы прием Флавамеда способствовал более быстрому регрессу интоксикации с нормализацией температуры на 2–3-й день от начала лечения, восстановлением аппетита на 5–6-й день от начала лечения, исчезновением головных болей, улучшением самочувствия пациентов (рис. 2).
У детей основной группы, принимавших растворы Флавамед и Флавамед форте, отмечена более быстрая нормализация показателей общего анализа крови (на 5–7-й день от начала лечения) и данных рентгенографии органов грудной клетки и придаточных пазух носа (на 5–7-й день от начала лечения) (рис. 3).
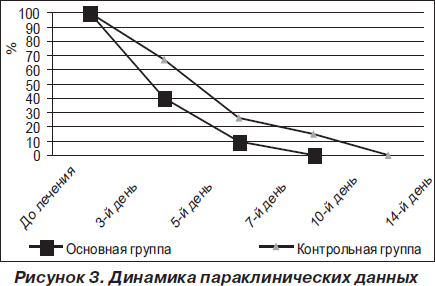
Степень выраженности основных симптомов заболевания (кашель, интоксикация) оценивалась в баллах от 0 до 3 в соответствии с аналоговой шкалой. Их динамика в результате лечения в основной и контрольной группах детей с заболеваниями органов дыхания и ЛОР-органов оценивалась на 3, 7 и 14-й день лечения. Результаты представлены на рис. 1–4.
Общая оценка эффективности растворов Флавамед и Флавамед форте расценена как «высокая» у 126 пациентов (97 %), как «умеренная» у 4 детей (3 %).
Пациентами отмечены хорошие органолептические свойства Флавамеда.
В ходе мониторинга нежелательных явлений, побочных действий препарата в виде аллергических реакций, случаев индивидуальной непереносимости зафиксировано не было. Препарат Флавамед хорошо переносился детьми, отказов детей от приема препарата не было.
Выводы
1. Прием растворов Флавамед и Флавамед форте способствует выраженной положительной динамике клинических проявлений острых и хронических инфекций органов дыхания и ЛОР-органов у детей в виде купирования кашлевого, интоксикационного, бронхообструктивного синдромов.
2. Формирование приверженности к терапии обеспечивается удобной формой выпуска, хорошими органолептическими свойствами, что позволяет уменьшить психотравмирующее воздействие на ребенка.
3. Препараты Флавамед и Флавамед форте отличаются хорошей индивидуальной переносимостью, отсутствием побочных реакций.
4. Отхаркивающие и муколитические препараты Флавамед и Флавамед форте являются эффективным и безопасным средством патогенетической терапии острых и хронических инфекций органов дыхания и ЛОР-органов у детей на стационарном и амбулаторном этапе лечения.
1. Инфекции респираторного тракта у детей раннего возраста / Под ред. Г.А. Самсыгиной. — М., 2006. — С. 279.
2. Runkel F. Giessen Mechanist der Wirkung // Pharmazeutische Zeitung. — 2005. — 150. — 75.
3. Геппе Н.А., Снегоцкая М.Н. Вопросы дифференциальной диагностики и терапии кашля у детей // Consilium Medicum, приложение «Педиатрия». — 2006. — № 2. — С. 19-22.
4. Практическая пульмонология детского возраста: Справочник / Под редакцией В.К. Таточенко. — М., 2008.
5. Чучалин А.Г., Абросимов В.Н. Кашель. Руководство для врачей. — Рязань, 2002. — 104 с.
6. Самсыгина Г.А. Лечение кашля у детей // Медицинский научный и учебно-методический журнал. — 2007. — № 39. — С. 3-26.
7. Елкина Т.Н. и др. Коделак Фито в терапии кашля у детей с острыми респираторными инфекциями // Вопросы практической педиатрии. — 2006. — Т. 1, № 5. — С. 36-39.
8. Гончарова О.В. Лечение острых респираторных вирусных инфекций у детей // Медицинский научный и учебно-методический журнал. — 2009. — № 41. — С. 14-17.
9. Недельская С.Н., Солодова И.В., Боярская Л.Н. и др. Клиническая эффективность применения препарата Флавамед у детей раннего возраста с патологией респираторной системы // Клиническая педиатрия. — 2007. — № 1(4). — С. 11-15.
10. Харченко Ю.П. Эффективность Флавамеда в лечении ОРВИ у детей // Клиническая педиатрия. — 2008. — № 5(14). — С. 8-12.
