Журнал «Травма» Том 11, №4, 2010
Вернуться к номеру
Топографо-анатомическое и топометрическое обоснование удлинения голени приводными внутрикостными аппаратами
Авторы: В. В. Драган - Медицинский центр “БОНАМЕД”, Киев Украина
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
Представлено топографо-анатомическое и топометричне обоснование имплантации приводного аппарата в большеберцовой кости. Определены габариты внутрикостных аппаратов в зависимости от типов большеберцовой костей и размера костно-мозговой полости, а также определена форма и размер приводных устройств для обеспечения дистракционного эффекта
Наведено топографо-анатомічне і топометричне обгрунтування імплантації приводного апарата у великогомілкову кістку. Визначені габарити внутрішньокісткових апаратів залежно від типів великогомілкових кісток і розміру кістково-мозкової порожнини, а також визначена форма і розмір приводних пристроїв для забезпечення дистракційного ефекту.
Topographical, anatomical and topometrical substantiation of implantation of the power-driven apparatus into tibia-bone is presented in article. Size of intraosteal devices are defined with depending on tibia type and the dimension of bone-marrow cavity. Form and dimension of power-drives are defined for security of distractial effect also.
приводной внутрикостный аппарат, большеберцовая кость, привод, дистракция, костно- мозговая полость
приводний внутрішньокістковий апарат, великогомілкова кістка, привод, дистракція, кістково- мозкова порожнина
power-driven intraosteal device, tibia, the power-drive, distraction, bone-marrow cavity
При разработке метода внутрикостного дистракционного остеосинтеза голени без внешних конструкций и приводных устройств, прежде всего необходимо изучить существующие методы удлинения длинных костей (УДК) на современном этапе [1, 7-9, 11-13], сравнить их, учесть их преимущества и недостатки, разработать технологию удлинения, которая сможет обеспечить наиболее комфортные условия для пациента в процессе лечения, с получением качественно лучшего клинического результата. Эволюция развития имплантируемых (США) [13], а также имеющиеся данные об уже проведенных УДК, позволяют более предметно судить о преимуществах и недостатках существующих вариантов лечения и исключить их негативные моменты:
- ротационные движения костных фрагментов в зоне остеотомии [7, 11–13] и “импульсный, скачкообразный” дистракционный эффект [8, 9];
- применение неоднократных анестезио- логических пособий для проведения удлинения [7] и низкое качество жизни пациента в дистракционный период;
- сравнительно небольшие величины удлинения сегмента конечности и уровень остеотомии кости, где репаративные процессы значительно снижены [7-9,11-13].
Необходимо отметить, что заложенные А. И. Блискуновым теоретические основы внутрикостного дистракционного метода аппаратов насчитывает 40-летний период и характеризуется постоянным их совершенствованием начиная с устройств контактирующих с внешней средой [14, 15], громоздких по своей конструкции [10] до появления компактных [1, 7-9, 11-13], с более выраженным коэффициентом полезного действия. Сравнительный анализ современных внутрикостных методов А. И. Блискунова (Украина) [1, 2], A. Betz Fitbon (Германия) [8, 9], J. M. Guichet Albizzia (Франция) [7, 12], S. Hankemeier ISKD нашли свое практическое подтверждение и широкое клиническое применение только в отношении бедренной кости [1]. Логика развития метода подразумевала распространение использования аппаратов и для других, кроме бедра, длинных костей.
Материал и методы
Анатомические особенности строения голени, обуславливали необходимость существенного изменения, как конструкции аппарата, так и технологии его имплантации с учетом места расположения имплантируемого привода.
Перед врачами и конструкторами встал целый ряд задач, которые необходимо было решить. По своим характеристикам аппарат должен отвечать требованиям для внутрикостного фиксатора, особенно в плане устойчивости к нагрузкам. Внутрикостная фиксация аппарата должна обеспечивать жесткую стабильность фрагментов кости, особенно проксимальной ее части. Поэтому, фиксирующие винты должны проходить сквозь кость и аппарат.
Главная проблема заключалась в создании наиболее оптимальной по габаритам, работоспособной конструкции привода, а также поиске для него “комфортного анатомического ложа” в организме пациента. Целесообразно, чтобы в качестве источника энергии для дистракции можно было бы использовать мышечную силу самого пациента, не прибегая к помощи врача или ассистента. Важно также исключить ротационное движение сегмента конечности (дистального фрагмента относительно проксимального в зоне остеотомии [7,11-13] и постоянное пребывание пациента в зоне электромагнитного воздействия [8,9]. В связи с этим в конструкции должен быть предусмотрен надежный контактный принцип работы частей аппарата при относительно малых инициирующих усилиях, направленных на срабатывание механизма. Встал вопрос о том, где и как расположить привод дистракционного аппарата и какой он должен быть формы. С одной стороны, привод должен выполнять функцию передачи силового воздействия на механизм аппарата с повышающим коэффициентом (принцип домкрата), а с другой – процесс должен выполняться самим пациентом не вызывая при этом болевых ощущений и неудобств.
Соответственно, анатомическая область, где наиболее комфортно для пациента мог бы располагаться привод, должна отвечать нескольким требованиям:
- Особенности иннервации должны обеспечивать безболезненную работу внутрикостного аппарата из-за необходимости регулярного приложения давления на кожу и мягкие подкожные ткани в проекции привода, а также воздействия привода на окружающие ткани при маятникообразных движениях.
- Особенности кровоснабжения и лимфоциркуляции данной области должны обеспечивать сравнительно минимальную травматизацию тканей, окружающих работающий привод, с исключением выраженного отечного синдрома.
- Место под привод должно находиться в “нейтральной” зоне с наименьшим количеством “нежных” анатомических образований, где чужеродный объект (привод) не оказывал бы выраженного отрицательного воздействия на соседние анатомические структуры и не вызывал бы негативных ощущений у пациента.
На основании литературных данных [7- 9,11-13] наиболее оптимальной зоной имплантации аппарата и расположения привода является передняя область верхней трети голени. Кожа в этой области плотна и менее чувствительна (так как это разгибательная поверхность конечности и часть опорной точки тела), отличается особой структурой, а именно наличием большого количества роговых слоев, плотной фасцией и подкожно-жировой клетчаткой [3,4]. Наиболее интересной анатомической зоной в этой области с точки зрения размещения привода, является bursa infrapatellaris subcutanea, которая располагается поверхностнее lig. patellae выше tuberositas tibiae [4]. Наружная поверхность сумки представлена плотной капсулой, которая может служить защитным барьером при определенных обстоятельствах. В описываемой области отсутствуют мышцы, крупные сосуды и нервы. С латеральной стороны на уровне бугристости большеберцовой кости расположены мышцы-экстензоры [3-5]. Артериальная сеть коленного сустава [3,6] и области построена за счет aa. genu superiores medialis et lateralis, aa. genu inferiores medialis et lateralis, a. genu media (из a. poplitea), a. genu descendens (из a. femoralis), aa. recurrentes tibiales anterior et posterior (из a. tibialis anterior). Венозный отток происходит по одноименным венам в глубокие вены нижней конечности, v. poplitea, v. femoralis. Отток лимфы происходит по глубоким лимфатическим сосудам в nody lymphoidi poplitei. Мелкие ветви артериальной сети передней верхней области голени и колена отходят, в основном, от a. genu descendens и частично за счет малоберцовой артерии. Иннервация этой области осуществляется за счет n. saphenus из nn. tibialis et peroneus communis.
Задняя и боковые части голени как потенциально возможные места для имплантации аппарата и размещения привода были исключены по очевидным причинам:
- из-за большой мышечной массы;
- сложного и опасного операционного доступа в связи с наличием в задней области голени крупных сосудов и нервов;
- питающая артерия большеберцовой кости также находится сзади (входит в foramen nutritium в верхней трети задней поверхности tibiae).
Таким образом, на основании проведенного топографо-анатомического исследования голени, рассмотрим возможность имплантации внутри-костного дистракционного аппарата и привода в эксперименте.
Важная проблема, которую необходимо было решить для проведения внутрикостной дистракции голени – это прежде всего определить приблизительные габаритные размеры внутрикостного аппарата в зависимости от параметров костно-мозговой полости (КМЗП) и длины кости. Заметим, что об окончательных размерах внутрикостных аппаратов можно будет говорить только после проведения испытания аппарата на прочность.
С этой целью было изучено 59 большеберцовых костей человека по 25 параметрам каждой кости, 148 рентгенограмм, 15 компьютерных томограмм и МРТ. Определены два типа костей имеющих длины: I тип – от 320 до 380 мм и II тип – от 250 до 310 мм.
В процессе проводимого исследования нами выявлено ряд закономерностей в отношении параметров большеберцовой кости, которые совпадают с данными других авторов [4, 5].
Результаты и обсуждение
Одним из этих параметров, является КМЗП, которая на всем своем протяжении имеет прямолинейное направление. Независимо от длины кости (конституционный тип человека или заболевание опорно-двигательного аппарата), КМЗП может иметь различные габаритые размеры (т.е. небольшая длина кости с широкой КМЗП и наоборот), поэтому средне-арифметические данные этих показателей смогут помочь в выборе оптимального размера диаметра внутрикостного аппарата.
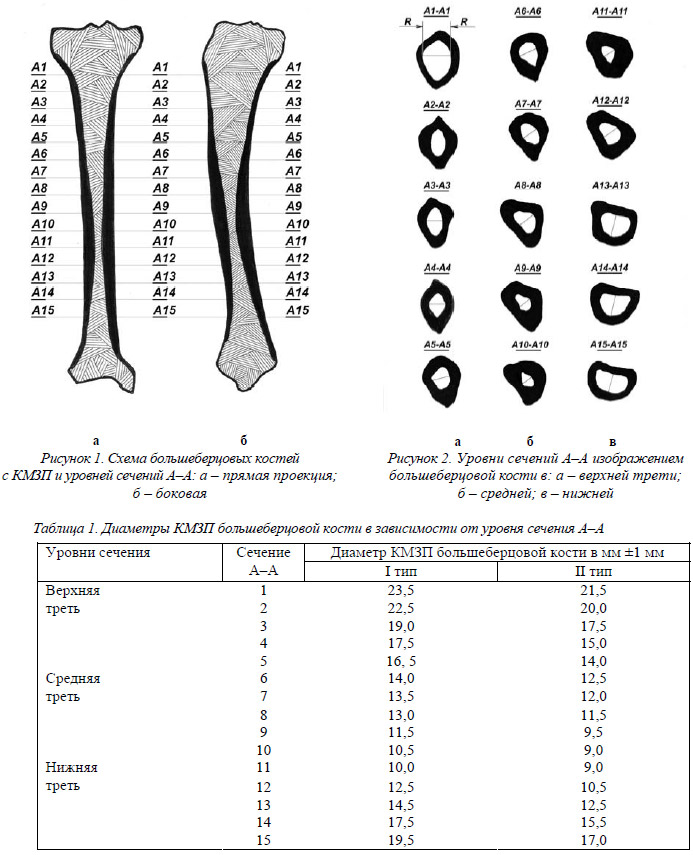
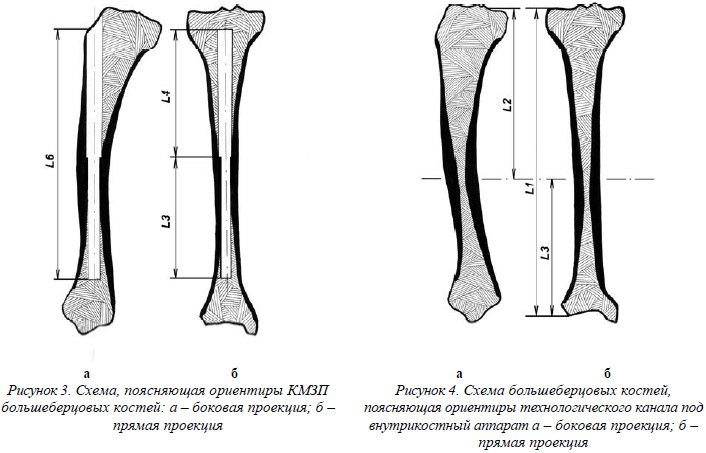
Были выполнены поперечные распилы на 15 уровнях показанных в сечениях А–А 32 большеберцовых костей (препараты сухих костей и “свежих” взятых в эксперименте у трупов) на всем протяжении, которые позволили более детально изучить КМЗП (рис. 1 и 2). Наши исследования показали, что до верхней границы средней трети диафиза полость имеет овальную форму вытянутую в передне-заднем направлении переходящую в средней трети диафиза в треугольную и в наиболее узкой части диафиза на уровне нижней границы средней трети, КМЗП приобретает более округлую форму. Таким образом, единственным препятствием на пути фрезеровки КМЗП под технологический канал может быть ее физиологическое сужение на уровне нижней границы средней трети. В продольном направлении в боковой проекции, форму КМЗП можно сравнить с формой “песочных часов”. Достижение минимальной травматизации этой зоны является залогом снижения общей травматичности оперативного вмешательства.
Теперь рассмотрим средний диаметр КМЗП и соответственно возможный диаметр внутрикостного аппарата для каждого из исследуемых 15 уровней. Учитывая, что КМЗП на большом протяжении (в поперечном сечении) имеет овальную форму, истинный ее диаметр будет рассчитываться по крайним ближайшим точкам R (рис. 2) (табл. 1).
Проведенные исследования показали, что КМЗП на уровне сечения А8–А8 заканчивается в среднем диаметром 13,0±1,0 мм для I типа и диаметром 11,5±1,0 мм для II типа большеберцовых костей. На уровнях сечений А9–А9, А10–А10, А11–А11, что соответствуют физиологическому сужению КМЗП (нижняя граница средней трети диафиза большеберцовой кости), средне- арифметическая для I типа кости – 10,5 мм, для II типа – 9,0 мм.
Таким образом, диаметры внутрикостных аппаратов определены в зависимости от параметров КМЗП большеберцовых костей и соответствуют:
- I варианту внутрикостных аппаратов – наружный диаметр – 13 мм, шток – 10 мм.
- II варианту внутрикостных аппаратов – наружный диаметр – 12 мм, шток – 9,0 мм.
Так как представленные типы большеберцовых костей разных длин, необходимо рассчитать длину внутрикостного аппарата с учетом анатомических параметров КМЗП.
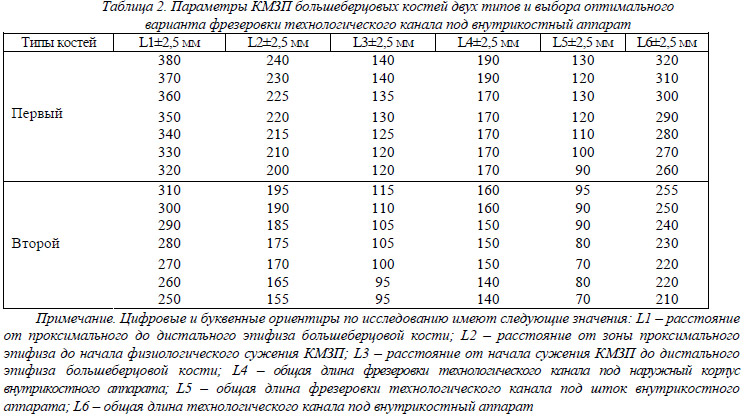
Исследование проводилось по схемам, представленных на рисунках 3 и 4.
Топометрический анализ 148 рентгенограмм и 15 томограмм позволил с точностью получить информацию по параметрам, характеризующими КМЗП большеберцовых костей двух типов и выбора оптимального варианта для проведения фрезеровки технологического канала с учетом малоинвазивности. Данные исследования каждой большеберцовой кости вносились в таблицу 2
По полученным данным (табл.2) L4, L5 и L6 КМЗП большеберцовых костей двух типов можно судить о параметрах внутрикостных аппаратов и протяженности фрезеровки техно-логического канала под аппарат.
Для I варианта внутрикостных аппаратов (наружный диаметр – 13 мм, шток – 10 мм) мы выделяем семь размеров, индивидуально под каждую большеберцовую кость:
№ 1 – размер аппарата с максимальной длиной 320 мм (наружный корпус – 190 мм, шток –130 мм) для удлинения голени на 100 мм;
№ 2 – размер аппарата с длиной 310 мм (наружный корпус – 190 мм, шток – 130 мм) для удлинения голени на 100мм;
№ 3 – размер аппарата с длиной 300 мм (наружный корпус – 190 мм, шток – 130 мм) для удлинения голени на 100мм;
№ 4 – размер аппарата с длиной 290 мм (наружный корпус – 170 мм, шток – 120 мм) для удлинения голени на 90 мм;
№ 5 – размер аппарата с длиной 280 мм (наружный корпус – 170 мм, шток – 110 мм) для удлинения голени на 90 мм;
№ 6 – размер аппарата с длиной 270 мм (наружный корпус – 170 мм, шток – 100 мм) для удлинения голени на 90 мм;
№ 7 – размер аппарата с длиной 260 мм (наружный корпус – 170 мм, шток – 90 мм) для удлинения голени на 90 мм;
Для II варианта внутрикостных аппаратов (наружный диаметр – 12 мм, шток – 9 мм) выделяется также 7 размеров, индивидуально под каждую большеберцовую кость:
№ 1 – размер аппарата с длиной 250 мм (наружный корпус – 160 мм, шток – 90 мм) для удлинения голени на 80 мм;
№ 2 – размер аппарата с длиной 255 мм (наружный корпус – 160 мм, шток – 95 мм) для удлинения голени на 80 мм;
№ 3 – размер аппарата с длиной 240 мм (наружный корпус – 150 мм, шток – 90 мм) для удлинения голени на 75мм;
№ 4 – размер аппарата с длиной 230 мм (наружный корпус – 150 мм, шток – 80 мм) для удлинения голени на 75 мм;
№ 5 – размер аппарата с длиной 220 мм (наружный корпус – 150 мм, шток – 70 мм) для удлинения голени на 75 мм;
№ 6 – размер аппарата с длиной 220 мм (наружный корпус – 140 мм, шток – 80 мм) для удлинения голени на 70 мм;
№ 7 – размер аппарата с минимальной длиной 210 мм (наружный корпус – 140 мм, шток – 70 мм) для удлинения голени на 65 мм;
Для подтверждения эксперимен-тальных данных проведенных на 32 большеберцовых костях (препараты сухих костей и “свежих” взятых в эксперименте у трупа) была проведена дополнительная экспериментальная часть исследования на трупном материале (27 голеней). При этом руководствовались общепринятой схемой оперативных доступов [7–9, 11–13] для фрезеровки технологического канала мы использовали зону над бугристостью большеберцовой кости. Практически во всех случаях удалось провести подготовку технологического канала под внутрикостный аппарат без перфорации стенок большеберцовой кости. Однако, необходимо выделить ряд моментов, которые имеют свои особенности при проведении этой процедуры и поэтому необходимо их проанализировать. При проведении фрезеровки технологического канала до нижней границы средней трети кости, во всех случаях (59 большеберцовых костей) мы не испытывали большого сопротивления движения фрезы и только при прохождении инструментом физиологического сужения появилась необходимость в замене размеров фрез в возрастающем порядке, через каждые 0,5 мм. В большей степени это касалось костей II типа (длиной до 300 мм), так как узкая КМЗП и ее направление (спереди – назад) могут создать опасность перфорации задней стенки кости.
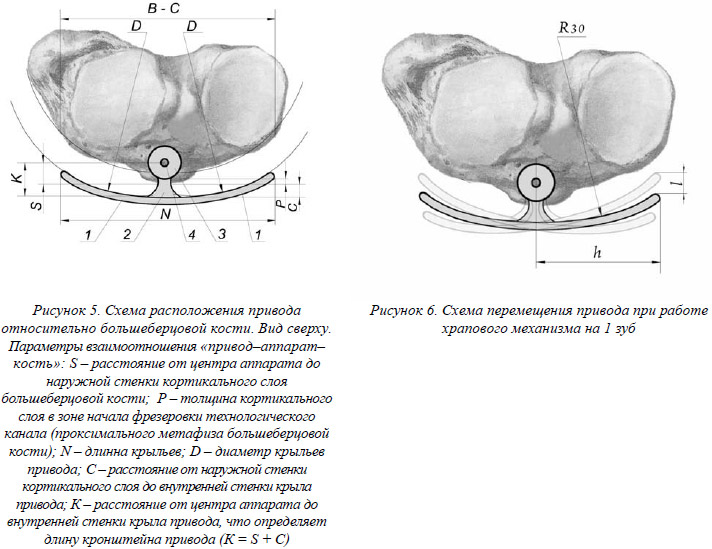
Следующий важный вопрос, который стоял перед нами это разработка имплантируемых приводных устройств и адаптации их к окружающим тканям. Результаты исследования показали, что наиболее оптимальным местом расположения привода внутрикостного аппарата является верхняя треть передней области голени. В результате конструкторских разработок был определен оптимальный вариант формы привода, имеющий приемлемые характеристики для решения медицинских задач. Схематично привод (рис. 5) состоит: из крыльев (1), кронштейна (2), посадочного места (3) и отверстия (4) для фиксации привода к внутрикостному аппарату.
Работа привода должна инициироваться за счет переменного прессорного воздействия через мягкие ткани голени на крылья (1) привода (форма “крыльев бабочки”). При этом маятниковообразные движения привода должны обеспечивать срабатывание механизма аппарата, передавая внешние усилия с повышающим коэфициентом на ходовой винт аппарата, и этим обеспечивая поступательное расхождение телескопических корпусов внутрикостного аппарата.
Так как анатомическое строение большеберцовой кости индивидуально в каждом конкретном случае, перед нами стояла задача решить вопрос габаритов привода, рассчитать оптимальные параметры (радиус и длину крыльев, длину кронштейна – расстояние от центра фиксации привода к внутрикостному аппарату) с учетом возможных траекторий движения привода в анатомически ограниченном пространстве для двух вариантов аппаратов.
При этом руководствовались следующими параметрами взаимоотношения “привод–аппарат–кость” (рис.5). Рассмотрим эти параметры для двух типов костей и соответственно для двух вариантов аппаратов.
Наши исследования показали, что показатель (P1) для I типа большеберцовых костей составляет в среднем – 5,0±0,5 мм. С учетом посадочного места под привод аппарата I варианта (d – 13 мм при R – 6,5 мм), где d – диаметр посадочного места, R – радиус аппарата (при диаметре аппарата 13 мм), показатель – (S1) составит:
R (6,5 мм) + Р1 (5,0±0,5 мм) = S1 (11,5±0,5мм)
Показатель (Р2) для II типа костей составляет в среднем – 2,0±1,0 мм. С учетом посадочного места под привод аппарата II варианта (d – 13 мм при R – 6,0 мм), где d – диаметр аппарата, R – радиус аппарата (при диаметре аппарата 12 мм), показатель – (S2) составит:
R (6,0 мм) + Р2 (2,0±0,5 мм) = S2 (8,0±0,5 мм)
Для определения габаритных размеров (N) и (D) привода, проведены исследования переднего сектора проксимального метаэпифиза большеберцовых костей и установлены ориентировочные параметры приводов для двух типов костей.
Для I типа большеберцовых костей длина расстояния В–С переднего сектора проксимального метаэпифиза (от внутреннего до наружного мыщелков) в среднем составляет – 75±0,5 мм и соответствует (N) привода. Так как конструкторская задача заключается в максимальном приближении к естественным, существующим профилям тканей организма, то (D) привода приближается к диаметру мыщелков (наружного и внутреннего), который в среднем составляет 35 мм т.е. диаметр гипотетической окружности мыщелка, усеченной внешней кривой контура кости с центром в проекции центра округлой прессурной площадки привода будет равен одному показателю.
Для II типа большеберцовых костей длина расстояния В–С переднего сектора проксимального метаэпифиза (от внутреннего до наружного мыщелков) в среднем составляет – 65±0,5 мм и соответствует (N) привода. Диаметр мыщелков (наружного и внутреннего) в среднем составляет 30 мм, что определяет (D) привода.
Экспериментальные исследования на трупном материале по имплантации приводов и их адаптации к окружающим тканям, позволил нам вывести приемлемую величину (С) привода, которая равна в среднем 10,0 мм (не больше 10,0 мм), т.е крылья привода должны отстоять от наружного кортикального слоя большеберцовой кости в среднем на 10 мм, соответственно показатели:
S1 (11,5 ± 0,5 мм) + С1 (10,0 мм) = К1(21,5 ± 0,5 мм)
S2 (8,0 ± 0,5 мм) + С2 (10,0 мм) = К2 (18,0 ± 0,5 мм)
Прессурная площадка для каждого крыла привода должна обеспечивать достаточный контакт для внешнего воздействия на нее и не создавать дискомфорта в этой зоне. Наиболее оптимальной формой для крыла привода представляется каплевидная форма в прямой проекции. Причем каждое крыло привода в сагитальной плоскости должно иметь изгиб, практически повторяющий проекционные контуры кости. Плавные контуры и изгибы привода должны обеспечивать максимальную толерантность к анатомическим образованиям, как в покое, так и при дистракционном процессе. представлена На рис. 6 схема перемещения привода при работе храпового механизма на 1 зуб. Храповой механизм аппарата содержит 42 зуба. Угол поворота вилки внутрикостного аппарата на 1 зуб равен 360° : 42 = 8°34'17". Высота подъема плеча привода h (рис. 6) при повороте вилки аппарата на 1 зуб h = 35 sin 8°34'17" = 5,215 мм. Таким образом, движение привода для срабатывания храпового механизма на один зуб будет равен расстоянию (l) 5,2 мм.
Выводы
Теоретические и экспериментальные исследования с целью создания метода удлинения голени внутрикостными приводными аппаратами подтвердили такую возможность и явились основой для практической реализации идеи приводных аппаратов для дистракции голени.
- Блискунов А. И. Удлинение бедра управляемыми имплантируемыми конструкциями (экспериментально-клиническое исследование) : дис. доктора мед. наук : 14.00.22 / Блискунов Александр Иванович. – М., 1983. – 305 с.
- Климовицкий В. Г. Внутрикостный дистракционный остеосинтез длинных костей нижних конечностей приводными аппаратами / В. Г. Климовицкий, В. В. Драган : матеріали Всеукр. наук.-практ. конф. з міжнар. участю присвяченої 90-річчю ДУ “Інститут травматології та ортопедії АМН України” [Актуальні питання ортопедії та травматології] Київ, 24–25 вересня 2009 р. – К., 2009. – С. 64–65.
- Неттер Ф. Атлас анатомии / Ф. Неттер. – 4-е изд. – М. : Геотар-Медиа, 2007. – 624 с.
- Островерхов Г. Е. Оперативная хирургия и топографическая анатомия / Островерхов Г. Е., Бомаш Ю. М., Лубоцкий Д. Н. – М. : изд-во МИА. – 2005. – 736 с.
- Синельников Р. Д. Атлас анатомии человека / Р. Д. Синельников, Я. Р. Синельников. – Учеб. пособ. – 2-е изд., стереотипное. – Т. I : Учение о костях, соединении костей и мышцах. – М. : Медицина, 1996. – 344 с.
- Синельников Р. Д. Атлас анатомии человека / Р. Д. Синельников, Я. Р. Синельников. – Учеб. пособ. – 2-е изд., стереотипное. – Т. III : Учение о сосудах. – М. : Медицина, 1996. – 232 с.
- Попков А. В. Удлинение бедра с помощью интрамедуллярного стержня Albizzia / Попков А. В., Guichet J.-M., Lascombes P. // Гений ортопедии. – 2001. – № 1. – С. 46–52.
- Baumgart R. Oberschenkelverlangerung uber einen Marknagel – Vorteile der retrograden Korrekturplanung / R. Baumgart, P. Thaller // Asami Deutschland: 4. Kongress. – Neu–Ulm, 2000. – S. 30–34.
- Betz A. A fully implantable intramedullary system for callus distraction – intramedullary nail with programmable drive for leg lengthening and segment displacement. Principles and initial clinical results / Betz A., Baumgart R., Schweiberer L. // Chirurgie. – 1990. – Vol. 61. – P. 605–609.
- Die operative Oberscheukelverlangerung mit einem vollimplantierbareu distraktionsgerat / Durbin Oest W., Bruns H., Kusswetter W. [еt аl.] // Deta Оrthop. Unrall- Chir. – 1978. – № 4. – P. 92.
- Cole J. Dean The intramedullary skeletal kinetic distraction (ISKD): first clinical results of a new intramedullary nail for lengthening of the femur and tibia / Cole Dean J., Justin Daniel, Tagus Hasparis // Injury. – 2001. – Vol. 32 (Suppl. 4). – P. 129–139.
- Gradual femoral lengthening with the Albizzia intramedullary nail / Guichet J.-M., Deromendis B., Donnan L. T. [et al.] // J. Bone Jt Surg. – 2003. – Vol. 85- A, № 5. – P. 838–848.
- Hankemeier S. Improved comfort in lower limb lengthening with the intramedullary skeletal kinetic distractor. Principles and preliminary clinical experiences / S. Hankemeier, Hans-Christoph Pape // J. Springer. – 2004. – Vol. 124, № 2. – P. 129–133.
- Schollner D. D. Neuer moglichkeiten der operativen Verlangerung des Obeschenkles / D. D. Schollner // Z. Orthop. – 1972. – Bd. 110, № 6. – P. 971–974.
- Solimej L. C. Ricerche sperimentali sull’ungamento operativo del femore / L. C. Solimej // Arch. Orthoped. – 1959. – Vol. 72, № 6. – P. 1393–1408.