Журнал «Травма» Том 11, №4, 2010
Вернуться к номеру
Опыт применения пластин с угловой стабильностью в лечении внутрисуставных переломов
Авторы: Г.Г. Голка, В.В. Паламарчук, К.А. Булавин, А.И. Белостоцкий, В.В. Суховецкий - Харьковский национальный медицинский университет1, Харьковская городская больница скорой и неотложной помощи2, Харьков, Украина
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
Оперативное лечение внутрисуставных переломов является актуальным вопросом современной ортопедии-травматологии в связи с высоким числом ранних и поздних послеоперационных осложнений. Целью работы являлось определение клинико-функциональных и рентгенанатомических результатов оперативного лечения пациентов с внутрисуставными переломами с применением пластин с угловой стабильностью. Прослежены результаты 29 оперативных вмешательств с применением конструкций LCP. Отдаленные результаты лечения оценивались по методике Маттиса в модификации В.И.Шевцова. Хорошие результаты получены в 22 случаях – 75,9%, удовлетворительные в 7 случаях – 24,1%. Обоснована необходимость тщательного соблюдение принципов лечения внутрисуставных переломов, оправданность и перспективность использования пластин с угловой стабильностью при оперативном лечении таких повреждений для скорейшей реабилитации функции сустава и предотвращения послеоперационных осложнений.
Оперативне лікування внутрішньосуглобових переломів є актуальним питанням сучасної ортопедії-травматології у зв’язку з високою кількістю ранніх та пізніх післяопераційних ускладнень. Метою роботи було визначення клініко-функціональніих та рентген-анатомічних результатів оперативного лікування пацієнтів з внутрішньосуглобовими переломами пластинами з кутовою стабільністю. Було відстежено 29 оперативних втручань з використанням конструкцій LCP. Віддалені результати лікування оцінювалися за методикою Маттиса в модифікації В.І.Шевцова.
Гарні результати отримані в 18 випадках – 75,9%, задовільні в 7 випадках - 24,1%. Обгрунтована необхідність ретельного дотримання вказаних принципів лікування внутрішньосуглобових переломів, виправданість і перспективність використання пластин з кутовою стабільністю при оперативному лікуванні таких пошкоджень, що сприяє скорішої реабілітації функції суглоба та запобіганню післяопераційних ускладнень.
Surgical treatment of joint fractures is the actual problem of present trauma and orthopaedics care because these injuries can be lead to high complications after surgery. Our goal was to investigate the clinicofunctional and radiography-anatomical results of surgical treatment with the LCP of joint fractures. Twenty-nine patients had a surgery (underwent surgical treatment) with angular stability plates (LCP). Long-term outcome of treatment were examined at 29 patients. The Mattis outcomes score at V.I.Shevtsova''s updating was used in the clinical assessment. Good results are received in 18 cases – 75,9 %, satisfactory in 7 cases - 24,1 %. We consider it necessary to strict adherence to the mentioned principles of treatment of joint fractures. We also consider justified and perspective to use LCP in operative treatment of patients with joint fractures for rapid rehabilitation and prevent postoperative complications.
лечение внутрисуставных переломов, пластина с угловой стабильностью, LCP, остеосинтез пластиной
лікування внутрішньосуглобових переломів, пластина з кутовою стабiльнiстю, LCP, остеосинтез пластиною.
treatment of joint fractures, plate with angle stability, LCP, osteosynthesis with the plate
Лечение внутрисуставных повреждений на сегодняшний день является одной из актуальных проблем травматологии. Свидетельство тому – множество публикаций на данную тему [4,6,9]. За последние десятилетия подходы к лечению внутрисуставных переломов претерпели изменения [3]. Внутрисуставной перелом сопровождается повреждением мягкотканных элементов сустава: суставной капсулы, суставного хряща, менисков, в некоторых случаях также вовлекается связочный аппарат сустава [5,10]. При этом возникает гемартроз, посттравматический синовиит, что влечет за собой нарушение трофики хряща и впоследствии может привести к посттравматической артропатии. Контрактура и тугоподвижность в суставе, посттравматические артрозы – наиболее частые поздние осложнения внутрисуставных переломов.
В лечении внутрисуставных переломов используются принципы сформулированне Шатцкером [8]:
- атравматическая анатомическая репозиция суставной поверхности;
- стабильная фиксация внутрисуставных фрагментов;
- коррекция осевых деформаций конечности;
- реконструкция суставной поверхности с применением костной пластики в случае эпифизарного дефекта;
- жесткая фиксация суставной части перелома с диафизарной частью кости;
- ранняя функция сустава.
Вышеперечисленные принципы обеспечивают оптимальные условия для сращения переломов, регенерации суставного хряща и тем самым восстановления утраченной функции суставов, предупреждая развитие осложнений после внутрисуставных переломов. Успех медицинской реабилитации пациентов с внутрисуставными переломами зависит от эффективности не только основного метода лечения, например остеосинтеза, но и непрерывности, преемственности и последовательности всего комплекса восстановительных мероприятий, в том числе физиотерапии, ЛФК, массажа, медикаментозного лечения.
Цель работы: определить клиникофункциональные и рентгенанатомические результаты оперативного лечения пациентов с внутрисуставными переломами с применением пластин с угловой стабильностью.
Материал и методы
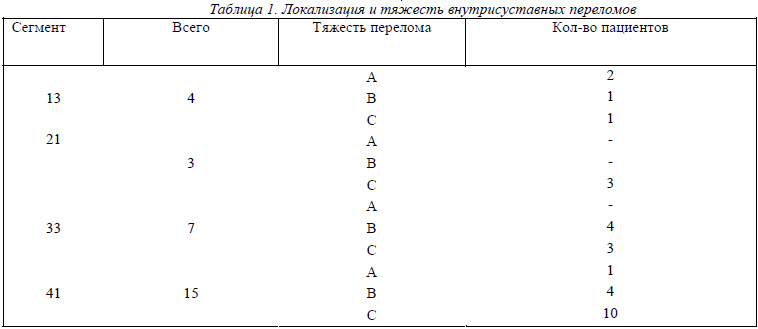
За период 2008-2009 годов в нашей клинике было прооперировано 29 пациентов с внутрисуставными переломами. В соответствии с классификацией AO/ASIF мы распределили локализацию внутрисуставных переломов наших пациентов посегментно (табл.1). Все пациенты проходили лечение в условиях 2-го травматологического отделения Харьковской городской больницы скорой и неотложной медицинской помощи им. проф. Мещанинова. Среди пациентов было 10 (35%) женщин и 19 мужчин (65%).
Возрастной диапазон составлял от 26 до 72 лет. Средний возраст пациентов 46 лет.
Всем пациентам были выполнены оперативные вмешательства с применением пластин с угловой стабильностью винтов – (Locking Compression Plate – Блокирующая Компрессирующая Пластина).
Абсолютной стабильности мы добивались анатомичной репозицией и межфрагментарной компрессией стягивающим(и) винтом(ами). Жесткая фиксация суставной части перелома с диафизарной частью кости обеспечивалась применением пластин с угловой стабильностью винтов.
Оперативное лечение с реконструкцией суставной поверхности выполнялось нами в ранние сроки – вторые-третьи сутки после поступления, после детальной диагностики повреждений, как с применением рентгенологического метода, так и компьютерной томографии суставов с 3D-реконструкцией.
Обязательным условием при планировании оперативного вмешательства являлось использование принципа щадящего и бережного отношения к окружающим мягким тканям при выполнении доступа и репозиции перелома. Для металлоостеосинтеза переломов дистального отдела плеча применялся задний доступ с остеотомией локтевого отростка, для проксимального отдела локтевой кости мы использовали задний доступ. Остеосинтез внутрисуставных переломов бедренной кости выполнялся с латерального доступа, а для остеосинтеза проксимального отдела большеберцовой кости дифференцировано использовались наружный или внутренний доступы, выбор которых обосновывался характером повреждения.
Костная пластика использовалась нами лишь у больных с переломами проксимального отдела большеберцовой кости, так как именно эти повреждения, по данным литературы [4,9] и нашим наблюдениям, нередко сопровождаются дефектом метаэпифизарной зоны. Забор трансплантата осуществлялся из крыла подвздошной кости в 6-и случаях.
Одним из важных элементов комплексной терапии внутрисуставных переломов является ранняя мобилизация поврежденного сустава: раннее восстановление утраченной функции и поздняя нагрузка на поврежденную конечность [7]. В соответствии с этим принципом, а также на основе рекомендаций М.Мюллера с соавт. [2], мы придерживались следующего ортопедического режима мобилизации и нагрузок сустава в послеоперационном периоде:
Ортопедический режим для суставов верхней конечности:
- активная функция сустава – 2-4-е сутки после операции по мере купирования болевого синдрома;
- постепенное наращивание дозированной нагрузки с 3-4-ой недели.
Ортопедический режим для суставов нижней конечности:
- пассивная функция сустава – 2-4-е сутки после операции;
- активная функция сустава – с 10-х суток после операции;
- дозированная нагрузка весом: как правило, около 10% массы пациента, через 2-3 недели после операции с последующим увеличением нагрузки после выполнения контрольных рентгенограмм.
Ни в одном случае иммобилизация конечности гипсовыми повязками не выполнялась.
Медикаментозная терапия в послеоперационном периоде предусматривала назначение антикоагулянтов, профилактических доз антибиотиков общего спектра действия, НПВС, анальгетиков, с рекомендациями приема хондропротекторов в восстановительном периоде не менее 3-х месяцев после операции.
Также большое внимание уделялось обеспечению в послеоперационном периоде адекватного дренирования крупных суставов: своевременное удаление гематом из внутрисуставных полостей, так как накопление патологических жидкостей в полости сустава приводит к образованию рубцов и спаек, потере эластичности околосуставных образований и частичной потере функции, а также более выраженному болевому синдрому в послеоперационном периоде.
Результаты и обсуждение
Нами были проанализированы результаты лечения 29 пациентов за период 2007-2009г. по методике Маттиса Э.Р. в модификации В.И.Шевцова [1] в сроки до 6-ти месяцев после операции (табл.2). Периодичность контрольных осмотров в послеоперационных периодах была таковой2,4,8, 16 недель и 6 месяцев.
Ни в одном из наблюдаемых случаев мы не получили осложнений в виде нагноения послеоперационных ран, повреждения сосудисто-нервных структур, перелома фиксатора. В группу пациентов с удовлетворительными результатами вошли 6 пациентов с переломом типа С и 1 пациент с переломом типа В. Это было обусловлено определенным ограничением движений в суставе. В качестве иллюстрации выполненных оперативных вмешательств приводим следующие клинические случаи:
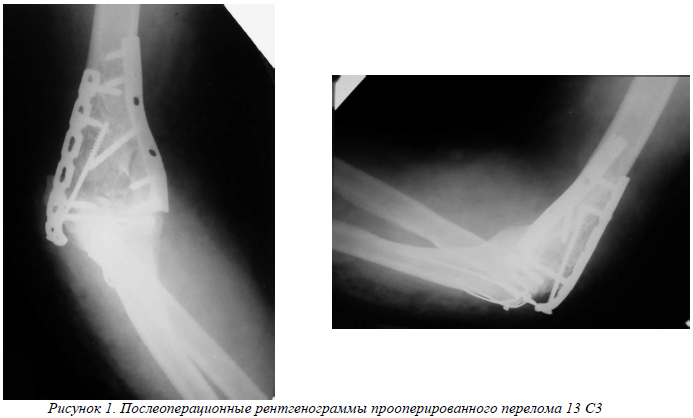
Больная П, 64 года, получила уличную травму в результате падения с высоты роста. После обследования по протоколу ей был установлен диагноз: закрытый оскольчатый внутрисуставной перелом дистального отдела левой плечевой кости со смещением (13 С3). Выполнено оперативное вмешательство: открытая репозиция, МОС дистального отдела плечевой кости 2-я 3,5мм пластинами LCP (рис.1). Пассивные и активные движения были начаты с 3-х суток после операции. К моменту снятия швов, движения в локтевом суставе 0˚/30˚/120˚, амплитуда движений 90˚.
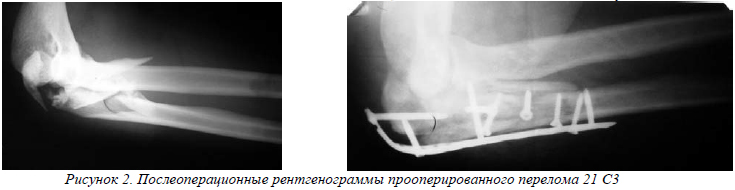
Больной К., 37 лет, получил травму в результате ДТП. После обследования был установлен диагноз: закрытый многооскольчатый внутрисуставной перелом проксимального отдела правой локтевой кости со смещением фрагментов (21 С3). Больному произведена предоперационная подготовка, после чего выполнена открытая репозиция, МОС проксимального отдела правой локтевой кости конструкцией LCP (Synthes) (рис.2). Послеоперационный режим: поддерживающая косыночная повязка – 2 нед. Пассивная и активная функции разрешены на 3-и сутки после операции. Объем движений на момент выписки: 0˚/45˚/90˚, амплитуда движений – 45˚ на 14-е сутки.
Выводы
Тщательное соблюдение указанных принципов лечения внутрисуставных переломов позволило нам обеспечить своевременное и полное анатомическое и существенно улучшить функциональное восстановление поврежденных суставов. Использование пластин с угловой стабильностью дает возможность для благоприятного процесса консолидации переломов и предупреждения послеоперационных осложнений.
- Маттис Э.Р. Система оценки исходов переломов опорно-двигательного аппарата и их последствий. Авто- реф. дис. доктора мед. наук М., 1985. С.25
- Мюллер М.Е., Алльговер М., Шнайдер Р., Виллинеггер X. Руководство по внутреннему остеосинтезу. 3-е издание. Перевод на русский язык А.Е.Королев. 1996. – с.750
- Шаповалов В.М., Хоминец В.В., Михайлов С.В.. Основы внутреннего остеосинтеза / — М. : ГЭОТАР-Медиа, 2009. — с. 240
- Custers RJ, Saris DB, Creemers LB, Verbout AJ, van Rijen MH, Mastbergen SC, Lafeber FP, Dhert WJ. Replacement of the medial tibial plateau by a metallic implant in a goat model. J Orthop Res. 2009 Nov 2.
- Eskander MS, Drew JM, Osuch DB, Metzmaker J. A lateral meniscus tear incarcerated behind the popliteus tendon: A case report. Knee. 2009 Nov 6.
- Gebauer M, Barvencik F, Mumme M, Beil FT, Vettorazzi E, Rueger JM, Pueschel K, Amling M. Microarchitecture of the Radial Head and Its Changes in Aging. Calcif Tissue Int. 2009 Nov 13.
- Robert Salter et al, JBJS - A, 1980; 62: 1232 – 51
- Schatzker J, Tile M. The Rationale of Operative Fracture Care. Third Edition. Springer-Verlag Berlin Heidelberg 2005– 669 pages.
- Thomas C, Athanasiov A, Wullschleger M, Schuetz M. Cur- rent Concepts in Tibial Plateau Fractures. Acta Chir Orthop Traumatol Cech. 2009;76(5):363-373.
- Yeow CH, Lee PV, Goh JC. Direct contribution of axial impact compressive load to anterior tibial load during simulated ski landing impact. J Biomech. 2009 Oct 26.