Журнал «Травма» Том 11, №4, 2010
Вернуться к номеру
Оперативна техніка при трьох- та чотирьохфрагментарних переломах проксимального відділу плечової кістки
Авторы: Ю.П. Литвин, Ю.М. Півень - Дніпропетровська державна медична академія, Дніпропетровськ, ВДНЗУ „Українська медична стоматологічна академія”, Полтава, Україна
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
Проведено аналіз лікування пацієнтів у віці від 18 років до 63 років (середній вік 40,5 років, чоловіків – 13, жінок – 8) із трьох- та чотирьохфрагментарними переломами плечової кістки, що є найбільш інвалідизуючими та займають від 13% до 16% від усіх переломів проксимального кінця плечової кістки. Автори звертають увагу на максимально анатомічне відновлення цілісності кісткової структури і сухожильно-капсульного апарату плечового суглобу із збереженням усіх анатомічних точок прикріплення ротаційної манжети плеча та застосуванню мінімальної зовнішньої фіксації, що дозволяє відновити функцію рухів в плечовому суглобі і знизити вірогідність розвитку аваскулярного некрозу суглобової поверхні головки плечової кістки.
Проведен анализ лечения пациентов в возрасте от 18 до 63 лет (средний возраст 40,5 лет, мужчин – 13, женщин – 8) с трёх- и четырёхфрагментарными переломами, которые являются наиболее инвалидизирующими и составляют от 13% до 16% от всех переломов проксимального отдела плечевой кости. Авторы обращают внимание на максимально анатомичное восстановление целостности костной структуры и сухожильно-капсульного аппарата плечевого сустава с сохранением всех точек прикрепления ротационной манжеты плеча и использования минимальной наружной фиксации, что позволяет восстановить функцию движения в плечевом суставе и снизить вероятность развития аваскулярного некроза суставной поверхности головки плечевой кости.
The analysis of patients is carried out, whose age has made from 18 years till 63 years (middle age of 40,5 years, men was – 13, women - 8) with three and four fragmentary fracture of a head of a humeral bone which most physical inability and occupy from 13% to 16% from all fractures proximal part of a humeral bone is carried out. Authors focus attention on maximum anatomy restoration as integrity of bone structure, and ligament-capsular the device of a humeral joint with preservation of all points of an attachment rotator cuff of a shoulder and use of the minimum external fixing, that allows to pick up thread motions in a humeral joint and ways for development avoiding avascular necrosis are specified an articulate surface of a head of a humeral bone.
трьох- та чотирьохфрагментарний перелом, проксимальний відділ, плечова кістка, сухожильно- капсульний апарат
трёх- и четырёхфрагментарный перелом, проксимальный отдел, плечевая кость, сухожильно- капсульный аппарат
three and four fragmentary fracture, proximal part, a humeral bone, ligament-capsular the device
Трьох- та чотирьохфрагментарні переломи становлять від 13% до 16% серед усіх переломів проксимального кінця плечової кістки. Саме вони найчастіше призводять до інвалідизації [2,3].
Вибір методу лікування: неоперативне лікування чи оперативне відновлення цілісності головки плечової кістки із застосуванням зовнішньої фіксації і артропластики, даної групи хворих залежить від віку пацієнта, стану кісткової тканини, досвідченості і кваліфікації ортопеда-травматолога та функціональних вимог самого пацієнта до кінцівки в подальшому.
Досить велика кількість досліджень і їх результатів [3,4,7] з приводу переломів проксимального відділу плечової кістки, не дає конкретної відповіді у виборі напрямку лікування через різність методик класифікації даного типу переломів, методів лікування та оцінки результатів.
Наприклад, за Neer [6] при трьох фрагментарних переломах головки плечової кістки проводять лише відкриту репозицію уламків та накісткову фіксацію, а артропластика виконується лише при чотирьохфрагментарних переломах.
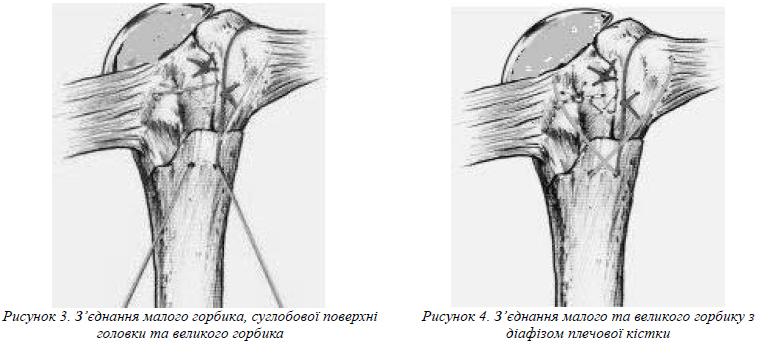
Дані наших досліджень показали, що досягнення найбільш ефективного результату лікування та функціонального відновлення кінцівки при любому типі перелому головки плечової кістки можливе лише при поєднані максимально анатомічного відновлення цілісності головки плечової кістки і сухожильно-капсульного апарату плечового суглобу (рис. 4).
Матеріали та методи
Починаючи з 2008 і до теперішнього часу групу, що досліджувалась, склали 21 пацієнт з трьох та чотирьох фрагментарними переломами проксимальної частини плечової кістки, що оперовані на базі міської клінічної лікарні № 16 МОЗ України м. Дніпропетровськ та міської клінічної лікарні № 1 МОЗ України м. Полтава. Всі пацієнти мали даний тип перелому з діастазом між уламками більш ніж 1 см. та ротаційним компонентом більш ніж 45°.
Вік пацієнтів від 18 років до 63 років (середній вік 40,5 років). Чоловіків було – 13, жінок – 8.
6 пацієнта оперовані за загальноприйнятою методикою – відкрита репозиція та послідуючий накістковий остеосинтез, 15 пацієнтів оперовані за авторською методикою відкритої репозиції з відновленням анатомічної цілісності сухожильно-капсульного апарату плечового суглобу та послідуючим накістковим остеосинтезом.
Оперативна техніка. Ми пропонуємо застосовувати доступ між I та II порціями дельтоподібного м’язу, за необхідністю розширення операційного поля додатково розсікаємо I порцію в перехідній зоні місця прикріплення до ключиці, який на відміну від загальноприйнятого дельто-пекторального доступу дає найбільшу можливість маніпуляцій для відновленню анатомічної цілісності головки плечової кістки з сухожильними частинами ротаційної манжети плеча. При вивиху суглобової поверхні головки плечової кістки вправлення проводимо відкрито.
Сухожилок довгої головки двоголового м’язу є орієнтиром для відновлення співвідношення між великим та малим горбиками, оскільки діастаз між ними в більшості випадків є значним через скорочення м’язів ротаційної манжети плеча, а місця їх прикріплення є саме горбики (рис. 1).
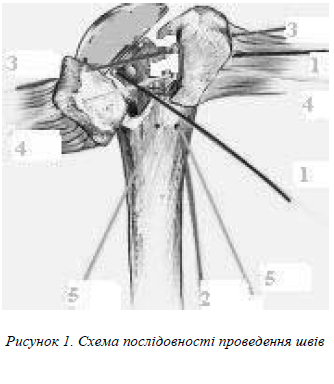
1-м етапом проводимо з’єднання між собою трансоссальними капроновими швами чи медичним дротом суглобової поверхні головки з великим горбиком та великого горбику з діафізом плечової кістки (рис.2).
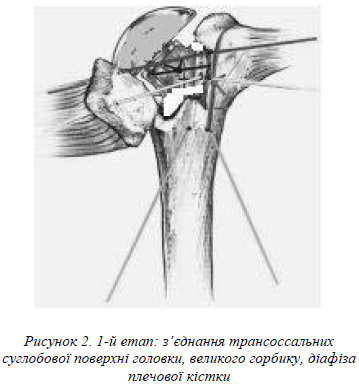
2-м етапом проводимо з’єднання між собою також трансоссальними капроновими швами чи медичним дротом малого горбику з суглобовою поверхнею головки, малого горбику з великим горбиком (рис.3). 3-м етапом проводимо з’єднання малого та великого горбиків з діафізом плечової кістки (рис. 4).
Всі з’єднання проводимо із збереженням точок прикріплення сухожилків м’язів, що утворюють ротаційну манжету плеча.
Відновивши максимально анатомічно цілісність головки плечової кістки із сухожильно-капсульним апаратом плечового суглобу виконуємо накістковий остеосинтез. Рану ушиваємо пошарово з використанням активного дренування. Кінцівку тримаємо м’якою фіксуючою пов’язкою. Всім пацієнтам проводили Рентгенографічне дослідження в передньо-задній та аксіальній проекціях в до- та в післяопераційному періоді.
Термін спостереження в післяопераційному періоді склав від 2 місяців до 1 року.
В післяопераційному періоді для визначення відновлення функції верхньої кінцівки використовували шкалу Constant- Murley [1].
Результати та обговорення
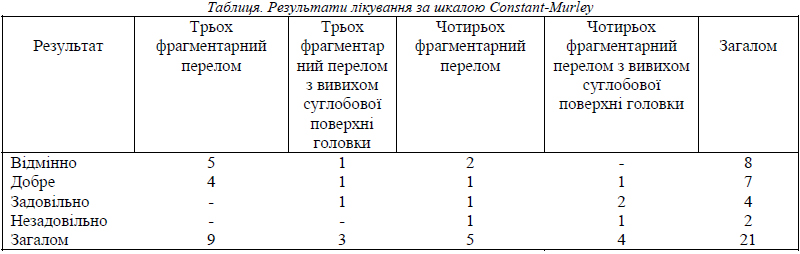
Результати лікування представлені в таблиці.
Найбільш позитивні результати (відмінні та добрі) отримані у пацієнтів із трьох фрагментарними переломами. При чотирьох фрагментарних переломах і особливо з вивихом суглобової поверхні головки плечової кістки досягли позитивних проте нижчих результатів. В 1 пацієнта настав післяопераційний аваскулярний некроз головки плечової кістки.
Найбільш часто аваскулярний некроз настає від 21% до 75% випадків при чотирьох фрагментарних переломах проксимального кінця плечової кістки з вивихом суглобової поверхні головки плечової кістки [2,5]. внаслідок ушкодження уламками огинаючої артерії та її інтраоссальних анастомозів.
На нашу думку важливим у запобіганні розвитку аваскулярного некрозу є врахування строків оперативного втручання. Чим пізніше оперований хворий тим вірогідніший розвиток некрозу оскільки відбувається склерозування як огинаючої артерії так і її інтраоссальних гілок. Одним із важливих факторів є також врахування операційної агресії та вибраного методу остеосинтезу. Лише відновлення анатомічної цілісності кісткової структури плечової кістки, забуваючи при цьому про сухожильно-капсульний апарат плечового суглобу, призведе до не лише можливого аваскулярного некрозу головки плечової кістки, а і до не відновлення функцій рухів в плечовому суглобі.
Тому, приділяємо увагу максимально анатомічному відновленню як цілісності кісткової структури, так і сухожильно- капсульного апарату плечового суглобу із збереженням усіх анатомічних точок прикріплення ротаційної манжети плеча та застосуванню мінімальної зовнішньої фіксації.
Висновки
- Використання лише накісткового остеосинтезу при багатофрагментарних переломах проксимального відділу плечової кістки є недостатнім.
- Оперативне втручання при даному типі переломів повинно включати в себе максимально анатомічне відновлення сухожильно-капсульного апарату плечового суглобу із збереженням всіх точок прикріплення ротаційної манжети плеча, що дозволяє відновити функцію рухів в плечовому суглобі.
- Фіксація репонованих уламків повинна бути надійною проте не громіздкою та не заважати рухам в плечовому суглобі – використання мінімальної зовнішньої фіксації.
- Для запобігання розвитку аваскулярного некрозу головки плечової кістки через склерозування огинаючої артерії та її інтраоссальних гілок, пацієнти з даним типом переломів повинні бути оперовані в якомога ранньому посттравматичному періоді.
- Constant C.R. A clinical method of functional assessment of the shoulder / C.R. Constant, A.H. Murley // Clin Orthop. – 1987. – № 214. –P.1640.
- Hertel R. Predictors of humeral head ischemia after intracapsular fracture of the proximal humerus / R. Hertel, A. Hempfing, M.Stiehler, M. Leunig // J Shoulder Elbow Surg. – 2004. –№13(4). – P.427-433.
- Lannotti, JP. Nonprosthetic management of proximal humeral fractures / P. Joseph, Lannotti, L. Ramsey Matthew MD, Williams, R. Gerald MD, Warner, J.P. Jon MD // Journal of Bone & Joint Surgery. – 2003. – American Volume. 85. – P.1578-1593.
- Voigt C. Fixed-angle plate fixation of proximal humeral fractures / C.Voigt, H.Lill // Trauma Berufskrankh. – 2005. – № 7. – P. 10-14.
- Meyer C. The arteries of the humerus and their relevance in fracture treatment / C. Meyer, V. Alt, R. Kraus, G. Giebel, J. Koebke, R. Schnettler // Zentralbl Chir. – 2005. –№ 130 (6). – P.562-567.
- Neer C.S. 2nd. Displaced proximal humeral fractures. Treatment of three-part and four-part displacement / C.S. Neer // J Bone Joint Surg Am. – 1970. – № 52. – P.1090-1103.
- Zyto K. Outcome after hemiarthroplasty for three- and four-part fractures of the proximal humerus / K. Zyto, W.A. Wallace, S.P. Frostick, B.J. Preston // J Shoulder Elbow Surg. –1998. – № 7. – P.85-89.