Журнал «Травма» Том 11, №5, 2010
Вернуться к номеру
Остеосинтез вертлужной впадины в системе этапного лечения пострадавших с переломо-вывихами в области тазобедренного сустава
Авторы: А.И. Канзюба, М.А. Канзюба - НИИ травматологии и ортопедии Донецкого национального университета им.М.Горького, Донецк, Украина
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
На основании разработанной системы этапного лечения пострадавших с переломо- вывихами в участке тазобедренного сустава обосновано применение внешней фиксации и внутреннего остеосинтеза вертлюжной впадины в остром периоде травмы в условиях травматологических отделений местных и районных больниц. Были прооперированы 86 пострадавших в возрасте от 16 до 55 лет. Средний возраст 38,4±3,46 года. Применен внешний остеосинтез таза - 14, его сочетание с внутренним остеосинтезом вертлюжной впадины – 4, внутренний остеосинтез – 72. Система этапного лечения позволяет оптимизировать хирургическую тактику, сократить сроки выполнения остеосинтеза вертлюжной впадины.
На підставі розробленої системи етапного лікування постраждалих з переломо-вивихами у ділянці кульшового суглоба обґрунтовано застосування зовнішньої фіксації та внутрішнього остеосинтезу вертлюжної западини у гострому періоді травми в умовах травматологічних відділень місцевих та районних лікарень. Оперовані 86 постраждалих у віці від 16 до 55 років. Середній вік 38,4±3,46 року. Застосовано зовнішній остеосинтез таза - 14, його поєднання із внутрішнім остеосинтезом вертлюжної западини – 4, внутрішній остеосинтез – 72. Система етапного лікування дозволяє оптимізувати хірургічну тактику, скоротити терміни виконання остеосинтезу вертлюжної западини.
On the basis of the developed system of a stage treatment of fracture-dislocations of the hip joint grounded application of external fixation and internal osteosyntez of acetabulum at early period at nraumatological departments of citizen and regions hospitals. Operated 86 patients in age from 16 to 55 years old. The average age 38,4 ± 3, 46 years old. Applica- tioned external osteosyntez – 14, them combination with internal osteosyntez – 4, internal osteosyntez – 72. System of stage treatment provides optimization surgical tactics, to decrease periods of application of osteosytez of acetabulum.
тазобедренный сустав, переломы вертлужной впадины, остеосинтез, этапное лечение.
суглоб, переломи вертлюжної западини, остеосинтез, етапне лікування.
joint, acetabulum fractures, osteosynthesis, stage treatment.
Хирургический метод является доминирующим в лечении пострадавших с переломо-вывихами в области тазобедренного сустава (ПВТС) [1, 7, 9].
Успех операции остеосинтеза при переломах вертлужной впадины (ПВВ) зависит от целого ряда факторов: сложности (конфигурации) перелома, своевременности и качества диагностики, времени выполнения хирургического вмешательства, опыта и квалификации оперирующего хирурга [6, 8]. Важную роль играет уровень организации специализированной помощи при ПВТС, при переломах таза, и в целом при политравме [10].
В результате высокоэнергетического характера травмы только у 16,5% пострадавших ПВВ является изолированным повреждением, у 83,5% они сочетаются с повреждениями другой локализации. По данным мета-анализа, в соответствии со шкалой ISS тяжесть состояния пострадавших с переломами вертлужной впадины оценивается в среднем в 17,5±3,5 балла, а летальность достигает 3% [8].
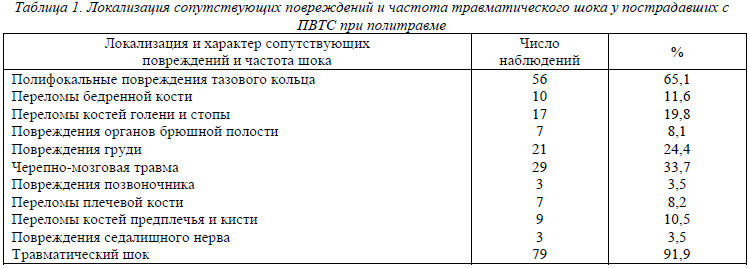
Тяжесть повреждений находит отражение в частоте осложнений: кровотечении в забрюшинное пространство, развитии травматического шока, частота которого достигает 83,7 100 %, что обусловливает трудности диагностики переломов вертлужной впадины [5, 8]. Наибольшее число диагностических ошибок допускается преимущественно на уровне районного звена травматологической службы, где ограничены возможности верификации повреждений таза и тазобедренного сустава. C тяжестью состояния связано несвоевременное, от 3 до 6 недель после травмы, поступление пострадавших в травматологические центры для оперативного лечения [2].
С учетом парабиотических изменений, развивающихся в тканях поврежденного тазобедренного сустава, восстановительные операции при ПВВ должны выполняться в течение 12 – 24 часов после травмы [7].
Повышению эффективности специализированной медицинской помощи пострадавшим с ПВТС способствует предложенная нами система этапного лечения: первый этап специализированные травматологические отделения районных и городских больниц, второй этап специализированные травматологические центры [2].
Цель настоящего исследования – оптимизация хирургической тактики при ПВВ у пострадавших с ПВТС в остром периоде травмы.
Материал и методы
В период с 2001 по 2009 годы остеосинтез вертлужной впадины выполнен у 86 пострадавших. Среди них было 57 мужчин в возрасте от 18 до 66 лет и 29 женщин в возрасте от 16 до 55 лет. Средний возраст пациентов составил 38,4 ± 3, 46 года.
С места происшествия пострадавшие были госпитализированы в районные и городские больницы. У 71 (82,6%) обнаружены множественные повреждения опорно-двигательного аппарата, у 47 (54,7%) сочетанные повреждения внутренних органов (таблица 1).
Согласно классификации АО, переломы вертлужной впадины распределились следующим образом: переломы задней стенки и задней колонны (тип А) – 41 (47,7%); поперечные переломы с сохранившейся частью свода вертлужной впадины (тип В) – 34 (39,5%); переломы обеих колонн с разрушением тела подвздошной кости (тип С) – 11 (12,8%).
У 6 (6,9%) пострадавших вывихи бедра сопровождались переломом вертлужной впадины и переломом головки бедренной кости (IY тип повреждения Pipkin).
При планировании операции остеосинтеза ВВ использовали концептуальный подход к лечению ПВТС у пострадавших с политравмой, заключающийся в следующем.
- Оказание помощи пострадавшим в том объеме, который обусловлен тяжестью состояния пострадавшего в связи с множественным или сочетанным характером имеющихся повреждений.
- Выбор и реализация оптимальной лечебной тактики в связи с особенностями повреждения тазобедренного сустава.
При наличии множественных повреждений опорно-двигательного аппарата программу лечебных мероприятий строили на основании прогнозирования анатомофункциональных исходов, в первую очередь, в связи с травматическим повреждением тазобедренного сустава.
По поводу сочетанных повреждений внутренних органов и множественных переломов различной локализации были выполнены следующие оперативные вмешательства: лапаротомия 5; лапароцентез 5; дренирование плевральной полости 9; остеосинтез плечевой кости 7; остеосинтез костей предплечья 7; остеосинтез бедренной кости 10; остеосинтез костей голени 13.
В связи с повреждением тазобедренного сустава характер оперативных вмешательств был следующий: чрескостный остеосинтез (ЧКО) таза аппаратами внешней фиксации на основе стержней – 14; ЧКО таза в сочетании с внутренним остеосинтезом вертлужной впадины – 4; внутренний остеосинтез вертлужной впадины – 72.
Результаты и обсужде ние
Комплекс неотложных мероприятий включал восстановление объёма циркулирующей крови, адекватную аналгезию, восстановление функции внешнего дыхания, неотложные оперативные вмешательства на брюшной полости, стабилизацию переломов костей, в том числе и тазового кольца [2]. К числу неотложных мероприятий мы относим закрытое вправление вывиха бедра и попытку репозиции вертлужной впадины под общим обезболиванием с последующей разгрузкой поврежденного сустава методом постоянного скелетного вытяжения.
У 11 пострадавших с ПВВ, относящимися к типу В и С, в связи с нестабильным характером повреждения тазового кольца в течение первых суток после травмы выполнен ЧКО таза с использованием конструкций аппаратов внешней фиксации (АВФ) в виде модулей
«таз» или «таз-бедро». Мы рассматриваем ЧКО как неотложное противошоковое мероприятие, обеспечивающее в первую очередь стабилизацию тазового кольца и, при необходимости, возможность транспортировки пострадавшего.
Вместе с тем, при сложных фрагментарных поперечных переломах вертлужной впадины достичь точной репозиции сферической суставной поверхности, особенно в наиболее нагружаемом ее отделе, используя метод ЧКО, практически невозможно. Помимо этого, конструкция аппарата значительно затрудняет рентгенографическое исследование тазобедренного сустава в послеоперационном периоде. В связи с этим у 7 пациентов после демонтажа АВФ выполнен внутренний остеосинтез вертлужной впадины. Мы считаем возможным использовать ЧКО как основной только при поперечных переломах вертлужной впадины (без перелома задней стенки и задней колонны), сочетающихся с разрывом связок ипсилатерального крестцово-подвздошного сустава.
Наши наблюдения показали, что с учетом сохранения энергетических и иммунных ресурсов организма в остром периоде травмы оптимальными сроками для выполнения внутреннего остеосинтеза вертлужной впадины являются 3-и–5-е сутки после травмы [2]. С учетом наличия у большинства пострадавших множественных и сочетанных повреждений в предоперационном периоде важно предупредить развитие анемии и гипопротеинемии, а также гнойнонекротических осложнений. Транспортировка пострадавших в этот период (стадия неустойчивой адаптации острого периода травматической болезни) является крайне нежелательной, так как приводит к ухудшению общего состояния пациента. Исходя из этого, у 72 пострадавших внутренний остеосинтез вертлужной впадины был выполнен в условиях травматологических отделений районных и городских больниц.
При переломах вертлужной впадины, относящихся к типу А (А 1.1 – 45 и А 2.2 – 2), а также при повреждениях Pipkin IY использовали задне-латеральный хирургический доступ Кохера-Лангенбека и его модификации: с отсечением большого вертела – 14, а также разработанный собственный способ артротомии (Пат. 40383 А Украина, 7 А61В17/00) [4].
В зависимости от характера сопутствующих повреждений больной находился на операционном столе в положении на животе или на боку.
Для фиксации костно-хрящевых фрагментов задней стенки вертлужной впадины использовали винты, фрагменты задней колонны фиксировали одной или двумя реконструктивными пластинками.
Особого подхода требуют оскольчатые переломы задней стенки и свода ВВ. Сложность заключается в том, что отдельные осколки нужно собрать в единый фрагмент по типу мозаики, а при репозиции в ране (над головкой бедренной кости) отсутствует обзор суставной поверхности вертлужной впадины.
Мы разработали и апробировали способ восстановления суставной поверхности вертлужной впадины при оскольчатых переломах ее задней стенки и свода (Пат. 7229 U Україна, 7 А61В17/56.) [3]. Отдельные костные и костно-хрящевые фрагменты после извлечения из раны сопоставляли и временно фиксировали между собой спицами. Сопоставление фрагментов начинали от периферического отдела. Спицы вводили субхондрально параллельно суставной поверхности от периферии со стороны кортикальной пластинки. Восстановленный таким образом единый фрагмент репонировали и фиксировали к задней колонне пластинкой и винтами, после чего спицы удаляли.
Способ позволяет восстановить сферическую суставную поверхность вертлужной впадины при многооскольчатых ее переломах, обеспечивает оптимальные условия для течения репаративных процессов, исключая дополнительную травматизацию костнохрящевых фрагментов.
При переломах вертлужной впадины, относящихся к типу В, выбор хирургического доступа зависел от типа перелома, величины смещения фрагментов в области задней и передней колонн и характера повреждения всего тазового кольца.
У 12 пациентов при поперечных переломах ВВ (В 1.3, В 2.2 и В 3.3) со смещением преимущественно в области задней колонны использовали задне-наружный хирургический доступ Кохера-Лангенбека с остеотомией большого вертела. Для обеспечения максимальной стабильности фиксацию задней колонны выполняли двумя параллельно расположенными реконструктивными пластинками.
При адаптации только фрагментов задней колонны, репозиция в области хрящевой поверхности вертлужной впадины иногда не достигается вследствие сохраняющегося ротационного смещения дистального фрагмента (лобковоседалищный сегмент). Это наблюдается при повреждениях в области переднего полукольца. Для достижения репозиции необходимо одновременное воздействие на фрагменты вертлужной впадины в области задней и передней колонн.
У 27 пациентов (переломы вертлужной впадины типа В – 22 и типа С – 5) мы применили передний илиофеморальный внутритазовый доступ ко дну вертлужной впадины [1]. Доступ не сопряжен с рассечением мышц и значительной кровоточивостью раны. Под визуальным контролем удается выполнить репозицию проксимального и дистального фрагментов вертлужной впадины по всей протяженности поперечного перелома. Необходимо подчеркнуть, что репозицию поперечных переломов удавалось выполнить только после удаления интерпонированных костнохрящевых фрагментов.
Остеосинтез фрагментов в области передней колонны выполняли спонгиозным винтом диаметром 6,5 мм, который вводили из надвертлужной области через толщу передней стенки вертлужной впадины в верхнюю ветвь лобковой кости.
Фиксацию фрагментов в области задней колонны у 6 пациентов выполнили из внутритазового доступа, используя реконструктивную пластинку, которую крепили винтами вдоль пограничной линии от заднего отдела подвздошной ямки до лобковой кости.
У 16 пациентов был выполнен остеосинтез задней колонны компрессирующим винтом, вводимым из подвздошной ямки в седалищную кость.
У 6 из 11 пациентов наличие переломов обеих колонн и свода вертлужной впадины (переломы С 1.2 и С 2.3) обусловило выбор расширенного 3-лучевого доступа к тазобедренному суставу.
Характер повреждения тазобедренного сустава мы учитывали при планировании лечения переломов костей верхних и нижних конечностей. Вопрос о способе остеосинтеза переломов костей конечностей и последовательности оперативных вмешательств решали в каждом случае индивидуально в зависимости от их характера и локализации, а также с учетом сопутствующих повреждений внутренних органов и особенностей повреждений тазобедренного сустава.
Наиболее оправданными считаем одноэтапные (симультанные) операции, выполняемые последовательно, друг за другом, во время одной общей анестезии по поводу повреждений скелета в разных областях. Симультанные операции остеосинтеза на разных сегментах конечностей выполнены у 23 пациентов, в том числе у 18 – одноэтапно с внутренним остеосинтезом вертлужной впадины.
При переломах костей голени и плечевой кости у 12 пациентов в качестве экстренного оперативного пособия был использован ЧКО АВФ.
При переломах бедренной кости применяли внутренний накостный остеосинтез (6 пациентов). Внутренняя стабилизация бедра не препятствовала укладке пациента на операционном столе на бок для оперативного вмешательства на тазобедренном суставе.
Сроки выполнения остеосинтеза вертлужной впадины варьировали от 3 до 35 суток (средий срок 8,3±2,1 дня) после травмы и зависели в первую очередь от характера имеющихся повреждений и тяжести состояния пострадавших в остром периоде травмы.
У всех пациентов операция внутреннего остеосинтеза обеспечила отличную или хорошую репозицию фрагментов, образующих опорную поверхность вертлужной впадины, восстановление стабильности тазобедренного сустава.
1 больной умер на 14-е сутки после операции в результате тромбоэмболии легочной артерии.
Средняя продолжительность периода функциональной разгрузки тазобедренного сустава после внутреннего остеосинтеза вертлужной впадины c помощью постоянного скелетного вытяжения составила 5 недель.
Активная лечебная тактика при ПВТС у пострадавших с политравмой позволяет снизить риск развития осложнений острого периода травмы, оптимизировать уход за пострадавшими и проведение реабилитационных мероприятий.
При тяжелом общем состоянии пострадавших с множественными нестабильными повреждениями тазового кольца ЧКО таза является составляющей программы неотложных мероприятий острого периода травмы. При этом ограниченные возможности репозиции сложных ПВВ посредством АВФ позволяют рекомендовать применение ЧКО таза как этапа хирургического лечения, предшествующий внутреннему остеосинтезу ВВ.
В системе этапного лечения пострадавших возможно и целесообразно выполнение внутреннего остеосинтеза вертлужной впадины в условиях специализированных травматологических отделений городских и районных больниц.
Выводы
- Система этапного лечения пострадавших с ПВТС позволяет оптимизировать хирургическую тактику, сократить сроки выполнения остеосинтеза вертлужной впадины.
- При наличии множественных повреждений опорно-двигательного аппарата программа лечебных мероприятий должна планироваться с позиции прогнозирования анатомо-функциональных исходов, прежде всего в связи с повреждением ТБС.
- При переломах в области нагружаемой поверхности вертлужной впадины восстановление стабильности тазобедренного сустава возможно только путем открытой репозиции и внутреннего остеосинтеза.
- Планирование внутреннего остеосинтеза при переломах ВВ, относящихся к типам В и С, должно осуществляться с учетом особенностей повреждения тазового кольца.