Журнал «Травма» Том 10, №3, 2009
Вернуться к номеру
Сравнительная характеристика методов оперативного лечения при переломах дистального метаэпифиза плечевой кости
Авторы: Л.Ю.Науменко, Д.С.Носивец - Днепропетровская государственная медицинская академия,
Шестая городская клиническая больница, Днепропетровск, Украина
Рубрики: Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
Авторами проанализированы результаты оперативного лечения 136 пациентов с переломами дистального метаэпифиза плечевой кости. Средний возраст пациентов составил 49 лет (от 19 до 86 лет), мужчин – 42 (31%), женщин – 94 (69%). Переломы распределены согласно классификации группы АО (тип А – 8 пациен-тов; тип В – 27; тип С – 101). В зависимости от метода фиксации фрагментов перелома пациенты разделены на группы в каждой из которых проведен анализ клинических результатов лечения. Доказаны преимущества комбинированного остеосинтеза при переломах дис-тального метаэпифиза плечевой кости. Средняя длительность диспансерного наблюдения составила 55 мес. (от 12 до 140 мес.). Средняя амплитуда активных движений в локтевом суставе – 760 (от 0 до 1400). Средний балл по шкале клиники Мейо – 72 (от 15 до 100 баллов).
Авторами проаналізовані результати оперативного лікування 136 пацієнтів з переломами дистального метаепіфізу плечової кістки. Середній вік пацієнтів склав 49 років (від 19 до 86 років), чоловіків – 42 (31%), жінок – 94 (69%). Переломи розподілені за класифікацією групи АО (тип А – 8 пацієнтів; тип В – 27; тип С – 101). В залежності від методу фіксації фрагментів перелому пацієнти розподілені на групи в яких проведений аналіз клінічних результатів лікування. Доказані переваги комбінованого остеосинтезу при переломах дистального метаепіфізу плечової кістки. Середня тривалість диспансерного нагляду склала 55 міс. (від 12 до 140 міс.). Середня амплітуда активних рухів в ліктьовому суглобі – 760 (від 0 до 1400). Середній бал за шкалою клініки Мейо – 72 (від 15 до 100 балів).
Authors analyzed the results of operative treatment 136 patients aged 19-86 years (mean age 49 years) with the distal humerus fractures. Male was – 42 (31%), female – 94 (69%). According to AO group classification the fracture was type А – 8; type В – 27; type С – 101. Basing on methods of operative treatment the patients was divided by groups and undergoes clinical analysis. The advantages of combine osteosynthesis for distal humerus fractures were installation. The average fol-low-up was 55 month (from 12 to 140 month) after surgery. Average movement range of the elbow was 760 (from 0 to 1400). The average score according to the Mayo clinic scale was 72 points (from 15 to 100).
дистальный метаэпифиз плечевой кости, перелом, оперативное лечение, локтевой сустав
дистальний метаепіфіз плечової кістки, перелом, оперативне лікування, ліктьовий суглоб
distal humerus, fracture, operative treatment, elbow joint
Несмотря на значительные успехи современной травматологии, лечение переломов дистального метаэпифиза плечевой кости (ДМПК) в 40-50% случаев приводит к неудовлетворительным результатам, а в 18-20% случаев пациенты признаются инвалидами. Имеющиеся трудности и высокий процент осложнений в реконструктивной хирургии локтевого сустава (ЛС) способствовали возникновению разнообразных подходов в лечении и большого количества конструкций, вплоть до эндопротезирования при тяжелых переломах ДМПК [2-4,7-9].
Цель работы – проанализировать результаты применяющихся в клинической практике методов оперативного лечения при переломах ДМПК.
Материал и методы
Работа основана на ретроспективном анализе проведенного оперативного лечения и его результатов 136 пациентов с переломами ДМПК. Средний возраст пациентов составил 49 лет (от 19 до 86 лет), мужчин – 42 (31%), женщин – 94 (69%). Правая верхняя конечность травмирована у 64 (47%) пациентов и левая – у 72 (53%). По типу повреждения, согласно классификации группы АО, переломы распределились следующим образом: А2 – 7 пациентов; А3 – 1; В1 – 8; В2 – 8; В3 – 11; С1 – 14; С2 – 45 и С3 – 42. Переломы ДМПК в 128 (94%) случаях имели бытовой характер, в 8 (6%) – производственный и в 18 (13%) были связаны с ДТП. По механизму травмы переломы обусловлены прямым падением на ЛС в 72% случаев (98 человек), падением на кисть вытянутой конечности в 22% случаев (30 человек), сдавлением и/или скручиванием – в 4,5% случаев (6 человек) и огнестрельным повреждением в 1,5% случаев (2 человека). В 6 (4,5%) случаях отмечен перелом ДМПК с задним или задне-наружным вывихом предплечья, у 4 (2,9%) пациентов перелом ДМПК сочетался с переломом лучевой кости в типичном месте.
В 119 (87,5%) случаях отмечены закрытые повреждения и в 17 (12,5%) – открытые. Открытые переломы в 2 (1,5%) случаях были обусловлены огнестрельным ранением (по классификации Каплан-Марковой типы IА и IIIБ), в 3 (2,2%) – травмой в результате ДТП (по классификации Каплан-Марковой тип IIБ) и в 12 (8,8%) случаях – перфорацией кожных покровов костным фрагментом (по классификации Каплан-Марковой тип IА). При открытых переломах первым этапом под общим обезболиванием выполнялась первичная хирургическая обработка (ПХО) ран, а затем 9 (6,6%) пациентам наложена система скелетного вытяжения, 3 (2,2%) – выполнен металлостеосинтез (МОС) винтами и спицами, 2 (1,5%) – МОС пластиной, 3 (2,2%) комбинированный МОС по предложенной нами методике [1,3,5,6,9]. После ПХО и скелетного вытяжения 6 (4,4%) пациентам выполнен чрезкостный компрессионно-дистракционный остеосинтез (ЧКДО) и МОС пластинами и спицами. Двоим пациентам после МОС спицами в одном случае и пластиной в другом, в связи с нагноением послеоперационной раны выполнен ЧКДО. Троим пациентам после ПХО и скелетного вытяжения наложена гипсовая повязка.
Среди способов оперативного лечения закрытых переломов преобладала открытая репозиция, МОС спицами и винтами у 36 (26,5%) пациентов и МОС спицами у 29 (21,3%) пациентов. 5 (3,7%) пациентам производилась неоднократная смена метода лечения. Все вмешательства проводились под общим обезболиванием.
В течение 1-х суток с момента травмы прооперированно – 26 (19%) пациентов, до 3-х суток – 17 (12,5%) пациентов и свыше 3-х суток – 93 (68,5%) пациента. При обращении за специализированной медицинской помощью первично применена гипсовая повязка у 92 (67,6%) пациентов, система скелетного вытяжения – у 11 (8,1%) пациентов, хирургическое вмешательство – у 33 (24,3%) пациентов.
Средняя длительность диспансерного наблюдения составила 55 мес. (от 12 до 140 мес.).
К концу срока диспансерного наблюдения умерло 7 (5,1%) пациентов по причинам не связанным с перенесенным оперативным вмешательством. Оценка результатов оперативного лечения проводилась по шкале клиники Мейо и специально разработанной анкете на основании рентгенологического и клинического исследования.
Результаты и обсуждение
Для реализации поставленной цели все пациенты в зависимости от метода фиксации фрагментов перелома были разделены на группы.
1. МОС винтами и спицами выполнен 36 (26,5%) пациентам со средним возрастом 40 лет (от 20 до 73 лет) при переломах типа А2 у 2 больных; А3 – 1; В2 – 1; С1 – 5; С2 – 19 и С3 – 8. У троих пациентов имел место открытый перелом IА ст. (по классификации Каплан-Марковой).
Для стабилизации костных фрагментов выполнялась открытая репозиция и фиксация спонгиозными и/или кортикальными винтами и спицами Илизарова и/или Киршнера. В послеоперационном периоде у всех пациентов применена гипсовая иммобилизация в сроках от 2 до 8 недель в зависимости от типа перелома.
После сращения перелома интраоперационно при удалении конструкций проведена редрессация ЛС – 24 пациентам, артролиз – 5 пациентам, артропластика – 1 пациенту. Результаты операции изучены у всех пациентов в среднем через 56 мес. (от 14 до 108 мес.) после вмешательства. Осложнения в виде сгибательно/разгибательной контрактуры отмечены у 30 пациентов; костного анкилоза – 2; остеомиелита – 1. У 20 пациентов отмечалась боль различной интенсивности при движениях в ЛС. Средняя амплитуда сгибательно/разгибательных движений в ЛС составила 690 (от 0 до 1100). Средний балл по шкале клиники Мейо – 70 (от 30 до 100 баллов).
2. МОС спицами выполнен 29 (21,3%) пациентам со средним возрастом 58 лет (от 22 до 82 лет) при переломах типа В1 у 3 больных; В2 – 2; В3 – 6; С1 – 3; С2 – 8 и С3 – 7. У троих пациентов имел место открытый перелом IА и IIБ ст. (по классификации Каплан-Марковой).
После открытой репозиции фрагментов перелома выполняли фиксацию спицами Киршнера и/или Илизарова, проведенными через периферический фрагмент в центральный. Контроль репозиции осуществляли визуально по восстановлению анатомических структур и с помощью рентгенограмм. После ушивания послеоперационной раны накладывалась гипсовая лонгета до верхней трети плеча сроком до 2 недель. Затем после спадения отека и заживления кожной раны накладывалась циркулярная гипсовая повязка сроком от 4 до 12 недель с момента операции. Удаление спиц проводили после сращения перелома, одновременно со снятием гипсовой повязки через небольшие кожные доступы над местом расположения спиц.
В течение месяца после удаления спиц проведена редрессация ЛС – 22 пациентам, артролиз ЛС с невролизом локтевого нерва – 1 пациенту, некрсеквестрэктомия – 1 пациенту. Результаты операции изучены у 27 пациентов в среднем через 53 мес. (от 13 до 115 мес.) после вмешательства. Осложнения в виде сгибательно/разгибательной контрактуры отмечены у 18 пациентов; неврита лучевого и локтевого нерва – 2, фиброзного анкилоза – 1; остеомиелита – 1, остеоартроза – 1, нестабильности ЛС вследствие резекции головки лучевой кости у 1 пациентки. У 10 пациентов отмечалась боль средней и выраженной интенсивности при движениях в ЛС. Средняя амплитуда сгибательно/разгибательных движений в ЛС составила 780 (от 5 до 1400). Средний балл по шкале клиники Мейо – 75 (от 40 до 100 баллов).
3. МОС винтами выполнен 25 (18,4%) пациентам со средним возрастом 48 лет (от 23 до 78 лет) при переломах типа А2 у 3 пострадавших; В1 – 5; В2 – 3; В3 – 3; С1 – 2; С2 – 4 и С3 – 5.
Для стабилизации костных фрагментов использовались спонгиозные и/или кортикальные винты, проведенные через периферический фрагмент в центральный. В послеоперационном периоде у всех пациентов применена гипсовая иммобилизация в сроках от 2 до 10 недель. При удалении конструкций проведена редрессация ЛС – 20 пациентам, артролиз – 5 пациентам, реостеосинтез по поводу ложного сустава компрессионной пластиной – 1 пациенту.
Результаты операции изучены у всех пациентов в среднем через 67 мес. (от 20 до 106 мес.) после вмешательства. Осложнения в виде сгибательно/разгибательной контрактуры отмечены у 13 пациентов; ложного сустава – 1; неврита локтевого нерва – 1; ложного сустава с вальгусной деформацией ЛС – 1; фиброзного анкилоза – 1. У 9 пациентов отмечалась боль различной интенсивности при движениях в ЛС. Средняя амплитуда сгибательно/разгибательных движений в ЛС составила 890 (от 5 до 1400). Средний балл по шкале клиники Мейо – 79 (от 25 до 100 баллов).
4. ЧКДО выполнен 16 (11,8%) пациентам со средним возрастом 53 года (от 21 до 86 лет) при переломах типа А2 у 1 больного; В2 – 1; С1 – 1; С2 – 6 и С3 – 7. У троих пациентов имел место открытый перелом IА и IIIБ ст. (по классификации Каплан-Марковой).
Аппарат внешней фиксации (АВФ) накладывался 14 пациентам после открытой репозиции и стабилизации фрагментов перелома спицами, 2 пациентам репозиция проводилась закрытым способом. У 15 пациентов применена классическая базовая конструкция аппарата Г.А.Илизарова, состоящая минимум из 4 опор, у одного пациента использован спице-стержневой АВФ. Срок фиксации в АВФ составил от 4 до 12 недель в течение которого движения в ЛС были или невозможны, или при функционировании моноцентрического шарнира в оси вращения ЛС, пациентом выполнялись сгибательно/разгибательные движения в амплитуде до 600. АВФ демонтировался при наличии рентгенологически подтвержденной костной мозоли.
В послеоперационном периоде у 4 пациентов дополнительно применена гипсовая иммобилизация в сроках от 2 до 4 недель в связи с развитием замедленного сращения. После демонтажа АВФ выполнен артролиз ЛС – 3 пациентам, редрессация – 2 пациентам, некрэктомия – 1 пациенту. Результаты операции изучены у всех пациентов в среднем через 60 мес. (от 17 до 109 мес.) после вмешательства. Осложнения в виде сгибательно/разгибательной контрактуры отмечены у 15 пациентов; костного анкилоза – 1; неврита лучевого нерва – 1; неврита лучевого и локтевого нервов – 1. У 5 пациентов отмечалась боль различной интенсивности при движениях в ЛС. Средняя амплитуда сгибательно/разгибательных движений в ЛС составила 420 (от 0 до 800). Средний балл по шкале клиники Мейо – 55 (от 15 до 85 баллов).
5. Комбинированный МОС выполнен 12 (8,8%) пациентам со средним возрастом 41 год (от 19 до 66 лет) при переломах типа С2 у 5 и С3 у 7 человек. У троих пациентов был открытый перелом IА ст. (по классификации Каплан-Марковой).
Всем пациентам в сроки от нескольких часов до 2 суток с момента травмы выполнена открытая репозиция и МОС конгруэнтными (фирма «Synthes») или реконструкционными пластинами с фиксацией в одноплоскостном стержневом АВФ с предложенным нами шаровым шарниром [1-3,5]. В течение 1-х суток после операции начинались пассивные движения в ЛС путем дистракции между компонентами стержневого АВФ по 20-30 минут 3-4 раза в сутки или по 20 мм в сутки. Активные движения выполнялись пациентом самостоятельно в АВФ через 3-5 недель, а нагрузка на конечность разрешалась через 3-3,5 месяца после операции. Средний срок фиксации в АВФ составил 5,5 недель (от 4 до 6 недель). Осложнения в виде боли умеренной интенсивности при выполнении тяжелых физических нагрузок отмечены у троих пациентов и у двоих – незначительное снижение мышечной силы при сгибании/разгибании в ЛС. Средняя амплитуда сгибательно/разгибательных движений в ЛС составила 1280 (от 120 до 1400).Средний балл по шкале клиники Мейо – 95 (от 85 до 100 баллов).
6. МОС пластиной выполнен 12 (8,8%) пациентам со средним возрастом 52 года (от 25 до 82 лет) при переломах типа В3 у 1 пострадавшей; С1 – 3; С2 – 2 и С3 – 6. У троих пациентов имел место открытый перелом IА и IIБ ст. (по классификации Каплан-Марковой).
Для стабилизации костных фрагментов использованы ½ и ⅓ трубчатые пластины у 11 пациентов и реконструкционная пластина у 1 пациентки. У двоих пациентов для дополнительной стабилизации использованы спицы. В послеоперационном периоде у 11 пациентов применена гипсовая иммобилизация в сроках от 2 до 6 недель. При удалении конструкций выполнен артролиз и редрессация ЛС 11 пациентам. Результаты операции изучены у 10 пациентов в среднем через 51 мес. (от 14 до 93 мес.) после вмешательства. Осложнения в виде сгибательно/разгибательной контрактуры отмечены у 9 пациентов и у 4 отмечалась боль средней интенсивности при движениях в ЛС. Средняя амплитуда сгибательно/разгибательных движений в ЛС составила 760 (от 10 до 1200). Средний балл по шкале клиники Мейо – 73 (от 50 до 100 баллов).
7. Различными методами оперированы 6 (4,4%) пациентов со средним возрастом 55 лет (от 37 до 71 года) при переломах типа А2 у 1 пострадавшей; В2 – 1; В3 – 1; С2 – 1 и С3 – 2. У двоих пациентов имел место открытый перелом IА ст. (по классификации Каплан-Марковой).
Методами первичной стабилизации костных фрагментов были: стержни Богданова у 1 пациентки, спицы Илизарова и/или Киршнера у 3; гипсовая повязка – 1; система скелетного вытяжения – 1. Пяти пациентам в дальнейшем выполнены повторные вмешательства: резекция головочки плечевой кости – 1; МОС пластиной – 2; ЧКДО – 2. Двое пациентов после МОС пластиной и ЧКДО оперированы повторно, в одном случае выполнен МОС винтами по поводу развития ложного сустава, в другом ЧКДО по поводу замедленного сращения перелома. При выполнении заключительного оперативного вмешательства артролиз и редрессация ЛС выполнены 5 пациентам. Результаты лечения изучены у 5 пациентов в среднем через 57 мес. (от 27 до 140 мес.) после вмешательства. Осложнения в виде сгибательно/разгибательной контрактуры отмечены у 5 пациентов, костного анкилоза – 1; сращения с неустраненным смещением фрагментов – 1; ложного сустава – 1; неврита срединного и локтевого нервов – 1. У 4 пациентов отмечалась боль выраженной и средней интенсивности при движениях в ЛС. Средняя амплитуда сгибательно/разгибательных движений в ЛС составила 430 (от 0 до 900). Средний балл по шкале клиники Мейо – 43 (от 30 до 55 баллов).
Клинический пример
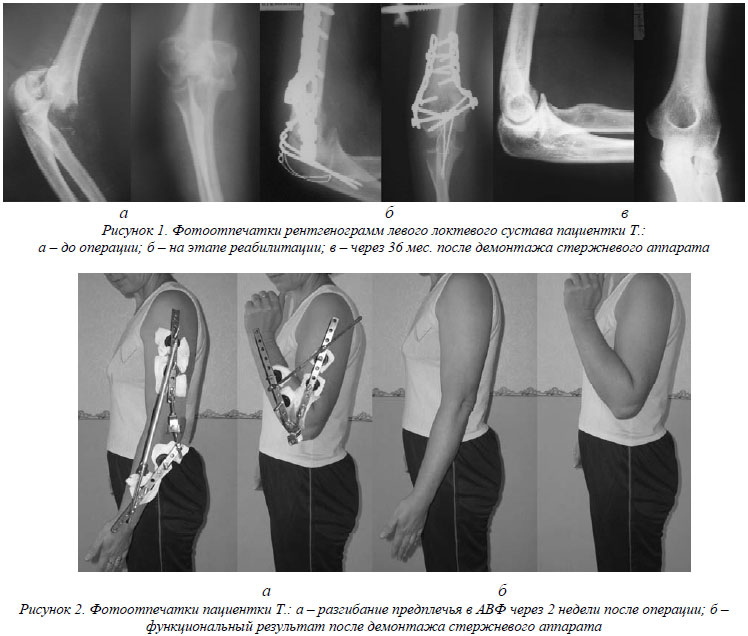
Пациентка Т., 40 лет, (№ истории болезни 3320/592) поступила в клинику с диагнозом: закрытый чрезмыщелковый перелом левой плечевой кости (тип С2) (рис.1а). После клинического обследования в ургентном порядке выполнена операция комбинированного остеосинтеза (рис.1б,2а).
Обследована через 3 года после операции – жалоб не предъявляет, результатом операции удовлетворена, объем движений в левом локтевом суставе: разгибание/сгибание - 00/00/1300, пронация/супинация - 600/00/700. Оценка по шкале Мейо – 85 баллов. Результат лечения – хороший (рис.1в и 2б).
Таким образом, наиболее неблагоприятные результаты лечения отмечены в группе, где пациенты подвергались неоднократным манипуляциям на ЛС, что определяет важность выбора и обоснованность тактики лечения. МОС при переломах ДМПК относится к сложным видам хирургического вмешательства, сопровождающимся высоким риском осложнений и неудовлетворительных результатов, поэтому данную группу вмешательств нельзя рассматривать как стандартную и простую операцию. На наш взгляд при переломах ДМПК наиболее целесообразно придерживаться алгоритма лечения, представленного на рис.3. Методики нестабильной фиксации связаны с риском вторичного смещения фрагментов перелома и требуют послеоперационной иммобилизации ЛС, что приводит к функциональному дефициту верхней конечности. У пациентов трудоспособного возраста при переломах ДМПК с показаниями к оперативному лечению, МОС должен проводится прочными пластинами (компрессионная, реконструкционная или конгруэнтная) с целью мобилизации ЛС в течение первых суток после операции.
Однако если во время операции возникают неблагоприятные условия для восстановления физиологической кинематики ЛС из-за сложности повреждения и условий выполняемого оперативного вмешательства, то рекомендуется наложение АВФ с шаровым шарниром, который позволит дополнительно стабилизировать фрагменты перелома, разгрузить и мобилизировать ЛС в течение первых суток после вмешательства.
Выводы
1. Хирургическое вмешательство при переломах ДМПК является сложным видом операции с высоким уровнем послеоперационных осложнений, приводящих к выраженной функциональной недостаточности верхней конечности и инвалидности пациентов.
2. На основании полученных результатов считаем, что в большинстве случаев при переломах ДМПК показано использование оперативных методик обеспечивающих раннюю мобилизацию ЛС в послеоперационном периоде и этим требованиям отвечает способ комбинированного остеосинтеза.
- Науменко Л.Ю. Сравнительный анализ напряжений при различных вариантах системы «кость-шарнирный одноплоскостной аппарат внешней фиксации» в области локтевого сустава / Л.Ю.Науменко, И.В.Бойко, Д.С.Носивец, О.С.Раджабов // Ортопед. травматол. – 2007. – №1. – С.39-43.
- Носивец Д.С. Использование шарнирного аппарата внешней фиксации в лечении пациентов с внутрисуставными переломами дистального отдела плечевой кости / Д.С.Носивец, И.В.Бойко, Л.Ю.Науменко // Вестн. курортол. физиотер. – 2008. – Том 14, №3. – С.88-90.
- Носивец Д.С. Комбинированный остеосинтез в реабилитации пациентов с внутрисуставными переломами дистального метаэпифиза плечевой кости / Д.С.Носивец, И.В.Бойко, Л.Ю.Науменко // Ортопед. травматол. – 2008. – №4. – С.108-111.
- Носивец Д.С. Преимущества аппарата внешней фиксации с шаровым шарниром при внутрисуставных переломах дистального метаэпифиза плечевой кости / Д.С.Носивец, Л.Ю.Науменко // Травма. – 2008. – Том 9, №4. – С.437-441.
- Деклараційний патент на корисну модель № 11631 U Україна, МПК А 61 В 17/94. Апарат для оперативного лікування контрактур ліктьового суглоба / Науменко Л.Ю., Бойко І.В., Носівець Д.С., Ліфаренко Є.Л., Нестеренко С.О.; заяв. 28.02.2005; опуб. 16.01.2006. Бюл. №1.
- Деклараційний патент на корисну модель № 8412 U Україна, МПК А 61 В 17/56. Спосіб оперативного лікування контрактур ліктьового суглоба / Бойко І.В., Науменко Л.Ю., Носівець Д.С.; заяв. 04.10.2004; опуб. 15.08.2005. Бюл. №8.
- Дергачов В.В. Лікування переломів дистального епіметафіза плечової кістки стержневими апаратами // Автореф. дис... канд. мед. наук: 14.01.21: травматологія та ортопедія / В.В.Дергачов. – Харків, 2005. – 20 с.
- Шуба В.Й. Хірургічне лікування внутрішньосуглобових переломів дистального кінця плечової кістки // Автореф. дис... канд. мед. наук: 14.01.21: травматологія та ортопедія / В.Й.Шуба. – Київ, 2004. – 24 с.
- Naumenko L.Yu. Application of uniplanar apparatus of external fixation with ball hinge for treatment of patients with intra-articular fractures of the distal humerus / L.Yu.Naumenko, D.S.Nosivets // 5th Meeting of the A.S.A.M.I. International (May 28-30, 2008 St. Petersburg): Program and abstract book. – Kurgan, 2008. – Р.274.