Журнал «Здоровье ребенка» 2 (29) 2011
Вернуться к номеру
Туберкулез легких у подростков из «очагов смерти»
Авторы: Норейко Б.В., Шумляева Т.М., Донецкий национальный медицинский университет им. М. Горького
Рубрики: Педиатрия/Неонатология
Версия для печати
При обследовании 46 подростков, больных активными формами туберкулеза, установлено, что у пациентов из «очагов смерти» наблюдается более тяжелое течение туберкулеза легких с развитием деструкции легочной ткани. Бактериовыделение у этих больных в большинстве случаев характеризовалось устойчивостью МБТ к противотуберкулезным препаратам I ряда. Даже в случае отсутствия бактериовыделения у больных туберкулезный процесс сопровождался клиническими признаками устойчивости МБТ к антибактериальным препаратам.
Туберкулез легких, подростки, «очаги смерти».
Ведущим фактором риска развития туберкулеза у детей является контакт с больными [1]. В доэпидемический период заболеваемость детей, проживающих в очагах туберкулезной инфекции, была больше, чем в здоровом окружении [2]. В современных условиях значительно увеличился резервуар туберкулезной инфекции. Это обусловило рост заболеваемости в очагах туберкулезной инфекции. Наряду с увеличением количества очагов многократно усиливается эпидемиологическая угроза бациллярных очагов, что связано с изменением биологических свойств микобактерии туберкулеза и развитием мультирезистентности [3].
Очагом туберкулезной инфекции следует называть место нахождения микобактерий туберкулеза (МБТ) вместе с окружающими людьми и средой в тех рамках пространства и времени, в которых возможно возникновение новых случаев инфицирования [4]. В развитии заболевания имеет значение не только контакт с больным активным туберкулезом легких — бактериовыделителем, но и с пациентом, не выделяющим МБТ [5]. По данным из Донецкой области, в 2008 году, при общей заболеваемости детей 9,9 на 100 тыс. населения, заболеваемость в небациллярных очагах туберкулезной инфекции составляла 130,0 на 100 тыс. контактных, в бациллярных этот показатель равнялся 770,0 на 100 тыс. контактных [6]. Наибольший риск инфицирования и заболевания туберкулезом отмечается у детей, проживающих в «очагах смерти» [7]. Таким образом, в настоящее время изучение характера течения туберкулеза у детей из очагов туберкулезной инфекции приобретает особую актуальность.
Цель работы — изучение характера течения туберкулеза легких у подростков, проживающих в «очагах смерти».
Материалы и методы
Обследованы 46 подростков, больных активным туберкулезом легких, получавших лечение в специализированном отделении областной клинической туберкулезной больницы г. Донецка. Критериями включения были: возраст (от 12 до 18 лет) и рентгенологические признаки активности туберкулезного процесса. Верификацию диагноза проводили на основании полного клинико-рентгенологического и бактериологического обследования. Выделили 2 группы больных. Первую группу составили 23 подростка, больных туберкулезом легких, которые проживали в «очагах смерти». Во вторую группу вошли 23 подростка, заболевших туберкулезом легких в здоровом окружении. Изучен анамнез жизни и заболевания всех подростков. У пациентов 1-й группы сопоставлены данные бактериологического обследования, полученные у подростка и источника заражения. С целью выявления различий в группах сравнили структуру клинических форм туберкулеза, а также изучили особенности их течения. Полученные результаты обработали статистическим методом.
Результаты и их обсуждение
Средний возраст обследуемых подростков составлял 15,30 ± 1,40 года.
Сравниваемые контингенты больных по антропометрическим данным и полу существенно не отличались (р > 0,05). Следует отметить, что в «очагах смерти» чаще болели девушки — 16 из 23 (69,6 %). В группе из здорового окружения также преобладали представители женского пола. Источником заражения подростков в 60,9 % случаев был отец (14 из 23), в 30,5 % (7 из 23) — мать, в 4,3 % (1 из 23) — другие родственники. Двойной «очаг смерти» выявлен у одного подростка. «Очагом смерти» считали место проживания больного, в течение длительного времени (от 7 месяцев до 6 лет) страдающего туберкулезом и умершего, в контакте с которым находились дети. В разработку вошли подростки, у которых родители умерли в течение двух лет наблюдения. Диагноз туберкулеза легких был выставлен на основании бактериологического исследования 8 пациентам, при отсутствии бактериовыделения — 14 больным, среди которых в 4 случаях наблюдалась ассоциация туберкулеза с ВИЧ-инфекцией. У одного больного, умершего от СПИДа, диагностирован туберкулез мезентериальных лимфатических узлов. У 7 больных, умерших в результате прогрессирования заболевания от деструктивного туберкулеза (87,5 %), бактериовыделение характеризовалось резистентностью возбудителя к противотуберкулезным препаратам как первого, так и второго ряда. Устойчивость возбудителя к одному препарату у взрослых не выявлена ни в одном случае. Выделение мультирезистентных штаммов МБТ было у 3 родителей. Наиболее часто встречалась устойчивость к изониазиду — 5 из 7 (71,4 %). Результаты тестирования лекарственной чувствительности МБТ, выделенных из мокроты источника заражения, к антибактериальным препаратам представлены в табл. 1.
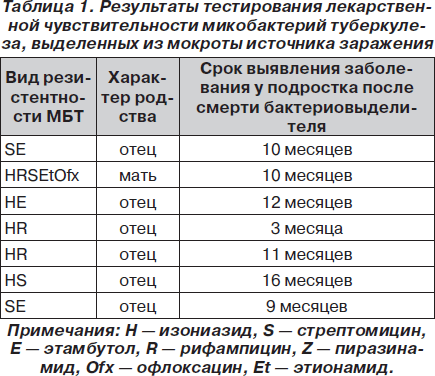
Среди подростков, заболевших туберкулезом легких в «очагах смерти», чаще встречались пациенты с впервые диагностированным процессом. В 3 случаях возник рецидив и в 1 случае хроническое течение заболевания. В большинстве случаев, у 16 из 23 (69,6 %) подростков из контакта, активный процесс характеризовался инфильтративными изменениями в легких. Деструкция отмечена у 11 из 23 (47,8 %), бактериовыделение обнаружено у 10 из 23 подростков (43,5 %). При проведении теста лекарственной чувствительности МБТ к противотуберкулезным препаратам у 2 подростков (8,6 %) отмечалась чувствительность ко всем препаратам I ряда, у 8 (34,8 %) — выявлена резистентность к препаратам этого ряда. Данные чувствительности к противотуберкулезным препаратам МБТ, выделенных из мокроты подростков, заболевших в «очагах смерти», представлены в табл. 2.
Данные, представленные в табл. 2, свидетельствуют о том, что в «очагах смерти» подростки выделяли в 5 из 8 (62,5 %) случаев МБТ, устойчивые к HR (мультирезистентность). Монорезистентность (устойчивость к Z или S) выявлена у 2 пациентов (25,0 %), полирезистентность (устойчивость к HSE) — у 1 подростка (12,5 %). В тех случаях, когда у подростков процесс расценивали как закрытый (отсутствовало бактериовыделение), течение заболевания характеризовалось развитием клинических признаков устойчивости возбудителя к противотуберкулезным препаратам I ряда. В ходе лечения 3 подростка были переведены в другие категории диспансерного учета, такие как риск мультирезистентного туберкулеза, неудача лечения. По результатам теста лекарственной чувствительности МБТ, выделенных от источника заражения, риск мультирезистентного туберкулеза был установлен у 3 подростков, неудача лечения — у 2 больных. В 2 случаях заболевания при выделении возбудителя, чувствительного к препаратам I ряда, эффект от лечения был достигнут в течение 6 месяцев. Неблагоприятное течение заболевания отмечено у 11 больных (47,8 % случаев). Развитие осложнений с формированием деструкции и бактериовыделения, плеврита, эндобронхита, диссеминации или признаков прогрессирования процесса отмечено у 21 из 23 пациентов (91,3 %).
В группе детей старшего возраста из здорового окружения осложненное течение заболевания отмечали у 7 из 23 больных (30,5 %), с деструкцией — у 4 (17,4 %), с бактериовыделением — у 3 из 23 (13,1 %) при сохраненной чувствительности МБТ к противотуберкулезным препаратам I ряда.
Вывод
У большинства подростков, заболевших в «очагах смерти» (91,3 %), туберкулезный процесс протекал неблагоприятно с развитием осложнений и признаков прогрессирования. Лишь у 2 подростков (8,6 %) заболевание закончилось выздоровлением. У больных из здорового окружения (2-я группа) осложнения наблюдались у 9 из 23 пациентов (39,1 %). Только у 3 больных на фоне терапии препаратами I ряда сроки лечения были продлены.
При сопоставлении данных тестов лекарственной чувствительности в «очагах смерти» проследить совпадения результатов не представляется возможным, так как у большинства подростков из контакта процесс был закрытым. Следовательно, течение туберкулеза легких у подростков из «очагов смерти» характеризуется тяжелым течением, с наличием деструкции и бактериовыделения, обусловленным, очевидно, более частым развитием химиорезистентного туберкулеза, выявляемого не только по данным бактериологического исследования (34,8 %), но и по клиническим признакам устойчивости у 5 больных (21,7 %).
1. Губкина М.Ф., Овсянкина Е.С. Основные факторы риска развития туберкулеза у детей и подростков // Проблемы туберкулеза и болезней легких. — 2005. — № 1. — С. 10-20.
2. Котова Л.И., Фишер Ю.Я., Мехтиев А.К., Федоров Л.П. Характеристика эпидемических очагов туберкулеза и совершенствование диспансерного наблюдения за детьми и подростками из окружения больных туберкулезом // Проблемы туберкулеза. — 1998. — № 4. — С. 5-7.
3. Норейко Б.В., Лепшина С.М., Норейко С.Б. Туберкулез на рубеже тысячелетий. — Донецк: Китис, 1999. — 116 с.
4. МОЗ України. Про затвердження методичних рекомендацій «Організація, проведення епідеміологічного нагляду та дезінфекційних заходів у протитуберкульозних закладах і вогнищах туберкульозу»: Наказ МОЗ України № 250 від 21.05.2007.
5. Фещенко Ю.И., Мельник В.М., Мыколышин Л.И. Особенности туберкулеза у детей при различных видах контакта с больными активными формами туберкулеза // Проблемы туберкулеза. — 2002. — № 1. — С. 24-26.
6. Донецька обласна державна адміністрація. Головне управління охорони здоров’я. Рекомендації щодо формування й спостереження групи підвищеного ризику захворюваності на туберкульоз серед дітей та підлітків в період епідемії туберкульозу: Рекомендації від 12.11.2009 р. № 01/19-1897.
7. Сиренко И.А., Шматько С.А., Марченко О.Ю., Подопригора Н.М. Факторы риска инфицирования и заболевания туберкулезом подростков в зависимости от степени эпидемической опасности туберкулезного очага // Проблемы туберкулеза. — 2004. — № 1. — С. 8-11.

