Журнал «Здоровье ребенка» 3 (30) 2011
Вернуться к номеру
Наблюдение бессимптомного течения лимфангиомы брыжейки кишечника у ребенка
Авторы: Литовка В.К., Латышов К.В., Литовка Е.В. Донецкий национальный медицинский университет им. М. Горького Областная детская клиническая больница, г. Донецк
Рубрики: Педиатрия/Неонатология
Версия для печати
В клинике детской хирургии Донецкого национального медицинского университета им. М. Горького за последние 25 лет лечилось 597 детей с лимфангиомами. Висцеральные лимфангиомы встретились у 42 (7,1 %) пациентов. Приведено описание случая бессимптомного течения лимфангиомы брыжейки кишечника у ребенка, подвергшегося хирургическому лечению. Наступило выздоровление.
Лимфангиома, кишечная непроходимость, дети.
Лимфангиома — доброкачественная опухоль, относящаяся к группе дизэмбриоплазий. Она составляет от 5 до 9 % среди всех доброкачественных опухолей у детей [1–3, 5]. Несмотря на доброкачественный характер, эти новообразования обладают инфильтративным ростом, склонны к рецидивированию. Чаще всего локализуются в области шеи (75 %), подмышечных областях (20 %), реже в средостении, полости малого таза, забрюшинном пространстве [4]. В 6–7 % случаев наблюдаются такие осложнения, как воспаление, нагноение, перфорация, сдавление опухолью соседних органов и тканей, порой приводящие к опасным для жизни состояниям [3, 6]. Злокачественное перерождение лимфангиом в литературе не описано [4].
За последние 25 лет (1986–2010 гг.) в клинике детской хирургии лечилось 597 детей в возрасте от 1 месяца до 16 лет с лимфангиомами различной локализации. Среди возрастных групп преобладали дети до двух лет, что подтверждает дизонтогенетический характер данной патологии. Лимфангиомы мягких тканей имели место у 555 (92,9 %) больных, висцеральные лимфангиомы встретились у 42 (7,1 %) пациентов. В отличие от детей с наружной локализацией опухоли, которые чаще всего госпитализировались в плановом порядке, больные с внутренней локализацией лимфангиом в подавляющем большинстве случаев (в 30 из 42 наблюдений) поступили в ургентном порядке. Пациенты госпитализировались с диагнозами: «острый живот», кишечная непроходимость, опухоль брюшной полости. В плане обследования мы использовали лапароскопию, сонографию, компьютерную томографию, магнитно-резонансную томографию.
Клиника лимфангиомы органов брюшной полости разнообразна, она зависела от размеров и количества кист, взаимоотношения со смежными органами, от присоединения возможных осложнений (воспаление, кровоизлияние, кишечная непроходимость).
В одном случае имело место бессимптомное течение заболевания. Приводим это наблюдение.
Ребенок О., 1 год 7 месяцев (история болезни № 3687), поступил в клинику 29.03.2010 г. Жалоб на момент госпитализации не было. Из анамнеза заболевания известно, что пренатально (21–22-я неделя гестации), во время проведения ультразвукового исследования (УЗИ) плода, была выявлена опухоль брюшной полости. В левом отделе брюшной полости, ниже желудка, визуализировалось анэхогенное образование с четкими неровными контурами размером 25 ґ 17 ґ 13 мм, неоднородной структуры за счет перегородок. Роды срочные. Масса тела при рождении 3100,0 г. Мальчик находился на грудном вскармливании, рос и развивался соответственно возрасту, наблюдался педиатром, хирургом. Беспокойства, рвоты, вздутия живота, задержки стула отмечено не было. Сонографически в возрасте 3 и 6 месяцев отмечено незначительное увеличение опухоли брюшной полости в размерах. К годовалому возрасту новообразование достигло 36 ґ 22 ґ 18 мм. От предложенного оперативного лечения родители временно воздержались. В 1 год 7 месяцев пациенту выполнено контрольное УЗИ — образование значительно увеличилось в размерах. Для уточнения диагноза и последующего лечения ребенок госпитализирован в областную детскую больницу. Анамнез жизни не отягощен. Мальчик наблюдается по поводу аллергического дерматита.
При поступлении общее состояние средней тяжести по основному заболеванию, самочувствие удовлетворительное. Пациент в сознании, на осмотр реагирует адекватно. Кожные покровы бледно-розовые, чистые, сухие. Видимые слизистые обычной окраски. Со стороны костно-мышечной системы без особенностей. В легких жесткое дыхание, слева несколько ослаблено, хрипов нет. Тоны сердца приглушены, ритмичные. Живот правильной формы, симметричный, участвует в акте дыхания. При пальпации мягкий во всех отделах, безболезненный. В околопупочной области слева пальпируется образование до 7,0 см в диаметре, плотно-эластичной консистенции, с гладкими контурами, безболезненное. Печень выступает на 1 см из-под края реберной дуги. Почки, селезенка не пальпируются. Стул и мочеиспускание не нарушены. При пальцевом ректальном исследовании опухолевидное образование не достигалось.
В клинике обследован. Сонографически в брюшной полости (23.03.2010 г.) под передней брюшной стенкой на границе между мезогастральной областью и левым фланком визуализировалось эхогенное образование неоднородной структуры, неправильной формы, с нечеткими размытыми контурами, 78 ґ 54 ґ 50 мм с округлым гипоэхогенным и анэхогенным включением диаметром 14 мм. В общих анализах крови и мочи без особенностей. Выставлен диагноз «киста (опухоль?) левой половины сальника или брыжейки кишечника».
30.03.2010 года произведена операция (хирург к.м.н. В.К. Литовка). Срединная лапаротомия длиной до 10 см. Гемостаз. По вскрытии брюшины выпот серозный, до 5 мл. При дальнейшей ревизии установлено, что на расстоянии до 1 метра от илеоцекального угла, в брыжейке подвздошной кишки, определяется опухолевидное образование размером 9 ґ 7 ґ 5 см, прорастающее брыжейку, стенку кишки на обе стороны, вызывая частичную обтурационную кишечную непроходимость (рис. 1). В связи с вышеизложенным вылущить опухоль не представлялось возможным, больному показана резекция кишки с опухолью. Книзу от опухоли в области брыжейки имелся лимфостаз с увеличенными лимфоузлами, до 1,5–2 см в диаметре (рис. 2). Выполнена мобилизация брыжейки кишки с увеличенными лимфоузлами, после чего произведена резекция участка подвздошной кишки с опухолью длиной до 18 см. Наложен анастомоз двухрядными швами «конец в конец». Окно в брыжейке ушито. Анастомоз проходим, герметичен. Туалет брюшной полости. Контроль на гемостаз — кровотечения нет. Операционная рана послойно ушита наглухо. Туалет. Асептическая повязка.
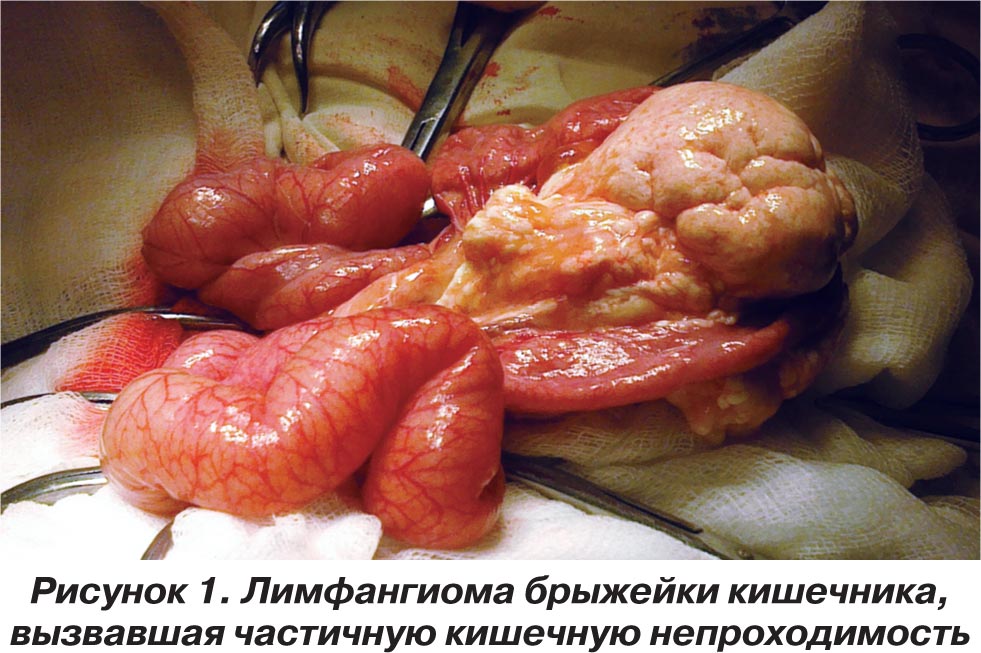
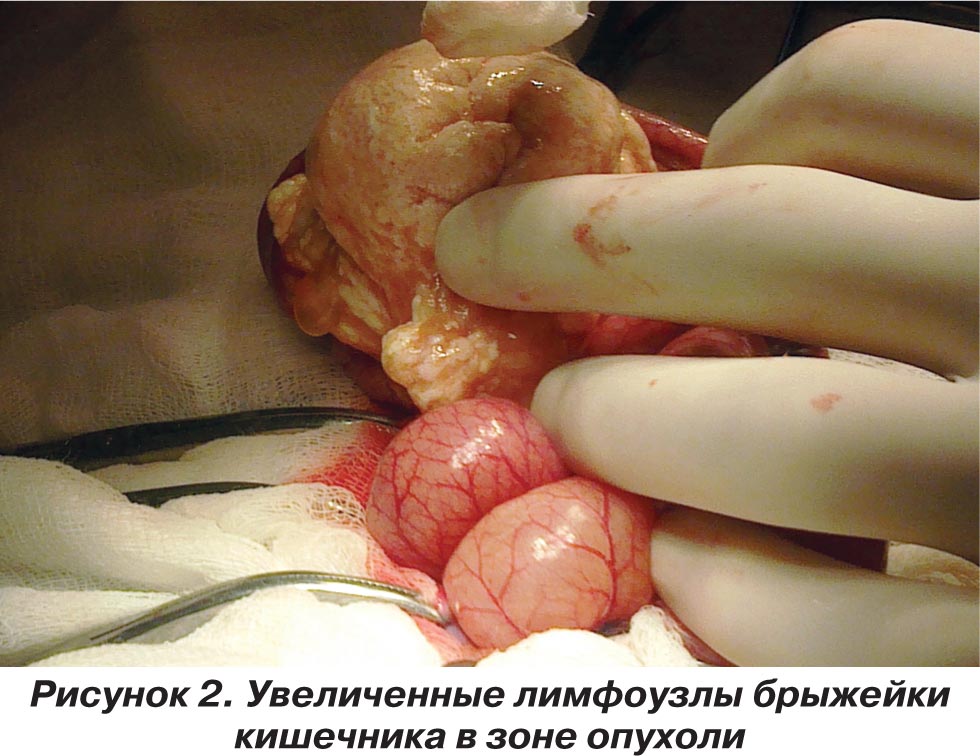
Макропрепарат: участок резецированной кишки длиной до 18 см с опухолью, которая прорастала стенки кишечника, белесовато-желтого цвета, тестоватой консистенции, размерами 9 ґ 7 см. Опухоль мелкобугристая, тонкостенная, с наличием в отдельных участках кист, заполненных лимфой. Диагноз после операции: лимфангиома (мезенхимома?) брыжейки подвздошной кишки. Частичная обтурационная кишечная непроходимость.
Гистологическое заключение (№ 2155-64): кистозная лимфангиома, местами — лимфангиомиома с прорастанием в мышечный слой тонкой кишки. В лимфоузлах — гиперплазия лимфоидной ткани. Пациент получил инфузионную, антибактериальную терапию. Послеоперационный период протекал гладко. Швы сняты, рана зажила первичным натяжением. В удовлетворительном состоянии ребенок 08.04.2010 г. выписан домой. Осмотрен через 2, 6 месяцев. Жалоб не предъявляет. Клинически и сонографически данных в пользу рецидива опухоли нет. Здоров.
В заключение хотелось подчеркнуть, что при установлении у ребенка диагноза кисты брыжейки кишечника оперативное вмешательство должно производиться в возрасте до года, не дожидаясь значительного роста опухоли и развития возможных осложнений.
1. Грона В.Н., Литовка В.К., Журило И.П., Латышов К.В. Опухоли и опухолеподобные образования у детей. — Донецк: Норд Пресс, 2010. — 364 с.
2. Литовка В.К., Журило И.П., Латышов К.В. и др. О лимфангиомах у детей // Педиатрия на пороге третьего тысячелетия: Сб. науч. тр. — Донецк: Норд Компьютер, 2007 — С. 140-142.
3. Приходченко В.В. Лимфангиомы у детей: Автореф. дис... канд. мед. наук — Л., 1986. — 20 с.
4. Correia F.M., Seabra B., Rego A. at al. Cystic lymphangioma of the mediastinum // J. Bras. Pneumol. — 2008. — Vol. 34, № 11. — Р. 982-984.
5. Costa C., Rocha G., Grilo M. at al. Neonatal tumors // Acta. Med. Port. — 2010. — Vol. 23, № 3. — Р. 405-412.
6. Day W., Kan D.M. A small bowel lymphangioma presenting as a volvulus // Hong Kong Med. J. — 2010. — Vol. 16, № 3. — Р. 233-234.
