Журнал «Здоровье ребенка» 1(1) 2006
Вернуться к номеру
Особливості клінічного перебігу ревматоїдного артриту у дітей підліткового віку
Авторы: В.В. Бережний, Т.В. Марушко, Ю.В. Марушко
Національна медична академія післядипломної освіти ім. П.Л. Шупика, м. Київ
Рубрики: Ревматология, Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
Для клінічного перебігу ревматоїдного артриту в дітей підліткового віку характерними є перевага суглобової форми захворювання з мінімальним ступенем активності, відносна більшість серопозитивних форм, що наближає цю групу хворих до перебігу ревматоїдного артриту у дорослих людей.
ювенільний ревматоїдний артрит, перебіг, підлітки.
Ревматоїдний артрит, що почався в дітей до 16-літнього віку, має назву «ювенільний ревматоїдний артрит» (ЮРА) (Клас ХІІІ, М08.0) [1, 5]. Поширеність ЮРА на сьогодні становить 0,2-0,4 на тисячу дитячого населення, захворюваність становить 0,09 на 1000 дитячого населення [1, 3, 5]. Актуальність та соціальна значимість цієї проблеми визначаються не тільки частотою захворювань, важкістю перебігу, недостатньою ефективністю лікувальних заходів, але й наслідками перебігу хвороб — високим відсотком інвалідності й, як наслідок підвищення нетрудоспроможньої популяції в Україні, скороченням тривалості життя [9, 13, 15].
За даними літератури та особистих спостережень, у підлітків є певні особливості перебігу ЮРА, що змусило провести відповідні дослідження.
Метою нашого дослідження було вивчення особливостей клінічного перебігу ЮРА в дітей підліткового віку.
Під наглядом був 31 підліток з ЮРА, які знаходилися на лікуванні в МКДЛ №1 м. Києв. Серед них хлопчиків було 17 (54,8 8,9%), дівчаток — 14 (45,2 8,9%). При вступі до стаціонару дітям були проведені клініко-лабораторні дослідження, ретельно вивчався анамнез, проводили біохімічне, імунологічне дослідження крові, сечі, інструментальне обстеження (рентгенологічне, ультразвукове, проведення ЕКГ). Функціональна здатність опорно-рухового апарату оцінювалась виміром окружності всіх суглобів, об’єму рухів у них за допомогою кутоміру й функціональних тестів: оцінка суглобового синдрому по шкалі Річі (запальний, суглобовий, больовий індекс), оцінка куту рухливості суглобів за даними гоніометрії. Результати досліджень статистично оброблені відповідно до рекомендацій. Для кожної групи показників визначали середню арифметичну (М), середнє квадратичне відхилення (), середню помилку (m). Достовірність різниці між середніми значеннями оцінювали за таблицею критеріїв Ст’юдента. Різницю вважали достовірною при p < 0,05.
Серед підлітків з ЮРА суглобова форма захворювання була виявлена в 19 (61,3 ± 8,7%) хворих, суглобово-вісцеральна — у 12 (38,7 ± 8,7%) пацієнтів. Серед останніх синдром Стілла був у 2 (6,5 ± 4,4%), алерго-септичний варіант — у 1 (3,2 ± 3,2) підлітка. Ревматоїдний увеїт у цій віковій групі був у 3 (9,7 ± 5,3%) пацієнтів. Серонегативний артрит виявлений нами у 24 (77,4 ± 7,5%) хворих, у 7 (22,6 ± 7,5%) він був серопозитивним. Розподіл пацієнтів за формами ЮРА з урахуванням активності процесу наведений на рис. 1.

Рисунок 1. Розподіл підлітків з ЮРА за ступенем активності процесу (у %)
Отже, у підлітків із суглобовою формою ревматоїдного артриту переважала мінімальна запальна активність (у 52,6%), із суглобово-вісцеральною формою переважав процес з високою активністю (у 50,0%).
На рис. 2 наведений розподіл підлітків з урахуванням перебігу ЮРА.
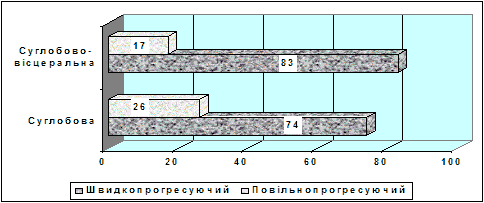
Рисунок 2. Розподіл хворих у залежності від форми ЮРА та перебігу патологічного процесу (у %)
Отже, серед усіх підлітків із ЮРА як із суглобовою формою, так і з суглобово-вісцеральною формою переважав швидкопрогресуючий перебіг захворювання.
При клінічному обстеженні й аналізі суглобового синдрому поліартрит виявлений у 24 (77,4 ± 7,5%) хворих, олігоартрит — у 5 (16,1 ± 6,6%), моноартрит — у 2 (6,5 ± 4,4%) обстежених. Функціональна недостатність опорно-рухового апарату І ступеня виявлена в 2 (6,5 ± 4,4%) хворих, ІІ-А — у 8 (25,8 ± 7,9%), ІІ-Б — у 21 (67,7 ± 8,4%). Отже, у підлітків переважають ураження суглобів зі стійким обмеженням рухів, що є причиною обмеження працездатності та оформлення інвалідності.
Розглядаючи характер початку захворювання, встановлено, що гострий початок ЮРА спостерігався в 17 (54,8 ± 8,9%) хворих, поступовий — у 14 (45,2 ± 8,9%) обстежених. У табл. 1 наводимо чинники, що сприяли розвитку РА.
Таблиця 1. Чинники, що спровокували початок ЮРА артриту в підлітків
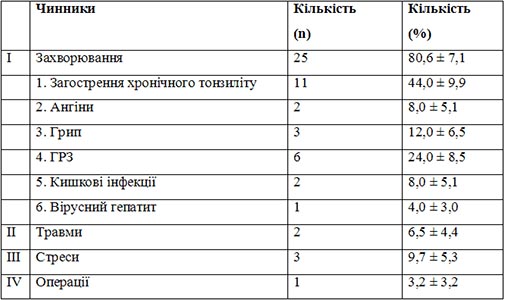
У більшості (20, 64,5 ± 8,6%) дітей захворювання на ЮРА починалось з ураження колінних суглобів, менш часто уражались дрібні суглоби кистей — 6 (19,4 ± 7,1%), гомілковостопні — 2 (6,5 ± 4,4%), променевозапястні — 1 (3,2 ± 3,2%), дрібні суглоби стоп — 2 (6,5 ± 4,4%), ліктьові — 1 (3,2 ± 3,2%), тазостегновий — 1 (3,2 ± 3,2%), шийний відділ хребта — 1 (3,2 ± 3,2%).
Відмінною особливістю серед хворих на ЮРА підлітків у порівнянні з іншими віковими групами виявлений той факт, що у всіх них спостерігався виражений суглобовий синдром (як на початку захворювання, так і при загостренні) незалежно від форми захворювання. У всіх були скарги на болі в суглобах, обмеження рухів у них, на вранішню скутість різної тривалості.
Крім того, загальна слабкість та втомлюваність були виражені в більшості хворих: у 14 (73,7 ± 10,0%) з суглобовою та в 12 (100%) із суглобово-вісцеральною формою захворювання. Біль у ділянці серця спостерігався в 11 (57,9 ± 11,3%) у підлітків із суглобовою формою та в 7 (58,3 ± 14,2%) із суглобово-вісцеральною формою захворювання.
Не менш значущу кількість займають серед усіх хворих на ЮРА підлітки, які скаржилися на головний біль: серед усіх дітей зі скаргами на головний біль (14, 5,9 ± 1,5%) 12 (85,7 ± 9,4%) займали підлітки. Ці факти, окрім явищ загальної інтоксикації, говорять про певну роль явищ вегетативної дисфункції, а саме нейроциркуляторної та вегетосудинної дисфункції.
При об’єктивному обстеженні хворих у 100% дітей виявлена блідість шкіряних покривів, алергічна висипка відмічена в 3 (9,7 ± 5,3%).
Відставання у фізичному розвитку виявлено в 8 (25,8 ± 7,9%) обстежених. Схильність до зниження ваги тіла була в 12 (38,7 ± 8,7%) пацієнтів, проте в 2 (6,5 ± 4,4%) хворих відмічено збільшення ваги тіла.
Полілімфоаденопатія виявлена в 18 (58,1 ± 8,9%) обстежених дітей. Лімфатичні вузли при пальпації безболісні, дрібні, щільні, не спаяні між собою й навколишніми тканинами. Збільшення периферичних лімфатичних вузлів при РА є одним із ознак загального патологічного процесу, а не тільки наслідком місцевих запальних змін у тому чи іншому суглобі.
Зміни в суглобах були різноманітними: ексудативні явища в суглобах відмічені в 27 (87,2 ± 6,0%) дітей з мінімальною та середньою активністю процесу, ексудативно-проліферативні — у 5 (16,1 ± 6,6%) хворих з мінімальною активністю процесу, проліферативні й проліферативно-фіброзні, відповідно в 4 (12,9 ± 6,0%) і 3 (9,7 ± 5,3%) дітей. Отже, всі підлітки з ЮРА мали запальні зміни в суглобах, причому в пацієнтів мало місце поєднання цих процесів в одного й того ж хворого.
Зміни форми суглобів відмічені в 31 (100%) дитини: з них одного суглоба — у 4 (12,9 ± 6,0%), двох — у 9 (29,0 ± 8,2%), трьох — у 7 (22,6 ± 7,5%), більше трьох — 11 (35,5 ± 8,6%). Утруднення рухів у суглобах — часта скарга у хворих РА. Обмеження рухомості частіше за все пов’язане з запальним процесом у суглобі й периартикулярних тканинах. У групі обстежених хворих обмеження виявлено в 100% дітей, однак обмеження торкалося декількох суглобів в однієї дитини.
Характерною скаргою при ЮРА є скарга хворого на вранішню скутість. Симптом ранкової скутості відмічений у 100% обстежених підлітків, із них протягом 30 хвилин — у 4 (12,9 ± 6,0%), до 1 години — у 17 (54,8 ± 8,9%), більше 1 години — у 10 (32,3 ± 8,4%). Виникнення вранішньої скутості пов’язується зі змінами в’язкості синовіальної рідини.
Підвищення місцевої температури й крепітація є також важливими ознаками запальних змін у суглобах. Ступінь підвищення місцевої температури знаходиться в прямій залежності від активності процесу. У 31 (100%) дитини спостерігалися термоактивні суглоби. Анатомічні зміни в суглобах, ураження периартикулярних тканин і м’язів приводить до виникнення в подальшому контрактур і анкілозів.
Разом з ураженням опорно-рухового апарату при ЮРА виникає порушення різних органів і систем, причому ці прояви нерідко бувають першими проявами захворювання.
Гепатомегалія виявлена в 3 (9,7 ± 5,3%) дітей. Печінка при пальпації була безболісна, щільна, виступала з-під реберної дуги на 1,5-2,5 см. Спленомегалія відмічена в 2 (6,5 ± 4,4%) обстежених хворих суглобово-вісцеральною формою захворювання з високою активністю процесу.
У дітей з суглобовою формою ЮРА виявлялися переважно функціональні зміни серця, зниження артеріального тиску в 11 (57,9 ± 11,3%) дітей, що істотно не впливали на соматичний стан хворих. Клініко-інструментальні ознаки вторинної кардіоміопатії виявлені в 5 (26,3 ± 10,1%) пацієнтів.
При проведенні ехокардіографічного обстеження підлітків із суглобовою формою ЮРА зміни структури клапанного апарата серця виявлені у 14 (73,7 ± 10,1%) хворих. Пролапс мітрального клапана 1-го ступеня (до 5 мм) спостерігався у 7 (36,8 ± 11,1%) дітей, пролапс мітрального клапана 2-го ступеня (5-9 мм) — у 3 (15,8 ± 8,4%) хворих, міксоматозна дегенерація стулок мітрального клапану в 2 (15,5 ± 7,0%) обстежених, пролапс трикуспідального клапана був виявлений у 3 (15,8 ± 8,4%), причому в 2 (15,5 ± 7,0%) пацієнтів він сполучався з пролапсом мітрального клапана. Регургітація над мітральним клапаном 1-го ступеня виявлена в 5 (26,3 ± 10,1%) хворих, 2-го ступеня без порушення внутришньосерцевої гемодинаміки — у 1 (5,3 ± 5,1%) обстежених.
У 18 (94,7 ± 5,1%) обстежених з суглобовою формою ЮРА скорочувальна функція міокарда була в межах норми. Дилатації порожнин серця не було виявлено у жодної дитини.
У дітей із суглобово-вісцеральною формою ураження серця у вигляді кардиту спостерігалося в 12 (100%) обстежених. У 1 (8,3 ± 8,0%) дитини діагностований аортит, у 1 (8,3 ± 8,0%) — перикардит.
Схильність до зниження артеріального тиску була в 7 (58,3 ± 14,2%).
ЕхоКГ-обстеження дітей із суглобово-вісцеральною формою ЮРА виявило зміни структури клапанного апарата серця в 12 (100%) хворих, однак ЕхоКГ-ознак клапанних вегетацій, що свідчили б про розвиток ендокардиту, виявлено не було ні в одного хворого.
Пролапс мітрального клапана 1-го ступеня (до 5 мм) спостерігався у 6 (50,0 ± 14,4%) дітей, пролапс мітрального клапана 2-го ступеня (5-9 мм) — у 1 (8,3 ± 8,0%), міксоматозна дегенерація стулок мітрального клапана — у 1 (8,3 ± 8,0%), пролапс трикуспідального клапана був виявлений у 2 (16,7 ± 10,8%) обстежених.
У 9 (75,0 ± 12,5%) дітей із суглобово-вісцеральною формою відзначалося зниження скорочувальної функції міокарда у вигляді достовірного зниження фракції викиду щодо нормативів даних вікових груп. Дилатація порожнини лівого шлуночка виявлена в 4 (33,3 ± 13,6% ) обстежених, у 2 (16,7 ± 10,8%) — розширення порожнини правого шлуночка. Гіпертрофія задньої стінки лівого шлуночка спостерігалася в 2 (16,7 ± 10,8%), гіпертрофія міжшлуночкової перетинки — у 1 (8,3 ± 8,0%) дитини.
Регургітація над мітральним клапаном 1-го ступеня виявлена в 2 (16,7 ± 10,8%), другого ступеня — у 1 (8,3 ± 8,0%) пацієнта.
У 1 (8,3 ± 8,0%) обстеженого спостерігалися явища регургітації над аортальним та мітральним клапаном 2-3-го ступіня, у 2 (6,5 ± 4,4%) — явища регургітації 1-2-го ступеня на трикуспідальниму клапані.
У 2 (16,7 ± 10,8%) дітей із суглобово-вісцеральною формою ЮРА виявлені набуті вади серця: недостатність мітрального клапана та недостатність мітрального клапана з аортальним стенозом.
У 2 (16,7 ± 10,8%) дітей з часом розвинулася гіпертрофічна кардіоміопатія. У одного з них — з обструкцією у вихідному відділі лівого шлуночка та розвитком серцевої недостатності 2Б-ступеня.
Ураження нирок виявлено в 4 (12,9 ± 6,0%) хворих. Воно проявлялось у вигляді протеінурії від 0,033 до 0,66%, помірної лейкоцитурії, появленням у невеликій кількості вилужених еритроцитів. У однієї дитини із системною формою ЮРА до підліткового віку розвинувся нефрит, а в підлітковому віці розвинулася хронічна ниркова недостатність, термінальна стадія, у зв’язку з чим дитині проводять сеанси гемодіалізу (стан на жовтень 2005 року).
Зміни зі сторони нервової системи проявлялись у вигляді роздратування, емоційної лабільності, розладу сну, знову таки ж головного болю. Ці зміни були більш вираженими в активну фазу захворювання й пов’язані з основним захворюванням та вегетативною дисфункцією.
Усім хворим, які знаходились під наглядом, проводилось ретельне клініко-лабораторне обстеження в динаміці.
У підлітків із суглобовою формою ЮРА у фазі ремісії в загальному аналізі крові кількість гемоглобіну й еритроцитів не відрізнялась від показників у здорових дітей. Під час загострення вміст гемоглобіну був знижений (110-95 г/л) у 4 (21,1 ± 9,4%) дітей.
Кількість лейкоцитів у більшості дітей цієї групи не перевищувала вікових показників, але в 5 (26,3 ± 10,1%) дітей спостерігався лейкоцитоз, у 1 (3,2 ± 3,2%) —лейкопенія. У 2 (10,5 ± 7,0%) дітей спостерігався паличкоядерний зсув ліворуч, у 6 (31,6 ± 10,7%) — відносний нейтрофільоз.
Швидкість осідання еритроцитів до 20 мм/год була в 10 (52,6 ± 11,5%) пацієнтів, до 40 мм/годи — у 5 (26,3 ± 10,1%), більше 40 мм/год — у 4 (21,1 ± 9,4%) пацієнтів.
При суглобово-вісцеральній формі ЮРА виявлене помірне зниження гемоглобіну (110-90 г/л) — у 4 (33,3 ± 13,6%) пацієнтів, до 70-90 г/л — у 2 (16,7 ± 10,8%). У всіх пацієнтів була збільшена швидкість осідання еритроцитів. Цей показник від 11 до 20 мм/год був у 2 (16,7 ± 10,8%) дітей, до 40 мм/год — у 4 (33,3 ± 13,6%), більше 40 мм/год — у 6 (50,0 ± 14,4%) пацієнтів. Кількість лейкоцитів тільки в 4 (33,3 ± 13,6%) було в межах норми, у 5 (41,7 ± 14,2%) дітей спостерігався помірний лейкоцитоз, у 3 (25,0 ± 12,5%) — лейкопенія. У 3 (25,0 ± 12,5%) обстежених спостерігався паличкоядерний зсув ліворуч, у 4 (33,3 ± 13,6%) — відносний нейтрофільоз.
При всіх видах активності процесу відмічена диспротеінемія: низький вміст альбумінів 46,1 ± 1,0% при суглобовій і 44,1 ± 1,04% при суглобово-вісцеральній формах захворювання. В процесі лікування відмічено їх покращання.
У хворих з мінімальним та середнім ступенем активності процесу виявлено вміст α2-глобулінової фракції при суглобовій формі до 11,6 ± 0,4%, при суглобово-вісцеральній — до 13,5 ± 0,8%.
Збільшення концентрації γ-глобулінів відмічено в активній фазі захворювання: якщо при суглобовій формі з мінімальним та середнім ступенем активності цей показник досягав 19,7 ± 0,2%, а при суглобово-вісцеральній — 21,1 ± 0,4%, то при високій активності процесу зміни його були виразніші: 23,6 ± 0,2% і 25,4 ± 0,3% відповідно.
При мінімальній та середній активності процесу відмічалося підвищення вмісту серкомукоїдів до 0,29 ± 0,04 у.о. при суглобовій і до 0,31 ± 0,06 у.о. при суглобово-вісцеральній формі. Найбільш виражені зміни цих показників виявлені при високій активності ЮРА: вміст серкомукоїдів зріс до 0,54 ± 0,06 у.о. при суглобовій і до 0,65 ± 0,07 у.о при суглобово-вісцеральній формах.
У всіх пацієнтів виявлений С-реактивний протеїн. Його вміст практично відповідав ступеню активності ЮРА. У 12 (38,7 ± 8,7%) дітей він визначався в кількості +, у 6 (19,4 ± 7,1%) — ++, у 5 (16,1 ± 6,6%) — +++ і в 8 (25,8 ± 7,9%) пацієнтів — ++++.
Лікувальні заходи при встановленні діагнозу ЮРА, його форми, активності, особливостей перебігу призначаються згідно з Наказом №362 МОЗ України від 19.07.2005 р.
Диспансерне спостереження дітей із ЮРА переслідує виконання наступних задач: зниження активності запального процесу та підтримування її на низькому рівні, профілактику загострень, відновлення функції уражених кінцівок, підготовку до санаторно-курортного лікування та планового обстеження в стаціонарі, проводиться згідно з «Тимчасовими нормативами надання медичної допомоги дитячому населенню в умовах амбулаторно-поліклінічних заходів» (Наказ МОЗ України №502 від 28.12.02 року). Обсяг лікувально-профілактичних заходів включає в себе дотримання режиму, раціональне харчування, санацію хронічних вогнищ інфекції.
При наявності ознак мінімальної активності запального процесу, уражень внутрішніх органів та опорно-рухового апарату показане продовження базисної терапії, призначеної в стаціонарі, лікування остеопорозу, дисбактеріозу. В умовах амбулаторного спостереження застосовують фізіотерапевтичні засоби, масаж, ЛФК. За показаннями (ремісія, мінімальна активність запального процесу — 1-го ступеня) призначається лікування в спеціалізованому санаторії. Важливим є систематичне послідовне спостереження стану не тільки суглобів хворої дитини, але й стану всіх органів та систем, ураження яких спостерігається майже у підлітків і потребує відповідної корекції.
Диспансерне спостереження дитячим кардіоревматологом проводиться 1 раз на 2-3 місяці, за показаннями — частіше. Під час спостереження контролюється подальше медикаментозне лікування, стан внутрішніх органів та систем організму, показники сечі та крові. На стадії підтримуючої терапії 1 раз у три місяці дитина повинна бути оглянута офтальмологом та ортопедом. Якщо дитина під час спостереження перехворіла на ГРВІ, гостру ангіну, проводиться контроль активності запального процесу (загальні аналізи крові, біохімічні аналізи крові, аналізи сечі). При стійкій ремісії достатньо огляду кардіоревматолога 2 рази на рік. Діти, хворі на ЮРА, з диспансерного обліку дитячого кардіоревматолога не знімаються.
2. У дітей із суглобовою формою ЮРА виявлялися переважно функціональні зміни серця, схильність до зниження артеріального тиску. Зміни структури клапанного апарата серця виявлені в 73,7% хворих. У дітей із суглобово-вісцеральною формою ураження серця у вигляді кардиту спостерігалося у всіх обстежених, зміни структури клапанного апарату серця — у 100% хворих.
3. У патологічний процес при ЮРА у підлітків можуть утягуватись усі органи й системи. При суглобово-вісцеральній формі зміни діяльності органів та систем більш виражені й носять стійкий характер, що необхідно враховувати при проведенні лікувально-реабілітаційних заходів.
1. Бенца Т. Ювенильные хронические артриты // Ліки України. — 2005. — №4. — С. 27-30.
2. Бенца Т.М., Бабиніна Л.Я. Лікування хворих на ревматоїдний артрит з ураженням серця // Укр. ревм. журн. — 2001. — №4. — С. 21-24.
3. Волосовець О.П. Сучасний прогрес у фармакотерапії ювенільного хронічного та ревматоїдного артриту // Актуальні проблеми педіатрії на сучасному етапі: Матеріали 11-го з’їзду педіатрів України. — Київ, 2004. — С. 122.
4. Кельцев В.А. Ревматоидный артрит у детей. — Саратов, 1991. — 143 с.
5. Майданник В.Г. Ювенільний ревматоідний артрит // Педіатрія, акушерство та гінекологія. — 1997. — №6. — С. 5-11.
6. Мешков А.П. Диагностика и лечение болезней суставов. — Новгород: НГМА, 1999. — 156 с.
7. Насонова В.А. Международная декада, посвященная костно-суставным нарушениям // Русский мед. журнал. — 2000. — №2. — С. 369-372.
8. Нетяженко В.З., Мальчевська Т.Й. Основні сучасні погляди на патогенез, діагностику та лікування в ревматології // Клінічна фармакологія, фізіологія, біохімія. — 1998. — №3. — C. 76-124.
9. Ревматоидный артрит у детей: Современные аспекты патогенеза, клиники, диагностики и лечения / Лукьянова Е.М., Омельченко Л.И., Ципкун А.Г. и др. / Под ред. Е.М. Лукьяновой, Л.И. Омельченко. — К.: Книга-плюс, 2002. — 176 с.
10. Ревматоидный артрит. Диагностика и лечение / В.М. Коваленко, Н.М. Шуба, Л.Б. Шолохова, О.П. Борткевич / Под ред. В.Н. Коваленко. — Киев: Морион, 2001. — 270 с.
11. Сигидин Я.А., Лукина Г.В. Ревматоидный артрит. — Москва, АНКО, 2001. — 328 с.
12. Скибан Г.В., Щербань М.П., Клименко О.П. Частота та характер ураження серцево-судинної системи у дітей при деяких спадкових хворобах сполучної тканини // Педіатрія, акушерство та генікологія. — 1999. — №4. — С. 93.
13. Хронические артриты у детей и подростков / Г.Н. Костюрина, И.С. Лебец, А.М. Коломиец и др. — Х.: Основа, 2002. — 172 с.
14. Яременко О.Б. Ранний ревматоидный артрит. Диагностика и лечение // Мистецтво лікування. — 2004. — №3 (009). — C. 38-45.
15. Lodder M.C., Haugeberg G., Lems W.F. Demographic and clinical characteristics in longstanding rheumatoid arthritis: a three country comparison // Ann. Rheum. Dis. — 2001. — V. 60. — P. 123.
