Журнал «» 5(19) 2011
Вернуться к номеру
Рекомендации по лечению пациентов с первичной (эссенциальной) гипертензией Клинические рекомендации № 127 Методы, доказательства и рекомендации Август 2011
Авторы: Члены рабочей группы: Bernard Higgins,Clinical Director, National Clinical Guideline Centre, Bryan Williams, Professor of Medicine, Guideline Development Group Chair, Helen Williams, Consultant Pharmacist for cardiovascular disease, Southwark Health and Social Care, Jane Northedge, Patient and care representative, John Crimmins, General Practitioner, Vale of Glamorgan, Kate Lovibond Senior Health Economist, National Clinical Guideline Centre, Mark Caulfield, Professor of Clinical Pharmacology, Barts and the London School of Medicine, ichaela Watts, Hypertension Nurse Specialist, Addenbrooke’s Hospital, Cambridge, Naomi Stetson, Primary Care Nurse, Watling Medical Centre, Burnt Oak, Paul Miller, Senior Information Scientist, National Clinical Guideline Centre, Rachel O’Mahony, Senior Research Fellow, National Clinical Guideline Centre, Richard McManus, Professor of Primary Care Cardiovascular Research, University of Birmingham, Shelley Mason, Patient and carer representative, Terry McCormack, General Practitioner, Spring Vale Medical Centre, North Yorkshire, Primary Care Cardiovascular Society, Taryn Krause, Senior Project Manager/Research Fellow, National Clinical Guideline Centre
Рубрики: Семейная медицина/Терапия, Кардиология, Терапия
Версия для печати
От редакции. В августе 2011 года вышли новые клинические рекомендации по лечению пациентов с первичной (эссенциальной) гипертензией. Мы приняли решение опубликовать раздел, представляющий наибольший интерес для практического врача.
5. Резюме рекомендаций
5.1. Алгоритмы
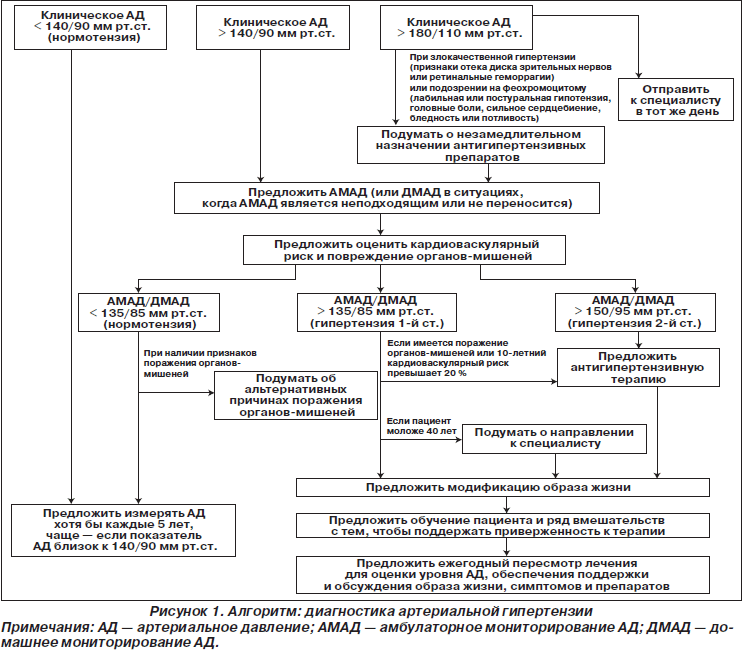
Диагностика артериальной гипертензии (рис. 1).
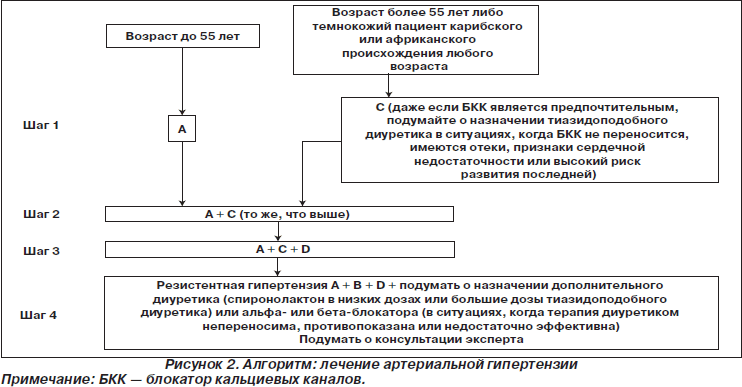
Лечение артериальной гипертензии (рис. 2).
5.2. Ключевые, приоритетные моменты
Из полной версии рекомендаций эксперты отобрали десять ключевых, приоритетных моментов для внедрения. Критерии, которые использовали при отборе, подробно описаны в инструкции к рекомендациям.
Диагностика гипертензии*
— Если при измерении в клинике показатель артериального давления (АД) превышает 140/90 мм рт.ст., пациенту следует предложить амбулаторный мониторинг АД (АМАД) с целью подтверждения диагноза гипертензии (новая рекомендация 2011 года).
— Когда АМАД применяется для верификации диагноза гипертензии, следует удостовериться, что каждый час в обычное время бодрствования (например, с 8 до 22 часов) проводится хотя бы 2 измерения АД.
— Для постановки диагноза гипертензии следует использовать среднее значение хотя бы 14 измерений, полученных в обычное время бодрствования (новая рекомендация 2011 года).
Когда для подтверждения диагноза гипертензии применяют домашнее мониторирование АД (ДМАД), следует убедиться:
– что для регистрации одного показателя АД проводится два последовательных измерения с интервалом не менее 1 минуты в положении сидя;
– АД измеряют два раза в день, в идеале утром и вечером, и хотя бы в течение 4 дней, идеально — в течение 7;
– для подтверждения диагноза гипертензии не принимайте во внимание показатели первого дня — используйте среднее значение измерений, проведенных в течение остальных дней (новая рекомендация 2011 года).
Инициация лечения
— Медикаментозное антигипертензивное лечение предлагают лицам в возрасте < 80 лет с гипертензией 1-й степени, у которых отмечаются следующие состояния:
– поражение органов-мишеней;
– диагностированная кардиоваскулярная патология;
– заболевание почек;
– диабет;
– 10-летний кардиоваскулярный риск, превышающий 20 % (новая рекомендация 2011 года).
— Следует назначать антигипертензивную терапию пациентам любого возраста с гипертензией 2-й степени (новая рекомендация 2011 года).
— Лицам с гипертензией 1-й степени в возрасте до 40 лет, у которых нет поражений органов-мишеней, кардиоваскулярной и почечной патологии, диабета, рекомендуют пройти обследование у специалиста на предмет наличия вторичных причин гипертензии и более детальное обследование для оценки потенциального повреждения органов-мишеней. Это связано с тем, что при оценке 10-летнего кардиоваскулярного риска пожизненный риск развития сердечно-сосудистых событий у этих людей может быть недооценен (новая рекомендация 2011 года).
Мониторинг терапии и целевые показатели АД
— Для оценки ответа на проводимое медикаментозное лечение или изменение образа жизни пациентам, у которых отмечается «эффект белого халата», в дополнение к клиническому измерению АД рекомендуют АМАД или ДМАД (новая рекомендация 2011 года).
Выбор антигипертензивной терапии
Пациентам в возрасте 80 лет и старше следует назначать те же антигипертензивные препараты, что и лицам в возрасте 55–80 лет, принимая во внимание имеющиеся сопутствующие заболевания (новая рекомендация 2011 года).
Лечение, шаг 1
— Первым шагом в медикаментозном лечении пациентов в возрасте 55 лет и старше, а также пациентов африканского или карибского происхождения любого возраста является препарат из группы блокаторов кальциевых каналов (БКК) (новая рекомендация 2011 года).
— Если планируется назначение диуретиков или изменение режима терапии этими препаратами, следует предпочесть традиционным тиазидным диуретикам (гидрохлортиазид, бендрофлуметиазид) тиазидоподобные, такие как хлорталидон (12,5–25,0 мг один раз в день) или индапамид (1,5 мг замедленного высвобождения или 2,5 мг 1 раз в день) (новая рекомендация 2011 года).
— Пациентам, у которых на фоне лечения бендрофлуметиазидом или гидрохлортиазидом АД стабильно и хорошо контролируется, следует продолжать терапию (новая рекомендация 2011 года).
Лечение, шаг 4
— Для лечения резистентной гипертензии (шаг 4):
– Подумать о назначении дополнительной терапии диуретиком — спиронолактоном в низкой дозе (25 мг 1 раз в день), если уровень калия в крови 4,5 ммоль/л или ниже. С особой осторожностью назначают лицам с пониженной расчетной скоростью клубочковой фильтрации, так как у них повышен риск развития гиперкалиемии.
– Следует думать об использовании высоких доз тиазидоподобных диуретиков, если уровень калия в крови превышает 4,5 ммоль/л (новая рекомендация 2011 года).
5.3. Полный список рекомендаций
1. Медицинские работники, которые проводят измерения АД, должны быть адекватно обучены, а их навыки следует периодически проверять.
2. Так как автоматизированные устройства могут неточно измерять АД, а также в ситуациях, когда отмечается нерегулярный пульс (например, вследствие фибрилляции предсердий), следует пальпировать пульс на лучевой и плечевой артериях, прежде чем измерять АД; если имеется аритмия, то измерять АД следует вручную методом аускультации на плечевой артерии (новая рекомендация 2011 года).
3. Медицинские работники должны удостовериться, что приборы для измерения АД проверены, исправны и регулярно калибруются в соответствии с инструкциями производителя (список сертифицированных устройств для измерения АД доступен на сайте Британского общества гипертензии — www.bhsoc.org).
4. Когда проводится измерение АД в клинике или дома, следует создать спокойную обстановку; пациент должен спокойно сидеть, руку следует вытянуть и обеспечить ей опору (новая рекомендация 2011 года).
5. Если применяется автоматизированное устройство для измерения АД, убедитесь, что оно исправно и что для данного пациента используется манжетка нужного размера.
6. Пациентам с симптомами постуральной гипотензии (падение или постуральное головокружение):
— измерять АД следует либо лежа, либо сидя;
— повторно проведите измерение АД хотя бы через минуту после того, как пациент находился в положении стоя (рекомендация 2004 года, дополненная в 2011 году).
7. Если систолическое АД уменьшается на 20 мм рт.ст. или более, когда пациент стоит:
— следует пересмотреть назначенные препараты;
— произвести последовательные измерения АД в положении пациента стоя;
— подумать о направлении к специалисту, если симптомы постуральной гипотензии сохраняются (рекомендация 2004 года, дополненная в 2011 году).
8. При постановке диагноза гипертензии измерения АД следует проводить на обеих руках:
— если разница в результатах измерения превышает 20 мм рт.ст., повторите измерение;
— если разница в 20 мм рт.ст. и более сохраняется при втором измерении, то последующие измерения следует повторить на той руке, где получены более высокие значения (новая рекомендация 2011 года).
9. Если при клиническом измерении АД получены показатели 140/90 мм рт.ст. или выше, предложите АМАД для подтверждения диагноза гипертензии (новая рекомендация 2011 года).
10. Если пациенту не может быть произведено АМАД, то ДМАД является подходящей альтернативой для подтверждения диагноза гипертензии (новая рекомендация 2011 года).
11. Если у пациента тяжелая гипертензия, следует начать медикаментозное лечение немедленно, не дожидаясь результатов АМАД или ДМАД (новая рекомендация 2011 года).
12. Пока ожидается подтверждение диагноза гипертензии, следует провести обследования, направленные на выявление поражений органов-мишеней (таких как гипертрофия левого желудочка, хроническая патология почек и гипертензивная ретинопатия), и дать формальную оценку кардиоваскулярного риска с помощью соответствующих инструментов (новая рекомендация 2011 года).
13. Если диагноз АГ не подтверждается, но имеются признаки поражения органов-мишеней (гипертрофия левого желудочка, альбуминурия или протеинурия), следует думать о проведении обследований, направленных на выявление других причин поражения органов-мишеней (новая рекомендация 2011 года).
14. Если диагноз АГ не подтверждается, следует измерять АД пациента в условиях клиники по крайней мере каждые 5 лет или еще чаще, если показатели клинического измерения АД близки к 140/90 мм рт.ст. (новая рекомендация 2011 года).
15. Когда для подтверждения диагноза гипертензии применяют АМАД, следует удостовериться, что каждый час в обычное время бодрствования (например, с 8 до 22 часов) проводится хотя бы 2 измерения АД. Для постановки диагноза гипертензии следует использовать среднее значение хотя бы 14 измерений, полученных в обычное время бодрствования (новая рекомендация 2011 года).
16. Когда для подтверждения диагноза гипертензии применяют мониторинг ДМАД, следует убедиться:
— что для регистрации АД проводят два последовательных измерения с интервалом не менее 1 минуты в положении сидя;
— АД измеряют два раза в день, в идеале утром и вечером;
— регистрацию показателей АД проводят хотя бы 4 дня, идеально — 7 (рекомендация 2004 года, дополненная в 2011 году).
Для подтверждения диагноза АГ не принимайте во внимание показатели первого дня — используйте среднее значение измерений, проведенных в течение остальных дней (новая рекомендация 2011 года).
17. Направьте пациента к специалисту в тот же день:
— если отмечается злокачественная гипертензия, то есть если АД обычно выше 180/110 мм рт.ст. и имеются признаки отека диска зрительного нерва и/или ретинальных кровоизлияний, или
— подозревается феохромоцитома (лабильная или постуральная гипотензия, головная боль, сильное сердцебиение, бледность и обильное потоотделение) (рекомендация 2004 года, дополненная в 2011 году).
18. Подумать о необходимости обследования у специалиста при наличии признаков и симптомов, указывающих на вторичный генез гипертензии.
Рекомендации NICE в отношении диагностики и лечения хронической патологии почек, смотрите в разделе «Хроническая патология почек» (клинические рекомендации NICE 73, 2008) (рекомендация 2004 года, дополненная в 2011 году).
19. Следует использовать формальную оценку сердечно-сосудистого риска для того, чтобы обсуждать прогноз и медицинские перспективы у пациентов с гипертензией — в отношении как повышения АД, так и модифицируемых факторов риска.
20. Оценку сердечно-сосудистого риска следует проводить в соответствии с рекомендациями по выявлению и оценке кардиоваскулярных факторов риска, о чем идет речь в разделе «Влияние на липидный профиль» (клиническая рекомендация NICE 67) (для расчета кардиоваскулярного риска должны применяться результаты клинического измерения АД).
21. Всем пациентам с гипертензией следует рекомендовать:
— тест на определение белка в моче, с определением соотношения альбумин/креатинин, и тест на гематурию (тест-полоска);
— взять образец крови для определения гликемии, электролитов, креатинина, расчетного показателя скорости клубочковой фильтрации, общего сывороточного холестерина и холестерина липопротеидов высокой плотности;
— осмотр глазного дна на предмет наличия гипертензивной ретинопатии;
— организовать регистрацию электрокардиограммы в 12 отведениях.
22. Назначить антигипертензивное лечение пациентам младше 80 лет с гипертензией 1-й степени, у которых отмечаются следующие состояния:
— поражение органов-мишеней;
— диагностированная кардиоваскулярная патология;
— заболевание почек;
— диабет;
– 10-летний кардиоваскулярный риск ≥ 20 % (новая рекомендация 2011 года).
23. Предложить антигипертензивную терапию пациентам любого возраста с гипертензией 2-й степени (новая рекомендация 2011 года).
24. Лицам с гипертензией 1-й степени в возрасте до 40 лет, у которых нет поражения органов-мишеней, кардиоваскулярной и почечной патологии, диабета, рекомендуют пройти обследование у специалиста на предмет наличия вторичных причин гипертензии и более детальное обследование для оценки потенциального повреждения органов-мишеней. Это связано с тем, что при оценке 10-летнего кардиоваскулярного риска пожизненный риск развития сердечно-сосудистых событий у этих людей может быть недооценен (новая рекомендация 2011 года).
25. Для мониторинга ответа на антигипертензивную терапию препаратами или модификацию образа жизни следует использовать данные клинического измерения АД (новая рекомендация 2011 года).
26. Для оценки ответа на проводимое медикаментозное лечение или изменение образа жизни пациентам, у которых отмечается «эффект белого халата», в дополнение к клиническому измерению АД рекомендуют АМАД или ДМАД (новая рекомендация 2011 года).
27. Целевым уровнем АД для лиц в возрасте менее 80 лет, страдающих гипертензией и получающих лечение, является показатель < 140/90 мм рт.ст. (новая рекомендация 2011 года).
28. Целевым уровнем АД для лиц в возрасте 80 лет и старше, страдающих гипертензией и получающих лечение, является показатель < 150/90 мм рт.ст. (новая рекомендация 2011 года).
29. Когда для оценки эффективности лечения применяется АМАД или ДМАД (например, у пациентов с «эффектом белого халата» или у тех, кто предпочел мониторировать давление дома), средним целевым АД в обычное время бодрствования является:
— менее 135/85 мм рт.ст. у лиц в возрасте менее 80 лет;
— менее 145/85 мм рт.ст. у лиц в возрасте старше 80 лет (новая рекомендация 2011 года).
Рекомендации NICE по профилактике ожирения и кардиоваскулярной патологии смотрите в разделах «Ожирение» (рекомендации NICE 43, 2006) и «Профилактика кардиоваскулярных заболеваний на популяционном уровне» (рекомендации по общественному здравоохранению NICE 25, 2010).
30. Следует первоначально рекомендовать меры по модификации образа жизни, что также касается пациентов, которые проходят обследование и получают лечение.
31. Следует осведомиться о диете пациента и объеме его физических нагрузок, так как здоровая диета и регулярные физические нагрузки могут снижать АД. Предложите адекватные рекомендации или письменные, звуковые и видеоматериалы с целью способствовать изменению образа жизни.
32. Релаксационные методы лечения могут приводить к снижению АД. Пациенты могут соблюдать их в рамках проводимого лечения. Однако в настоящее время не рекомендуется рутинное применение этих методов на этапе первичной помощи.
33. Следует оценить количество потребляемого алкоголя и рекомендовать пациенту употреблять меньше, если он пьет много, так как эта мера способствует снижению АД.
34. Не поощрять чрезмерное употребление кофе и прочих богатых кофеином продуктов.
35. Рекомендуется стимулировать пациентов потреблять меньше натрия посредством уменьшения или замещения употребления пищевой соли, так как это может приводить к снижению АД.
36. Не предлагать пищевые добавки кальция, магния или калия в качестве средств, способных снизить АД.
37. Лучшие современные доказательства не свидетельствуют о том, что добавки, содержащие кальций, калий или магний, понижают АД.
38. Рекомендуйте курящим пациентам бросить курить и помогите им в этом.
39. Типичным подходом в исследованиях, в которых пациентов мотивировали изменить образ жизни или бросить курить, являлась работа в группах. Проинформируйте пациентов о местных инициативах, например об организациях (клубах), которые обеспечивают поддержку и благоприятствуют ведению здорового образа жизни.
40. По возможности рекомендуйте лечение препаратами, которые следует принимать 1 раз в день.
41. Назначайте соответствующие препараты с адекватной стоимостью.
42. Пациентам с изолированной систолической гипертензией (систолическое АД 160 мм рт.ст. или выше) рекомендуйте те же препараты, что и пациентам с повышенным систолическим и диастолическим АД.
43. Пациентам в возрасте 80 лет и старше назначайте те же антигипертензивные препараты, что и лицам в возрасте 55–80 лет, принимая во внимание любые сопутствующие заболевания (новая рекомендация 2011 года).
44. Предлагайте антигипертензивные препараты женщинам детородного возраста в соответствии с рекомендациями по ведению беременности и кормлению грудью при хронической гипертензии — раздел «Гипертензия при беременности» (клинические рекомендации NICE 107).
45. В качестве первоочередного антигипертензивного лечения пациентам в возрасте до 55 лет следует назначать ингибитор ангиотензинпревращающего фермента (ИАПФ) или недорогой блокатор рецепторов ангиотензина (БРА). Если назначенный ИАПФ не переносится (например, из-за кашля), рекомендуется перейти на недорогой БРА.
46. В лечении гипертензии не следует сочетать ИАПФ и БРА (новая рекомендация 2011 года).
47. Первым шагом в медикаментозном лечении пациентов в возрасте 55 лет и старше, а также пациентов африканского или карибского происхождения любого возраста является назначение препарата из группы БКК. Если он не подходит (например, из-за отеков или непереносимости либо при наличии признаков сердечной недостаточности или высокого риска ее развития), предложите тиазидоподобный диуретик (новая рекомендация 2011 года).
48. Если планируется назначение диуретиков или изменение режима терапии этими препаратами, следует предпочесть традиционным тиазидным диуретикам (гидрохлортиазид, бендрофлуметиазид) тиазидоподобные, такие как хлорталидон (12,5–25,0 мг один раз в день) или индапамид (1,5 мг медленного высвобождения или 2,5 мг 1 раз в день) (новая рекомендация 2011 года).
49. Пациентам, у которых на фоне лечения бендрофлуметиазидом или гидрохлортиазидом АД стабильно и хорошо контролируется, следует продолжать терапию (новая рекомендация 2011 года).
50. b-блокаторы не являются предпочтительными препаратами для лечения гипертензии. Однако их применение следует рассматривать у молодых людей, в частности:
— при непереносимости или наличии противопоказаний к ИАПФ и БРА, или
— у женщин детородного возраста, или
— у лиц с признаками повышенной симпатической активности.
51. Если инициирована терапия b-блокатором и требуется второй препарат, то тиазидоподобному диуретику следует предпочесть БКК, с тем чтобы снизить риск развития диабета.
52. Если первоочередное лечение не позволяет добиться контроля АД, перейдите ко второму шагу и назначьте БКК в сочетании либо с ИАПФ, либо с БРА (выбирайте недорогой БРА) (новая рекомендация 2011 года).
53. Если БКК не подходит в качестве средства второго шага лечения, например, из-за отеков или непереносимости, или если имеется сердечная недостаточность или высокий риск ее развития, предложите тиазидоподобный диуретик (новая рекомендация 2011 года).
54. У пациентов африканского и карибского происхождения БРА следует предпочитать ИАПФ и сочетать его с БКК (новая рекомендация 2011 года).
55. Прежде чем переходить к 3-му шагу лечения, убедитесь, что терапия второго шага является оптимальной и принимается в наилучших переносимых дозах (новая рекомендация 2011 года).
56. Если необходимо лечение тремя препаратами, то следует использовать комбинацию ИАПФ или БРА, БКК и тиазидоподобного диуретика.
57. В случае когда данные клинического измерения АД превышают 140/90 мм рт.ст. после лечения оптимальными и наилучшим образом переносимыми дозами ИАПФ или БРА в сочетании с БКК и диуретиком, следует рассматривать гипертензию как резистентную и решать вопрос о назначении четвертого препарата и/или консультироваться с экспертом (новая рекомендация 2011 года).
58. Для лечения резистентной гипертензии (шаг 4):
— подумать о назначении дополнительной терапии диуретиком — спиронолактоном в низкой дозе (25 мг 1 раз в день), если уровень калия в крови 4,5 ммоль/л или ниже. С особой осторожностью назначают лицам со сниженной расчетной скоростью клубочковой фильтрации, так как у них повышен риск развития гиперкалиемии.
— подумать о повышении дозы тиазидоподобных диуретиков, если уровень калия крови превышает 4,5 ммоль/л (новая рекомендация 2011 года).
59. При назначении последующей терапии резистентной гипертензии диуретиком (шаг 4) следует мониторировать уровень натрия и калия в крови, а также почечную функцию не реже чем раз в месяц и затем повторять по потребности (новая рекомендация 2011 года).
60. Если дальнейшая терапия резистентной гипертензии диуретиком (шаг 4) непереносима, противопоказана или неэффективна, следует думать о назначении a- или b-блокатора (новая рекомендация 2011 года).
61. Если АД остается неконтролируемым на фоне оптимальной терапии четырьмя препаратами в максимально переносимых дозах, то следует обратиться к эксперту, если это еще не было сделано (новая рекомендация 2011 года).
62. Обеспечьте пациентов адекватными рекомендациями и материалами о пользе препаратов и нежелательных побочных эффектах, которые могут иметь место, чтобы помочь им сделать осознанный информированный выбор.
63. Люди по-разному относятся к гипертензии, а также к опыту лечения. Информирование пациента об организациях (клубах, собраниях), которые проводят информационные форумы с целью поделиться мнениями и информацией, может быть полезным.
64. Ежегодно пересматривайте результаты проводимого лечения, оценивая АД, обеспечивая пациентов поддержкой, обсуждая их образ жизни, симптомы и препараты.
65. Так как доказательные данные о вмешательствах, направленных на повышение приверженности к лечению, неубедительны, следует принимать меры, направленные на преодоление практических проблем, связанных с плохой приверженностью к лечению, когда в этом возникает необходимость. Цель вмешательства должна соответствовать потребности. Эти меры могут включать:
— запись пациентом данных о приеме препарата;
— поощрение пациентов следить за своим состоянием;
— упрощение режима дозирования препаратов;
— использование альтернативных система упаковки с несколькими отделами («мультикомпартментные») (эта рекомендация взята из раздела «Приверженность к препаратам», клиническая рекомендация NICE 76) (новая рекомендация 2011 года).
5.4. Ключевые рекомендации для будущих исследований
Следует определить:
1. Какие автоматические измерители АД подходят пациентам с гипертензией и фибрилляцией предсердий?
2. Какой метод оценки пожизненного риска сердечно-сосудистых событий и влияния терапевтических интервенций является наиболее точным у лиц в возрасте младше 40 лет, страдающих гипертензией?
3. Каковы адекватные пороговые показатели для интервенций у лиц младше 40 лет, страдающих гипертензией?
4. Улучшает ли неофисное измерение АД (АМАД или ДМАД) ответ на лечение у взрослых с первичной гипертензией?
5. Каково оптимальное систолическое АД у лиц с леченной гипертензией?
6. Какое лечение (диуретик или другие препараты 4-го шага терапии) является наиболее клинически и экономически эффективным у взрослых лиц с гипертензией?
Перевод Константина КреМца