Журнал «Здоровье ребенка» 5 (32) 2011
Вернуться к номеру
Эффективность Лексина в лечении бактериальных осложнений респираторной инфекции у детей
Авторы: Нагорная Н.В., Бордюгова Е.В., Дубовая А.В. Донецкий национальный медицинский университет им. М. Горького Ларионова Л.И., Грушкина Н.В., Жмуркина Н.П., Нижниковская В.В., Романенко Н.И. Городская больница № 1 г. Мариуполя Паскаль С.В. Городская больница № 2 г. Мариуполя Гугуева Л.И. Городская больница № 4 г. Мариуполя Калиш Н.А., Королева Т.А., Бурыкин А.Ю. Городская больница № 9 г. Мариуполя
Рубрики: Педиатрия/Неонатология
Версия для печати
В работе изучена эффективность и безопасность цефалоспорина первого поколения Лексин у 440 детей (234 мальчика и 206 девочек) в возрасте от 3 мес. до 18 лет с бактериальными осложнениями ОРИ (острый бронхит, острый тонзиллит или обострение хронического, острый синусит, острый гнойный средний отит, острый миокардит). Пациенты принимали препарат в виде суспензии в дозе 25 мг/кг/сутки внутрь 3 раза в день после еды в течение 7–10 дней в зависимости от вида патологического процесса и индивидуальных особенностей течения. Результаты проведенного курса лечения Лексином детей с бактериальными осложнениями ОРИ доказали его высокую эффективность: выздоровление и улучшение самочувствия и состояния констатировано у 97,3 % обследованных. Документирована хорошая переносимость и безопасность препарата: побочные эффекты (аллергическая сыпь, диарея) отмечены у 1,1 % обследованных и исчезли после отмены препарата. Лексин рекомендуется для использования в лечении бактериальных инфекций респираторного тракта у детей.
Лексин, респираторная инфекция, бактериальные осложнения.
Для того чтобы утверждать, помогает ли лекарство, надо для начала хотя бы его назначить.
Восточная мудрость
Заболевания органов дыхания — наиболее частая патология у детей, при этом до 3-летнего возраста чаще наблюдаются острые респираторные инфекции (ОРИ), распространенность которых составляет ежегодно до 4000 случаев на 1000 детей [2]. Несмотря на многообразие современных лекарственных средств, Европейское региональное бюро ВОЗ отмечает, что из общего числа умирающих ежегодно детей в возрасте до 5 лет около 20 % погибают от острых респираторных инфекций и обусловленных ими респираторных осложнений [8], наиболее частые из которых представлены ниже.
Наиболее частые осложнения инфекции верхних дыхательных путей (В.К. Таточенко, 2009)
Местные:
— острый средний отит;
— острый синусит;
— ангина;
— паратонзиллит;
— парафарингит;
— абсцесс (паратонзиллярный, тонзиллярный, парафарингеальный, заглоточный);
— острый лимфаденит;
— шейный некротический фасциит;
— спонтанное тонзиллярное кровотечение.
Общие:
— очаговый нефрит;
— аппендицит;
— тромбофлебит яремной вены;
— эндокардит;
— миокардит;
— перикардит;
— медиастинит;
— вульвовагинит у девочек.
Отдаленные:
— ревматизм;
— острый гломерулонефрит;
— ревматоидный полиартрит;
— геморрагический васкулит;
— IgA-нефропатия;
— пурпура Шенляйна — Геноха.
Одним из местных осложнений ОРИ (до 70 % у детей в возрасте до 5 лет) является острый средний отит [1, 2], при этом внутричерепные его осложнения встречаются в 15 раз чаще, чем риногенные [13]. В настоящее время, согласно многоцентровым международным исследованиям, проведенным в США, Европе и Японии, самым распространенным возбудителем острого среднего отита назван Streptococcuspneumonia, на втором месте — Haemophilusinfluenzaе, далее — Moraxellacatarrhalis, менее 10 % составляют стрептококки группы A и Staphylococcusaureus [16].
Острый синусит осложняет течение ОРИ у 5–10 % заболевших детей [2, 8]. Бактерии, его вызывающие, — представители обычной микрофлоры полости носа и носоглотки, попадающие при определенных условиях в околоносовые синусы. Главную роль в развитии бактериального процесса играют Streptococcus pneumonia, Haemophilus influenzaе и Moraxella catarrhalis (50–70 %) [15].
Наиболее частым возбудителем паратонзиллита и парафарингита является b-гемолитический стрептококк группы А (Streptococcus pyogenes) [13], абсцессов — Streptococcus pyogenes, Staphylococcus aureus, Peptostreptococcus spp., Fusobacterium spp. [16].
Одним из общих осложнений ОРИ является воспалительное поражение оболочек сердца. Доказано, что фактором риска его развития является хронический тонзиллит, прежде всего у детей с дисплазией соединительной ткани. Так, по данным А.П. Волосовца с соавт. [5, 6], у 3–6 % больных с пролапсом митрального клапана (ПМК) развивается эндокардит, при этом значительно чаще у детей с ПМК III степени, с регургитацией и утолщением створок митрального клапана. При наличии бактериемии и турбулентного движения крови во время ее регургитации возбудитель оседает на измененных створках клапанов сердца с последующим классическим воспалением и образованием бактериальных вегетаций. Наряду с эндокардитом возможно развитие миокардита или ревматической лихорадки [6, 7]. Неслучайно одним из профилактических мероприятий перед проведением ребенку с пролапсом митрального клапана тонзиллэктомии и аденоидэктомии, стоматологических вмешательств, бронхоскопии, хирургического лечения абсцессов, флегмон и др. является введение антибиотика [4].
Согласно результатам бактериологического исследования отделяемого с поверхности миндалин и из носовых ходов у детей с обострением хронического тонзиллита, проведенного под руководством проф. Н.В. Нагорной [10], у 88,2 % обследованных выявлены различные ассоциации микроорганизмов (наиболее часто Streptococcus pneumonіae, Staphylococcus aureus, Нaemophіlіus influenzaе), в то время как монокультуры (Streptococcus pneumonіae, Staphylococcus aureus) — только у 11,8 %.
Доказано, что констатация бактериального осложнения является показанием для назначения антибиотикотерапии [2], успех которой определяет правильный выбор стартового препарата. Идеальным будет при его назначении учет результатов бактериологического исследования, включающего идентификацию возбудителя и оценку его чувствительности к антибактериальному препарату [14]. При невозможности реализации указанного эмпирический выбор антибиотика должен быть основан на наиболее вероятных возбудителях заболевания, спектре действия выбранного препарата, возрасте и соматическом статусе больного, проводимом ранее лечении, степени тяжести клинических проявлений [15]. Так, согласно приказу МЗ Украины № 18 от 13.01.05 г. «Про утверждение протоколов оказания медицинской помощи детскому населению по специальности «Детская пульмонология» [11], показаниями для назначения антибиотиков при остром бронхите являются:
— возраст ребенка до 6 месяцев;
— тяжелое течение бронхита (нейротоксикоз и др.);
— наличие отягощенного преморбидного фона (родовая травма, недоношенность, гипотрофия и др.);
— наличие активных хронических очагов инфекции (тонзиллит, отит и др.);
— подозрение на присоединение бактериальной инфекции:
- лихорадка с температурой тела выше 39 °С;
- вялость, отказ от еды;
- выраженные симптомы интоксикации;
- одышка;
- асимметрия хрипов;
- лейкоцитоз, повышенная СОЭ.
Предпочтительно назначение антибиотиков цефалоспоринового ряда (цефалексин, цефадроксил, цефазолин, цефаклор, цефотаксим, цефтриаксон).
Согласно приказу МЗ Украины № 181 от 21.04.05 г. «Про утверждение протоколов оказания медицинской помощи детям по специальности «Детская отоларингология» [12], препаратами стартовой антибактериальной терапии острого среднего отита и острого синусита являются полусинтетические пенициллины, защищенные клавулановой кислотой, и цефалоспорины.
Немаловажными для педиатрической практики являются хорошая переносимость препарата, незначительная частота побочных явлений, простота и удобство дозирования, наличие различных форм и путей введения [2]. Согласно данным клинико-микробиологических исследований, имеющейся инструкции и собственному опыту, этим требованиям отвечает антибиотик Лексин, который относится к цефалоспоринам первого поколения. Лексин активен в отношении Streptococcus pneumonіae, Streptococcus pyogenes, Streptococcus viridans, Staphylococcus aureus, Нaemophіlіus influenzae, Escherichia coli, Proteus mirabilis, Klebsiella spp. [9]. Препарат стабилен в кислой среде, практически полностью всасывается в кишечнике, выводится с мочой в неизмененном состоянии. При достижении терапевтических концентраций в органах, тканях и жидкостях организма только 10 % цефалексина связывается с белками плазмы крови [3].
Целью настоящего исследования явилось изучение клинической эффективности и безопасности препарата Лексин в лечении бактериальных осложнений респираторной инфекции у детей.
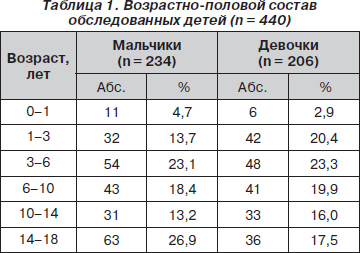
Объектом исследования стали 440 детей (234 мальчика и 206 девочек) в возрасте от 3 мес. до 18 лет с бактериальными осложнениями ОРИ. Пациенты находились под наблюдением и получали амбулаторно лечение в детских поликлиниках городских больниц № 1, 2, 4 и 9 г. Мариуполя Донецкой области. Возрастно-половой состав обследованных представлен в табл. 1.
Комплекс обследования включал сбор и анализ жалоб, объективный осмотр, общий анализ крови и микробиологическое исследование отделяемого с поверхности миндалин и из носовых ходов (исходно и через 3 дня после завершения курса антибиотика). Участковый педиатр ежедневно контролировал динамику жалоб и симптомов заболевания, переносимость Лексина и наличие его возможных побочных эффектов с заполнением специально разработанной карты наблюдения.
Виды наиболее частых бактериальных осложнений ОРИ и их частота у пациентов представлены в табл. 2. Дети принимали Лексин в виде суспензии в дозе 25 мг/кг/сутки внутрь 3 раза в день после еды [4]. Продолжительность курса лечения антибиотиком составляла, согласно соответствующим приказам МЗ Украины, от 7 до 10 дней в зависимости от вида патологического процесса и особенностей течения заболевания [11].
Как свидетельствуют данные табл. 2, наиболее частым осложнением ОРИ у обследованных детей был острый бронхит (287 чел., 70,3 %), вторым по частоте — острый тонзиллит или обострение хронического тонзиллита (59 чел., 14,5 %), третьим — острый синусит (25 чел., 6,1 %).
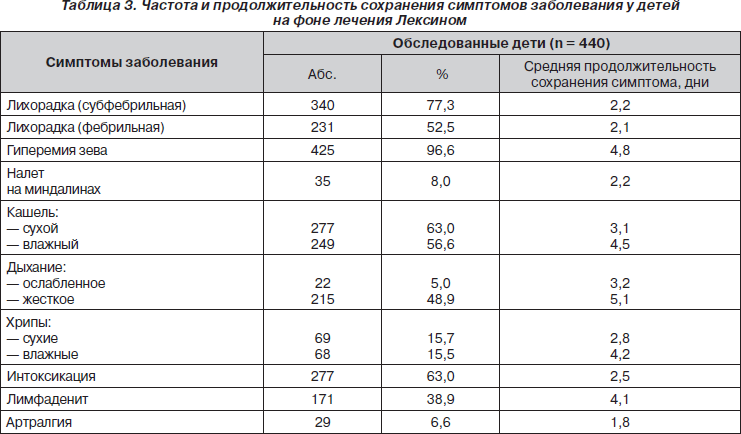
Сведения о наличии и продолжительности сохранения симптомов на фоне лечения Лексином представлены в табл. 3.
На третьи сутки лечения Лексином положительная динамика самочувствия и клинических симптомов отмечена у 103 (23,4 %) пациентов, на пятые сутки — у 290 (65,9 %) детей, на шестые сутки — у 434 (98,6 %) больных.
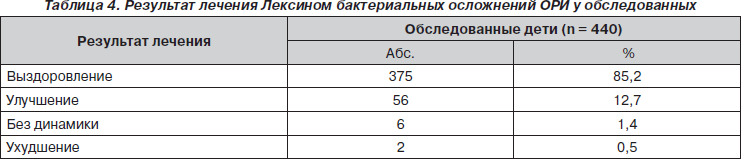
Сведения о результатах лечения Лексином представлены в табл. 4.
Как явствует из табл. 4, положительные результаты после курса лечения Лексином констатированы у 431 (97,9 %) чел., при этом выздоровление — у 375 (85,2 %), улучшение — у 56 (12,7 %) чел. Отсутствие эффекта в отношении самочувствия и состояния 6 (1,4 %) пациентов с сопутствующими хроническими заболеваниями верхних дыхательных путей (хронический тонзиллит, синусит, ринит) на третьи сутки лечения Лексином явилось основанием для его замены антибиотиком другой группы и проведения обследования с целью исключения персистирующей внутриклеточной инфекции. У 2 (0,7 %) больных, получавших Лексин, наблюдалось ухудшение состояния: у 1 пациента с острым тонзиллитом на второй день приема препарата появились клинико-лабораторные проявления ацетонемии, у 1 ребенка с острым бронхитом на третий день — пневмония. Побочные явления Лексина появились у 5 (1,1 %) пациентов на третьи сутки приема препарата: у 2 чел. с атопическим дерматитом в анамнезе — крапивница, у 3 (0,7 %) чел. — диарейный синдром, исчезнувший после отмены препарата.
Выводы
1. Результаты проведенного курса лечения Лексином бактериальных осложнений ОРИ у детей свидетельствуют о его высокой эффективности: выздоровление и улучшение самочувствия и состояния констатировано у 97,3 % обследованных.
2. Документирована хорошая переносимость и безопасность Лексина: побочные эффекты (аллергическая сыпь, диарея) отмечены у 1,1 % обследованных и исчезли после отмены препарата.
3. Лексин рекомендуется для использования в лечении бактериальных инфекций респираторного тракта у детей.
1. Баранов А.А., Богомильский М.Р., Волков И.К., Геппе Н.А. и др. Практические рекомендации по применению антибиотиков у детей в амбулаторной практике // Здоровье Украины. — 2008. — № 10. — С. 21-24.
2. Волосовец А.П., Юлиш Е.И. Рациональная антибиотикотерапия респираторных заболеваний у детей. — Донецк: Регина, 2005. — 389 с.
3. Волосовец А.П., Кривопустов С.П. Цефалоспорины в практике современной педиатрии. — Х.: Прапор, 2007. — 184 с.
4. Волосовець Т.М., Волосовець О.П. Загальноклінічні та стоматологічні аспекти профілактики інфекційного ендокардиту // Новини стоматології. — 2002. — № 3. — С. 15-19.
5. Волосовець О.П., Кривопустов С.П. Актуальні питання профілактики ускладнень у дітей з ПМК // Укр. мед. часопис. — 1999. — № 3. — С. 53-55.
6. Волосовець О.П., Кривопустов С.П., Кузьменко А.Я., Марценюк Ю.О. Пролапс мітрального клапана у дітей: раціональні підходи до спостереження // Мистецтво лікування. — 2005. — № 1. — С. 34-39.
7. Лікування та профілактика ускладнень при окремих варіантах дисплазії сполучної тканини у підлітків / Богмат Л.Ф., Лебець І.С., Ахназарянц Е.Л. та ін. // Патологія сполучної тканини — основа формування хронічних захворювань у дітей і підлітків. Матеріали науково-практичної конференції (Харків, 20–21 жовтня 2004 р.). — Харків, 2004. — С. 18-23.
8. Майданник В.Г. Клинические рекомендации по диагностике, лечению и профилактике заболеваний верхних дыхательных путей у детей. — К.: Аспект-Поліграф, 2003. — 177 с.
9. Марушко Ю.В., Лісоченко О.О. Дослідження ефективності застосування препарату Лексин в педіатричній практиці // Современная педиатрия. — 2009. — № 5 (27). — С. 114-118.
10. Нагорная Н.В., Бордюгова Е.В., Карташова О.С., Айдарова К.Ф. Особенности микрофлоры зева и пути ее коррекции при обострении хронического тонзиллита у детей с соединительнотканной дисплазией сердца // Современная педиатрия. — 2005. — № 4. — C. 61-63.
11. Приказ МЗ Украины № 18 от 13.01.05 г. «Об утверждении протоколов оказания медицинской помощи детскому населению по специальности «Детская пульмонология».
12. Приказ МЗ Украины № 181 от 21.04.05 г. «Про утверждение протоколов оказания медицинской помощи детям по специальности «Детская отоларинго- логия».
13. Слепцов В.П., Викторов А.П. Антибактериальные препараты в практической медицине. — Симферополь: Симферопольская городская типография, 2007. — 356 с.
14. Страчунский Л.С., Богомольский А.Н. Антибактериальная терапия острого среднего отита у детей // Детский доктор. — 2000. — № 2. — С. 32-33.
15. Таточенко В.К. Современная антибиотикотерапия в амбулаторной педиатрической практике // Фарматека. — 2009. — № 14. — С. 29-35.
16. Харламова Ф.С., Легкова Т.П., Фельлфикс Л.И. и др. Совершенствование антибактериальной терапии ОРВИ с бактериальными осложнениями у детей // Современная педиатрия. — 2009. —№ 2 (24). — С. 76.
17. Faden H. The microbiological and immynologic basis for recurrent otitis media in children // European Journal of Pediatrics. — 2001. — Vol. 160. — Р.407-413.