Журнал «Здоровье ребенка» 5 (32) 2011
Вернуться к номеру
Результати імунологічних і алергологічних обстежень хворих на бронхіальну астму підлітків
Авторы: Шахова О.О. Кафедра педіатрії та дитячих інфекційних хвороб Буковинського державного медичного університету, м. Чернівці
Рубрики: Педиатрия/Неонатология
Версия для печати
У роботі проведено аналіз імунологічних і алергологічних особливостей перебігу бронхіальної астми на підставі комплексного алергологічного й імунологічного досліджень 103 підлітків, у 91 з яких визначали шкірну гіперчутливість до небактеріальних алергенів. Показано тісну асоціацію між клінічною вираженістю симптомів бронхіальної астми та шкірними прик-тестами. Оцінено кореляційний зв’язок між позитивними результатами прик-тестів зі стандартними небактеріальними алергенами з клінічними характеристиками перебігу бронхіальної астми та з умістом у сироватці крові інтерлейкіну-5 в обстежених дітей.
Бронхіальна астма, підлітки, шкірна гіперчутливість, цитокіни.
Вступ
Сучасний рівень знань у галузі дитячої алергології дозволяє своєчасно та обґрунтовано виявляти бронхіальну астму (БА), верифікувати тяжкість і контрольованість її перебігу та відповідно до цього складати план базисної протизапальної терапії. Разом із тим досить складно виявляти інтермітуючий і легкий персистуючий перебіг захворювання, встановлювати наявність гіперчутливості та прихованого алергічного запалення дихальних шляхів у хворих у стані клінічного благополуччя [1]. Особливо актуальним це завдання видається у хворих підліткового віку, оскільки на тлі гормональних перебудов БА має прихований перебіг із частими періодами ремісії [2].
Бронхіальній астмі підліткового віку притаманні стерта клінічна картина на тлі вираженого зменшення синтезу імуноглобуліну класу E (IgE), внаслідок чого від 30 до 70 % дітей визначають значне покращення симптомів або їх зникнення [3]. Типовими для цього віку є переважання нічного приступоподібного кашлю як еквівалента загострення захворювання, а також добра відповідь на симптоматичні бронходилататори, що в періоді стійкої й тривалої ремісії створює картину удаваного клінічного благополуччя. Для лікарів важливо пам’ятати, що при зникненні клінічних симптомів БА функція зовнішнього дихання залишається зміненою, зберігаються кашель, гіперчутливість бронхів до провокуючих чинників, атопічна реактивність організму [4].
Перебільшити значення своєчасної діагностики прихованого перебігу захворювання та верифікації тяжкості і вираженості запального процесу в бронхах у хворих на БА юнаків важко, особливо з огляду на вимоги допризовної експертизи [5]. Разом із тим питання клініко-алергологічних особливостей перебігу астми в підлітків, у тому числі залежно від статі, залишаються дискутабельними.
Мета роботи. На підставі комплексного обстеження підлітків, хворих на БА, встановити імунологічні й алергологічні особливості перебігу захворювання для оптимізації його діагностики та покращання результатів лікування.
Матеріали і методи
Для досягнення мети роботи методом простої випадкової вибірки на базі пульмоалергологічного відділення ОДКЛ м. Чернівці з дотриманням вимог біоетики обстежено 103 дитини підліткового віку, які хворіють на БА та надійшли до стаціонару з приводу нападів захворювання або для проведення медичного переосвідчення.
Хлопчиків серед обстежених було 76,7 %, що відображало особливості потоків стаціонарних хворих, які у підлітковому віці формуються за участі направлень з військкоматів. Середній вік обстежених дітей становив 14,3 ± 0,2 року (95% довірчий інтервал (ДІ) 13,9–14,7). У сільській місцевості проживало 53,4 % пацієнтів. Змішану форму захворювання встановлено в 42,7 %, атопічну — у 57,3 %. Перебіг захворювання розподілявся таким чином: інтермітуючий перебіг — у 14,6 % хворих, персистуючий легкий — у 10,7 %, середньотяжкий — у 38,8 % і тяжкий — у 35,9 % спостережень.
Усім дітям проведене комплексне обстеження, що включало загальноклінічне, рентгенологічне, алергологічне, імунологічне І–ІІ рівнів дослідження; oтримані результати аналізувалися за допомогою варіаційної статистики та з позицій клінічної епідеміології за допомогою методу «дослід — контроль». Визначення в сироватці крові вмісту загального IgE (реактиви ООО «Хема-Медика», Росія), а також концентрації у сироватці крові ІЛ-4, ІЛ-5 та ІЛ-8 (реагенти ЗАО «Вектор-Бест», Росія та компанії Diaclone, Франція) методом імуноферментного аналізу (ІФА) здійснювали у біохімічній лабораторії кафедри внутрішньої медицини, клінічної фармакології та професійних хвороб Буковинського державного медичного університету (м. Чернівці). Шкірну чутливість негайного типу до побутових, епідермальних та пилкових алергенів визначали методом скарифікаційних проб або прик-тестів (стандартні алергени МП «Імунолог», м. Вінниця). Через 15 хвилин вимірювали середню величину папули за відповідними довгими осями та перпендикулярами до них. Атопія визначалася як позитивний шкірний тест до одного чи декількох алергенів згідно з інструкцією виробника та рекомендаціями [6].
Результати дослідження та їх обговорення
У проведеному дослідженні встановлено, що обстежені хлопці відзначали дещо гірший ступінь контролю БА порівняно з дівчатами-однолітками при опитуванні за АСТ-тестом [7], середні результати якого у першому випадку становили 17,9 ± 0,5 бала, у другому — 16,4 ± 0,7 бала (р > 0,05). Потреба у користуванні ситуаційною бронхорозширювальною терапією у хлопців виникала рідше (3,5 ± 0,1 бала), ніж у дівчат-підлітків (3,0 ± 0,2 бала, р < 0,05). Кращою виявилася у хлопців оцінка контролю БА і за питальником GINA (8,5 ± 0,2 проти 9,0 ± 0,3 бала, р = 0,05). За констеляцією АСТ-тесту ризик досягнення контролю (і 16 балів) у хлопців зростав більше ніж у 2,5 раза: показник співвідношення шансів сягав 2,8 (95% ДІ 1,1–7,1), а за питальником GINA (контроль і 6 балів) — 5,8 (95% ДІ 0,7–46,6).
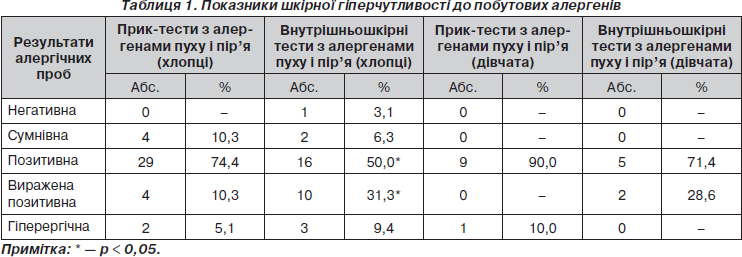
Шкірну гіперчутливість до небактеріальних алергенів визначали у 91 підлітка (88,3 %), серед яких хлопці становили 78,0 %, а дівчата — 22,0 % спостережень. Зокрема, прик-тести проведені 56 хворим (61,5 %) — 42 хлопцям (46,15 %) і 14 дівчатам (15,4 %); внутрішньошкірні алергопроби — 35 дітям (38,4 %), серед яких частка хлопців і дівчат становила 32 та 6,5 % відповідно.
Результати вивчення шкірної гіперчутливості в обстежених підлітків наведені в табл. 1.
Майже аналогічні закономірності виявлені й за результатами вивчення шкірної гіперчутливості хлопців до алергенів домашнього пилу, епідермальних (шерсть котів і собак) та пилкових алергенів. Проте у хлопців вірогідно частіше спостерігалися позитивні (54,7 проти 26,0 %) та сумнівні реакції прик-тестів із пилковими алергенами (23,8 та 7,1 % відповідно, р < 0,05). Різко позитивні відповіді на алергени домашнього пилу частіше виявлялись у хлопців при внутрішньошкірному введенні алергену (26,2 %) проти прик-тестів (11,9 %, р < 0,05), а для позитивних реакцій закономірність була зворотною (35,7 проти 73,8 %, р < 0,05). Для епідермальних алергенів виявлено 2,4 % виражено позитивних відповідей при алерготесті уколом та 7,1 % (р < 0,05) — при внутрішньошкірному тесті. Отже, внутрішньошкірні алерготести частіше супроводжуються позитивними результатами, особливо у хлопців, в яких ці проби майже вдвічі рідше супроводжуються сумнівними відповідями, що свідчить про їх кращу специфічність порівняно з прик-тестами [8]. У дівчат вірогідно частіше у пробах із пилковими алергенами відзначено позитивні шкірні реакції при використанні прик-тестів, а за епідермальними алергенами відмінностей не було.
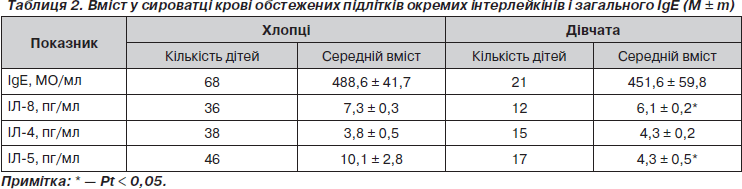
Нами встановлені відмінності за вмістом загального IgE, а також інтерлейкіновим статусом в обстежених дітей (табл. 2).
Виявлені статеві особливості синтезу хемокінів та загального IgЕ свідчать про більш виражене алергічне запалення та вищий рівень сенсибілізації хлопців підліткового віку порівняно з дівчатами, що збігалося з даними літератури [9].
Проведені імунологічні дослідження підтвердили гендерні відмінності, що полягали в активації процесів киснезалежного метаболізму нейтрофільних гранулоцитів крові за даними тесту з нітросинім тетразолієм. Зокрема, індекс стимуляції (ІС) нейтрофілів у хлопців сягав 1,7 ± 0,07 ум.од., у дівчат — 1,4 ± 0,09 ум.од. (Рt < 0,05), резерв киснезалежної мікробіцидності нейтрофілів периферичної крові у середньому сягав 11,4 ± 0,9 та 7,0 ± 1,6 % відповідно (Рt < 0,05).
Дослідженнями останніх років показано тісну асоціацію між клінічною вираженістю симптомів БА та шкірними прик-тестами в дітей [10]. Аналогічні особливості встановлені в нашому дослідженні. Зокрема показано, що позитивні результати прик-тестів зі стандартними небактеріальними алергенами статистично вірогідно корелювали з клінічними характеристиками перебігу БА в обстежених дітей, а саме: позитивний середньої сили вірогідний кореляційний зв’язок (r = 0,4; р < 0,05), встановлений між результатами прик-тестів з алергенами домашнього пилу та вказівками на алергічну патологію в сімейному анамнезі (що підкреслювало його роль в успадкуванні атопічної реактивності [11]), а також кратністю госпіталізацій внаслідок загострення бронхіальної астми (r = 0,4; р < 0,05) та тривалістю захворювання (r = 0,4; р < 0,05). Тяжкість захворювання корелювала з однаковою силою та статистичною вірогідністю з результатами прик-тестів та внутрішньошкірних алергопроб із алергенами домашнього пилу (r = 0,4; р < 0,05).
Позитивні результати прик-тестів із епідермальними алергенами шерсті тварин (котів, собак) асоціювали з наявністю тютюнопаління в родинах (r = 0,5; р < 0,05), утриманням домашніх тварин у квартирах (r = 0,5; р < 0,05). Наявність у помешканнях плісняви асоціювала зі шкірною гіперчутливістю до алергенів пуху і пір’я (r = 0,5; р < 0,05) та домашнього пилу (r = 0,7; р < 0,05).
Алергопроби зі стандартними алергенами берези міцно і вірогідно асоціювали з кратністю загострень захворювання (r = 0,84; р < 0,05) та мали зворотний зв’язок із кількістю отриманих профщеплень від керованих інфекцій (r = –0,84; р < 0,05), що доводило доцільність імунізації пацієнтів із БА [12].
Результати прик-тестів із алергенами кульбаби асоціювали з погіршенням контролю захворювання за даними АСТ-тесту, насамперед, за частотою нічних симптомів (r = –0,96; р < 0,05) та необхідністю в користуванні швидкодіючими b2-агоністами (r = –0,9; р < 0,05). Скарги на відчуття стиснення у грудях мали кореляційний зв’язок із гіперчутливістю шкіри до алергенів домашнього пилу, пуху, пір’я, шерсті котів (у межах r = 0,5–0,7; р < 0,05). Водночас приблизно аналогічну кореляцію відзначено між результатами наведених внутрішньошкірних алергопроб та вмістом у сироватці крові загального IgE (r = 0,5; р < 0,05).
В обстежених хлопців показники киснезалежного метаболізму нейтрофілів крові мали кореляційні взаємозв’язки з результатами прик-тестів із побутовими алергенами пуху та пір’я (r = 0,5; р < 0,05), результатами внутрішньошкірних проб із домашнім пилом та епідермальними алергенами шерсті тварин (r = 0,5; р < 0,05).
Позитивні результати прик-тестів із небактеріальними алергенами, у свою чергу, статистично вірогідно корелювали з умістом у сироватці крові ІЛ-5 (для різних алергенів у межах r = –0,5–0,8; р < 0,05) та ІЛ-8 (r = –0,8; р < 0,05), що могло пояснюватися значенням інших провокувальних чинників (зокрема, інфекційних), а також досягненням ремісії завдяки амбулаторному лікуванню [13].
Висновки
1. Між клінічною вираженістю симптомів БА та шкірними прик-тестами в підлітків, які страждають від бронхіальної астми, існує тісний кореляційний зв’язок.
2. Внутрішньошкірні алерготести частіше супроводжуються позитивними результатами у хлопців порівняно з дівчатами, причому ці проби майже вдвічі рідше супроводжуються сумнівними відповідями щодо прик-тестів.
3. У хлопців-підлітків визначаються вірогідно кращі шанси досягнення ремісії бронхіальної астми при опитуванні за АСТ-тестом.
4. У хлопців-підлітків статистично вищий вміст у сироватці крові ІЛ-8, ІЛ-5, а також активація киснезалежного метаболізму нейтрофілів крові свідчать про неповну ремісію та підкреслюють роль інших (зокрема, інфекційних) провокувальних чинників.
1. Mochizuki Н. Relationship between bronchial hyperreactivity and asthma remission during adolescence / H. Mochizuki, R. Muramatsu, S. Hagiwara et al. // Ann. of Allergy, Asthma & Immunol. — 2009. — Vol. 103. — Is. 3. — P. 201-205.
2. Скороходкина О.В. Особенности диагностики бронхиальной астмы легкого течения в подростковом возрасте / О.В. Скороходкина, А.В. Лунцов // Российский аллергологический журнал. — 2007. — № 3. — прил. 1. — С. 87-88.
3. Лунцов А.В. Бронхиальная астма у подростков и юношей призывного возраста: алгоритм диагностики: Автореф. дис… канд. мед. наук. — Москва, 2008. — 24 с.
4. Речкина Е.А. Современные подходы к диагностике и лечению бронхиальной астмы у подростков // Здоров’я України. — 2008. — № 16/1. — С. 60-62.
5. Лазебник Л.Б. Медицинское освидетельствование подростков и призывников с бронхиальной астмой: Методические рекомендации. — Москва, 2003. — № 5. — 14 с.
6. Santamaria F. Asthma, atopy, and airway inflammation in obese children / F. Santamaria, S. Montella, S. Stefano et al. // J. Allergy Clin. Immun. — 2007. — Vol. 120(4). — P. 965-967.
7. Белевский А.С. Оценка уровня контроля БА с помощью АСТ-теста. Атмосфера / А.С. Белевский, Н.П. Княжеская, Ю.К. Новиков // Пульмонология и аллергология. — 2007. — № 1. — С. 43-47.
8. Зайков С.В. Специфічна діагностика алергічних захворювань за допомогою різних модифікацій шкірних проб з алергенами / С.В. Зайков, В.Б. Русанова, Я.М. Кулик та співавт. // Астма та алергія. — 2002. — № 2. — С. 24-27.
9. Gnanasekaran S. Ambient air pollution from the leather tanneries in Vellore district in reference to the Asthma / S. Gnanasekaran, K. Subramani, A. Thaminum Ansari // J. Chem. Pharm. Res. — 2010. — Vol. 2(5). — P. 153-160.
10. Gudrun Weinmayr. Atopic Sensitization and the International Variation of Asthma Symptom Prevalence in Children / W. Gudrun, K.S. Weiland, B. Bjцrkstйn et al. // Am. Jour. of Respir. and Critical Care Med. — 2007. — Vol. 176. — P. 565-574.
11. Koh Y.Y. Bronchial Hyperresponsiveness in Adolescents With Long-term Asthma Remission Importance of a Family History of Bronchial Hyperresponsiveness / Young Yull Koh, Eun Kyeong Kang, Hee Kang et al. // Chest. — 2003. — Vol. 124. — P. 819-825.
12. Малахов А.Б. Вакцинация в профилактике обострений бронхиальной астмы у детей и подростков / А.Б. Малахов, Н.Ю. Снегирева, М.А. Малахова-Капанадзе // Вакцинация. Новости вакцинопрофилактики. — 2004. — № 2(32). — С. 11-14.
13. Noma. Functional interleukin-5 activity in peripheral blood mononuclear cells from adolescents with mite antigen asthma in remission / Noma, Hayashi, Kawano et al. // Clinical Experimental Allergy. — 1999. — Vol. 29. — P. 780-785.