Журнал «Травма» Том 13, №1, 2012
Вернуться к номеру
Возможности наружного чрескостного остеосинтеза при лечении переломов дистального отдела костей голени
Авторы: Черныш В.Ю., Лобко А.Я., Приколота В.Д., Чернецкий В.Ю., Павлишен Ю.И., НИИ травматологии и ортопедии Донецкого национального медицинского университета им. М. Горького
Рубрики: Травматология и ортопедия
Версия для печати
Работа основана на анализе опыта лечения 26 пострадавших с переломами дистального отдела костей голени (переломы пилона) по материалам клиники восстановительной травматологии НИИ травматологии и ортопедии Донецкого национального медицинского университета им. М. Горького за период 2006–2010 гг. Из 26 чел. у 25 (96,2 %) пострадавших применен наружный чрескостный остеосинтез (ЧКО) аппаратами спице-стержневого типа по разработанной в НИИТО методике. Методика применялась в трех вариантах: 1) закрытый ЧКО — без рассечения мягких тканей; 2) открытый ЧКО — репозиция отдельных костных фрагментов осуществлялась под визуальным контролем (при открытых переломах, интерпозиции и др.); 3) комбинированный ЧКО — остеосинтез осуществлялся не только за счет элементов связи аппарата с костью, но также с применением погружных винтов для стабильной фиксации отдельных крупных фрагментов.
Результаты лечения у всех больных были положительными. При этом у 23 пациентов (88,5 %) в сроки 6–12 месяцев после травмы результат расценен как хороший, у 3 (11,5 %) человек — удовлетворительный. Учитывая, что в изученной группе пострадавших преобладали пациенты с наиболее тяжелыми классификационными типами переломов, полученные результаты говорят об эффективности применения ЧКО при лечении данной категории пострадавших и целесообразности его сохранения в арсенале отечественной травматологии.
Summary. Work is based on the analysis of experience of treatment of 26 victims with distal shin bones fractures (pilon fractures) on materials of clinic of regenerative traumatology of R&D institute of traumatology and orthopedics of Donetsk national medical university named after M. Gorky during 2006–2010. In 25 (96.2 %) of 26 victims there was applied external transosseous osteosynthesis (ETO) with nail devices according to technique developed in RDITO. The technique was used in three variants: 1) closed ETO — without dissection of soft tissues; 2) opened ETO — reposition of separate bone fragments was carried out under visual control (at open fractures, interposition, etc.); 3) combined ETO — osteosynthesis was carried out not only by means of elements of connection of the device with a bone, but also with application of external screws for rigid fixation of the separate large fragments.
Results of the treatment in all the patients were positive. Thus in 23 patients (88.5 %) within 6–12 months after a trauma the result is regarded as good, in 3 (11.5 %) persons — satisfactory. Considering the prevalence of patients with most severe classification type of fractures in the studied group of victims, the obtained data point on efficiency of ETO application in treatment of the given category of victims and expediency of its retentionin in arsenal of domestic traumatology.
Резюме. Робота заснована на аналізі досвіду лікування 26 постраждалих із переломами дистального відділу кісток гомілки (переломи пілона) за матеріалами клініки відновної травматології НДІ травматології та ортопедії Донецького національного медичного університету ім. М. Горького за період 2006–2010 рр. Із 26 чол. у 25 (96,2 %) постраждалих застосовано зовнішній черезкістковий остеосинтез (ЧКО) апаратами спице-стрижневого типу за розробленою в НДІТО методикою. Методика застосовувалася в трьох варіантах: 1) закритий ЧКО — без пошкодження м’яких тканин; 2) відкритий ЧКО — репозиція окремих кісткових фрагментів здійснювалася під контролем зору (при відкритих переломах, інтерпозиції та ін.); 3) комбінований ЧКО — остеосинтез здійснювався не тільки за рахунок елементів зв’язку апарату з кісткою, але також із застосуванням заглибних гвинтів для стабільної фіксації окремих великих фрагментів.
Результати лікування в усіх хворих були позитивними. При цьому у 23 пацієнтів (88,5 %) у строки 6–12 місяців після травми результат розцінений як хороший, у 3 (11,5 %) чоловік — задовільний. Враховуючи, що у вивченій групі постраждалих переважали пацієнти з найбільш тяжкими класифікаційними типами переломів, отримані результати свідчать про ефективність застосування ЧКО при лікуванні даної категорії постраждалих і доцільність його збереження в арсеналі вітчизняної травматології.
Дистальный отдел голени, переломы, лечение, чрескостный остеосинтез.
Key words: distal part of the shin, fractures, treatment, transosseous osteosynthesis.
Ключові слова: дистальний відділ гомілки, переломи, лікування, черезкістковий остеосинтез.
Лечение переломов дистального отдела костей голени (сегмент 43 по классификации АО [5]) до настоящего времени остается достаточно сложной задачей, что обусловлено как тяжестью самой травмы, так и возможными ошибками в диагностике и лечении, результатом которых становится длительный период нетрудоспособности, а в ряде случаев инвалидизация пострадавших [2].
Неблагоприятные результаты лечения таких переломов, достигающие, по некоторым данным, 10–30 % [4], обусловлены преимущественно развитием посттравматических деформаций, контрактур и посттравматического остеоартроза, что говорит о целесообразности более тщательного подхода к обеспечению наряду со стабильным остеосинтезом, по возможности, ранней функции и реальной разгрузки поврежденных суставных поверхностей на период лечения.
В этом плане в качестве одного из перспективных методов нередко рассматривается наружный чрескостный остеосинтез (ЧКО). Обоснованием его применения служат: возможность точной репозиции благодаря сочетанию непосредственного воздействия на костные фрагменты за счет элементов связи аппарата с костью и тракционно-репозиционных манипуляций за счет наличия внешних модулей на голени и стопе; возможность контролируемой разгрузки поврежденной суставной поверхности путем тракции в аппарате по линии сустава и обеспечения управляемой функции в аппарате за счет введения шарнирного устройства.
Благодаря этим преимуществам метод ЧКО за последние несколько десятилетий, несмотря на неоднозначное отношение к нему разных школ ортопедов-травматологов, стал одним из наиболее известных и распространенных в отечественной травматологии и ортопедии.
Целью данного сообщения является анализ опыта лечения пострадавших с переломами дистального отдела костей голени (переломы пилона) по материалам клиники восстановительной травматологии НИИ травматологии и ортопедии Донецкого национального медицинского университета им. М. Горького, в течение многих лет разрабатывающей вопросы показаний и способов применения ЧКО в современных условиях [1].
Материал и методы исследования
Изучены результаты лечения 26 пациентов, оперированных в отделении восстановительной травматологии НИИТО ДонНМУ им. М. Горького в период 2006–2010 гг. по поводу переломов дистального отдела большеберцовой кости (сегмент 43 по классификации АО [5]). Выборка сплошная (все пациенты с указанным повреждением, лечившиеся оперативно в остром периоде травмы). Среди пострадавших мужчин было 20 (76,9 %), женщин 6 (23,1 %). Распределение по возрасту следующее: 21–40 лет — 12 чел. (46,2 %), 41–60 — 11 чел. (42,3 %), старше 60 лет — 3 (11,5 %) человека. Открытые переломы отмечены у 7 чел. (26,9 %), закрытые — у 19 (73,1 %) пациентов.
По степени тяжести в соответствии с классификацией АО все переломы распределялись следующим образом: переломы типа А — у 5 (19,2 %) пострадавших, В — у 1 (3,8 %) человека, С — у 20 (77,0 %) пациентов. Таким образом, у большинства пострадавших отмечались наиболее тяжелые типы переломов, связанные с преимущественным повреждением суставной поверхности (только переломы типа С2 и С3 отмечены у 16 чел. из 26, или 61,5 % оперированных больных).
Из 26 чел. у 25 (96,2 %) пострадавших применен ЧКО аппаратами спице-стержневого типа по разработанной и описанной ранее методике [3]. Только у одного пострадавшего с переломом типа А1 была применена фиксация спицами с иммобилизацией гипсовой повязкой.
На практике ЧКО, при единой компоновке аппарата и методике дальнейшего ведения, применялся в трех вариантах:
1. Закрытый ЧКО, когда репозиция выполнялась без рассечения мягких тканей.
2. Открытый ЧКО, когда репозиция отдельных костных фрагментов осуществлялась под визуальным контролем (в процессе хирургической обработки при открытом переломе или из специально сделанного доступа при интерпозиции или технических трудностях закрытой репозиции).
3. Комбинированный ЧКО, когда репозиция отдельных костных отломков осуществлялась за счет не только элементов связи аппарата с костью, но также с применением погружных винтов для стабильной фиксации отдельных крупных фрагментов. Такой вариант применялся для уменьшения числа спиц (стержней) вблизи суставов с целью оптимизации условий для осуществления ранней функции сустава.
Результаты изучены в сроки 6–12 месяцев после травмы на основании критериев, изложенных в действующем Приказе МЗ Украины № 41 от 30.03.1994 г.
Результаты и их обсуждение
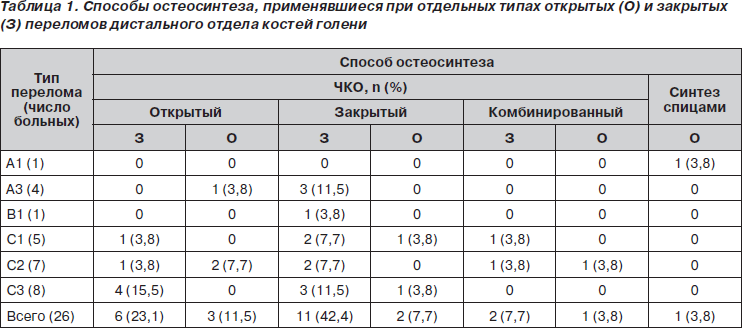
Распределение использованных вариантов остеосинтеза при наблюдавшихся типах переломов дистального отдела большеберцовой кости представлено в табл. 1.
Обращает на себя внимание, что открытый и комбинированный варианты ЧКО применялись при наиболее сложных внутрисуставных переломах, требовавших точности при восстановлении формы суставной поверхности. Так, при переломах типа С2 и С3 эти варианты применены в 9 случаях из 15 (60 %), тогда как при иных типах переломов — только в 3 случаях из 10 (30 %). В двух случаях переломов типа С3 в связи с тяжестью травмы путем открытого ЧКО осуществлялся артродез голеностопного сустава.
Размер хирургического доступа при открытом ЧКО (кроме случаев артродеза) предполагал лишь визуальный контроль репозиции или введение 1–2 винтов, то есть был значительно меньшим, чем требуется для выполнения современных вариантов внутреннего остеосинтеза. Это снижало травматичность вмешательства и уменьшало вероятность гнойных осложнений (прежде всего при открытых переломах).
Среди наблюдавшихся осложнений следует отметить воспаление мягких тканей у спиц аппарата у 3 (11,5 %) больных, 2 случая воспаления и 1 — краевого некроза в области послеоперационной раны при открытом выполнении ЧКО открытых переломов. Во всех наблюдениях воспаление было купировано консервативно без удаления конструкций или смены лечебной тактики, на исходе лечения не отразилось. В случае спицевого остеосинтеза с последующей гипсовой иммобилизацией отмечена контрактура голеностопного сустава, которая сохранилась и после завершения лечения (отмечена при оценке результатов лечения).
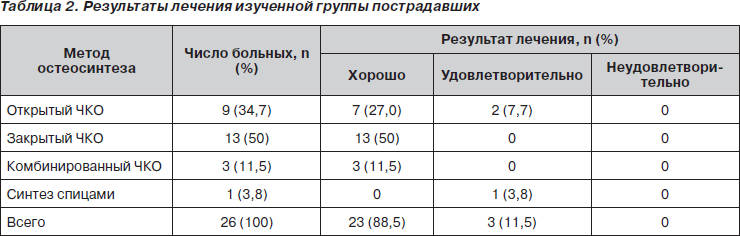
Результаты лечения приведены в табл. 2. Как уже отмечалось выше, они были изучены в сроки 6–12 месяцев после травмы на основании критериев, изложенных в действующем Приказе МЗ Украины № 41 от 30.03.1994 г.
Из данных табл. 2 видно, что результаты лечения у всех больных были положительными. При этом у 23 пациентов (88,5 %) результат расценен как хороший. У 3 человек результат был удовлетворительным. При этом в 2 случаях причиной удовлетворительного результата было ограничение функции, обусловленное артродезом (связано с тяжестью травмы). Еще в одном случае нарушение функции было связано с контрактурой после длительной гипсовой иммобилизации.
Таким образом, во всех случаях, когда выполнялся ЧКО перелома дистального отдела большеберцовой кости без артродезирования голеностопного сустава, полученный результат был расценен как хороший. Наблюдавшиеся осложнения были купированы консервативно и не сказались на результате лечения. Удовлетворительный результат при применении ЧКО отмечен в 2 наблюдениях из 25 (7,7 %), что было обусловлено выполнением артродеза ввиду тяжести травмы.
Полученные данные говорят о том, что ЧКО при условии использования современных конструкций аппаратов и технологии реализации метода остается эффективным способом лечения переломов дистального отдела костей голени, по результатам вполне сопоставимым с внутренним остеосинтезом. Неудобства, связанные с наличием внешних конструкций, компенсируются достоинствами метода, которые заключаются в минимальной инвазивности, возможности выполнения как при открытых, так и при закрытых переломах, совмещении максимально ранней функции голеностопного сустава с тракционной разгрузкой поврежденной суставной поверхности.
Выводы
Применение используемой нами методики наружного чрескостного остеосинтеза позволяет получить до 88,5 % хороших результатов при лечении переломов дистального отдела большеберцовой кости в сроки 6–12 месяцев после травмы. Преобладание в изученной группе пострадавших пациентов с наиболее тяжелыми классификационными типами переломов говорит об эффективности применения ЧКО при лечении данной категории пострадавших и целесообразности его сохранения в арсенале отечественной травматологии.
Катаев И.А. Унифицированная система наружной чрескостной фиксации «Остеомеханик» / И.А. Катаев, А.Я. Лобко // Вопросы травматологии и ортопедии. — Донецк, 1994. — С. 153-158.
Переломы костей голени на уровне дистального эпиметафиза (переломы pilon’a) и их последствия, диагностика и лечение / Н.А. Корж, К.К. Романенко, Л.Д. Горидова, Д.В. Прозоровский // Травма. — 2011. — Т. 12, № 2. — С. 6-10.
Современные подходы к лечению внутрисуставных переломов и переломовывихов в области голеностопного сустава аппаратами внешней фиксации / В.Н. Пастернак, В.Ю. Черныш, А.Я. Лобко и др. // Ортопедия, травматология и протезирование. — 2004. — № 1. — С. 13-15.
Яременко Д.А. Варианты костно-пластического артродеза голеностопного сочленения / Д.А. Яременко, И.В. Шевченко // Травма. — 2010. — Т. 11, № 5. — С. 557-560.
Manual of internal Fixation / Muller M., Allgower M., Schneider R., Willenegger H. — Springer-Verlag, 1990. — 750 p.