Журнал «Травма» Том 13, №1, 2012
Вернуться к номеру
Первично-хронический остеомиелит, симулировавший саркому кости
Авторы: Литовка В.К., Журило И.П., Латышов К.В., Симонов Е.В., Донецкий национальный медицинский университет им. М. Горького, Областная детская клиническая больница, г. Донецк
Рубрики: Травматология и ортопедия
Версия для печати
В статье приведено описание первично-хронического остеомиелита, симулировавшего саркому бедренной кости, у ребенка 17 лет. После проведенного комплексного лечения наступило выздоровление.
Summary. There has been described the case of primary chronic osteomyelitis feigning femoral sarcoma in 17-year-old child. Complete recovery occurred after complex treatment.
Резюме. У статті наведений опис первинно-хронічного остеомієліту, що симулював саркому стегнової кістки, у дитини віком 17 років. Після проведеного комплексного лікування настало одужання.
Остеогенная саркома, остеомиелит, дети.
Key words: osteogenic sarcoma, osteomyelitis, children.
Ключові слова: остеогенна саркома, остеомієліт, діти.
В последние десятилетия наблюдается рост частоты подострого и первично-хронического остеомиелита в детском возрасте, а также атипичных форм, порой трудно отличимых от необластического процесса. По-видимому, «эра антибиотиков» привела к существенному изменению микробной флоры и реактивности организма, в результате чего появились такие формы остеомиелита, в том числе у детей [1–5]. Диагностика данной патологии нередко представляет трудности в связи с маловыраженным клиническим течением и сходством рентгенологической картины с изменениями, наблюдающимися при новообразованиях и дистрофических процессах [1, 4, 5]. Использование спиральной компьютерной томографии (СКТ), магнитно-резонансной томографии, сцинтиграфии не всегда позволяет поставить правильный диагноз, и решающее значение в таких случаях имеет гистологическое исследование [1, 4].
В клинике детской хирургии имени профессора Н.Л. Куща за последние 15 лет мы наблюдали 2 детей с первично-хроническим остеомиелитом, симулировавшим саркому кости. Приводим одно из наших наблюдений.
Больной Ш., 17 лет (история болезни № 4384), поступил в клинику детской хирургии 20.04.2011 с жалобами на припухлость и боли в области левой бедренной кости, лихорадку. Болен с 20.03.2011 года, когда после игры в футбол появились боли в области левого бедра. Лечился у травматолога по месту жительства по поводу предполагаемого ушиба, без особого эффекта. Состояние оставалось удовлетворительным, лихорадки не отмечалось. Через 3,5 недели стала определяться припухлость по передней поверхности левого бедра, появились боли в ночное время. 17.04.2011 г. пациент был госпитализирован в детское хирургическое отделение г. Макеевки. 17.04 была произведена рентгенография левой бедренной кости, заподозрена опухоль кости, первично-хронический остеомиелит (рис. 1). Больной направлен в клинику.
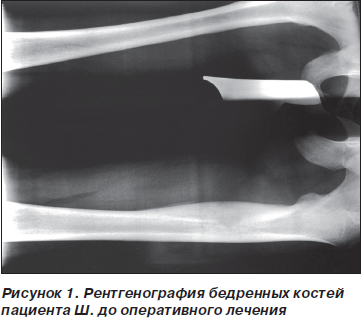
При поступлении общее состояние тяжелое. Кожные покровы чистые, бледные. Субфебрильно лихорадит. Со стороны легких и сердца — без особенностей. Живот при пальпации мягкий, безболезненный. Место болезни: левое бедро увеличено в объеме (больше правого на 5 см в окружности), в основном в верхней и средней трети. Гиперемии кожи нет, но в глубине определяется флюктуация, имеется незначительный болевой синдром. Локальная температура не повышена.
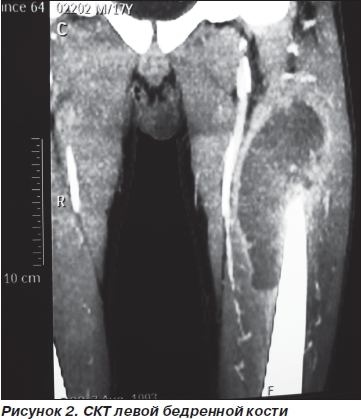
Заподозрена саркома Юинга, первично-хронический остеомиелит (опухолеподобная форма) с поражением левой бедренной кости. Проведено обследование. Ультразвуковое исследование: вокруг бедренной кости визуализируется овоидной формы опухолевидное жидкостное образование с густым эхогенным содержимым, размерами 22 х 6,9 х 5 см. Эхо-признаки абсцесса бедра. СКТ (рис. 2): в верхнем и среднем отделах левого бедра, преимущественно в переднемедиальных отделах, определяется образование овальной формы, пониженной плотности, размерами 15 х 7,5 х 6,6 см, оттесняющее магистральные сосуды и тесно прилегающее к бедренной кости. Бедренная кость утолщена до 3,8 см в верхнем и среднем отделах на протяжении до 13 см, структура несколько неоднородная, с участком пониженной плотности до 1,2 см, наружные контуры достаточно четкие, костный канал неравномерно сужен на этом уровне, максимально до 0,5 см. В легких, брюшной полости и забрюшинном пространстве без патологии. Заключение: новообразование левого бедра. В анализе крови: Нb — 128 г/л, эр. — 4,0 х 1012/л, лейк. — 15,9 х 109/л, СОЭ — 56 мм/ч, тромбоциты — 264 х 109/л. Биохимические анализы крови в пределах возрастной нормы.
26.04.2011 произведено оперативное лечение (хирург — к.м.н. В.К. Литовка). Операционное поле обработано по Филончикову. Произведен продольный разрез кожи по передней поверхности левого бедра длиной до 12 см (на уровне средней и верхней трети) в зоне припухлости. Гемостаз. Рассечены поверхностная и широкая фасции, они не изменены. Мышцы обычного цвета и консистенции. Тупо разведены глубокие мышцы, прилегающие к бедренной кости, они отечны, как бы выбухают. При этом выделилось до 160–170 мл жидкого гноя со сгустками фибрина и темной крови. Ревизия пальцем — полость располагается вокруг бедренной кости, размером 11 х 3,5 х 2,5 см. Бедренная кость на границе верхней и средней трети оголена, шероховата. Биопсия остатков надкостницы: она утолщена, инъецирована, с налетом фибрина. Остеотрепанация на участке 3,5–4 мм, лишенном надкостницы. Из костномозгового канала получено скудное количество крови и серозно-гнойное отделяемое. Туалет. Гемостаз. Резиновые выпускники по переднему краю бедра, поставленные в глубь раны (один — кверху, второй — книзу) через две контрапертуры (по медиальной и задней поверхности) длиной 2,5–3 см, поставлены резиново-марлевые турунды к бедренной кости. Раны послойно ушиты до дренажей. Туалет. Асептическая повязка. Иммобилизация. Макропрепараты: участок утолщенной надкостницы с нитями фибрина, кусочки кости обычного цвета с гноевидным содержимым. Диагноз после операции: первично-хронический остеомиелит левой бедренной кости с формированием субмускулярного абсцесса.
Послеоперационный период протекал гладко. Ребенок получил инфузионную терапию, два курса антибактериальной терапии, общеукрепляющее лечение, лазеротерапию, электрофорез с димексидом. Швы сняты, раны зажили вторичным натяжением. Гистологическое заключение (№ 4117-30): в кусочках костной ткани явления дистрофии и некроза. В участке скелетной мускулатуры очаги выраженного гнойного воспаления. Перед выпиской произведена контрольная рентгенография левой бедренной кости (рис. 3): на границе верхней и средней трети диафиза на протяжении 6 см в медиально-заднем отделе определяется деструкция костной ткани с участками разрушенного периоста. На этом уровне и дистальнее — отслоенный периостит, увеличение кости в объеме. Больной 18.05 выписан на амбулаторное лечение. Пациент осмотрен через 3 месяца. Жалоб нет. Ходит не хромая. Рентгенография левой бедренной кости без патологии. Здоров.

Абаев Ю.К., Швед И.А., Клецкий С.К. Подострый и первично-хронический остеомиелит в детском возрасте // Вестник хирургии. — 2005. — № 4. — С. 54-57.
Грона В.Н., Литовка В.К., Журило И.П., Латышов К.В. Опухоли и опухолеподобные образования у детей. — Донецк: Норд Пресс, 2010. — 364 с.
Литовка В.К., Журило И.П. Конденсирующий остеит у детей // Клінічна хірургія. — 1992. — № 6. — С. 74-75.
Ezza E., Wientroub Sh. Primary subacute haematogenous osteomyelitis: are biopsy and surgery always indicated? // J. Pediatr. Ortop. — 1996. — Vol. 16, № 4. — Р. 220-223.
Rasool M.N. Primary subacute haematogenous osteomyelitis in children // J. Boner. Joint. Surg. — 2001. — Vol. 83, № 1. — Р. 93-98.
