Журнал «Травма» Том 13, №2, 2012
Вернуться к номеру
Симпозіум 72 «Сучасні підходи до методів лікування переломів кiсток. Остеосинтез у травматології та ортопедії»
Авторы: Климовицький В.Г., професор, директор НДІ травматології та ортопедії, завідувач кафедри травматології, ортопедії та хірургії екстремальних ситуацій Донецького національного медичного університету ім. М. Горького, д.м.н.; Варін В.В., доцент кафедри травматології, ортопедії та хірургії екстремальних ситуацій Донецького національного медичного університету ім. М. Горького, к.м.н.
Рубрики: Травматология и ортопедия
Версия для печати
Проводить: Донецький національний медичний університет ім. М. Горького.
Рекомендований: травматологам-ортопедам, сімейним лікарям.
Актуальність теми
У нашій державі щорічно травмуються близько 2 млн дорослого населення та понад 300 тис. дітей. Серед головних причин смертності та у структурі первинної інвалідності в Україні наслідки травм непохитно посідають третє місце, поступаючись лише серцево-судинним та онкологічним захворюванням. Щорічні економічні витрати держави в результаті травм становлять понад 5,2 млрд грн. Упровадження світових стандартів, класифікацій і відповідних діагностичних і хірургічних технологій, а також надання високоспеціалізованої травматологічної допомоги передбачають спеціальну підготовку ортопедів-травматологів та операційних сестер для виконання остеосинтезу на сучасному рівні.
Серед пошкоджень опорно-рухової системи до 25 % становлять відкриті переломи, які більше ніж у 64 % випадків супроводжуються ускладненнями, що призводять до обмеження життєдіяльності потерпілих і встановлення інвалідності. До 10 % усіх травматичних пошкоджень кістяка становлять травми хребта, з яких 8 % ускладнюються ушкодженнями спинного мозку.
Щорічно в Україні більше 20 тис. потерпілих від травм стають інвалідами, з них близько 90 % — особи працездатного віку.
Усі вищевикладені фактори вимагають удосконалювання способів лікування потерпілих із травмами, у тому числі з переломами кісток. У цьому плані однією з сучасних тенденцій світової травматології та ортопедії є розвиток і широке впровадження в практику травматолога-ортопеда сучасних методів остеосинтезу, спрямованих на скорочення термінів зрощення переломів, перебування хворого в стаціонарі, забезпечення ранньої функції ушкодженої кінцівки, зниження рівня інвалідності та швидку соціальну адаптацію потерпілого.
Остеосинтез (osteosynthesis; грец. osteon (кістка) + synthesis (з’єднання)) — це хірургічне з’єднання відламків кісток у правильному положенні з метою стабільної фіксації до повної їхньої консолідації (кісткового зрощення) і досягнення відновлення цілості й функції кістки. Остеосинтез застосовується при лікуванні свіжих, незрощених, неправильно зрослих переломів і хибних суглобів, з’єднанні кістки після її остеотомії.
Класифікація методів остеосинтезу
Зa способом фіксації:
1. Внутрішній (занурювальний):
— внутрішньокістковий (інтрамедулярний);
— накістковий;
— із застосуванням інших фіксаторів (гвинти, спиці та ін.);
— комбінований — коли застосовується декілька варіантів фіксації.
2. Зовнішній (зовнішній черезкістковий) — остеосинтез, обов’язковим елементом якого є зовнішня (тобто розташована над шкірою) конструкція та елементи її зв’язку з кісткою (спиці, стрижні).
За часом застосування:
1. Первинний остеосинтез.
2. Відстрочений остеосинтез.
При занурювальному остеосинтезі фіксатори, що з’єднують кісткові відламки, установлюються безпосередньо в ділянці перелому. Зовнішній остеосинтез виконується за допомогою різних апаратів, що розташовуються над шкірою та фіксують кісткові відламки за допомогою спиць і стрижнів.
Під первинним мають на увазі остеосинтез, виконаний у повному обсязі в першу добу після травми, як основний метод лікування. Відстрочений остеосинтез виконується через дві й більше доби, коли після тяжкої травми стан хворого нормалізується.
На сьогодні сформульовані поняття стабільно-функціонального остеосинтезу — це вид оперативного лікування переломів костей, що припускає жорстку фіксацію кісткових фрагментів один щодо одного та забезпечує можливість ранньої функції суміжних суглобів у післяопераційному періоді. Це визначає добрий анатомо-функціональний результат, скорочує строки відновного лікування й працездатності. Принципи стабільно-функціонального остеосинтезу:
— Анатомічна репозиція кісткових фрагментів, особливо при внутрішньосуглобових переломах.
— Стабільна фіксація кісткових уламків.
— Запобігання крововтраті з фрагментів кістки та м’яких тканин шляхом атравматичної оперативної техніки.
— Активна рання безболісна мобілізація м’язів і суглобів, що прилягають до перелому й запобігання розвитку контрактур суглобів і «переломної хвороби».
Загальні вимоги до фіксаторів
Ідеальним фіксатором варто вважати той, що з мінімальною додатковою травмою м’яких і кісткових тканин зберігає нерухомість відламків, забезпечує функцію й опороздатність ушкодженої кінцівки упродовж періоду лікування. Щоразу фіксатори повинні бути виготовлені з біологічно, фізично й хімічно інертних матеріалів. Найбільш поширеними є конструкції з нержавіючої сталі, віталію, титану, іноді з кістки й інертних пластмас. Металеві фіксатори, як правило, після зрощення перелому видаляють. У минулому при виготовленні фіксаторів із неякісної сталі або інших металів спостерігався так званий металоз через хімічну взаємодію металів із тканинами й рідинами організму. Конструкція фіксаторів повинна бути математично обґрунтованою. Варто враховувати, що при дії змінного напруження руйнування матеріалу відбувається при напруженні значно меншому, ніж граничне напруження при однократному статичному навантаженні. Тому можливі ситуації, коли або сам фіксатор не витримує тривалого динамічного навантаження, або опірність кістки в місці контакту з фіксатором виявляється нижче, ніж напруження. При створенні фіксатора потрібно знати величину, точку додатка, напрямок сил, що зміщує фрагменти, моменти сил і векторну величину рівнодіючої. Потрібно знати й механічні характеристики кістки.
Внутрішньокістковий остеосинтез
Протягом невеликого проміжку часу інтрамедулярний остеосинтез став одним із основних методів лікування при переломах довгих трубчастих кісток. Сучасні тенденції розвитку імплантатів і техніки оперативних втручань дозволяють застосовувати метод не тільки при простих переломах середини діафіза, але й при тяжких багатоуламкових, сегментарних і деяких внутрішньосуглобових пошкодженнях. Існує два основних методи інтрамедулярної фіксації переломів — із блокуванням та без блокування. Застосовуються стрижні різної форми в поперечному перерізі: у вигляді листа конюшини, круглі, пласкоовальні, тригранні, чотиригранні, напівсферичні, U-подібні, жолобчасті. Розрізняють відкритий і закритий внутрішньокістковий остеосинтез. При закритому способі зіставлення відламків за допомогою спеціальних апаратів через невеликий розріз віддалено від місця перелому по провіднику через кістковомозковий канал уводять довгий порожній металевий стрижень. Провідник видаляють і рану зашивають. При відкритому внутрішньокістковому остеосинтезі зону перелому оголюють, відламки репонують в операційній рані, а потім уводять стрижень у кістковомозковий канал. Перевага полягає в тому, що для цього методу не потрібна спеціальна апаратура для репозиції відламків, технічно простіше якісно зіставити відламки. Недоліком є необхідність оголювати зону перелому, що збільшує травматизацію м’яких тканин і небезпеку інфекції. Найчастіше внутрішньокістковий остеосинтез довгим металевим стрижнем застосовується при переломах діафіза стегнової кістки.
Нині в більшості розвинених країн закритий інтрамедулярний остеосинтез із блокуванням є стандартом лікування діафізарних переломів стегна й гомілки. Використання даного методу забезпечує малотравматичну фіксацію переломів і дозволяє більше раннє навантаження кінцівки масою тіла. Введення блокуючих гвинтів, дозволяє забезпечити достатню стабільність системи «кістка — імплантат» щодо зміщень за довжиною, шириною й ротаційних зміщень. Це дозволяє відмовитися від додаткової зовнішньої іммобілізації. У дітей можливе застосування техніки ESIN (Elastic-Stable Intramedullary Nailing) з інтрамедулярним уведенням декількох тонких стрижнів, однак цей метод вимагає окремого розгляду. З біомеханічних позицій інтрамедулярний остеосинтез діафізарних переломів має істотні переваги перед накістковим. При використанні пластини навантаження, що сприймає кістка, проходить через діафіз, далі обходить зону перелому (bypass) через пластину від дистальних до проксимальних гвинтів і потім знову діє по діафізу. У такий спосіб пластина в більшості випадків повністю нейтралізує зовнішні впливи на зону перелому. Інтрамедулярні стрижні звичайно розділяють механічне напруження з кістковими відламками, беручи на себе лише частину навантаження. Пластина розташовується на діафізі кістки ексцентрично, при цьому вісь проходження навантаження вагою розташовується від неї приблизно на 1–2 см далі, ніж при використанні інтрамедулярного цвяха. Це визначає більшу стійкість інтрамедулярного фіксатора до постійних механічних ушкоджень і дозволяє більш раннє навантаження кінцівки масою тіла. Блокування цвяха дозволяє збільшити стійкість остеосинтезу до торсіонних навантажень й аксіального вкорочення. Стабільність фіксації при цьому залежить від діаметра цвяха, геометрії й кількості блокуючих шурупів їх просторового розташування. Стійкість до згинання залежить від положення цвяха в кістковомозковому каналі, довжини зони перелому і, залежно від конфігурації перелому, може дорівнювати твердості самого цвяха (при уламкових переломах без безпосереднього контакту основних фрагментів). При уламкових переломах осьове навантаження спочатку сприймається блокуючими шурупами тому величина навантаження, що може дозволятися, повинна залежати від їх кількості, діаметра [6] та ступеня розвитку репаративних явищ у ділянці перелому.
Одним із найбільш сумнівних питань інтрамедулярного остеосинтезу є розсвердлювання кістковомозкового каналу. З одного боку, розсвердлювання каналу дозволяє застосовувати цвяхи більшого діаметра, тим самим поліпшити механічні властивості системи «кістка — імплантат», з іншого боку, викликає неоднозначні біологічні зміни як у зоні перелому, так і в усьому організмі. Виділяють місцеві й загальні ефекти розсвердлювання кістковомозкового каналу.
Місцеві ефекти
При проходженні гнучким свердлом кістковомозкового каналу можливе потрапляння його часток (фрагменти кістки та кістковий мозок) у зону перелому (так звана первинна кісткова пластика). За експериментальними даними Frolke, у зону перелому потрапляє близько 24 % кісткового матеріалу, що виникає в результаті розсвердлювання [4]. Деякі автори спостерігали формування нової кістки навколо таких часток, а в продуктах розсвердлювання визначали життєздатні кісткові клітини.
З іншого боку, розсвердлювання кістковомозкового каналу викликає порушення кровопостачання внутрішнього кортикального шару, які, за даними експериментів на тваринах, відновлюються протягом 8–12 тижнів [1]. Тому на тлі зниження кровообігу, обумовленого безпосередньо травмою, особливо при тяжких відкритих переломах великогомілкової кістки, після розсвердлювання кістковомозкового каналу був відзначений високий ризик інфекційних ускладнень (до 21 %). Через це застосування інтрамедулярного остеосинтезу з розсвердлюванням при відкритих переломах великогомілкової кістки не рекомендується.
Загальні зміни, що можуть виникнути при розсвердлюванні кістковомозкового каналу, включають легеневу емболізацію, порушення системи коагуляції, з яким пов’язане підвищення температури тіла, і запальні реакції. Будь-який інструмент (напрямна спиця, свердло, цвях), уведений у кістковомозковий канал, діє подібно до поршня й виштовхує вміст кістковомозкової порожнини або через щілину перелому в оточуючі тканини, або у венозну систему.
Існує велика кількість систем для інтрамедулярного блокуючого остеосинтезу залежно від виробника, зони застосування імплантату (плече, великогомілкова кістка, проксимальний/дистальний відділи стегнової кістки та ін.). Кожна система має свої відмітні конструктивні особливості, що визначають спектр показань до застосування, й деталі хірургічної техніки. Складна й часом некерована біомеханіка проксимального відділу стегнової кістки може бути успішно «приборкана» за допомогою проксимального стегнового цвяха.
Так, закритий спосіб уведення й блокування цвяха за допомогою гвинта, введеного у шийку стегна (Trohanteric Gamma Nail, Stryker), дозволяє створити динамічну рівновагу між силами розтягання й компресії, наблизити центр обертання голівки стегна (центр механічного навантаження) до анатомічної осі сегмента, зменшивши тим самим довжину важеля імплантату шляхом більш рівномірного розподілу сил навантаження між фіксатором і кісткою. Використання довгих версій Gamma Nail доцільно при іпсилатеральних переломах, підвертлюжних переломах, а також у хворих із вертлюжними переломами на тлі остеопорозу. Дана система успішно застосовується травматологами в усьому світі вже понад 15 років.
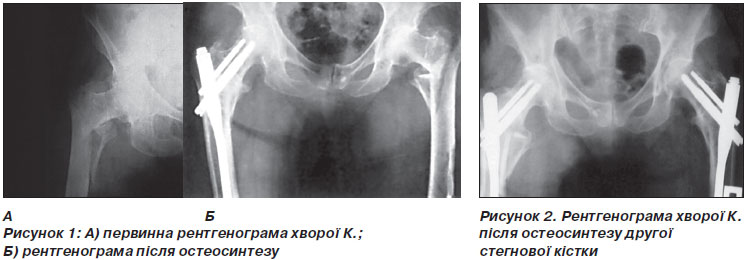
Клінічний приклад. Хвора К. у віці 81 року (2007), займаючись фігурним катанням, при падінні одержала черезвертлюжний перелом правого стегна. Виконано операцію остеосинтезу проксимального відділу стегнової кістки штифтом без розсвердлювання PFN (рис. 1). У найкоротший термін після операції хвора повернулася до занять фігурним катанням.
У віці 82 років (2008) при падінні на льоді хвора одержує черезвертлюжний перелом вже лівого стегна. Виконано операцію остеосинтезу проксимального відділу стегнової кістки штифтом без розсвердлювання PFN (рис. 2). Через 6 місяців після операції хвора, незважаючи на вік і отримані травми, продовжує займатися фігурним катанням.
Даний приклад є свідченням ефективності сучасних конструкцій для інтрамедулярного остеосинтезу, можливості їх застосування у пацієнтів похилого віку з добрим функціональним результатом.
Накістковий остеосинтез
Цей спосіб застосовується при переломах різної локалізації і виду: уламкових, косих, гвинтоподібних, поперечних, навколосуглобових та внутрішньосуглобових незалежно від форми й вигину кістковомозкового каналу. Здебільшого фіксатори для накісткового остеосинтезу являють собою різної форми й товщини пластинки, що з’єднуються з кісткою за допомогою гвинтів. Один із сучасних варіантів накісткового остеосинтезу — за допомогою набору АО. Система АО заснована на використанні масивних пластинок, що мають велику кількість отворів (8–12) і гвинтів із тривкою нарізкою. Висока стабільність цього варіанта остеосинтезу є основною його перевагою. Повна, активна й безболісна мобілізація приводить до швидкого відновлення нормального кровопостачання кості й м’яких тканин. При цьому поліпшується трофіка хряща синовіальною рідиною й у поєднанні з частковим навантаженням значною мірою зменшується післятравматичний остеопороз шляхом відновлення рівноваги між резорбцією та синтезом кісткової тканини. Задовільні результати внутрішньої фіксації забезпечуються тільки у випадку відмови від зовнішньої іммобілізації й за умов повної активної й безболісної мобілізації м’язів і суглобів. До недоліків варто віднести необхідність робити велику кількість отворів для гвинтів, оголення кістки на великому протязі, що неминуче погіршує її трофіку й сповільнює консолідацію, а після видалення пластини численні отвори послабляють кістку щодо механічних навантажень. Крім того, можливо розсмоктування (резорбція) кісткової тканини навколо гвинтів. Однак було доведено, що рання тимчасова втрата кісткової маси (ефект шунта навантаження) є наслідком нерозвантаження зони перелому (стара теорія), а порушення кровопостачання через контакт з імплантатом. Розуміння цього стало певним внеском в основні вдосконалювання методів остеосинтезу (принцип динамічної компресії (пластина DCP), обмежений контакт із кісткою (пластина LC-DCP), точковий контакт із кісткою (система PC-FIX) і відсутність контакту з кісткою (система LISS)).
На відміну від фіксації звичайною компресійною пластиною головку блокуючого гвинта загвинчують у різьблення комбінованого отвору пластини LCP. Унаслідок блокування збільшується кутова стабільність гвинтів і стійкість конструкції до згинаючих і осьових навантажень, а необхідність щільного контакту пластини з кісткою зникає. Стабільність даної конструкції в набагато меншому ступені залежить від стану кісткової тканини й контакту між пластиною й кісткою, а відтак чіткого моделювання пластини не потрібно, тому що блокування гвинтів не створює компресії між пластиною й кісткою, окістя піддається меншій травматизації і зберігається кровопостачання кістки. Таким чином, переваги системи LCP полягають у тому, що вона дозволяє:
— виконувати остеосинтез із використанням традиційних кортикальних і губчастих гвинтів, створюючи міжфрагментарну компресію в зоні перелому (прості діафізарні або метафізарні, а також внутрішньосуглобові переломи);
— виконувати остеосинтез із використанням блокуючих гвинтів, реалізуючи принцип шинування перелому й забезпечуючи при цьому високий ступінь кутової стабільності (так звана техніка внутрішнього фіксатора — багатоуламкові діафізарні й метафізарні переломи);
— при необхідності комбінувати міжфрагментарну компресію з шинуванням (поєднання внутрішньосуглобового та багатоуламкового метафізарного або діафізарного переломів, складні діафізарні переломи з наявністю сегментованих фрагментів, коригуючі остеотомії).
У наш час система LCP вважається методом вибору:
— при лікуванні метафізарних переломів та їх поєднанні з внутрішньосуглобовими переломами (як заміна кутоподібних клинкових пластин);
— переломах на тлі остеопорозу у зв’язку з високою стійкістю конструкції до дії згинаючих і скручуючих сил а також сил, що витягають гвинти;
— дуже вузькому або широкому кістковомозковому каналі;
— коригуючих остеотоміях.
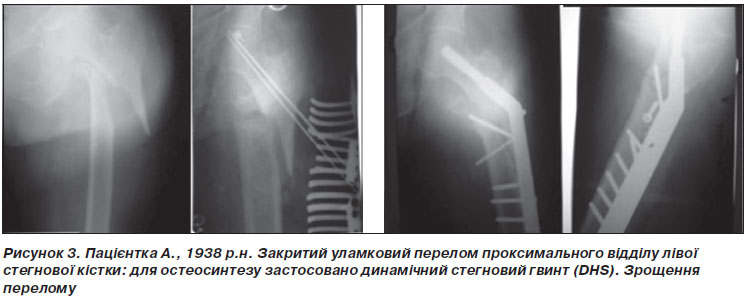
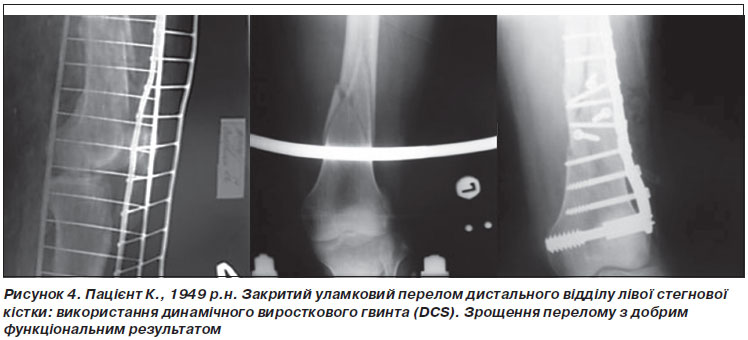
Останнім часом як за рубежем, так і в Україні при оперативному лікуванні переломів вертлюжної ділянки широко застосовуються динамічний стегновий гвинт DHS (Dynamic Hip Screw) і динамічний виростковий гвинт DCS (Dynamic Condylar Screw) з діафізарними накладками. Накопичено значний досвід практичного застосування цих фіксаторів (рис. 3, 4).
Накістковий остеосинтез може бути виконаний за допомогою конструкцій, що циркулярно охоплюють кістку (дріт, металеві кільця та напівкільця). Цей метод через недостатньо міцну фіксацію самостійного застосування не знаходить, однак може бути застосований у поєднанні з іншими методами остеосинтезу, наприклад при внутрішньокістковому остеосинтезі плечової кістки.
Внутрішній остеосинтез за допомогою гвинтів, спиць
При цьому методі здійснюється попередня репозиція кісткових фрагментів як відкритим, так і закритим способом, кісткові відламки фіксують гвинтами, спицями та ін. Фіксатори проводять у поперечному або косопоперечному напрямку через стінки кісткової трубки в зоні перелому. Остеосинтез металевими гвинтами застосовується переважно у хворих із гвинтоподібними та косими переломами протягом нижньої третини або на межі нижньої й середньої третини, тобто переважно у хворих з метафізарними переломами. Для міцної фіксації відламків доцільно цей метод застосовувати тільки при тих переломах, при яких лінія перелому становить не менше подвійного діаметра великогомілкової кістки. Вибираються гвинти з таким розрахунком, щоб кінець небагато виходив за межі діаметра кістки. Обидва кортикальних шари повинні бути просвердлені свердлом, діаметр якого на 1 мм менше діаметра гвинтів. Після цього отвір зовнішнього кортикального шару повинен бути розчалений до зовнішнього діаметра гвинта. Завдяки цьому технічному прийому різьбова частина фіксатора загвинчується тільки в протилежному кортикальному шарі, а головка гвинта притискає один відламок до іншого, тобто забезпечується їх взаємна компресія. Як правило, достатня міцність фіксації відламків досягається застосуванням двох гвинтів. Небайдуже, яким є напрямок уведення гвинтів. Необхідна міцна фіксація відламків забезпечується при введенні гвинтів перпендикулярно осі кінцівки. С.І. Кравченко запропонував спеціальний кісткотримач, що дозволяє просвердлювати отвори крізь браншу інструмента. Цей інструмент значною мірою полегшує здійснення операції. Особливий вид внутрішнього черезкісткового остеосинтезу — це кістковий шов. При цьому у відламках просвердлюють канали й проводять крізь них лігатури, які потім затягують і зав’язують. Цей вид остеосинтезу має досить обмежене застосування через недостатньо стабільну фіксацію. Кістковий шов застосовують при переломах надколінка, ліктьового відростка. При цьому виді черезкісткового остеосинтезу, як правило, накладають гіпсову пов’язку.
Зовнішній черезкістковий остеосинтез
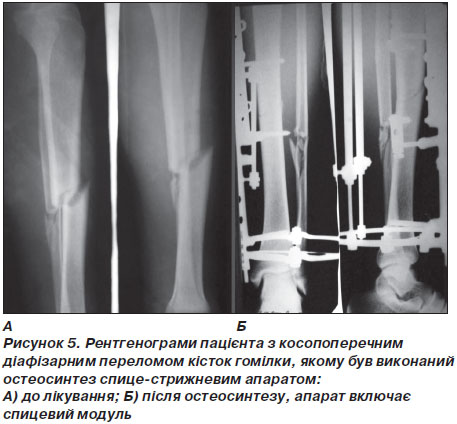
Сьогодні у своїй практиці ортопед-травматолог використовує апарати зовнішньої фіксації спице-стрижневого типу. Остеосинтез спице-стрижневим апаратом може бути використаний як для тимчасової, так і для остаточної фіксації. При тяжких відкритих і вогнепальних переломах метод черезкісткового остеосинтезу не має альтернатив, а монолатеральне компонування апарата забезпечує кращий доступ до сегмента для огляду, перев’язок і пластичних втручань, якщо вони будуть потрібні. При закритих діафізарних переломах кісток гомілки черезкістковий остеосинтез показаний при всіх переломах із первинним зміщенням відламків великогомілкової кістки, а також у випадках вторинного зміщення в гіпсовій пов’язці. Відносне показання — переломи великогомілкової кістки без зміщення, при яких апаратна фіксація дозволяє рано навантажувати кінцівку й уникнути іммобілізації суміжних суглобів. Як засіб тимчасової фіксації він показаний при будь-яких переломах довгих кісток кінцівок або кісток таза, як відкритих, так і закритих, особливо в потерпілих із тяжкою множинною й поєднаною травмою для боротьби з шоком і профілактики легеневих ускладнень, а також для полегшення наступного відходу й можливості ранньої мобілізації пацієнта. Застосовують дистракційно-компресійні апарати, за допомогою яких вдається репонувати і міцно фіксувати відламки, не оголюючи зону перелому при лікуванні свіжих, переломів (рис. 5), переломів, що не зрослися, та хибних суглобів (псевдоартрозів), вправляння вивихів, артродезування, артропластики й прискорення лікування контрактур суглобів, а також для подовження кінцівок при їх уродженому або набутому вкороченні. Дуже ефективний цей метод при внутрішньосуглобових переломах, особливо в комбінації з артроскопічною асистенцією.
Однак існує ряд протипоказань, при яких лікування потерпілих методом зовнішньої фіксації категорично протипоказано. До них відносяться: гострі психози, сенільна деменція, генералізовані онкологічні захворювання, розлиті гнійні захворювання шкіри й підшкірної клітковини ушкодженого сегмента, декомпенсовані стани серцево-судинної й дихальної систем (до зникнення цих явищ).
Основними елементами апаратів є зовнішня конструкція (кільцеві опори, планки, різьбові штанги та ін.) та елементи зв’язку апарата з кісткою (спиці, стрижні та ін.). За рахунок керування елементами зовнішніх конструкцій через елементи зв’язку апарата з кісткою вплив на кісткові уламки може здійснюватися протягом усього періоду застосування апарата у хворого. Завдяки конструкції все статичне й динамічне навантаження переноситься на апарат. При цьому створюються умови безболісних рухів, точної просторової орієнтації суглобових кінців і збереження заданої щілини між ними у разі внутрішньосуглобових переломів.
Експериментально доведена можливість регенерації й формування нового гіалінового хряща при артропластиці суглоба в умовах постійного діастазу й рухової функції, що забезпечуються шарнірно-дистракційними апаратами. Кутове, ротаційне зміщення та зміщення відламків по довжині усувається за допомогою бічних і шарнірно-дистракційних апаратів, а по ширині — репонуючими пристроями.
До недоліків методу слід віднести: небезпеку розвитку інфекції в ділянці входу й виходу спиць, необхідність багаторазових перев’язок, витрати часу на складання апарата й догляд за ним. Заглибний остеосинтез вимагає меншого обсягу часу для перев’язок і спостереження, більш комфортний для хворого, здійснюється одномоментно (під час хірургічного втручання).
Показання до застосування первинного остеосинтезу
Первинним є остеосинтез, проведений безпосередньо при первинній хірургічній обробці відкритого перелому. Поряд із прихильниками цього методу, які бачать в остеосинтезі при первинній хірургічній обробці єдиний правильний шлях фіксації відламків і лікування відкритих діафізарних переломів кісток, є інші, які вважають, що введення в ушкоджені тканини сторонніх предметів становить додаткову небезпеку щодо виникнення інфекції [2]. Частина травматологів обмежують показання для первинного металоостеосинтезу та оперують тільки тих хворих, у яких можливо очікувати первинне загоєння ран. Остеосинтез показаний при переломах, коли уламки важко репонуються і легко зміщуються. Показання до застосування цього методу виникають при важкоутримуваних косих, гвинтоподібних і багатоуламкових переломах; особливо показаний остеосинтез при подвійних і множинних переломах. Однак первинний остеосинтез може застосовуватися лише у тих хворих, в яких можна розраховувати на гладкий післяопераційний стан рани м’яких тканин і кращі результати, ніж при лікуванні гіпсовою пов’язкою й кістяковим витягненням, за умови повноцінної ретельної хірургічної обробки, при малозабруднених ранах. Остеосинтез заглибними металевими конструкціями протипоказаний при відкритих переломах з великими й масивними роздавленими ранами, особливо на гомілці, коли в момент первинної хірургічної обробки проблематичним є питання про радикальність видалення ушкоджених та забруднених тканин. Надзвичайно важливо при вирішенні питання про первинний металоостеосинтез, зокрема внутрішньокісткове введення штифта, врахувати загальний стан хворого, тому що первинний остеосинтез є додатковою травмою, адже гостра відкрита травма сама по собі більш тяжка, ніж закрита, і нерідко супроводжується шоком і крововтратою. Низький і нестійкий артеріальний тиск, частий і лабільний пульс повинні втримувати від здійснення остеосинтезу при первинній обробці. Операція може бути зроблена лише через кілька днів після стійкого виведення хворого з шокового стану. Необхідно також урахувати, що при значному роздавлюванні м’яких тканин небезпека жирової емболії при внутрішньокістковому остеосинтезі збільшується. Соломин Л.Н., Кузнецов И.А., Телишев У.В. і співавт. вважають, що варто втриматися від первинного, особливо внутрішньокісткового, металоостеосинтезу у хворих із захворюваннями серця, легенів, центральної нервової системи й порушеннями обміну речовин, у стані субкомпенсації, а також людей літнього й старечого віку. У дітей при відкритих переломах кісток показання до остеосинтезу досить відносні й він застосовується рідко.
Разом із тим було б великою помилкою не використовувати первинний остеосинтез сучасними конструкціями там, де до цього немає протипоказань і де він може принести значну користь. Остеосинтез заслуговує на особливу увагу, коли при відкритому переломі кістки є одночасне ушкодження великих магістральних судин. У цьому випадку метод стабільного остеосинтезу при шві артерії забезпечує нерухомість відламків, що є важливою умовою благополучного відновлення стінки судини. При перев’язці магістральних артерій варто втриматися від внутрішньокісткового остеосинтезу, тому що руйнування внутрішньокісткової артерії загрожує ампутацією кінцівки. Інтрамедулярний остеосинтез металевим стрижнем також протипоказаний при навколосуглобових метафізарних переломах, у цих випадках більш доцільним є остеосинтез звичайною або спеціальною пластиною.
Показання до застосування відстроченого остеосинтезу
Відстрочений остеосинтез проводиться, як правило, після поліпшення загального стану хворого й загоєння ран м’яких тканин. Застосування відстроченого остеосинтезу показане при відкритих діафізарних переломах довгих трубчастих кісток зі значним зміщенням кісткових відламків або нестійких відкритих переломах у тих хворих, в яких первинний металоостеосинтез був протипоказаний через тяжкий загальний стан у результаті шоку, при великій крововтраті, тяжкій супутній травмі або якщо радикальна первинна хірургічна обробка була неможливою через вагу й поширенність руйнування м’яких тканин. Відстрочений остеосинтез показаний також у хворих, в яких лікування було розпочато кістяковим витягненням або гіпсовою пов’язкою, однак у процесі лікування з’ясувалося, що кісткові відламки не вдалося правильно й міцно зіставити, або репозиція була вдалою, та надалі настало вторинне зміщення відламків.
Реабілітація хворих після виконання остеосинтезу
Навіть найкращим чином виконаний остеосинтез сам по собі не забезпечує досягнення успіху лікування без післяопераційного відновного лікування. У першу чергу це стосується постраждалих із множинними та поєднаними травмами, коли результат лікування прямо залежить від якості та своєчасності реабілітаційних заходів.
У період відновного лікування після стабільно-функціонального остеосинтезу виконання реабілітаційних заходів потрібно починати якомога раніше. Для кожного хворого складається індивідуальна програма реабілітації, що являє собою перелік реабілітаційних заходів, спрямованих на відновлення здатностей пацієнта до побутової, соціальної, професійної діяльності відповідно до його потреб, кола інтересів, з урахуванням прогнозованого рівня його фізичного й психічного стану, витривалості та ін. Програма реабілітації складається й реалізується тільки за згодою пацієнта і при його націленості на результат.
Основними принципами реабілітації після остеосинтезу є:
— ранній початок — сприяє більш повному й швидкому відновленню порушених функцій;
— послідовність — визначення показань до реабілітації, установлення справжнього стану пацієнта під час розпиту й клінічного огляду, а також при психологічному й соціальному обстеженні, визначення цілей і завдань реабілітації, складання плану реабілітації, перевірка ефективності реабілітації і її корекція, досягнення запланованих цілей реабілітації, висновок реабілітаційної команди та її рекомендації;
— комплексний підхід із залученням фахівців різного профілю; у процесі реабілітації вирішуються питання лікувального, лікувально-профілактичного плану, проблеми визначення працездатності пацієнта, його працевлаштування, трудового навчання й перекваліфікації, питання соціального забезпечення, трудового й пенсійного законодавства, взаємин пацієнта та його родини, громадського життя;
— безперервність і наступність етапів реабілітації — відновне лікування проводиться починаючи з моменту виникнення хвороби або травми й аж до повного повернення людини в суспільство з використанням усіх організаційних форм реабілітації;
— облік індивідуальних особливостей хворого;
— залучення хворого до активної участі в лікуванні.
Питання для контролю засвоєння знань:
- У яких випадках використовується остеосинтез?
- Які види остеосинтезу ви знаєте?
- Які основні принципи остеосинтезу ви знаєте?
- Які показання до первинного остеосинтезу?
- Які показання до вторинного остеосинтезу?
- Назвіть принципи реабілітаційних заходів при остеосинтезі.
- Анкин Л.Н. Принципы стабильно-функционального остеосинтеза / Анкин Л.Н., Левицкий В.Б. — К.: Остеосинтез, 1991. — 140 с.
- Волков М. В. Повреждения и заболевания опорно-двигательного аппарата / Волков М.В., Любошиц М.А. — М.: Медицина, 1979. — 272 с.
- Воронцов А.В. Остеосинтез при метафизарных и диафизарных переломах / Воронцов А.В. — Л.: Медицина, 1973.
- Захарина Г.Н. Лечение открытых переломов длинных трубчатых костей / Захарина Г.Н., Топилина Н.П. — М.: Медицина, 1974.
- Каплан А.В. Открытые переломы длинных трубчатых костей / Каплан А.В., Маркова О.Н. — Ташкент: Медицина, 1975.
- Корж А.А. Функциональное лечение диафизарных переломов / А.А. Корж, А.К. Попсуйшапка, Е.К. Маковоз // Ортопедия, травматология и протезирование. — 1987. — № 8.
- Крупко И.Л. Руководство по травматологии и ортопедии / Крупко И.Л. — Л.: Медицина, 1976.
- Руководство по внутреннему остеосинтезу / М.Е. Мюллер, М. Алльговер, Р. Шнайдер, Х. Виллинеггер. — М.: Ad Marginem, 1996.
- Руководство по внутренней фиксации набором АО.
- Ткаченко С.С. Остеосинтез / Ткаченко С.С. — Л.: Медицина, 1987. — 264 с.
- Юмашев Г.С. Оперативная травматология и реабилитация больных с повреждениями опорно-двигательного аппарата / Юмашев Г.С., Епифанов В.А. — М.: Медицина, 1983.
Рекомендована література для поглибленого вивчення теми
- Ранние реконструктивно-восстановительные операции при обширных травматических повреждениях голени, осложненных гнойной инфекцией / Амирасланов Ю.А., Митиш В.А., Борисов И.В. и др. // Хирургия. — 1998. — № 5. — С. 36-39.
- Корж Н.А. Системообразующая роль механических факторов в процессах остеогенеза / Корж Н.А., Чертенкова Э.В., Тяжелов А.А. // Квантово-биологическая теория. — Х.: Факт, 2003. — С. 169-197.
- О лечении диафизарных переломов голени / А.Н. Трофимов, С.И. Черновол, О.Г. Дунай // Ортопедия, травматология и протезирование. — 2004. — № 1. — С. 21-24.
- К оптимизации медицинской реабилитации больных и инвалидов с последствиями травм и ортопедических заболеваний / Филюк В.Ф., Милославский Ф.А., Михайловская Л.В. и др. // Ортопедия, травматология и протезирование. — 2000. — № 1. — С. 75-78.