Украинский журнал хирургии 2 (17) 2012
Вернуться к номеру
Ущемлённая посттравматическая диафрагмальная грыжа редкой локализации
Авторы: В.В. Ганжий, С.А. Новак, В.П. Акиньшин, Н.А. Ярешко, И.П. Колесник, Е.И. Баранов, Запорожский государственный медицинский университет
Рубрики: Хирургия
Разделы: Справочник специалиста
Версия для печати
До настоящего времени диагностика и лечение ущемлённых посттравматических диафрагмальных грыж (ПДГ) является сложным разделом хирургии [1, 2, 7]. Трудности диагностики ПДГ обусловлены отсутствием у врачей настороженности в отношении данной патологии, что связано прежде всего с отсутствием ранней выявляемости данного состояния на догоспитальном этапе. По литературным данным травматическое повреждение диафрагмы составляет 0,8-6,5% от всех торако-абдоминальных травм [5, 4], причём лишь в 10% случаев течение послеоперационного периода осложняется образованием диафрагмальной грыжи [5]. Средний срок давности существования ПДГ до момента её диагностики составляет 13 лет [2]. При этом выявить её удаётся, как правило, лишь в случае странгуляции и перфорации ущемлённых в ней органов, когда она протекает под маской различной ургентной абдоминальной патологии [2]. Послеоперационная летальность при данной патологии составляет от 30 до 50% [1]. Среди всех пациентов с ПДГ, больные с правосторонней локализацией грыжевого дефекта составляют лишь 11-14% [6, 8], что связано, в первую очередь, с амортизирующим действием, которое оказывает во время травмы печень [7]. Содержимым грыжевого мешка у пациентов с правосторонней ПДГ чаще всего являются толстая кишка, сальник и печень [5].
На наш взгляд клинический интерес представляет приведенный нами случай успешного лечения пациента с ущемлённой правосторонней ПДГ. Помимо редкости локализации грыжевого дефекта не менее значимым является факт ущемления в нём участка подвздошной кишки.
Приводим данное клиническое наблюдение.
Больной К. 1939 г.р. (история болезни № 193) поступил 10.01.2011 года в ургентном порядке в приёмно-диагностическое отделение Городской клинической больницы экстренной и скорой медицинской помощи, г. Запорожья с жалобами на боли схваткообразного характера в нижних отделах живота, вздутие живота, тошноту, обильную многократную рвоту тёмно-коричневым содержимым, сухость во рту, общую слабость, головокружение. Стул отсутствовал в течение четырёх суток. Из анамнеза выяснено, что ранее больной перенёс операции по поводу деструктивного аппендицита в 1980 году и по поводу левосторонней паховой грыжи в 2006 году. В 1995 году больной находился на лечении в отделении политравмы Городской клинической больницы экстренной и скорой медицинской помощи, г. Запорожья по поводу «закрытой травмы грудной клетки, множественных переломов рёбер с обеих сторон», полученной в результате дорожно-транспортного происшествия. За время, прошедшее с момента вышеописанной травмы, патологических состояний со стороны органов брюшной полости не отмечает.
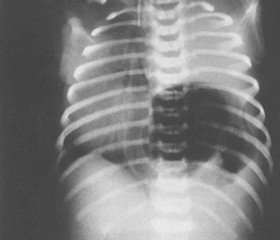
При объективном исследовании общее состояние пациента тяжёлое, обусловлено явлениями эндогенной интоксикации и выраженной сердечно-лёгочной недостаточностью. Кожа, видимые слизистые оболочки бледные с иктеричным оттенком, тургор кожи снижен. Грудная клетка астенического типа, правая её половина деформирована, причём участок вдавленной деформации размерами 15´7 см располагается по лопаточной линии справа на уровне VIII-XI рёбер. Дыхание жёсткое, ослаблено в нижних отделах лёгких с обеих сторон, при этом правая половина грудной клетки во время акта дыхания малоподвижна. АД 110/70 mmHg, пульс слабого наполнения и напряжения, 110 в минуту. Живот несколько увеличен в размерах, при пальпации умеренно болезненен в гипогастрии, перитонеальных симптомов нет. Аускультативно: перистальтика не выслушивается, в гипогастральной области выявлен симптом «шума плеска». Per rectum: в ампуле прямой кишки патологических образований не выявлено. На обзорной рентгеноскопии органов грудной клетки патологии не выявлено, при рентгенологическом исследовании брюшной полости обнаружены множественные тонкокишечные арки и «чаши Клойбера». Больной госпитализирован с диагнозом: «Спаечная болезнь. Острая тонкокишечная непроходимость». Пациенту поставлен назогастральный зонд, по которому одномоментно эвакуировано до 500 мл тёмно-коричневой зловонной жидкости. После осмотра анестезиолога, больному поставлен центральный венозный доступ, после чего проведена инфузионная терапия в объёме до 3000 мл. На контрольной рентгеноскопии органов брюшной полости явления тонкокишечной непроходимости сохраняются.
Операция 10.01.2011 г. Срединная лапаротомия. В брюшной полости обнаружено до 300 мл серозной жидкости. Петли тонкой кишки дилятированы до 4-5 см в диаметре, содержат жидкость и воздух. Приводящая петля терминального отдела подвздошной кишки, перебрасываясь через поперечно-ободочную кишку, уходит под правую долю печени, откуда спускается отводящая петля указанного отдела тонкой кишки, которая находится в спавшемся состоянии. Извлечь петлю подвздошной кишки из-под правой доли печени не удалось, поэтому произведена мобилизация круглой и серповидной связок печени, после чего, правая её доля отведена в медиальном направлении. При этом, обнаружен дефект правого купола диафрагмы, располагающийся позади треугольной связки печени, в котором плотно фиксирована петля подвздошной кишки. После мобилизации треугольной связки правой доли печени и рассечении в латеральном направлении ущемляющего кольца из вышеуказанного грыжевого дефекта извлечена некротизированная петля подвздошной кишки длинной до 20 см.
При её извлечении из грыжевидного дефекта выделилось до 300 мл зловонной геморрагической жидкости. При ревизии полости грыжевого мешка установлено, что последний располагается субплеврально и с правой грудной полостью не сообщается.
Произведена назоинтестинальная интубация тонкой кишки в ходе которой эвакуировано до 800 мл «кишечного» отделяемого. После этого выполнена резекция подвздошной кишки с последующим наложением илеотрансверзоанастомоза по типу «бок в бок». Затем выполнено дренирование указанной полости грыжевого дефекта через прокол в VI межреберье по задней подмышечной линии справа одним полихлорвиниловым дренажом, после чего ушит дефект в диафрагме.
Послеоперационный период осложнился возникновением двухсторонней нижнедолевой пневмонии и левосторонним гидротораксом, который купирован пункционным методом. Дренажи из брюшной полости удалены на 6-7 сутки, дренаж из полости грыжевого дефекта удалён на 12 сутки, швы сняты на 8 сутки, рана зажила первичным натяжением. Больной выписан на 14 сутки из отделения. Осмотрен через 1 месяц: общее состояние удовлетворительное, функция внешнего дыхания компенсирована, жалоб со стороны желудочно-кишечного тракта не предъявляет.
Заключение
Приведенный клинический случай демонстрирует, что локализация ПТДГ крайне разнообразна, ущемлённые их формы протекают тяжело, под маской других острых заболеваний брюшной полости. Для улучшения результатов лечения ПТДГ необходимо проводить обследование всех пациентов с торакоабдоминальными травмами с целью ранней диагностики данной патологии и оперативной её коррекции в плановом порядке.
1. Маслов В.И. Хирургическая тактика при осложненных травматических диафрагмальных грыжах / В.И. Маслов, М.А. Тахтамыш // Хирургия. – 2004. – № 7. – C. 26-31.
2 Delayed discovery of diaphragmatic injury after blunt trauma: report of three cases / D.G. Healy, D. Veerasingam, D. Luke [et al.] // Surg. Today. – 2005. – Vol. 35. – P. 407-410.
3. Delayed right-sided diaphragmatic rupture and chronic herniation of unusual abdominal content / D.B. Christie, J. Chapman, J.L. Wynne [et al.] //J. Am. Coll. Surg. – 2007. – Vol. 204. – № 1. – P. 176.
4. Diaphragmatic injuries / V.O. Adegboye, J.K. Ladipo, O.A. Adebo [et al.] // Afr. J. Med. Sci. – 2002. – Vol. 31. – № 2. – P. 149-153.
5. Diaphragmatic rupture with right colon and small intestine herniation after blunt trauma: a case report / Mirko Muroni, Giuseppe Provenza, Stefano Conte Muroni [et al.] / Journal of Medical Case Reports. – 2010. – № 4. – P. 289.
6. Schiano di Visconte M. Acute abdomen due to a right-sided strangulated traumatic diaphragmatic hernia. Case report / M. Schiano di Visconte, P. Picciano, G. Munegato // Minerva Chir. – 2006. – Vol. 61. – № 5. – P. 451-454.
7. The current status of traumatic diaphragmatic injury: lesson learned from 105 patients over 13 years / W.C. Hanna, L.E. Ferri, P. Fata [et al.] // Ann. Thorac. Surg. – 2008. – Vol. 85. – P. 1044-1048.
8. Traumatic diaphragmatic hernias: a report of 26 cases. / T.Z. Nursal, M. Ugurlu, M. Kologlu [et al.] // Hernia. – 2001. – Vol. 5. – №1. – P. 25-29.