Журнал «Травма» Том 14, №1, 2013
Вернуться к номеру
Черезкістковий остеосинтез при травмах та захворюваннях опорно-рухового апарату
Авторы: Климовицький В.Г., д.м.н., професор, директор НДІ травматології та ортопедії, завідувач кафедри травматології, ортопедії та хірургії екстремальних ситуацій Донецького національного медичного університету ім. М. Горького, Черниш В.Ю., д.м.н., професор кафедри травматології, ортопедії та хірургії екстремальних ситуацій Донецького національного медичного університету ім. М. Горького
Рубрики: Травматология и ортопедия
Разделы: Медицинское образование
Версия для печати
Зовнішній черезкістковий остеосинтез (ЧКО, external osteosynthesis — за інтернаціональною термінологією) є одним із методів лікування хворих та постраждалих ортопедо-травматологічного профілю. Його відмінність від так званих заглибних варіантів остеосинтезу (internal osteosynthesis) полягає в наявності зовнішніх конструкцій (кільцеві опори, рамки та ін.), розташованих над шкірою, та елементів зв’язку апарата з кісткою (спиці, стрижні), що проводяться через кістку (кісткові уламки) і фіксуються в зовнішній конструкції. За рахунок маніпуляцій із зовнішньою конструкцією або окремими елементами зв’язку апарата з кісткою є можливість різнопланового впливу на кісткові уламки не лише безпосередньо в період самого оперативного втручання, але й протягом усього періоду перебування хворого в апараті. Так, можуть здійснюватися: стабільна фіксація в заданому положенні, переміщення окремих уламків, зміна режиму компресії або дистракції, отримання дистракційного регенерату шляхом дозованої дистракції за методом Г.А. Ілізарова та ін.
В історичному аспекті зовнішній ЧКО існує досить давно. Принцип з’єднання кісток шляхом зовнішньої черезкісткової фіксації запропонував J. Malgaigne, який у 1843 р. розробив пристрій для зовнішньої фіксації уламків при переломах надколінка й ліктьового відростка (М.В. Волков, О.В. Оганесян, 1986).
Серед етапних моментів розвитку методу слід відзначити створення першого стрижневого апарата A. Lambotte (початок ХХ сторіччя); перших конструкцій, що припускали не лише фіксацію вже репонованих уламків, а й можливість окремих репонуючих маніпуляцій (Chalier, 1917; Stader, 1937); розробку R. Hoffmann (1938) власного, більш досконалого апарата, у якому в кожний з уламків уводили по 2–4 гвинтові стрижні, які закріплювали в зовнішній конструкції, що дозволяла виконувати розтягнення та зближення уламків, а також певною мірою керувати положенням уламків у трьох площинах (О.В. Бейдик, Г.П. Котельников, Н.В. Островский, 2002). Але перехід від досить локального застосування спицевих чи стрижневих апаратів для тимчасової чи постійної фіксації уламків до розробки методу ЧКО як окремого напряму в хірургічному лікуванні захворювань та пошкоджень опорно-рухового апарату, безперечно, пов’язаний з ім’ям видатного ортопеда-травматолога ХХ сторіччя Г.А. Ілізарова.
Саме під керівництвом Г.А. Ілізарова на базі створеного ним науково-дослідного інституту у м. Курган було розроблено наукові принципи застосування методу в багатьох галузях ортопедії й травматології, розроблено універсальний набір конструкцій для зовнішнього черезкісткового остеосинтезу у спицевому варіанті, багато зроблено для широкого поширення методу у світі.
Досягнення Курганської наукової школи стали поштовхом до подальшого розвитку методу. Так, у монографії М.В. Волкова та О.В. Оганесяна (1986) наведено дані про результати розробки і впровадження низки конструктивних рішень щодо відновлення форми й функції суглобів і кісток із застосуванням оригінальних шарнірних пристроїв для апаратів зовнішньої фіксації. Розроблено й застосовано в практичній охороні здоров’я апарати Калнберза, Ткаченка — Дем’янова та ін.
Поширення ЧКО у світі призвело до об’єднання спеціалістів, які займаються подальшою розробкою і впровадженням методу. У 1982 р. в Італії вперше виникла Міжнародна асоціація з вивчення та застосування методу Ілізарова (ASAMI). Сьогодні до цієї асоціації входять представники близько 30 країн світу: Німеччини, Франції, Італії, Японії, США та ін. Усе це свідчить про визнання методу у світі. Важко навіть визначити, скільки конструкцій апаратів зовнішньої фіксації є сьогодні, оскільки, як зазначається (В. Голяховский, В. Френкель, 1999), майже щорічно у світі з’являються й впроваджуються нові, більш досконалі апарати. Загалом спеціалістам відомо понад 350 різноманітних технічних пристроїв для черезкісткового остеосинтезу (О.В. Бейдик, Г.П. Котельников, Н.В. Островский, 2002).
Значне місце займає ЧКО і в травматології України. Ще в 1987 р. у монографії В.І. Стецули та А.А. Девятова було узагальнено теоретичні основи, викладено показання, методики і результати застосування черезкісткового остеосинтезу спицевими апаратами. У подальші роки увагу було зосереджено на розробці більш сучасних стрижневих (СКІД, ЧАС, апарат Костюка) та комбінованих спице-стрижневих систем («Остеомеханік»). Над цим працювали травматологи усіх трьох профільних НДІ України: у Києві (А.П. Крись-Пугач, А.Н. Костюк та ін., 2000), Харкові (В.Г. Рынденко, Г.В. Бэц, Л.Д. Горидова, 1990), Донецьку (В.Г. Климовицкий, А.Я. Лобко, В.Ю. Черныш, 2000; И.А. Катаев, А.Я. Лобко, 1994). Сучасні погляди на можливості методу і його перспективи викладені в монографії В.І. Стецули та В.В. Веклича (2003).
Наведені факти свідчать про те, що зовнішній черезкістковий остеосинтез на сьогодні є одним із поширених методів лікування постраждалих і хворих ортопедо-травматологічного профілю. У різних варіантах він застосовується як в Україні, так і у світі. Тому знання основ цього методу, розуміння його можливостей і показань до застосування, вміння застосувати у своїй практичній діяльності в разі необхідності на сучасному етапі є складовою професійної діяльності лікаря ортопеда-травматолога.
Показання до застосування ЧКО, співвідношення з іншими способами лікування
Останні десятиріччя характеризуються постійним розвитком усіх видів остеосинтезу переломів кісток (накістковий, інтрамедулярний, зовнішній черезкістковий та ін.). Застосовуючи кожен з них, у принципі можна отримати позитивний результат лікування. Це викликає нову проблему оптимального вибору такого способу лікування, що здатний забезпечити добрий результат в умовах конкретної клінічної ситуації. Тобто все більшого значення набуває проблема розробки науково обґрунтованого диференційованого підходу до вибору методу лікування з декількох принципово можливих. У цьому плані важливо розуміти ті переваги, що певний спосіб лікування надає порівняно з іншими варіантами, чітко розуміти позитивні й негативні риси кожної з лікувальних технологій.
Із цієї точки зору, безперечно, позитивними рисами методу ЧКО є такі:
1. Мінімальна інвазивність, можливість закритого, тобто без розтину м’яких тканин, з’єднання кісткових уламків за рахунок маніпуляцій з елементами зв’язку апарата з кісткою та зовнішньою конструкцією. Це важливо при лікуванні постраждалих із політравмою, зокрема множинною травмою опорно-рухового апарату, коли стабільна фіксація переломів є складовою частиною загального протишокового комплексу, а стан пацієнта, як правило, не дозволяє застосувати внутрішній (заглибний) остеосинтез декількох сегментів одночасно. Те ж стосується пацієнтів із супутньою соматичною патологією, що може вимагати максимально можливого зменшення травматичності втручання. Зменшенню інвазивності при наданні невідкладної допомоги також сприяє можливість застосування зовнішньої фіксації у двоетапному варіанті (скорочена «фіксаційна» схема в ургентному порядку з доведенням до повної схеми ЧКО при стабілізації загального стану).
2. Можливість позавогнищевого остеосинтезу, тобто без розташування металоконструкцій у зоні ушкодження (ран, саден, гематоми, опіків тощо). Це є актуальним при остеосинтезі відкритих переломів, переломів із будь-яким ушкодженням м’яких тканин, при остеосинтезі, що виконується у хворих на остеомієліт або за умов наявності іншої хронічної інфекції.
3. Можливість протягом усього періоду фіксації змінювати в разі необхідності не тільки положення кісткових уламків, а й ступінь компресії чи дистракції, контролювати співвідношення уламків, регулювати ступінь стабільності фіксації (можливість як стабільного остеосинтезу, так і його динамізації — тренування кісткового регенерату, що формується в зоні перелому). Це важливо за умов порушення репаративної регенерації (уповільнене зростання переломів, лікування псевдоартрозів та ін.).
4. При внутрішньосуглобових переломах — поєднання прямої й непрямої (за рахунок лігаментотаксису) репозиції суглобової поверхні, тракційне розвантаження ушкодженого хряща на період його відновлення, принципова можливість керованої функції суглоба за рахунок введення до зовнішньої конструкції шарнірних пристроїв.
5. Отримання у разі необхідності дистракційного регенерату (ефект Ілізарова) при подовженні кісток або компенсації кісткових дефектів.
Але наявність зовнішньої конструкції та елементів зв’язку апарата з кісткою, що, власне, і створює можливість реалізації названих переваг, обумовлює негативні характеристики методу: 1) наявність зовнішньої конструкції, що не є зручним для хворого в період перебування в апараті; 2) необхідність періодичного медичного контролю в динаміці — спостереження за пов’язками в місцях введення через шкіру елементів зв’язку апарата з кісткою, перевірки стабільності апарата.
Таким чином, показаннями до застосування методу ЧКО є ситуації, коли можливість реалізації названих переваг є найбільш актуальною, а саме:
1. Лікування переломів у постраждалих із політравмою, а також у пацієнтів із тяжкою супутньою соматичною патологією.
2. Остеосинтез відкритих переломів (особливо 3–4-го ст.) та поєднання переломів із значними ушкодженнями м’яких тканин (опіки, інфіковані рани та садна).
3. Внутрішньосуглобові переломи з багатоуламковим ушкодженням суглобової поверхні. У багатьох випадках при таких переломах існуючі металоконструкції для внутрішнього остеосинтезу не дають можливості стабільної фіксації кожного з фрагментів, а поєднання прямої репозиції (спиці, стрижні та ін.) з тракційною репозицією в апараті (лігаментотаксис) дає можливість адекватного відновлення суглобової поверхні та утримання досягнутого співвідношення за рахунок керованості зовнішьої конструкції.
4. Лікування переломів, що не зрослися, псевдоартрозів, переломів, що зростаються уповільнено.
5. Лікування багатоуламкових діафізарних переломів довгих кісток з ушкодженням кістки на значному протязі діафіза (як правило, С1 та С3 за класифікацією АО/ASIF).
6. Усі ситуації, що вимагають отримання дистракційного регенерату: подовження кісток, компенсація дефектів кісток, коригуючі остеотомії та ін.
7. Остеосинтез та лікування кісткових дефектів у пацієнтів з остеомієлітом.
Важливо знати, що при лікуванні постраждалих із відкритими переломами кісток, а також при переломах кісток у пацієнтів із політравмою у світі існує два варіанти використання методу ЧКО. Перший варіант: виконання остеосинтезу за скороченою схемою у невідкладному порядку, після стабілізації стану постраждалого — етапне доведення апарата до повної схеми. Фактично зміст повторного втручання зводиться до проведення декількох (як правило, 2–4) спиць або стрижнів і виконання завершальних репонуючих маніпуляцій, що є малотравматичним і може бути виконане без додаткової підготовки при мінімальному анестезіологічному забезпеченні. Другий варіант, який застосовують, зокрема, прихильники заглибного остеосинтезу, передбачає застосування апаратів зовнішньої фіксації лише за тимчасовою схемою (як правило, 4 стрижні, по 2 у кожен з основних кісткових уламків, із рамочною фіксацією). Після надійної стабілізації стану хворого або після загоєння ран при відкритих переломах апарат знімають і виконують остеосинтез одним із заглибних фіксаторів. Кожен із варіантів має прихильників та опонентів, раціональні основи та певні недоліки, але обидва підходи існують, застосовуються у сучасній травматології і здатні забезпечити позитивний результат лікування.
Зазначене вище не означає, що ЧКО не може бути виконаний за іншими показаннями (закриті діафізарні переломи, «прості» внутрішньосуглобові та ін.). Методики застосування ЧКО при будь-яких переломах, що потребують оперативного лікування, добре відомі й цілком ефективні (В.И. Стецула, А.А. Девятов, 1987; В. Голяховский, В. Френкель, 1999; О.В. Бейдик, Г.П. Котельников, Н.В. Островский, 2002 та ін.). Але в інших випадках порівняно з заглибними варіантами остеосинтезу на відміну від вище зазначених апарат зовнішньої фіксації не має додаткових можливостей, він виконує лише функцію фіксації кісткових уламків, тобто завдання, цілком аналогічне внутрішнім фіксаторам, хоча й у найменш інвазивному варіанті.
Види апаратів зовнішньої фіксації, вимоги до конструкцій апаратів
Враховуючи різноманіття розроблених варіантів апаратів зовнішньої фіксації, розробка єдиної класифікації є достатньо складною проблемою. Існуючі класифікації включають від 4 до 6 типів конструкцій для зовнішньої фіксації. Так, О.В. Бейдик, Г.П. Котельников та Н.В. Островский (2002) на підставі основних видів побудови зовнішньої конструкції виділяють 6 типів апаратів:
1. Однобічні (унілатеральні) одноплощинні фіксатори.
2. Двобічні (білатеральні) одноплощинні фіксатори з проведенням стрижнів наскрізь та їх двобічною фіксацією.
3. Двобічні квадратні фіксатори (білатеральні двоплощинні) із стрижнями, проведеними наскрізь.
4. Трикутні фіксатори з однобічним або наскрізним проведенням стрижнів. Зовнішні конструкції при цьому формуються в жорсткі трикутні системи.
5. Напівкруглі фіксатори (зовнішні опори у формі напівкільця).
6. Круглі фіксатори (зовнішні опори мають кільцеву форму). Кільця з’єднуються між собою різьбовими штангами. Саме до такого типу належать відомі апарати Ілізарова, Калнберза та апарат «Остеомеханік», розроблений в Україні на початку 90-х років ХХ сторіччя у НДІ травматології та ортопедії Донецького національного медичного університету.
Іноді в повсякденній практичній діяльності апарати умовно поділяють також на спицеві (апарат Ілізарова), стрижневі (апарати СКІД, Костюка) та спице-стрижневі (апарат «Остеомеханік»).
Зрозуміло, що вимоги до апаратів зовнішньої фіксації безпосередньо залежать від тих завдань, які вирішує лікар. Якщо мова йде про тимчасову фіксацію на період до створення умов для виконання внутрішнього остеосинтезу, перевагу надають найбільш простим конструкціям (типу 1 чи 2). Якщо апарат призначений для застосування як основний метод із метою фіксації вже відрепонованих кісткових уламків (на ортопедичних пристроях до операційного столу, при скелетному витягненні та ін.), доцільно обирати більш надійні апарати 3–6-го типів, які забезпечують більш високий рівень стабільності остеосинтезу, але, як правило, мають обмежені репозиційні можливості. Якщо ж передбачається репозиція й фіксація кісткових уламків за рахунок маніпуляцій в апараті, етапні маніпуляції (отримання дистракційного регенерату, корекція усі чи довжини, зміна режимів компресії або дистракції та ін.), а до плану лікування включають дозоване чи повне навантаження на кінцівку в апараті, то така конструкція має відповідати цілій низці вимог:
1. Відповідність вимогам стабільно-функціонального та малоінвазивного остеосинтезу. Це передбачає відсутність додаткової іммобілізації та можливість раннього (з 3–5-ї доби після операції) відновлення функції суглобів ушкодженої кінцівки, мінімальне втручання до зони перелому.
2. Можливість раннього навантаження на кінцівку. Саме можливість раннього навантаження на кінцівку, що досягається за рахунок стабільної керованої та контрольованої фіксації в апараті, відрізняє метод ЧКО від більшості способів внутрішнього остеосинтезу. Доцільність такого заходу з точки зору часткового збереження стереотипу пересування та прискорення зрощення перелому підтверджена, зокрема, у роботі Л.Ю. Горбачової, В.А. Щурова, С.І. Швед та ін. (2000).
3. Комфортність для пацієнта, збереження ним мобільності та можливості самообслуговування. Тобто апарат має бути компактним, припускати опору на кінцівку і здійснення рухів у суглобах у максимально можливому обсязі.
Для того щоб виконання зазначених принципових вимог стало можливим, у конструкції апарата мають бути реалізовані такі технічні моменти:
— При передопераційному плануванні доцільно передбачати мінімальну кількість елементів зв’язку апарата з кісткою поблизу суглобів для виключення (або максимального обмеження) механічної фіксації рухомого м’якотканинного апарату та зменшення больового синдрому в період перебування в апараті.
— Забезпечення міцності зв’язку апарата з кісткою, оскільки нестабільність апарата погіршує умови для розвитку репаративної регенерації ушкодженої кістки, здатна викликати вторинне зміщення уламків, а також спричиняє додаткову травматизацію в місцях контакту елементів зв’язку з кісткою (що викликає больові відчуття й може спричинити запальні ускладнення за рахунок постійного подразнення тканин).
— Можливість керування основними уламками в період фіксації (як їх пересуванням, так і регулюванням ступеня компресії чи дистракції).
— Забезпечення рівномірності просторового розподілу навантажень на ушкоджену кістку з метою створення оптимальних умов для регенерації кісткової тканини.
— При внутрішньосуглобових переломах має бути забезпечена можливість тракційного розвантаження суглобових поверхонь.
— При внутрішньосуглобових переломах компоновка апарата має припускати можливість раннього відновлення функції суглоба за рахунок введення в апарат шарнірних пристроїв.
При обґрунтуванні вибору конкретного типу апарата або його компоновки важливо розуміти переваги й недоліки окремих конструкцій, зокрема апаратів зовнішньої фіксації на базі різних елементів зв’язку апарата з кісткою (спиць або стрижнів). Важливо розуміти, що різниця конструкцій апарата — не лише формальна ознака, а чинник, здатний впливати на порядок виконання, характеристики остеосинтезу і навіть функцію кінцівки під час лікування.
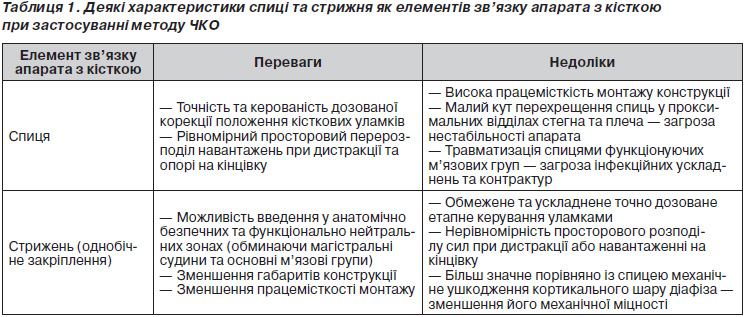
Нижче ми також наводимо в порівняльному аспекті деякі характерні особливості, що властиві спиці та стрижню однобічного закріплення при застосуванні їх як елементів зв’язку апарата з кісткою, знання яких може сприяти вибору оптимальної методики застосування методу ЧКО (табл. 1). Виходячи з наведених позитивних та негативних аспектів, можна зробити висновок, що застосування стрижнів однобічного закріплення найбільш обґрунтоване, коли завданням є забезпечення міцності зв’язку апарата з кісткою, безпека з огляду на анатомію та функцію суглобів, простота і зменшення працемісткості монтажу. Переваги спиць (та стрижнів двобічного закріплення) виявляються у випадках, коли необхідними є етапні маніпуляції в апараті, контрольованість ступеня компресії та дистракції, точність маніпуляцій з кістковими уламками, суворе додержання рівномірного просторового розподілу силових навантажень (отримання регенерату, повне навантаження на кінцівку в період перебування в апараті та ін.). Комплекс цих чинників і має бути основним критерієм для обрання тієї чи іншої конструкції апарата зовнішньої фіксації.
Слід також зазначити, що в багатьох сучасних апаратах (О.В. Бейдик, Г.П. Котельников, Н.В. Островский, 2002; И.А. Катаев, А.Я. Лобко, 1994 та ін.) поєднуються в єдиній конструкції стрижні (для забезпечення міцності зв’язку апарата з кісткою у метафізарних зонах) та спиці (для забезпечення керованості кістковими уламками та регуляції вектора силових навантажень безпосередньо поблизу лінії перелому чи остеотомії), що значно оптимізує можливості лікаря при застосуванні ЧКО як основного методу лікування.
Незважаючи на різноманітність конструкцій апаратів зовнішньої фіксації, існує низка загальних вимог, додержання яких є необхідною умовою застосування ЧКО як лікувального методу. Можна систематизувати ці вимоги відповідно до основних періодів лікування.
Передопераційна підготовка
У разі виконання ЧКО в ургентному порядку застосування методу спеціального обстеження не передбачає. Особливо це стосується ситуацій, коли оперативне втручання здійснюється за скороченою іммобілізаційною схемою. У такому випадку варіант мінімально травматичної стабільної фіксації уламків є частиною протишокового комплексу, і єдиною умовою його проведення є відсутність абсолютних протипоказань до проведення будь-якого втручання та його анестезіологічного забезпечення (наркоз чи провідникова анестезія).
Якщо ЧКО здійснюється в ургентному порядку за повною схемою (тобто передбачається проведення усіх стабілізуючих та репонуючих елементів зв’язку апарата з кісткою та їх закріплення в зовнішній конструкції, що надалі не буде вимагати принципової зміни схеми фіксації), умовою його виконання є стабілізація вітальних показників, компенсація шоку. Додаткового проведення інфузійної терапії або гемотрансфузій закрите, тобто без розтину м’яких тканин, виконання ЧКО не вимагає.
З точки зору скорочення терміну втручання зовнішня конструкція має бути змонтована під час передопераційного планування. Усі конструкції, включаючи зовнішні, на момент проведення операції мають бути стерильними. При закритих переломах має бути проведена антибіотикопрофілактика відповідно до існуючих стандартів. При лікуванні відкритих переломів має бути виконана ПХО відкритого перелому та призначатися курс антибіотиків широкого спектра дії в лікувальних дозах протягом 5–7 днів, оскільки такий перелом вважається інфікованим (або на більший термін, якщо при спостереженні в динаміці виникає така необхідність).
Вимоги та рекомендації щодо етапу здійснення оперативного втручання
Як було зазначено вище, існує багато конструкцій апаратів зовнішньої фіксації, які можуть відрізнятися за порядком здійснення втручання та особливостями окремих репонуючих маніпуляцій. Так, методики застосування спицевого апарата Ілізарова найбільш детально висвітлені в монографії В.І. Стецули та А.А. Девятова «Чрескостный остеосинтез в травматологии» (Київ: Здоров’я, 1987. — 200 с.), а варіанти застосування спице-стрижневих апаратів наведені в роботі колективу авторів: О.В. Бейдик, Г.П. Котельникова, Н.В. Островського «Остеосинтез стержневыми и спице-стержневыми аппаратами внешней фиксации» (Самара: ГП «Перспектива», 2002. — 208 с.).
Але є декілька загальних вимог, які треба враховувати як під час самого втручання, так і при виборі конструкції апарата на етапі передопераційного планування.
1. Введення спиць має здійснюватися на малих обертах медичної дрелі, з зупинкою кожні 5–6 секунд для охолодження спиці. Для спиць, що вводяться в діафізарний відділ, заточка має бути лише списоподібною або пероподібною. Для епіметафізарних відділів припустимим є також застосування тригранної заточки спиці.
2. Для стрижнів від апарата «Остеомеханік» та інших стрижнів із «самонарізною» високою різьбою в кістці в епіметафізарних відділах немає необхідності в попередній підготовці каналу в кістці: такі стрижні вводяться у кістку ручними приладами без попереднього насвердлювання. Для введення стрижнів усіх типів у діафізарну частину кістки має бути підготовлений канал свердлом відповідного діаметра.
3. У всіх випадках при передопераційному плануванні слід обирати анатомічно безпечні зони для введення спиць і стрижнів (на відстані від магістральних судин, нервових стовбурів), намагатися проводити елементи зв’язку апарата з кісткою таким чином, щоб якнайменше фіксувати однією спицею м’язові групи, що забезпечують різнонаправлені функції (згиначі з розгиначами та ін.).
4. Якщо перелом не є внутрішньосуглобовим (немає необхідності в застосуванні лігаментотаксису, розвантаженні ушкодженої суглобової поверхні та ін.), слід намагатися уникати фіксації суміжних з ушкодженим сегментом суглобів навіть при короткому дистальному (проксимальному) фрагменті. Забезпечити необхідну стабільність фіксації короткого кісткового фрагмента можна застосуванням стрижнів із високою різьбою для заділу в кістку, що забезпечують більш високу площу контакту з кісткою, ніж спиця.
5. У комбінованих спице-стрижневих конструкціях загальне призначення елементів зв’язку апарата з кісткою однобічного закріплення (як правило, стрижні в метафізарних зонах) — забезпечення стабільності апарата, габаритна фіксація. Призначення спиць (особливо спиць з упорною кулькою) та стрижнів двобічного закріплення з центральною різьбою для закріплення в кістці — репозиція та завершальна фіксація уламків. Крім того, спиці та стрижні двобічного закріплення мають функцію рівномірного просторового перерозподілу навантажень, запобігання ротаційних зміщень. Тому при ЧКО кісток нижньої кінцівки (коли передбачається дозоване чи повне навантаження на кінцівку в апараті) в кожному з основних кісткових уламків має бути проведений як мінімум один елемент зв’язку апарата з кісткою двобічного закріплення.
6. Для забезпечення можливості рухів у суміжних з ушкодженим сегментом суглобах слід передбачати такий монтаж зовнішньої конструкції, щоб вона якнайменше заважала функції суглобів. Зокрема, у схемі апарата «Остеомеханік» кільцеві опори складаються з сегментів 1/4 та 3/4 кільця. Це припускає, наприклад, такий монтаж дистальної кільцевої опори при ЧКО перелому стегнової кістки, щоб сегмент 1/4 розміщувався по задній поверхні і не обмежував згинання в колінному суглобі.
7. Остеопороз не є перешкодою для застосування методу за наявності загальних показань. Але під час виконання ЧКО у хворих з остеопорозом слід враховувати необхідність виконання деяких умов: 1) поєднання в конструкції стрижневих (для збільшення площі контакту фіксатора з кісткою) та спицевих елементів (забезпечення рівномірного просторового розподілу навантажень) зв’язку апарата з кісткою; 2) проведення стрижнів під кутом до продольної осі кістки (для збільшення площі контакту фіксатора з кісткою); 3) переміщення епіметафізарної бази апарата в напрямку метадіафіза, де міцність кістки більш значна і вірогідність більш довгого збереження стабільності синтезу вища.
8. При застосуванні методу ЧКО при наслідках травм, дефектах та вкороченнях нижньої кінцівки слід пам’ятати, що у разі наявності значної контрактури суглобів або анкілозу повністю компенсувати вкорочення недоцільно, функціонально вигідним буде незначне вкорочення (до 2 см) при збереженні осі кінцівки. При більш значних вкороченнях його слід компенсувати шляхом отримання дистракційного регенерату.
9. У разі застосування ЧКО при корекції складних деформацій (як правило, вроджених або таких, що виникли у дитинстві) однією з переваг апарата є те, що у період формування «м’якого» кісткового регенерату в зонах остеотомії за рахунок маніпуляцій із зовнішньою конструкцією є можливість етапної корекції довжини та осі кінцівки за результатами динамічного спостереження за пацієнтом у період формування фактично нового для нього стереотипу пересування.
Догляд за хворими в апараті в період амбулаторного лікування
Умовою виписування пацієнта на амбулаторне лікування є завершення маніпуляцій в апараті та його стабілізація, відсутність істотного больового синдрому, припинення геморагічних виділень у місцях уведення спиць та стрижнів, загоєння ран при відкритих переломах або в разі відкритого виконання ЧКО. Пацієнта слід навчити самостійного пересування в апараті та засобам підтримання рухів у суглобах ушкодженої кінцівки. На амбулаторному етапі догляд за хворим складається з таких елементів:
1. Контроль стабільності апарата. При огляді пацієнта слід перевіряти стабільність фіксації на різьбових елементах закріплення, відновлювати її в разі необхідності.
2. Перев’язки у місцях уведення спиць (стрижнів) мають відбуватися в умовах перев’язочної лікувального закладу. При відсутності будь-яких виділень роблять заміну пов’язки з медичним спиртом один раз на тиждень.
У разі появи запалення, ознак інфікування м’яких тканин перев’язки слід виконувати з антисептиками щоденно (амбулаторно або в стаціонарі, залежно від конкретних умов та ступеня запалення). Паралельно слід призначити антибактеріальну терапію, обмежити або виключити навантаження на кінцівку. Якщо протягом 3 днів не виявлено чіткої тенденції до зникнення запалення, спицю слід видалити, а після санації м’яких тканин перепровести нову. Якщо запалення усунено протягом названого періоду, спицю (стрижень) залишають і переходять на звичайний режим перев’язок.
У деяких випадках (як правило, у період, наближений до зняття апарата) після перебуванні в апараті протягом декількох місяців (тижнів) у місцях уведення спиць (стрижнів) можуть з’являтися виділення за типом серозних. Причина їх виникнення — часткова резорбція кісткової тканини поблизу проходження спиці або подразнення м’яких тканин при відсутності ознак інфікування. У таких умовах можна перейти на пов’язки з мазями на гідрофільній основі (добре зарекомендували себе, наприклад, левосин та левомеколь) 1–3 рази на тиждень. Як правило, це дає можливість запобігти розвитку запалення і не перепроводити спицю (стрижень) на заключному етапі фіксації.
3. Забезпечення навантаження на кінцівку. Як правило, сучасні спице-стрижневі апарати, які застосовуються як основний метод лікування, дозволяють забезпечити повне навантаження на кінцівку при пересуванні, що важливо як для збереження деякою мірою стереотипу пересування, так і для оптимізації умов консолідації перелому. Дозоване навантаження може починатися з 3–5-ї доби після остеосинтезу з доведенням до повного за 2–3 тижні. Якщо з тих чи інших міркувань це недоцільно, слід дати при виписуванні конкретні інструкції хворому щодо ступеня навантаження.
4. Підтримка функції суглобів під час перебування в апараті. Особливостями сучасних апаратів зовнішньої фіксації є можливість певною мірою об’єднати періоди іммобілізації уламків та реабілітації пацієнта. Цю тезу слід розуміти таким чином, що апарат забезпечує достатню стабільність фіксації для забезпечення рухів у суглобах ушкодженої кінцівки. При діафізарних переломах слід починати активні рухи у суміжних суглобах з 2–5-ї доби після втручання, як цього вимагають загальні принципи стабільно-функціонального остеосинтезу. Якщо у апараті проводиться лікування внутрішньосуглобового перелому, слід пам’ятати таке:
— Якщо кожен з уламків, що утворюють суглобову поверхню, стабільно фіксовано за допомогою одного з елементів зв’язку апарата з кісткою, рухи в суглобі із застосуванням шарнірного пристрою починають після припинення явищ післятравматичного синовіту (як правило, це відбувається протягом 1,5–2 тижнів).
— Якщо частина дрібних уламків репонована за рахунок тракційних маніпуляцій і не фіксована спицею чи стрижнем, рухи починають через 3–4 тижні, враховуючи ступінь ушкодження, розмір уламків та термін розвитку кісткової репарації для відповідного сегмента.
5. Показання до медикаментозного лікування не відрізняються від загальновідомих, воно може включати: остеотропну терапію, препарати, що покращують локальне кровопостачання; для внутрішньосуглобових переломів — хондропротектори. Для забезпечення оптимальних умов консолідації перелому слід також звертати увагу на корекцію соматичної патології, загальнозміцнююче лікування (вітамінотерапія та ін.).
Періодичність планового огляду лікаря, який виконував втручання, 1 раз на 1–1,5 місяці. При такому огляді має бути здійснено контроль стабільності апарата, перевірено стан м’яких тканин у місцях уведення спиць (стрижнів), оцінено обсяг рухів у суглобах (та подано відповідні рекомендації щодо методики його розробки, якщо це необхідно), за даними рентгенограм оцінено ступінь вираженості репаративних явищ. Якщо темп розвитку репаративних явищ не відповідає середньостатистичному для даного сегмента, а також у разі збереження патологічної рухомості при клінічній пробі в строк більший, ніж середньостатистичний для даного сегмента, можуть бути застосовані такі способи локальної стимуляції консолідації перелому: 1) посилення міжуламкової компресії; 2) тунелізація зони уповільненого зрощення; 3) локальна кортикотомія зони уповільненого зрощення. Ці маніпуляції виконуються в умовах стаціонару.
Кратність амбулаторного огляду за місцем проживання — згідно з нормативним терміном продовження листка непрацездатності або у разі виникнення скарг (ускладнень).
Показання та порядок зняття апарата зовнішньої фіксації
Основною умовою припинення фіксації кісткових уламків в апараті при лікуванні методом ЧКО є наявність на контрольній рентгенограмі достатньої вираженості кісткового мозолю. Слід також зіставити термін фіксації із середньостатистично необхідним для консолідації перелому відповідного сегмента. У разі позитивної відповіді на ці питання порядок дій щодо зняття апарата такий:
1. Проведення клінічної проби. Знімають компресію на різьбових штангах над зоною перелому та мануально (обережно!) перевіряють на патологічну рухомість. У разі її збереження фіксацію в апараті продовжують, рекомендується також поетапне застосування названих вище способів локальної стимуляції консолідації перелому.
2. При відсутності патологічної рухомості знімають компресію по лінії перелому шляхом уведення демпферних різьбових штанг (апарат Калнберза) між кільцевими опорами над лінією перелому або гумових демпферів на звичайну різьбову штангу на одній кільцевій опорі (проксимальніше чи дистальніше лінії перелому). Після цього дозволяється повне навантаження на кінцівку. Мета цього заходу — часткове перенесення навантаження на кістковий регенерат (період тренування регенерату). Термін цього періоду — 2–3 тижні. При появі болю в зоні перелому пацієнт має звернутися до лікаря для повторного огляду (можливо, необхідно продовжити фіксацію).
3. У разі відсутності болю в місці перелому під час 2–3-тижневого тренування регенерату проводиться повторний огляд, рентгенографія й клінічна проба. При позитивних результатах апарат знімають, накладають асептичні пов’язки.
4. Безпосередньо після зняття апарата навантаження на кінцівку не дозволяють, припустимі лише рухи в суглобах у частотному режимі (без примусової форсованої розробки рухів) у існуючих межах. Навантаження на кінцівку дозволяють з 10–14-ї доби після зняття апарата з поступовим доведенням навантаження до повного (як правило, у межах 1 місяця). З цього ж терміну поступово активізують розробку рухів у суглобах (у випадку, коли вони обмежені) у частотному, не силовому режимі.
Реабілітація пацієнтів при лікуванні методом ЧКО
Якщо виконуються усі названі вище умови, як правило, на момент зняття апарата пацієнт має повний або задовільний обсяг рухів у суглобах ушкодженої кінцівки. Завдання періоду реабілітації в такому випадку полягає в адаптаційному навантаженні з поступовим доведенням до повного. Якщо є обмеження функції суглобів, загальною вимогою є частотна розробка функції без силових навантажень. Фізіотерапевтичне лікування не відрізняється від загальних підходів до реабілітації хворих після переломів і специфічних вимог не передбачає.
Помилки і ускладнення при застосуванні методу ЧКО, їх профілактика
У спеціальній літературі дані про кількість ускладнень при застосуванні методу ЧКО дуже різняться. Відтак, слід дати чітке визначення, що ми розуміємо під цим поняттям. У монографії О.В. Бейдика, Г.П. Котельникова та Н.В. Островського «Остеосинтез стержневыми и спице-стержневыми аппаратами внешней фиксации» (2002) подається визначення В.І. Шевцовим поняття ускладнення при застосуванні зовнішньої черезкісткової фіксації: «непредвиденное отклонение от плана оперативного и послеоперационного ведения больного, требующее дополнительных лечебных мероприятий и в случае неэффективности последних ведущее к возникновению нового для данного больного заболевания» (с. 164). Крім того, з урахуванням наявності багатьох конструкцій важливе значення має окрема реєстрація кількості ускладнень при застосуванні різних типів апаратів.
Так, для спицевих апаратів зовнішньої фіксації, що були розроблені Курганською науковою школою і найбільш активно застосовувалися у 70–80-роки ХХ століття, кількість ускладнень розподілялася таким чином (В.І. Стецула, А.А. Девятов, 1987): 1) ускладнення, що обумовлені введенням спиць, — 10,91 % (66,79 % усіх виявлених ускладнень; 2) ускладнення, що обумовлені компресією та неправильним накладанням апарата, — 0,73 % (4,51 % виявлених ускладнень); 3) ускладнення, що обумовлені дистракцією та неправильним накладенням апарата, — 2,84 % (17,37 % виявлених ускладнень); 4) пізні ускладнення (після зняття апарата: деформації, рефрактури, деформуючий артроз) — 1,86 % (11,36 % виявлених ускладнень).
При застосуванні спице-стрижневих апаратів під аналізу результатів лікування 750 хворих із патологією 966 сегментів кінцівок О.В. Бейдик із співавт. (2002) виявили помилки у 6,8 % спостережень, що призвели до 5,0 % ускладнень (49 спостережень). З цих 49 спостережень виявлено 20 випадків інфекційних (13 — запалення м’яких тканин у місцях уведення спиць, 4 — «спицевий» остеомієліт, 3 — нагноєння гематоми) та 29 неінфекційних ускладнень (переломи фіксаторів — 4, рефрактура — 1, незрощення переломів — 7 та ін.).
Серед основних причин ускладнень, як видно з їх переліку, певне місце займають помилки при застосуванні методу. Серед загальної кількості помилок особливе місце займає декілька типових. Так, невиконання зазначених у відповідному розділі вимог щодо правил проведення спиць призводить до локального опіку кістки з розвитком характерного кільцевого секвестру і, як наслідок, локального остеомієліту. Невиконання режиму перев’язок та проведення спиць крізь функціонуючі м’язові масиви призводить до запалення з боку м’яких тканин у місцях уведення спиць та стрижнів. Невиконання порядку зняття апарата здатне призвести до рефрактури або деформації регенерату, а порушення режиму амбулаторного ведення, невиконання вимог щодо підтримки рухів у суглобах є причиною формування контрактур. Спираючись на наведені дані, можна зробити висновок, що більшість ускладнень обумовлені невиконанням елементарних загальновідомих вимог до лікаря, який виконує ЧКО. Суворе дотримання лікувальної технології здатне звести їх до мінімуму. Слід також звернути увагу на різницю кількості ускладнень (у 3,3 раза!) при застосуванні спицевих та спице-стрижневих апаратів, що, безперечно, має враховувати лікар при виборі способу остеосинтезу в конкретній клінічній ситуації.
Таким чином, при застосуванні сучасних, більш досконалих апаратів зовнішньої фіксації загальна кількість ускладнень зменшилася приблизно в 3 рази й досягла 5 %, що в цілому не виходить за межі показників ускладнень, які реєструються при застосуванні інших варіантів остеосинтезу. Це свідчить, по-перше, про некоректність реєстрації ускладнень при застосуванні методу ЧКО взагалі. Отримані таким чином показники дезорієнтують практичних лікарів у питаннях вибору способів лікування. При вивченні кількості ускладнень слід чітко виділяти, при застосуванні якого типу апаратів вони спостерігалися. З іншого боку, порівняння кількості ускладнень, безперечно, свідчить про необхідність застосовувати сучасні конструкції апаратів, що адаптовані під анатомо-функціональні особливості окремих сегментів і поєднують позитивні якості спицевих та стрижневих конструкцій.
Результати застосування методу зовнішньої черезкісткової фіксації
Застосування сучасних спице-стрижневих систем апаратів зовнішньої фіксації дозволяє, за даними О.В. Бейдика та співавт. (2002), отримати 94,2 % позитивних результатів, зменшити кількість незадовільних результатів порівняно зі спицевими апаратами в 1,4 раза, а кількість ускладнень — у 3,3 раза. Загалом же показник ускладнень на рівні 5 % та кількість позитивних результатів (при тому, що ЧКО, як видно з наведених вище показань, застосовується при найбільш складній ортопедо-травматологічній патології) свідчать про ефективність і конкурентоспроможність ЧКО порівняно з іншими видами остеосинтезу, доцільність подальшого удосконалення й застосування даного методу.

- Бейдик О.В. Остеосинтез стержневыми и спицестержневыми аппаратами внешней фиксации / Бейдик О.В., Котельников Г.П., Островский Н.В. — Самара: ГП «Перспектива», 2002. — 208 с.
- Волков М.В. Восстановление формы и функции суставов и костей (аппаратами авторов) / Волков М.В., Оганесян О.В. — М.: Медицина, 1986. — С. 198-225.
- Голяховский В. Руководство по чрескостному остеосинтезу методом Илизарова: Пер. с англ. Голяховский В., Френкель В. — М.: Бином, 1999. — 272 с.
- Стецула В.И. Основы управляемого чрескостного остеосинтеза / Стецула В.И., Веклич В.В. — М.: Медицина, 2003. — 220 с.
- Стецула В.И. Чрескостный остеосинтез в травматологии / Стецула В.И., Девятов А.А. — К.: Здоров’я, 1987. — 200 с.
- Влияние функциональной нагрузки на репаративную регенерацию при закрытых переломах костей голени / Горбачева Л.Ю., Щуров В.А., Швед С.И. и др. // Новые технологии в медицине: Науч.-практ. конф. с международным участием: Тезисы. — Курган, 2000. — Ч. 1. — С. 58.
- Застосування стержневих апаратів УкрНДІТО в дитячій і підлітковій травматології та ортопедії / А.П. Крись-Пугач, А.Н. Костюк, М.Ф. Сивак та ін. // Літопис травматології та ортопедії № 2: Збірник наукових праць / Під заг. ред. Є.Т. Скляренко. — К.: Ленвіт, 2000. — С. 32-33.
- Катаев И.А. Унифицированная система наружной чрескостной фиксации «Остеомеханик» / Катаев Игорь, Лобко Александр // Вопросы травматологии и ортопедии: Сб. науч. работ. — Донецк, 1994. — С. 153-158.
- Климовицкий В.Г. Технологические аспекты совершенствования метода наружного чрескостного остеосинтеза как путь снижения частоты осложнений и предупреждения неблагоприятных исходов лечения закрытых переломов длинных костей нижних конечностей / В.Г. Климовицкий, А.Я. Лобко, В.Ю. Черныш // Травма. — 2000. — Т. 1, № 1. — С. 40-45.
- Рынденко В.Г. Применение стержневых компрессионно-дистракционных аппаратов (СКИД) при множественных переломах и сочетанных повреждениях / Рынденко В.Г., Бэц Г.В., Горидова Л.Д. // Ортопедия, травматология и протезирование. — 1990. — № 10. — С. 29-32.
- Экспериментально-клиническое обоснование применения повторных остеоперфораций для стимуляции периферического кровообращения / А.А. Ларионов, М.Ю. Речкин, Е.Н. Щурова и др. // Новые технологии в медицине: Науч.-практ. конф. с международным участием: Тезисы. — Курган, 2000. — Ч. 1. — С. 172.