Журнал «Травма» Том 14, №2, 2013
Вернуться к номеру
Новое в профилактической ортопедии. Хирургическое армирование патологически измененной кости с целью предупреждения ее переломов у лиц пожилого возраста
Авторы: Матвеев А.Л.1, Минасов Б.Ш.2, Минасов Т.Б.2, Нехожин А.В.3, Степанов О.Н.1, 1 ГБУЗ Самарской области, Центральная городская больница, г. Новокуйбышевск, 2 Башкирский государственный медицинский университет, г. Уфа, 3 Самарский государственный технический университет, г. Самара, Россия
Рубрики: Ревматология, Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
В настоящем исследовании описывается метод хирургического профилактического армирования проксимального отдела бедренной кости у лиц пожилого возраста, страдающих различными заболеваниями, которые вызывают дистрофические и диспластические процессы в костной ткани (онкология, остеопороз, фиброзная и хрящевая дисплазия и др.) и, как следствие, являются причиной патологических переломов. Оригинальные армирующие имплантаты (патенты РФ № 91845, 98901, 101351, 121725) устанавливаются в интактную кость проксимального отдела бедра с целью предупреждения ее переломов при низкоэнергетической травме, что способствует повышению прочности костной ткани на 23–93 %. Методика профилактического армирования имеет математическое и экономическое обоснование, с применением методики Маркова. Повышение прочности проксимального отдела бедра на 73–93 %, армированного имплантатами из наноструктурированного титана, доказано стендовыми испытаниями.
У цьому дослідженні описується метод хірургічного профілактичного армування проксимального відділу стегнової кістки в осіб літнього віку, які страждають від різних захворювань, що викликають дистрофічні й диспластичні процеси в кістковій тканині (онкологія, остеопороз, фіброзна й хрящова дисплазія та ін.) і, як наслідок, є причиною патологічних переломів. Оригінальні армуючі імплантати (патенти РФ № 91845, 98901, 101351, 121725) установлюються в інтактну кістку проксимального відділу стегна з метою попередження її переломів при низькоенергетичній травмі, що сприяє підвищенню міцності кісткової тканини на 23–93 %. Методика профілактичного армування має математичне й економічне обґрунтування, із застосуванням методики Маркова. Підвищення міцності проксимального відділу стегна на 73–93 %, армованого імплантатами з наноструктурованого титану, доведено стендовими випробуваннями.
This study describes a method of surgical preventive reinforcement of proximal femur in elderly patients suffering from various diseases, associated with dystrophic and dysplastic processes in bone tissue (oncology, osteoporosis, fibrous and cartilage dysplasia, etc.). These diseases are also the cause of pathological fractures. The original reinforcement implants (RF Patent № 91845, 98901, 101351, 121725) are set in an intact bone of proximal femur to prevent its fractures when low-energy trauma, which increases bone strength by 23–93 %. Preventive method of reinforcement is mathematical and economic justification, with the use of Markov technique. Increased proximal femoral strength by 73–93 %, reinforced with nanostruсtured titanium implants, has been with bench tests.
проксимальный отдел бедра, профилактическое армирование, имплантаты, математическое моделирование.
проксимальний відділ стегна, профілактичне армування, імплантати, математичне моделювання.
proximal femur, preventive reinforcement, implants, mathematical modelling.
Введение
Актуальность лечения больных с переломами проксимального сегмента бедра сохраняется из-за нарастающего количества пациентов с этой патологией и необходимости продолжительной реабилитации [1, 5, 6]. Переломы этой локализации являются следствием структурной несостоятельности скелета [2, 3, 16]. Во всем мире более 2 млн человек в год получают травмы, сопровождающиеся переломом шейки бедра [13, 14]. Женщины — наибольшая группа среди больных с этой патологией. Переломы проксимального отдела бедренной кости составляют 60–65 % всех переломов этого сегмента, из них 35–40 % — это вертельные переломы, 71–85 % таких переломов происходит в пожилом и старческом возрасте [1, 14]. Патологическим принято называть перелом кости, пораженной каким-либо болезненным процессом и вследствие этого потерявшей свою прочность, для возникновения которого не требуется воздействия значительной силы. Наиболее частыми причинами снижения прочности кости являются опухоли, дистрофические и диспластические процессы (остеопороз, фиброзная и хрящевая дисплазия, дистрофическая костная киста, врожденная ломкость костей). По данным аутопсий, наиболее часто в кости метастазирует рак молочной железы (47–85 %), рак предстательной железы (54–65 %), рак щитовидной железы (28–60 %), рак почки (33–40 %), рак легких (32–40 %), гораздо реже — рак печени (16 %), рак яичников (9 %), рак пищевода (5–7 %), рак прямой кишки (8–13 %) [3, 4]. При этом преимущественно поражаются позвоночник, проксимальная часть бедренной и плечевой костей, кости таза, ребер и грудины. Перелом становится вероятным при разрушении кортикального слоя более чем на 50 %. Остеопороз и сопровождающие его переломы в настоящее время являются огромным бременем для системы медицинской помощи, но затраты растут еще больше, так как увеличивается число пожилых людей [6, 11, 14, 17]. В группу потенциального риска остеопоротических переломов в России входит около 34 млн человек, в то время как в США — 44 млн человек [2, 13]. Согласно прогнозу Международного фонда остеопороза, к 2050 г. ожидается увеличение числа пациентов с переломом шейки бедра до 6 млн 260 тыс. ежегодно [14]. В России ежегодно такую травму получают 100–150 человек на 100 тыс. населения. Выявлена тенденция роста частоты переломов в Самарской области со 104 случаев на 100 тыс. населения в 2006 году до 270 случаев в 2012 году [5]. В Республике Саха (Якутия) за период 1995–2010 гг. отмечен рост с 102,4 до 309,9 на 100 тыс. населения [4]. Причиной переломов проксимального отдела бедренной кости у лиц пожилого возраста является нарастающая тенденция к падениям, связанным с функциональными нарушениями, и увеличение степени их тяжести, что приводит к «обвальному» синдрому декомпенсации органов и систем и обусловливает высокую летальность — 41–67 % [1, 5, 12, 14]. Зачастую обстоятельством, ведущим к перелому шейки бедренной кости, является удар на область большого вертела. Предотвратить даже однократное падение нельзя, а свершившийся вертельный перелом удваивает риск контралатерального вертельного перелома [20]. Методы пассивного поглощения энергии при падении лиц пожилого возраста, такие как амортизаторы-подушки на область большого вертела, напольные покрытия, поглощающие энергию падений, методика ЛФК, способствующая увеличению силы мышц нижних конечностей, не позволили до настоящего времени решить проблему предупреждения переломов при остеопорозе.
Цель исследования: изучить существующие методы профилактики переломов проксимального отдела бедренной кости при различных заболеваниях (в первую очередь при остеопорозе и онкологических заболеваниях) у лиц пожилого и старческого возраста; оценить их достоинства и недостатки; разработать методику хирургической профилактики переломов на основе результатов математического моделирования и стендовых испытаний системы «кость — имплантат»; оценить армирующие свойства различных имплантатов с минимальной потерей костной массы.
Материалы и методы исследования
Нами был разработан хирургический способ предупреждения патологических переломов проксимального отдела бедренной кости при различных заболеваниях, вызывающих деструкцию костной ткани у лиц пожилого возраста [7], путем введения имплантата в проксимальный отдел бедренной кости, что должно повысить прочность костной ткани и снизить вероятность возникновения перелома при низкоэнергетической травме (падение с высоты роста). Для проведения методики профилактического армирования были разработаны оригинальные конструкции имплантатов, введение которых малоинвазивно и сопровождается минимальной потерей костной массы.
Конструкция имплантата «бификсирующая спица» [8] представляет собой спицу с двойной проточкой и двумя участками резьбы. Первая резьба рассчитана на фиксацию спицы в головке бедра, вторая — в наружном кортикальном слое в точке введения. Шаг резьбы на обоих участках спицы одинаковый, что позволяет равномерно вводить ее в костную ткань. Количество предполагаемых спиц для армирования — от одной до трех (рис. 1). По завершении введения имплантата выступающий конец спицы скусывается.
Была разработана модернизированная конструкция имплантата «бификсирующая спица» (Матвеев А.Л. Патент РФ на ПМ № 121725) с головкой под гексагональный торцевой ключ. Преимущество последней заключается в том, что после завершения введения имплантата конец спицы остается в мягких тканях (рис. 2).
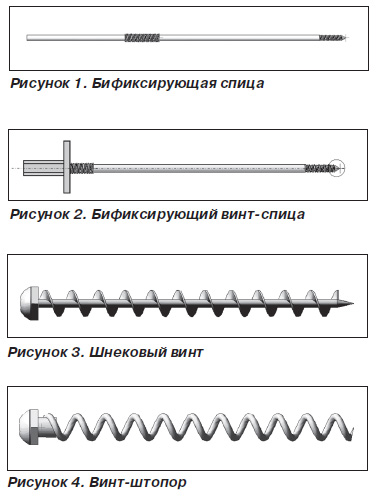
Имплантат «шнековый винт» — устройство, состоящее из губчатого винта, имеющего головку и стержень с резьбовой частью [9], который является осью винта, представляет собой спицу с удлиненным наконечником и головкой со шлицем под гексагональную отвертку. Резьбовая часть представляет собой спирально закрученную пластину, жестко соединенную со спицей (рис. 3).
Имплантат «винт-штопор» [10] представляет собой устройство, состоящее из спицы, закрученной в виде спирали, с наружным диаметром витка спирали 8,0 мм и шагом витка 8,0 мм. На конце спирально закрученной спицы имеется сферическая головка со шлицем под гексагональную отвертку (рис. 4).
В качестве материала для предлагаемых имплантатов может использоваться нержавеющая медицинская сталь или чистый титан, но мы остановили выбор на наноструктурированном титане, который обладает более высокой прочностью, долговечностью и биосовместимостью, вдвое превышающей аналог, изготовленный из обычного титана [18, 27], производство которого налажено в Институте физики перспективных металлов УГАТУ, г. Уфа (Россия).
Математическое моделирование
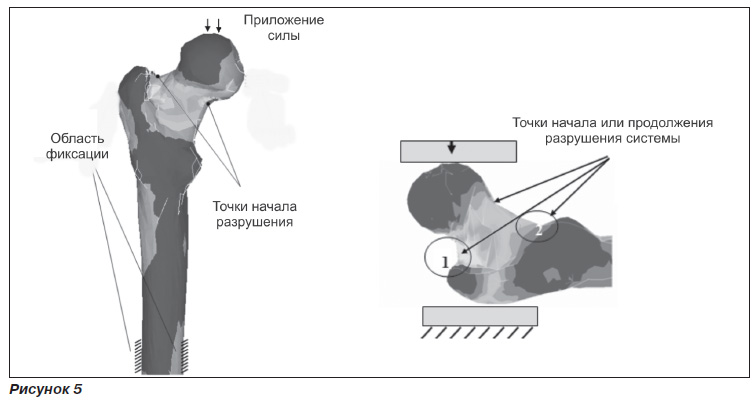
В процессе исследования решались краевые задачи для напряженно-деформированного состояния шейки бедренной кости, как без учета элементов армирования, так и с имплантатами. Сравнивались результаты расчетов, которые проводились в программной системе конечно-элементного анализа ANSYS и выполнялись интерпретатором. Использовались программы, написанные на языке программирования Python. Геометрическая модель для данного расчета представляет собой упрощенную версию модели кости, полученной с помощью лазерного сканирования (рис. 5).
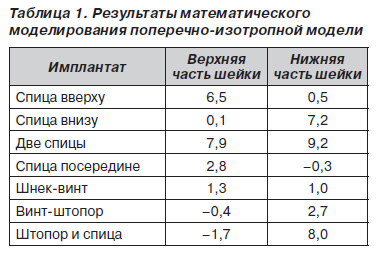
Механические характеристики кости получены экспериментально и являются нелинейно-упругими [15]. В данном исследовании используются характеристики костной ткани, соответствующей людям в возрасте 60 лет и старше, так как это наиболее опасный возраст, в котором кость подвержена деструктивным и дегенеративным изменениям, а пожилые люди — частым падениям. Эти исследования были проведены для поперечно-изотропной модели. Для двух спиц оно дает повышение порога критического напряжения на 11–12 %, но поиск продолжается. На текущей стадии проведены исследования [15] напряженно-деформированного состояния, которые соответствуют нагрузкам при ходьбе и падению человека на область большого вертела бедра. Результаты математического моделирования представлены в табл. 1.
Стендовые испытания
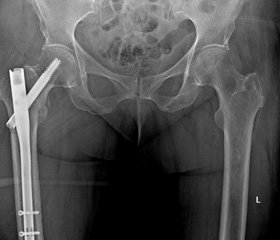
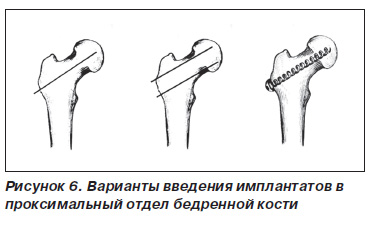
Нами осуществлены стендовые испытания [13] на трупной бедренной кости по изучению прочности шейки после армирования ее оригинальными имплантатами. Введение имплантатов проводили по оси шейки под углом 127–130° и ближе к верхнему и нижнему краю шейки бедренной кости (рис. 6).
Исследуемые системы подвергались дозированной нагрузке по оси конечности, а также перпендикулярно оси бедренной кости с силой, направленной на область большого вертела, до полного разрушения со скоростью 5 мм в 1 мин на универсальном динамометре INSTRON 5982 (рис. 7).
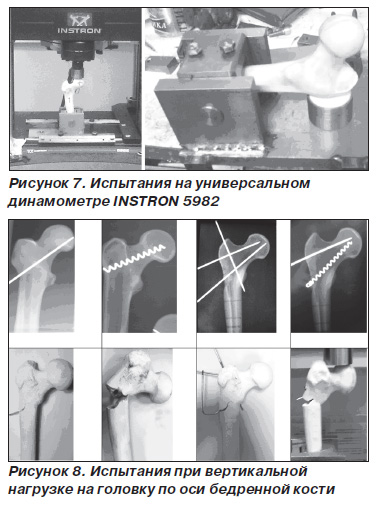
Данные, полученные при анализе сопротивляемости осевой нагрузке, несомненно, свидетельствуют о преимуществах систем, фиксированных винтами либо их комбинациями со спицами, что, по всей видимости, связано с большей площадью контакта в системе «кость — имплантат». Варианты исследуемых образцов бедренной кости с различными имплантатами и комбинациями их введения, а также при нагрузке на головку по оси бедренной кости показаны на рис. 8.
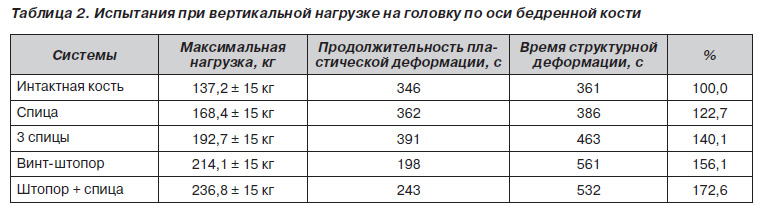
При вертикальной нагрузке на головку вдоль оси бедренной кости прочность армированной шейки увеличивалась от 22,7 до 72,6 % в зависимости от комбинации вводимых имплантатов (табл. 2).
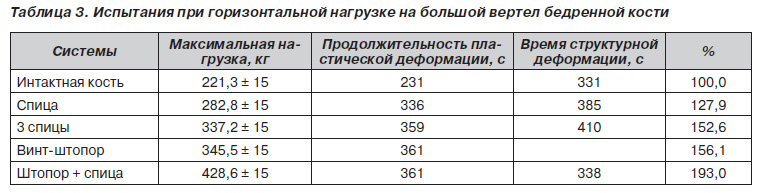
Результаты, полученные при анализе устойчивости армированных систем при компрессии на головку в горизонтальном положении диафизарной части бедренной кости, имитирующей падение на область большого вертела, показаны на рис. 9.
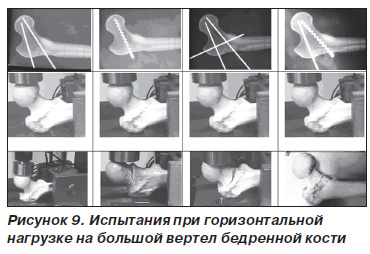
Результаты испытаний также свидетельствуют о преимуществах систем с наибольшей площадью контакта (винт-штопор), при этом сопротивляемость нагрузкам увеличивается от 27 до 93 % (табл. 3).
Обсуждение
Использование известных имплантатов для остеосинтеза показало, что они не в полной мере соответствуют методике профилактического армирования вследствие повышенной жесткости, снижающей амортизирующие свойства, колебательные движения и деформацию кости во время нагрузки на проксимальный отдел бедра, что влияет на кровоснабжение сегмента. Новые оригинальные конструкции имплантатов для проведения профилактического армирования кости при остеопорозе разрабатывались с учетом новых требований, которым они должны отвечать:
— малый размер и вес;
— введение в кость должно сопровождаться минимальной потерей костной массы и окружающих мягких тканей;
— обладать ограниченной жесткостью для сохранения колебательных и амортизирующих свойств бедренной кости в проксимальном отделе;
— обладать выносливостью, долговечностью и биосовместимостью;
— иметь низкую или доступную стоимость;
— использование новых материалов при производстве имплантатов.
Необходим индивидуальный подход в каждом конкретном случае, с учетом особенностей патологического процесса в костной ткани. Следует проводить армирование не только шейки, но и всего проксимального отдела бедренной кости, а в случаях метастазов в проксимальный отдел бедра при онкологических заболеваниях использовать известные конструкции имплантатов для остеосинтеза.
Необходимость математического моделирования заключается в изучении и утверждении факта снижения напряженного состояния костной ткани в наиболее опасных местах за счет того, что часть нагрузки «перекачивается» в элемент армирования.
Выводы
Результаты предварительных расчетов позволяют сделать следующие выводы:
— напряжение внутри кости существенно ниже, чем на поверхности;
— шейка имеет две области с наибольшими величинами напряжений, откуда, по всей видимости, начинается разрушение кости при критических нагрузках;
— при применении имплантатов в кости наибольшее напряжение в кости снижается примерно на 8–9 %.
Другой особенностью изученных систем было то, что при нагрузках, приводящих к структурной деформации, их разрушение в отличие от интактных образцов происходило монокортикально, что не приводило к дальнейшему смещению отломков. Все изученные способы фиксации увеличивают прочность системы «кость — имплантат» как при компрессии по оси, так и вдоль шейки бедренной кости. При широком внедрении в клиническую практику методики профилактического армирования кости при различных дегенеративно-дистрофических процессах в костной ткани проксимального отдела бедра у лиц, склонных к переломам, можно не только избавить их от вероятного перелома бедренной кости, но и сохранить и продлить им жизнь.
- Загородний Н.В., Фарба Л.Я., Цыпин И.С., Семенистый А.Ю. Травматология пожилого и старческого возраста в современном мегаполисе. Опыт городской клинической больницы № 13 Москвы в лечении пациентов с низкоэнергетическими переломами проксимального отдела бедренной кости // Материалы 17-го обучающего курса SICOT. — М., 2012.
- Захарова Н.О. и соавт. Остеопороз как фактор риска неблагоприятного течения ИБС у лиц пожилого и старческого возраста // Материалы Всероссийской научно-практической конференции с международным участием «Новое в травматологии и ортопедии», посвященной 45-летию кафедры травматологии, ортопедии и экстремальной хирургии». — Самара: СамГМУ, 2012. — С. 227-228.
- Зоря В.И., Злобина Ю.С. Патологические переломы костей конечностей метастатического происхождения // Травматология и ортопедия России. — 2008. — № 1(47). — С. 27-34.
- Комиссаров А.Н., Пальшин Г.А. Патоморфоз переломов проксимального отдела бедренной кости, связанных с остеопорозом за период наблюдения 1995–2012 гг. // Материалы II Съезда травматологов-ортопедов Дальневосточного федерального округа, посвященного 60-летию травматологической службы Республики Саха (Якутия). «Травматология, ортопедия Севера и Дальнего Востока: высокие технологии и инновации». — Якутск, 2012. — С. 129-130.
- Котельников Г.П., Ардатов С.В., Панкратов А.С., Огурцов Д.А., Бутовченко И.Ю. Лечение пожилых пациентов с повреждениями проксимального отдела бедра // Всероссийская научно-практическая конференция с международным участием «Новое в травматологии и ортопедии», посвященная 45-летию кафедры травматологии, ортопедии и экстремальной хирургии. СамГМУ. — Самара, 2012. — С. 56-57.
- Лазарев А.Ф., Солод Э.И. Оперативное лечение переломов проксимального отдела бедренной кости (ФГУ ЦИТО им. Н.Н. Приорова) // Материалы VIII съезда травматологов-ортопедов Узбекистана «Актуальные вопросы травматологии и ортопедии». — Ташкент (Узбекистан), 2012. — С. 153-154.
- Матвеев А.Л. Оперативный способ профилактики переломов шейки бедренной кости // Открытия и изобретения. — М., 2008. — Патент РФ на изобретение № 2316280.
- Матвеев А.Л. Устройство для армирования шейки бедренной кости и превентивной профилактики ее переломов // Открытия и изобретения. — М., 2011. — Патент РФ на ПМ № 101351.
- Матвеев А.Л. Устройство для армирования биологического композитного материала и превентивной профилактики шейки бедренной кости // Открытия и изобретения. — М., 2010. — Патент РФ на ПМ № 91845.
- Матвеев А.Л., Нехожин А.В. Устройство для армирования шейки бедренной кости и превентивной профилактики переломов // Открытия и изобретения. — М., 2010. — Патент РФ на ПМ № 98901.
- Миронов С.П. Организационные аспекты проблемы остеопороза в травматологии и ортопедии // Материалы V конференции с международным участием «Проблема остеопороза в травматологии и ортопедии». ЦИТО им. Н.Н. Приорова. — М., 2012. — С. 1-2.
- Меньшикова Л.В., Храмцова Н.А., Ершова О.Б., Лесняк О.М., Кузьмина Л.И., Аникин С.Г., Михайлов Е.Е., Беневоленская Л.И., Оттева Э.Н. Ближайшие и отдаленные исходы переломов проксимального отдела бедра у лиц пожилого возраста и их медико-социальные последствия (по данным многоцентрового исследования) // Остеопороз и остеопатии. — 2002. — № 1. — С. 8-11.
- Минасов Б.Ш., Минасов Т.Б. Матвеев А.Л., Нехожин А.В. Механические системы кость — имплантат в условиях профилактического армирования проксимального отдела бедра с использованием наноструктурированных материалов // Материалы V конференции с международным участием «Проблема остеопороза в травматологии и ортопедии». ЦИТО им. Н.Н. Приорова. — М., 2012. — C. 79-80.
- Родионова С.С., Колондаев А.Ф., Солод Э.И. Комбинированное лечение переломов шейки бедренной кости на фоне остеопороза. // Русский медицинский журнал. — 2001.
- Радченко В.П., Нехожин А.В., Матвеев А.Л. Анализ напряженного состояния армированной и неармированной биокомпозитной костной ткани шейки бедра человека // Механика микронеоднородных материалов и разрушение. Тезисы докладов. — Екатеринбург, 2012. — С. 139.
- Сергеев С.В., Матвеев В.С., Папоян В.С. Лечение патологических переломов длинных костей как неотложное эндопротезирование кости // Остеосинтез. — 2012. — № 2(19). — С. 25-27.
- Melton L.J. III. Epidemiology of fractures: Пер. с англ. // Остеопороз. Этиология, диагностика и лечение. — СПб.: Бином, 2000.
- Meyers M.A., Valiev R. Biomedical Applications of Titanium and its Alloys // JOM. — March 2008.
- Johansson T. et al. // Intern. Orthopaedic. — 2006. — 1. — 30.
- Faucett Scott C., Genuario James W., Tosteson Anna N.A., Koval Kenneth J. Is Prophylactic Fixation a Cost-Effective Method to Prevent a Future Contralateral Fragility Hip Fracture? // Journal of Orthopaedic Trauma. — February 2010. — Vol. 24. — Is. 2. — P. 65-74.