Журнал «Травма» Том 14, №5, 2013
Вернуться к номеру
Использование проксимальной бедренной блокирующей пластины для напряженного остеосинтеза вертельных переломов бедра
Авторы: Ивченко А.В., Самойленко А.А., Швец А.И., Брысюк Г.П., Шалимов С.А., Кобыленко А.Л. - Луганский государственный медицинский университет; Луганская городская многопрофильная больница № 8;
Лисичанская городская больница им. Титова; Краснодонская городская больница;
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
Представлены результаты оперативного лечения вертельных переломов бедренной кости с использованием проксимальной бедренной пластины с блокируемыми винтами 7,3 мм в травматологических отделениях Луганской области. В течение 1 года выполнено оперативное лечение 10 больным (2 случая — перелом А1, 8 случаев — А2). С помощью шайбы предотвращалось блокирование головки винта 7,3 мм в пластине, за счет чего достигался напряженный остеосинтез между отломками проксимального отдела бедра. У всех больных получены хорошие результаты лечения.
Наведені результати оперативного лікування вертлюжних переломів стегнової кістки з використанням проксимальної стегнової пластини з гвинтами, що блокуються, діаметром 7,3 мм у травматологічних відділеннях Луганської області. Протягом одного року виконано оперативне лікування 10 хворим (2 випадки — перелом — А1, 8 випадків — А2). За допомогою шайби запобігали блокуванню головки гвинта 7,3 мм у пластині, за рахунок чого досягався напружений остеосинтез між уламками проксимального відділу стегна. У всіх випадках отримані добрі результати лікування.
The article deals with the results of operative treatment of trochanteric fractures of the femur with the use of proximal femoral plate with locking screws 7.3 mm in trauma units of Lugansk region. Within 1 year, surgeries were carried out in 10 patients (2 cases — A1 fracture, 8 cases — A2). Using With washer, we prevented the blocking of screw head 7.3 mm in the plate, thereby achieving a tight fixation between the fragments of the proximal femur. In all patients we obtained good treatment outcomes.
чрезвертельные переломы, остеосинтез LCP, напряженный остеосинтез.
вертлюжні переломи, остеосинтез LCP, напружений остеосинтез.
pertrochanteric fractures, LCP osteosynthesis, stress osteosynthesis.
Введение
В последние десятилетия в клинической практике оперативные методы лечения повреждений проксимального отдела бедра доказали свое преимущество перед консервативными методами лечения. По современным требованиям диагноз повреждения бедренной кости является абсолютным показанием к оперативному лечению независимо от возраста и веса пациентов [14]. Количество травматологических отделений в Украине, использующих активную хирургическую тактику для лечения пожилых людей, постоянно растет [5, 6, 9, 10, 12]. Современные погружные конструкции позволяют снимать нагрузки с поврежденного сегмента, начинать ранние активные и пассивные движения конечностью в ближайшие дни после операции, а в ряде случаев разрешать раннюю осевую нагрузку на поврежденную конечность, что особенно важно для пожилых людей [4]. Благодаря минимальному нарушению периостального кровоснабжения в зоне перелома, надежной фиксации отломков, ранней функции поврежденной конечности применение современных конструкций обеспечивает оптимальные условия для сращения и профилактики гиподинамических осложнений. С освоением новых методик появились сообщения о различных осложнениях, таких как миграция конструкции — 2–6 % [2, 3, 14], асептический некроз головки бедра — 5 %, инфекция — 1,9 % [7], летальность вследствие тромбоза — 2–6 % [8]. В условиях широкого внедрения оперативных методов лечения переломов проксимального отдела бедра, особенно при остеопорозе у пожилых людей, появились сообщения о применении проксимальных бедренных пластин с технологией блокированных винтов (LCP) [13]. Проксимальный отдел бедра при физиологических нагрузках подвержен не только сдавливанию и изгибанию, но и торсии [1], поэтому только возможности пластин LCP позволят эффективно противодействовать смещающим силам на этом уровне.
Целью настоящей работы является разработка технологии выполнения напряженного остеосинтеза переломов проксимального отдела бедра с использованием проксимальной бедренной пластины.
Материалы и методы
Проведен анализ результатов лечения 10 больных со сроком наблюдения от 2 до 12 месяцев, которым выполнено оперативное лечение в условиях городских травматологических отделений за период с 2012 по 2013 год. Из них 2 женщины и 8 мужчин. Возраст больных — от 55 до 63 лет. У 2 пациентов были переломы шейки бедра А1, у 8 — переломы А2. При выполнении работы использовались клинический, рентгенологический методы обследования.
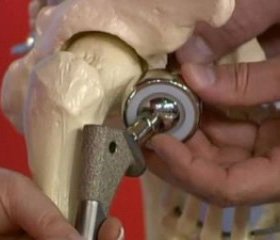
Пациентам были выполнены стабилизирующие операции проксимальной бедренной пластиной на 2–18-е сутки после повреждения. При выборе фиксатора для операции рассматривали случаи оскольчатых переломов без значительного смещения, когда применение накостных фиксаторов требовало бы дополнительного отделения тканей и травматизации (рис. 1).
/52/52.jpg)
При выполнении стабилизации обязательным условием считали достижение напряженного остеосинтеза между отломками, когда распределение нагрузок между отломками и имплантатом обеспечивает возможность раннего функционирования поврежденной конечности, и пациент сможет ходить в ближайшее время после операции. Напряженный остеосинтез создает местные условия для прямого сращения костных отломков, при этом на время перестройки костной ткани физические нагрузки на проксимальный отдел бедра воспринимает погружной фиксатор. Ранняя активизация значительно снижает осложнения, связанные с гиподинамией, особенно у пожилых людей.
Хирургическая техника
Во всех случаях остеосинтез выполнялся проксимальной бедренной пластиной с блокируемыми винтами диаметром 7,3 мм для проксимального отдела и блокируемыми винтами диаметром 5,0 мм для диафиза бедра. Вмешательство выполняли под спинальной анестезией в положении больного на здоровом боку. Репозиция перелома выполнялась на операционном столе. Рентгенологический контроль выполняли в прямой и аксиальной проекциях по нашей методике [11]. Наружным доступом обнажалась подвертельная область, под рентгенологическим контролем по направляющим спицам перелом фиксировался проксимальной бедренной пластиной с блокируемыми винтами (рис. 2).
/52/52_2.jpg)
Наличие овальных отверстий в таких пластинах дает возможность выполнить напряженный остеосинтез для диафизарной части перелома, а для метафизарных отломков пластина LCP используется как нейтрализующая, блокируемые винты диаметром 7,3 мм фиксируют метафизарные отломки без межфрагментарной компрессии. Для выполнения компрессии метафизарных отломков блокируемым винтом 7,3 мм мы подкладывали разрезную шайбу под головку этого винта. При затягивании винта его головка через шайбу упирается в пластину и не блокируется в ней, а винтовая резьба тела винта сдавливает отломки шейки бедра между собой. В условиях остеопороза и изменения качества губчатой кости внутри шейки и головки бедра винт 7,3 мм должен достигать субхондрального слоя головки бедра или проходить через кортикальный слой стенки шейки бедра (рис. 3).
/52/52_3.jpg)
После введения всех необходимых для фиксации перелома в напряженном состоянии винтов шайба удаляется, винт 7,3 мм вкручивается до блокирования в пластине. Блокирование винтами диаметром 5,0 мм в диафизе бедра выполнялось из дополнительных разрезов без отделения мышц от кости. Рана послойно ушивалась, дренировалась. Операционная кровопотеря — 50–80 мл. Раневых осложнений не было.
В 2 случаях у пациентов высокого роста (185 см) анатомический изгиб проксимальной бедренной пластины не позволил сместить ее дистально, поэтому проксимальные винты 7,3 мм не удалось провести возле дуги Адамса (рис. 4), но на клинические проявления и сращение это не повлияло.
/53/53.jpg)
Иммобилизация после операции выполнялась ортопедическими подушками в среднефизиологическом положении конечности на 10–14 дней после операции, до устранения болевого синдрома. В первые дни после операции назначались маятникообразные движения в коленном суставе, затем активно-пассивная разработка движений в тазобедренном и коленом суставах под контролем болевого синдрома. Ходьба с помощью костылей или ходунков разрешалась после удаления дренажей и уменьшения послеоперационного отека. Больные выписывались на амбулаторное лечение после снятия швов и с навыками ходьбы. Дозированная нагрузка на оперированную конечность разрешалась через 4–5 недель с момента операции. Полная нагрузка на конечность разрешалась через 2,5–3 мес. при наличии признаков консолидации на контрольной рентгенографии.
Контрольное клиническое и рентгенологическое обследование проводились через 2 мес., 6 мес. и 1 год.
Отдаленные результаты в сроки больше 6 мес. изучены у 8 больных. У всех пациентов достигнута костная консолидация перелома. Отсутствует миграция винтов и варусная деформация отломков. Клинический результат отмечен как хороший.
Заключение
Остеосинтез проксимальной бедренной пластиной с блокируемыми винтами диаметром 7,3 мм для проксимального отдела при вертельных переломах обладает такими преимуществами по сравнению с другими фиксаторами:
— минимальная хирургическая травма;
— возможность получения прямого сращения отломков за счет достижения напряженного остеосинтеза.
Необходимым условием для применения проксимальной бедренной пластины является строгое соблюдение техники установки пластин LCP, предоперационное планирование (особенно для пациентов высокого роста) и достаточное материальное обеспечение (размер винтов 7,3 мм).
Применение проксимальной бедренной пластины с блокируемыми винтами диаметром 7,3 мм позволяет больному выполнять активные движения нижними конечностями и самостоятельно себя обслуживать уже в раннем послеоперационном периоде.
1. Бруско А.Т., Гайко Г.В. Функциональная перестройка костей и ее клиническое значение. — Луганск, 2005. — С. 14.
2. Вакуленко В.М., Вакуленко А.В., Неделько А.А., Юдин В.А. Результаты остеосинтеза шейки бедренной кости спонгиозными винтами // Вісник морської медицини. — 2006. — № 3. — С. 37-39.
3. Вакуленко В.М., Вакуленко А.В., Неделько А.А. Прогнозирование исходов оперативного лечения пострадавших с вертельными переломами бедренной кости // Травма. — 2012. — Т. 13, № 2. — С. 85-89.
4. Климовицький В.Г., Варін В.В. Сучасні підходи до методів лікування переломів кісток. Остеосинтез у травматології та ортопедії // Травма. — 2012. — Т. 13, № 2. — С. 181-188.
5. Крижановський Я.Й., Дроботун О.В., Крижановський Р.Р. Погляди на лікування переломів проксимального кінця стегнової кістки в аспекті засад доказової медицини // Вісник морської медицини. — 2006. — № 3. — С. 138-141.
6. Лазарев А.Ф., Солод Э.И., Рагозин А.О., Какабадзе М.Г. Лечение переломов проксимального отдела бедренной кости на фоне остеопороза // Вестник травматологии и ортопедии им. Н.Н. Приорова. — 2004. — № 1. — С. 27-31.
7. Омелянчук В.П. Внутрішньокісткова тонометрія та осередкова декомпресія в профілактиці ускладнень при лікуванні медіальних переломів шийки стегнової кістки // Вісник морської медицини. — 2006. — № 3. — С. 191-197.
8. Пелипенко В.П., Пелипенко А.В., Левус В.С., Соколка В.В. Лечебная тактика при переломах проксимального отдела бедренной кости у пациентов пожилого и старческого возраста // Вісник морської медицини. — 2006. — № 3. — С. 209-210.
9. Піонітковський В.К., Денисюк Б.С., Малевич Ю.М., Каштан Ю.М., Циплінський Ю.І., Златів В.П., Касянчук В.М., Столярський Н.І. Наш досвід малоінвазивного остеосинтезу при черезвертлюжних переломах стегнової кістки // Травма. — 2012. — Т. 13, № 4. — С. 140-142.
10. Рубленик І.М., Васюк В.Л., Ковальчук П.Є., Васюк С.В. Технологія блокуючого інтрамедулярного остеосинтезу в лікуванні переломів стегнової кістки та їх наслідків // Травма. — 2007. — Т. 8, № 3. — С. 322-328.
11. Самойленко О.А., Швець О.І., Івченко Д.В., Дунаєв О.В. Спосіб рентгенологічного обстеження кульшового суглоба під час хірургічного лікування: Патент на корисну модель № 70796, Бюл. № 12, 25.06. 2012.
12. Філь А.Ю. Міні-інвазійне лікування переломів проксимального відділу стегна у хворих із поєднаною травмою // Травма. — 2012. — Т. 13, № 3. — С. 123-126.
13. Peyser A., Weil Y.A., Brocke L. end all. A comparison of the percutaneous compression plete and comparison hip screw // JBJS. — 2007. — Vol. 89-B, № 9. — Р. 1210-1217.
14. Vecsei V., Hajdu S., Luxi M., Resinger C. Sudtrochanteric fractures of the femur // Course Lectures. — 2005. — V. 7. — Р. 19-23.