Журнал "Гастроэнтерология" 1 (51) 2014
Вернуться к номеру
Особливості лікування бронхіальної астми в поєднанні з гастроезофагеальною рефлюксною хворобою
Авторы: Боровик І.О., Бабінець Л.С., Шостак С.Є., Рябоконь С.С., Боцюк Н.Є. - ДВНЗ «Тернопільський державний медичний університет ім. І.Я. Горбачевського МОЗ України»
Рубрики: Аллергология , Гастроэнтерология
Разделы: Клинические исследования
Версия для печати
Досліджували поєднаний перебіг бронхіальної астми й гастроезофагеальної рефлюксної хвороби. Визначали ефективність антисекреторної терапії в комплексному лікуванні хворих із поєднаною патологією. Встановлено, що включення в лікувальну програму інгібітору протонної помпи рабепразолу суттєво покращує показники зовнішнього дихання та якість життя пацієнтів із бронхіальною астмою.
Исследовали совместное течение бронхиальной астмы и гастроэзофагеальной рефлюксной болезни. Определяли эффективность антисекреторной терапии в комплексном лечении больных с сочетанной патологией. Установлено, что включение в лечебную программу ингибитора протонной помпы рабепразола существенно улучшает показатели внешнего дыхания и качество жизни пациентов с бронхиальной астмой.
The authors have studied the clinical course of bronchial asthma associated with gastroesophageal reflux disease. They defined the effectiveness of antisecretory therapy in comprehensive treatment of patients with combined pathology. It is found that inclusion of rabeprazole, proton pump inhibitor, in treatment regimen significantly improves indices of external respiration and quality of life of patients suffering from bronchial asthma.
бронхіальна астма, гастроезофагеальний рефлюкс, інгібітор протонної помпи, якість життя.
бронхиальная астма, гастроэзофагеальный рефлюкс, ингибитор протонной помпы, качество жизни.
bronchial asthma, gastroesophageal reflux, proton pump inhibitor, quality of life.
Статья опубликована на с. 18-21
Актуальність проблеми
Гастроезофагеальна рефлюксна хвороба (ГЕРХ) — це хронічне рецидивуюче захворювання, що обумовлене порушенням моторно-евакуаторної функції гастродуоденальної зони та характеризується спонтанним і/або постійно повторюваним закиданням у стравохід шлункового чи дуоденального вмісту, що призводить до ураження дистального відділу стравоходу [1, 2]. Актуальним питанням є вивчення взаємозв’язків між захворюваннями органів дихання та ГЕРХ. Було показано, що в осіб із вихідним діагнозом ГЕРХ, але без ознак захворювань органів дихання з часом відбувалося реальне збільшення ризику госпіталізацій у зв’язку з розвитком бронхолегеневої патології [3]. У пацієнтів з езофагітами та стриктурами стравоходу ризик розвитку бронхіальної астми (БА), загострень хронічних обструктивних захворювань легень практично у 2 рази вищий, ніж у групі хворих без патології стравоходу в анамнезі [4, 6]. Ізольований хронічний кашель і симптоми бронхіальної обструкції часто викликаються та/або провокуються ГЕРХ. Більше того, специфічне лікування ГЕРХ може сприяти помітному зменшенню або зникненню кашлю та диспное [7, 8].
На сьогодні відомі два механізми кашлю, індукованого ГЕРХ: стимуляція езофаготрахеобронхіального рефлексу при дії шлункового вмісту на вагусні рецептори дистальної частини стравоходу й активація кашльового рефлексу з рецепторів гортані та трахеобронхіального дерева при мікро- або макроаспірації вмісту стравоходу [6]. Кашель, що виникає в результаті ГЕРХ, якоюсь мірою можна розцінити як активацію легеневих захисних механізмів. Проте він призводить до підвищення внутрішньогрудного тиску, посилюючи патологічний рефлюкс і знову запускаючи механізм активації вагусних рецепторів. Вірогідність того, що езофаготрахеобронхіальний рефлекс є основним механізмом кашлю, викликаного ГЕРХ, підтверджують такі дані: більша кількість епізодів кашлю реєструвалася при контакті кислоти з дистальним, а не з проксимальним відділом стравоходу; часто відзначалася наявність дистального езофагіту; ларингоскопія й бронхоскопія не виявляли ушкоджень, викликаних аспірацією кислоти [3, 7]. При цьому формується патологічне коло: ГЕРХ за рахунок прямої дії та ініціації езофагобронхіального рефлексу індукує розвиток бронхоспазму й запального процесу в бронхах, у свою чергу препарати, що застосовують при БА, індукують прогресування ГЕРХ. Отже, результати численних досліджень доводять тісний взаємозв’язок ГЕРХ та БА, що негативно впливає на якість життя пацієнтів із поєднаною патологією [5, 6].
Метою дослідження був аналіз поєднаного перебігу БА і ГЕРХ, визначення методів подолання патологічних механізмів розвитку обох захворювань шляхом призначення антисекреторної терапії.
Матеріал і методи
Обстежено 48 хворих, які перебували на лікуванні в гастроентерологічному й терапевтичному відділеннях ТМКЛ № 2, у яких було підтверджено діагнози БА та ГЕРХ. Вік обстежених хворих становив від 46 до 67 років (у середньому (59,70 ± 1,38) року), із них 16 (33,3 %) чоловіків та 32 (66,7 %) жінки.
Усім хворим проводилось клініко-лабораторне та інструментальне обстеження. Діагноз БА встановлювався згідно з вимогами американської групи Thoracis та був підтверджений документально збільшенням об’єму форсованого видиху за секунду (ОФВ1) більше ніж на 15 % після інгаляції β2-агоністів. У дослідження включали пацієнтів із БА 2–3-го ступенів тяжкості. Функцію зовнішнього дихання (ФЗД) визначали за допомогою спірограми. Оцінювали показники, що характеризують прохідність дихальних шляхів і наявність обструктивних змін: життєву ємкість легень (ЖЄЛ), форсовану життєву ємкість легень (ФЖЄЛ), ОФВ1. Діагноз ГЕРХ встановлювався шляхом анкетного опитування пацієнтів щодо провідного клінічного симптому — печії, проведення езофагогастродуоденоскопії (ЕГДС), рН-моніторингу стравоходу [1, 2]. Наявність патологічного гастроезофагеального рефлюксу (ГЕР) констатувалася за відхиленням від норми хоча б одного із показників цього дослідження. Залежно від проведеної терапії всі хворі були поділені на дві групи (табл. 1): перша група — 22 хворі на БА з ГЕРХ, які отримували базисну терапію БА, друга — 26 хворих на БА з ГЕРХ, яким базисна терапія доповнювалась інгібітором протонної помпи (ІПП) рабепразолом протягом 20 днів у добовій дозі 20 мг.
У динаміці лікування в усіх хворих проводилось контрольне дослідження ФЗД. Оцінку якості життя здійснювали за допомогою спеціального гастроентерологічного опитувальника GSRS (Gastrointestinal Symptom Rating Scale). Опитувальник складається з 15 запитань, що об’єднані в 5 шкал: абдомінальний больовий синдром, рефлюксний синдром, диспептичний синдром, діарейний синдром, синдром запору. Відповіді на запитання опитувальника оцінюються за балами від 1 до 7, при цьому більш високий бал відповідає більшій вираженості симптому. Статистичну обробку проводили із застосуванням t-критерію вірогідності Стьюдента та ступеня вірогідності (p) на персональному комп’ютері з використанням програми Microsoft Excel 2008.
Результати дослідження та їх обговорення
У ході проведеного нами дослідження вивчали стан слизової оболонки стравоходу. При аналізі результатів ЕГДС та рН-метрії обстежених хворих з’ясовано, що патологічний ГЕР різного ступеня діагностовано в усіх обстежених пацієнтів. Ерозивну форму ГЕРХ виявлено в 11 хворих (20,83 %). В інших 79,17 % діагностовано неерозивну форму ГЕРХ (рис. 1). При цьому слід зазначити, що клінічні прояви захворювання не відповідали глибині патологічного процесу в слизовій стравоходу.
При оцінці показників ФЗД у всіх обстежених пацієнтів виявлено зниження ЖЄЛ до 54,3–74,8 %, ФЖЄЛ — до 51,0–70,4 % і ОФВ1 — до 38,9–62,7 %, що свідчило про наявність помірних та значних порушень вентиляційної функції за змішаним типом із переважанням обструктивних змін.
На фоні проведеної терапії в пацієнтів І групи спостерігалась позитивна динаміка ФЗД (р > 0,5). Збільшення ОФВ становило (12,0 ± 4,3) %. У пацієнтів ІІ групи результати терапії були кращими, ніж у хворих І групи. Спостерігалось вірогідне (р < 0,05) покращення всіх показників ФЗД. Приріст ОФВ після лікування досягав (20,1 ± 4,4) %. Завдяки проведеній терапії в усіх пацієнтів ІІ групи пікова швидкість видиху у середньому збільшилася на 6,3 л/хв. Ефект ІПП у пацієнтів ІІ групи проявився збільшенням ОФВ1 на 8,3 л/хв. Дія препарату виявилася більш вираженою за умови його комбінації з базисною терапією БА — ОФВ1 збільшувався на 12,2 л/хв.
Згідно з результатами первинного тестування рівня якості життя за даними опитувальника GSRS, після проведеного лікування було встановлено значне поліпшення показників якості життя хворих порівняно з даними до лікування за всіма шкалами симптомів (табл. 2).
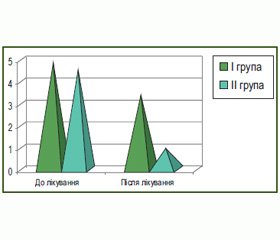
Разом із тим за такими шкалами симптомів опитувальника GSRS, як абдомінальний біль, диспептичний синдром, у ІІ групі пацієнтів, яким було призначено додатково ІПП препарат рабепразол, відзначено вірогідно кращі показники рівня якості життя (рис. 2–6).
Висновки
1. ГЕРХ є частою супутньою патологією при БА, при цьому частка ерозивної форми ГЕРХ становить 20,83 % випадків.
2. Ефективність лікування БА, асоційованої з ГЕРХ, підвищується включенням в базисну терапію ІПП рабепразолу, що не тільки дозволяє в короткий термін купірувати клінічні прояви ГЕРХ, але і має позитивний вплив на клінічний перебіг БА, сприяє кращому відновленню показників ФЗД, і як наслідок, покращенню якості життя хворих.
Перспективним є вивчення небажаних впливів тривалої кислотосупресивної терапії ІПП при бронхолегеневій патології.
1. Бабак М.О. Клінікоендоскопічні особливості перебігу гастроезофагеальної рефлюксної хвороби в осіб із надлишковою масою тіла та ожирінням / М.О. Бабак // Сучасна гастроентерол. — 2010. — № 1(51). — С. 16–20.
2. Передерий В.Г. Кислотозависимые заболевания. Современные подходы к диагностике, лечению и ведению больных с ГЭРБ, пептическими язвами, НПВП-гастропатиями, функциональной диспепсией и другими гиперсекреторными состояниями / В.Г. Передерий, С.М. Ткач, Ю.Г. Кузенко, С.В. Скопиченко. — К., 2008. — 425 с.
3. Осьодло Г.В. Позастравохідні маски гастроезофагеальної рефлюксної хвороби: патогенетичні та лікувальні аспекти / Г.В. Осьодло // Сучасна гастроентерологія. — 2012. — № 5(67). — С. 44–53.
4. American Lung Association Asthma Clinical Research Center, 2009. Efficacy of Esomeprazole for Treatment of Poorly Controlled Asthma // N. Engl. J. Med. — 2009. — Vol. 360(15). — Р. 1487–1499.
5. Gastrooesophageal reflux treatment for prolonged nonspecific cough in children and adults / A.B. Chang, T.J. Lasserson, J. Gaffney [et al.] // Cochrane Database of Syst. Rev. — 2011, Iss. 1. — Jan 19(1). — CD004823.
6. Harding S.M. Gastroesophageal reflux: a potential asthma trigger / S.M. Harding // Immunol. Allergy. Clin. North. Am. — 2007. — Vol. 25. — P. 131–148.
7. Havemann B.D. The association between gastro-oesophageal reflux disease and asthma: a systematic review / B.D. Havemann, C.A. Henderson, H.B. El–Serag // Gut. — 2007. — Vol. 56. — P. 1654–1664.
8. Norgard N.B. Drugdrug interaction between clopidogrel and the proton pump inhibitors / N.B. Norgard, K.D. Mathews, G.C. Wall // Ann. Pharmacother. — 2009. — Vol. 43(7). — Р. 1266–1274.

/18/18.jpg)
/19/19.jpg)
/19/19_2.jpg)
/20/20.jpg)