Украинский журнал хирургии 2 (25) 2014
Вернуться к номеру
Ендоскопічні транспапілярні втручання на головній панкреатичній протоці при гострому біліарному панкреатиті
Авторы: Шевчук І.М., Гедзик С.М. – ДВНЗ «Івано-Франківський національний медичний університет», м. Івано-Франківськ, Україна
Рубрики: Хирургия
Разделы: Клинические исследования
Версия для печати
Вступ. Ефективність застосування у лікуванні гострого біліарного панкреатиту раннього ендоскопічного тимчасового стентування головної панкреатичної протоки є недостатньо вивченою.
Метою роботи була оцінка ефективності тимчасового стентування головної панкреатичної протоки при гострому біліарному панкреатиті в комбінації з ендоскопічною папілосфінктеротомією і холедохолітоекстракцією.
Матеріал і методи. Проаналізовані результати лікування 41 хворого із прогнозовано тяжким перебігом захворювання, серед них 29 (70,7 %) жінок та 12 (29,3 %) чоловіків. У групу порівняння включили 25 (60,1 %) хворих, яким проводили папілосфінктеротомію та холедохолітоекстракцію. В досліджуваній групі у 16 (39,9 %) хворих ці втручання доповнювали тимчасовим стентуванням головної панкреатичної протоки. У всіх обстежених хворих у першу добу після госпіталізації за шкалою Ranson встановлено 3 бали і більше.
Результати. Панкреонекроз виник у 5 (20 %) хворих із групи порівняння, з них у 3 при інфікованому субтотальному панкреонекрозі виконані відкриті оперативні втручання. Померли 2 (8 %) хворі. Середній термін перебування у стаціонарі становив 12,84 ± 2,07 дня. У досліджуваній групі у 2 (12,5 %) хворих діагностований вогнищевий панкреонекроз і для лікування були успішно застосовані міні-інвазивні втручання. Всі хворі цієї групи живі. Середній термін перебування у стаціонарі становив 7,31 ± 0,89 дня (р ≤ 0,05).
Висновки. Впровадження тимчасового стентування головної панкреатичної протоки у хворих на гострий біліарний панкреатит із прогнозовано тяжким перебігом захворювання сприяло зниженню частоти розвитку тяжких форм панкреонекрозу, летальності та тривалості стаціонарного лікування.
Введение. Эффективность применения в лечении острого билиарного панкреатита раннего эндоскопического временного стентирования главного панкреатического протока недостаточно изучена.
Целью работы была оценка эффективности временного стентирования главного панкреатического протока при остром билиарном панкреатите в комбинации с эндоскопической папиллосфинктеротомией и холедохолитоэкстракцией.
Материалы и методы. Проанализированы результаты лечения 41 больного с прогнозируемым тяжелым течением заболевания, среди них 29 (70,7 %) женщин и 12 (29,3 %) мужчин. В группу сравнения включили 25 (60,1 %) больных, которым проводили папиллосфинктеротомию и холедохолитоэкстракцию. В исследуемой группе у 16 (39,9 %) больных эти вмешательства дополняли временным стентированием главного панкреатическоого протока. У всех обследованных больных в первые сутки после госпитализации по шкале Ranson установлено 3 балла и более.
Результаты. Панкреонекроз возник у 5 (20 %) больных в группе сравнения, из них у 3 при инфицированном субтотальном панкреонекрозе выполнены открытые оперативные вмешательства. Умерли 2 (8 %) больных. Средний срок пребывания в стационаре составил 12,84 ± 2,07 дня. В исследуемой группе у 2 (12,5 %) больных диагностирован очаговый панкреонекроз и для лечения были успешно применены мини-инвазивные вмешательства. Все больные этой группы живы. Средний срок пребывания в стационаре составил 7,31 ± 0,89 дня (р ≤ 0,05).
Выводы. Внедрение временного стентирования главного панкреатического протока у больных острым билиарный панкреатитом с прогнозируемым тяжелым течением заболевания способствовало снижению частоты развития тяжелых форм панкреонекроза, летальности и длительности стационарного лечения.
Introduction. An efficiency of using early endoscopic temporary stenting of the main pancreatic duct in the treatment of acute biliary pancreatitis is poorly studied.
The aim of the study was to evaluate the effectiveness of temporary stenting of the main pancreatic duct in acute biliary pancreatitis in combination with endoscopic papillosphincterotomy and choledocholithoextraction.
Material and Methods. Treatment outcomes of 41 patients with predicted severe course of the disease, including 29 (70.7 %) women and 12 (29.3 %) men, had been analyzed. The comparison group included 25 (60.1 %) patients who underwent papillosphincterotomy and choledocholithoextraction. In the study group in 16 (39.9 %) patients these interventions were complemented by temporary stenting of the main pancreatic duct. In all surveyed patients during first day after admission it was established 3 or more points by Ranson scale.
Results. Pancreatic necrosis occurred in 5 (20 %) patients from comparison group, of them 3 patients underwent open surgeries for subtotal pancreatic necrosis. 2 (8 %) patients died. Average time of staying in hospital was 12.84 ± 2.07 days. In study group 2 (12.5 %) were patients diagnosed with focal pancreatic necrosis, and minimally invasive interventions were successfully applied for treatment. All patients in this group are alive. Average time of staying in hospital was 7.31 ± 0.89 days (р ≤ 0.05).
Conclusion. The introduction of temporary stenting of the main pancreatic duct in patients with acute biliary pancreatitis with predicted severe course of disease helped to reduce the incidence of severe pancreatic necrosis forms, mortality and length of hospitalization.
гострий біліарний панкреатит, стентування головної панкреатичної протоки.
острый билиарный панкреатит, стентирование главного панкреатического протока.
acute biliary pancreatitis, stenting of the main pancreatic duct.
Статья опубликована на с. 32-35
Вступ
Гострий панкреатит (ГП) зараховують до найбільш складних захворювань органів черевної порожнини, що характеризується непрогнозованим перебігом, системним ураженням, імовірним розвитком тяжких ускладнень, результатом чого можуть бути тривалі терміни госпіталізації та високий рівень летальності. На сьогодні захворювання позапечінкових жовчних шляхів є етіологічним чинником ГП у 30–40 % хворих і має тенденцію до зростання [1, 3].
Більшість дослідників вважають, що пусковим фактором розвитку біліарного ГП є формування протокової гіпертензії у підшлунковій залозі (ПЗ) із подальшим ураженням панкреоцитів, запуском процесу самоактивації панкреатичних ферментів та автолізу тканини ПЗ із залученням парапанкреатичної клітковини. При цьому в міру формування некробіозу панкреоцитів розвиваються явища ферментної токсемії, що мають значний патологічний вплив на внутрішні органи [13].
Протокова гіпертензія в ПЗ може бути наслідком гострої блокади термінального відділу загальної жовчної протоки або стійкого спазму сфінктера Одді. Разом із тим автори вказують, що для розвитку ГП у хворих на жовчокам’яну хворобу мають значення тривалість набряку та спазму панкреатичного сегмента сфінктера Одді, що виникають внаслідок вклинення або міграції конкремента [9].
У декількох рандомізованих дослідженнях останніх років доведено ефективність ранньої ендоскопічної папілосфінктеротомії (ЕПСТ) і холедохолітоекстракціі (ХЛЕ) у хворих на біліарний ГП, що значною мірою сприяло зниженню рівня летальності та числа ускладнень порівняно з консервативними методами лікування [4, 10].
Однак результати проведених рандомізованих досліджень у 2009 р. ставлять під сумнів ефективність ранньої ендоскопічної терапії у хворих на біліарний ГП [12]. Це може бути пов’язано з технічними особливостями проведення ендоскопічної ретроградної панкреатохолангіографії (ЕРПХГ), які посилюють травму тканин ампули великого дуоденального сосочка (ВДС). До них належить тривала катетеризація через устя ВДС, багаторазова канюляція та контрастування протокової системи ПЗ під надмірним тиском, проведення атипової ЕПСТ, балонної пневмодилатації та ін. Ці фактори можуть погіршувати перебіг і прогноз біліарного ГП [5, 13].
Разом із тим рядом авторів була засвідчена ефективність встановлення тимчасових стентів у головну панкреатичну протоку (ГПП) у початковому періоді розвитку ГП після ЕРПХГ [2, 7]. У рандомізованих дослідженнях останніх років також доведено, що встановлення тимчасових малокаліберних стентів у ГПП хворим із високим ризиком ГП після ЕРПХГ вірогідно знижує відсоток виникнення цього ускладнення [6, 11].
Метою роботи була оцінка ефективності та безпечності проведення тимчасового стентування головної панкреатичної протоки у хворих із прогнозовано тяжким перебігом гострого біліарного панкреатиту в комбінації з ендоскопічною папілосфінктеротомією і холедохолітоекстракцією.
Матеріал та методи
Проаналізовані результати лікування 41 хворого із прогнозовано тяжким перебігом біліарного ГП, які перебували на лікуванні у відділенні малоінвазивної хірургії Івано-Франківської обласної клінічної лікарні впродовж 2011–2013 років, серед них 29 (70,7 %) жінок та 12 (29,3 %) чоловіків.
До групи порівняння увійшли 25 (60,1 %) хворих на біліарний ГП, у яких ендоскопічні втручання включали ЕПСТ та успішну ХЛЕ конкрементів із загальної жовчної протоки (ЗЖП). Середній вік хворих у групі порівняння становив 55,36 ± 1,11 року.
У досліджувану групу включили 16 (39,9 %) хворих, у яких ЕПСТ та ХЛЕ доповнювали тимчасовим стентуванням ГПП малокаліберними стентами. Середній вік хворих у досліджуваній групі — 51,81 ± 1,13 року. Через анатомічні особливості протокової системи ПЗ встановлення тимчасового стента в однієї хворої провести не вдалося, і в аналіз її не включали.
Для визначення діагнозу біліарного ГП використовували дані клініко-лабораторного обстеження, УСГ, ФЕГДС.
Вклинені конкременти ВДС були причиною біліарного ГП у 19 (76 %) хворих групи порівняння та в 11 (68,8 %) хворих досліджуваної групи. Мікрохоледохолітіаз, виражений набряк або тривалий спазм ВДС встановлений у 6 (24 %) хворих групи порівняння та у 5 (32,1 %) хворих досліджуваної групи.
Тяжкість хворих на біліарний ГП оцінювали на час госпіталізації та впродовж перших 48 год за шкалою Ranson. У всіх обстежених хворих у першу добу після госпіталізації за шкалою Ranson встановлено 3 і більше балів, що дозволяло прогнозувати тяжкий перебіг біліарного ГП. Усі хворі отримували однакову інтенсивну консервативну терапію лікування, згідно з Методичними рекомендаціями МОЗ України (2012).
Для порівняння досліджуваних груп хворих аналізували стать, вік хворих, тривалість захворювання, рівень α-амілази в крові, кількість лейкоцитів у периферичній крові, рівні гематокриту, лактатдегідрогенази і аспартатамінотрансферази в крові та кількість балів за шкалою Ranson на час госпіталізації. Групи хворих за вказаними критеріями були порівнянними.
Показанням до проведення невідкладної ЕРХПГ у першу добу госпіталізації був біліарний ГП з ознаками обтурації позапечінкових жовчних шляхів та гострого холангіту. ЕРХПГ проводили за допомогою дуоденоскопів JF-E та TJF-V70 Olympus під контролем рентгенапарата з ЕОП фірми Siemens BV 300.
Контроль розміщення ендопанкреатичного стента у післяопераційному періоді здійснювали за допомогою оглядової рентгенографії органів черевної порожнини (ЕОП), яку проводили на 7-му добу після стентування. У випадку відсутності спонтанної міграції стента їх видаляли на 7–10-ту добу під час проведення ФЕГДС за допомогою поліпектомічної петлі. Серед 41 хворого ускладнення біліарного ГП діагностовані у 8 (19,5 %), із них у 5 (62,5 %) хворих із групи порівняння і у 3 (33,3 %) хворих досліджуваної групи.
Результати та обговорення
На основі проведених власних досліджень показаннями для тимчасового стентування ГПП малокаліберними стентами у хворих на біліарний ГП вважаємо:
1) наявність папіліту при вклиненому конкременті ВДС чи міграції конкрементів через ВДС, про що свідчили гіперемія, набряк, крововиливи ампули ВДС;
2) багаторазова катетеризація устя ГПП (більше 5 разів);
3) тривала та тяжка технічна катетеризація ЗЖП (більше 10 хв);
4) проведення атипової ЕПСТ;
5) виконання літотрипсії конкрементів ЗЖП або балонної пневмодилатації при тубулярному стенозі ЗЖП.
Оперативне втручання здійснювали під комбінованим загальним знеболюванням. У положенні хворого на лівому боці проводили ЕРХПГ. Перевагу надавали канюляційному доступу для селективної катетеризації ЗЖП. Після цього проводили адекватну ЕПСТ. При технічних труднощах доступу через устя ВДС (вклинений конкремент, папіліт) виконували атипову ЕПСТ. При конкрементах у ЗЖП проводили літоекстракцію кошиком Дорміа.
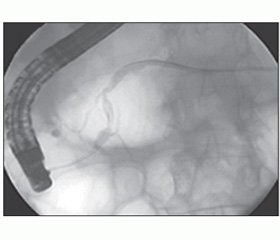
У хворих досліджуваної групи ендоскопічне втручання завершували тимчасовим стентуванням ГПП малокаліберними стентами. Методика полягала в селективній канюляції устя ГПП із мінімальним її контрастуванням на рівні головки ПЗ та введенням у ГПП провідника з гідрофільним кінцем за перешийок ПЗ (рис. 1).
За провідником у ГПП встановлювали панкреатичний стент фірми Balton (Польща) типу «свинячий хвостик» розміром 5 Fr, довжиною 5 см (рис. 2).
Вибір стентів для тимчасового стентування зумовлений тим, що вони не мають тенденції до проксимальної міграції у ГПП (патент на корисну модель № 83025).
Моніторинг за загальним станом хворих після проведеного ендоскопічного лікування оцінювали за змінами клініко-лабораторних показників та УСГ органів черевної порожнини. При наростанні тяжкості стану хворих хірургічну тактику лікування змінювали індивідуально.
Точний механізм, який пояснює ефективність тимчасового стентування ГПП у хворих із біліарним ГП, до кінця не відомий. Імовірно, їх встановлення у ГПП сприяє забезпеченню адекватного пасажу панкреатичного соку, що може бути порушений внаслідок механічної (тривала катетеризація, багаторазова канюляція устя ГПП тощо) чи термічної (проведення ЕПСТ) травми. Крім того, «розблокування» і ліквідація протокової гіпертензії дозволяють знижувати рівень «ухилення» ферментів та ензимну ендотоксемію.
Ми проаналізували ефективність тимчасового стентування ГПП малокаліберними панкреатичними стентами з ендоскопічною папілосфінктеротомією у хворих на біліарний ГП. При цьому серед 25 хворих групи порівняння ускладнення мали 5 (20 %) осіб. Вогнищевий асептичний панкреонекроз ускладнений поширеним ферментативним перитонітом, встановлений у 2 (8 %) хворих, інфікований субтотальний панкреонекроз — у 3 (12 %) хворих. При поширеному ферментативному перитоніті виконували лапароскопічну холецистектомію (ЛХЕ) і дренування черевної порожнини. У хворих з інфікованим панкреонекрозом, при неефективності міні-інвазивних методик, виконували відкриті оперативні втручання. Померли 2 (8 %) хворі. Середній термін перебування у стаціонарі становив 12,84 ± 2,07 дня.
Серед 16 хворих досліджуваної групи ускладнення біліарного ГП мали 3 (18,75 %) хворі. У 2 (12,5 %) хворих діагностований вогнищевий асептичний панкреонекроз, ускладнений поширеним ферментативним перитонітом, їм проведено ЛХЕ і дренування черевної порожнини. В одного хворого розвинулася поліорганна дисфункція (печінково-ниркова), що потребувало застосування екстракорпоральних методів детоксикації. Середній термін перебування у стаціонарі становив 7,31 ± 0,89 дня (р ≤ 0,05).
У 9 (56,3 %) із 16 хворих досліджуваної групи після ліквідації клініко-лабораторних ознак біліарного ГП було проведено планову ЛХЕ. Всі хворі живі.
Проведення ЕРХПГ у хворих на біліарний ГП може призвести до погіршення перебігу захворювання та розвитку панкреонекрозу. В нашому дослідженні ми показали, що тимчасове стентування ГПП зменшувало негативний вплив ендоскопічного втручання, призводило до абортивного перебігу захворювання, сприяло зниженню тяжкості ускладнень та летальності хворих на біліарний ГП.
Висновки
Впровадження у повсякденну практику спеціалізованих хірургічних відділень раннього тимчасового стентування головної панкреатичної протоки у хворих на гострий біліарний панкреатит із прогнозованим тяжким перебігом захворювання сприяло зниженню частоти розвитку тяжких форм панкреонекрозу, летальності та тривалості стаціонарного лікування.
1. Багненко С.Ф. Хирургическая панкреатология / Багненко С.Ф., Курыгин А.А., Синенченко Г.И. — СПб.: Речь, 2009. — 608 с.
2. Эндоскопическая профилактика развития панкреонекроза при билиарном панкреатите / Бебуришвили А.Г., Зюбина Е.Н., Мандриков В.В. [и др.] // Актуальные проблемы хирургической гепатологии: Мат-лы ХХ Международного конгресса хирургов-гепатологов стран СНГ (Донецк, 18–20 сентября 2013 г.). — Донецк: Издатель Заславский А.Ю., 2013. — С. 150–151.
3. Комбинированное лечение панкреонекроза / Зубарев П.Н., Игнатович И.Г., Синенченко Г.И., Красильников А В. // Мат-лы IX Всероссийского съезда хирургов. — Волгоград, 2000. — С. 49–50.
4. Early ductal decompression versus conservative management for gallstone pancreatitis with ampullary obstruction: a prospective randomized clinical trial / J.M. Acosta, N. Katkhouda, K.A. Debian [et al.] // Ann. Surg. — 2006. — № 243. — Р. 33–40.
5. Risk factors for post-ERCP pancreatitis: a prospective multicenter study / C.L. Cheng, S. Sherman, J.L. Watkins [et al.] // The American Journal of Gastroenterology. — 2006. — № 101(1). — Р. 139–147.
6. Harewood G.C. Prospective, randomized, controlled trial of prophylactic pancreatic stent placement for endoscopic snare excision of the duodenal ampulla / G.C. Harewood, N.L. Pochron, C.J. Gostout // Gastrointest. Endosc. — 2005. — № 62. — Р. 367–370.
7. Rescue ERCP and insertion of a small-caliber pancreatic stent to prevent the evolution of severe post-ERCP pancreatitis: a case-controlled series / L. Madácsy, G. Kurucsai, I. Joó [et al.] // Surg. Endosc. — 2009. — № 23. — Р. 1887–1893.
8. Risk factors for pancreatitis following endoscopic retrograde cholangiopancreatography: a meta-analysis / E. Masci, A. Mariani, S. Curioni, P.A. Testoni // Endoscopy. — 2003. — № 35(10). — Р. 830–834.
9. Nardi G.L. Papillitis as a cause of pancreatitis and abdominal pain: role of evocative test, operative pancreatography and histologic evaluation / G.L. Nardi, J.M. Acosta // Ann. Surg. — 1996. — № 164. — Р. 611–621.
10. Final results of the prospective, randomized controlled study on endoscopic sphincterotomy versus conventional management in acute biliary pancreatitis / A. Nowak, E. Nowakowska-Dulawa, T.A. Marek [et al.] // Gastroenterology. — 1995. — № 108 (Suppl. A) — Р. 380.
11. Prophylaxis of post-ERCP pancreatitis by an endoscopic pancreatic spontaneous dislodgement / A. Sofuni, H. Maguchi, K. Itoi [et al.] // Clin. Gastroenterol. Hepatol. — 2007. — № 51. — Р. 1339–1346.
12. Early ERCP in acute gallstone pancreatitis without cholangitis: a meta-analysis / M.C. Uy, M.A.O. Daez, P.P. Sy. [et al.] // J. Pancreas. — 2009. — № 10. — Р. 299–305.
13. Integrity of the pancreatic duct-acinar system in the pathogenesis of acute pancreatitis / G.J. Wang., Y. Li, Z.G. Zhou [et al.] // Hepatobiliary Pancreat. Dis. Int. — 2010. — Р. 242–247.

/34/34.jpg)