Журнал «Здоровье ребенка» 4 (55) 2014
Вернуться к номеру
Врожденный стеноз устья аорты у детей: диагностика, клиника, лечение и прогноз
Авторы: Калашникова Е.А., Никитина Н.А., Галич С.Р. - Одесский национальный медицинский университет
Рубрики: Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
В статье представлены литературные данные о частоте, основных клинических проявлениях, современных методах ранней неонатальной и постнатальной диагностики, лечении и прогнозе стеноза устья аорты — врожденном пороке сердечно-сосудистой системы.
У статті наведено літературні дані щодо частоти, основних клінічних проявів, сучасних методів пренатальної й постнатальної діагностики та лікування, а також прогнозу стенозу устя аорти — вродженої аномалії серцево-судинної системи.
This article considered the literature data on the incidence, main clinical manifestations, modern methods of early neonatal and postnatal diagnosis, treatment and prognosis of aortic stenosis — congenital cardiovascular system malformation.
стеноз устья аорты, дети, аномалии.
стеноз устя аорти, діти, аномалії.
aortic stenosis, children, malformations.
Статья опубликована на с. 58-60
Стеноз устья аорты — группа врожденных пороков сердца, характеризующаяся нарушением оттока крови из левого желудочка — инфундибулярный подклапанный стеноз, на уровне клапана — клапанный стеноз, восходящей части аорты — надклапанный стеноз.
Согласно МКБ–10, выделяют Q23.0. Врожденный стеноз аортального клапана, Q24.4. Врожденный субаортальный стеноз, Q23.4 Синдром левосторонней гипоплазии сердца (атрезия или выраженная гипоплазия устья или клапана аорты с гипоплазией восходящей части аорты и дефектом развития левого желудочка (со стенозом или атрезией митрального клапана)).
Первое описание клапанного стеноза принадлежит С. Rayger (1672), а подклапанного — N. Chevers (1842).
Частота стеноза устья аорты среди всех ВПС составляет от 2 до 11 %. Наиболее распространен клапанный стеноз (58–70 %), значительно реже встречается подклапанный (20–25 %) и в редких случаях (5–10 %) диагностируется надклапанный стеноз. У мальчиков стеноз устья аорты наблюдают в 4 раза чаще, чем у девочек.
Наиболее часто аортальный клапан двустворчатый, при этом отверстие расположено эксцентрично. Иногда клапан состоит из одной створки. Реже клапан состоит из трех створок, сращенных между собой одной или двумя спайками. При подклапанном стенозе отмечают три вида изменений: дискретную мембрану под аортальными створками, туннель, мышечное сужение. Надклапанный стеноз устья аорты может быть в виде мембраны или гипоплазии восходящей части аорты. Признаком гипоплазии восходящей аорты считают отношение диаметра дуги аорты к диаметру восходящей аорты менее 0,7. Нередко надклапанный стеноз устья аорты сочетается со стенозом ветвей легочной артерии. Надклапанный стеноз устья аорты в сочетании с умственной отсталостью называется синдромом Уильямса (Вильямса).
В любом случае создается препятствие кровотоку и со временем развивается кальцификация клапана. Характерно появление постстенотического расширения аорты.
Сочетание с другими пороками. Часто сочетается с открытым артериальным протоком, коарктацией аорты, дефектами межжелудочковой и межпредсердной перегородок. Может наблюдаться при различных хромосомных аберрациях и наследственных синдромах. Описанные хромосомные дефекты включают трисомии 13, 18 и синдром Тернера (30 %). Популяционная частота двухстворчатого аортального клапана без врожденного аортального стеноза составляет 1 %; семейные случаи могут иметь аутосомно‑доминантный тип наследования. Подклапанный аортальный стеноз описан в сочетании с синдромом Вейля — Марчезани (аутосомно‑рецессивная форма скелетной дисплазии). Надклапанный аортальный стеноз — результат мутации гена, который лоцируется в области 7q11.23. Синдром Вильмса, включающий надклапанный стеноз, связан с микроскопической генной делецией, которая обнаруживается с помощью FISH‑теста в 95 % классических случаев.
Клиника. Выраженные гемодинамические расстройства развиваются при сужении диаметра устья аорты на 1/2–1/4 своего должного размера. «Критическим» считается сужение устья аорты у младших детей до 0,5 см2, а у ребенка старшего возраста — до 1 см2 на 1 м2 поверхности тела. Препятствие току крови из левого желудочка ведет к повышению в нем давления, гипертрофии и последующим дегенерaтивным изменениям миокарда. Длительное время порок может протекать бессимптомно, однако при интенсивной физической нагрузке могут появиться нарушения гемодинамики, являющиеся причиной внезапной смерти, связанной с резким дефицитом коронарного кровотока и возникновением аритмий и асистолии.
Ранняя неонатальная диагностика. При значительной степени стеноза устья аорты, часто сочетающегося с фиброзом эндокарда левого желудочка, дети рождаются с пренатальной гипотрофией. У новорожденных нарастают признаки тяжелой сердечной недостаточности: бледность, одышка, утомляемость, затруднения при кормлении, приступы внезапного беспокойства. При умеренном стенозе большинство детей рождаются с нормальной массой и длиной тела и в дальнейшем не отстают в физическом и психическом развитии. Отмечаются слабый периферический пульс, усиленный верхушечный толчок, систолический шум во 2–м межреберье справа от грудины. Рентгенологически выявляют увеличение размеров сердца за счет гипертрофии левого желудочка. На ЭКГ характерны левограмма, признаки гипертрофии левого желудочка.
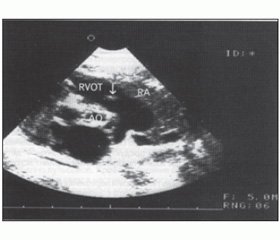
При проведении ультразвукового исследования (рис. 1) определяются следующие признаки: деформация и сращение створок аортального клапана; ограничение их подвижности; уменьшение отверстия аортального клапана в систолу при поперечном сечении корня; куполообразный изгиб створок; появление систолического турбулентного потока в восходящем отделе аорты; регистрация трансаортального градиента давления и др.
/59/59.jpg)
Критерии постнатальной диагностики следующие:
І. Клинические:
— клиническая манифестация порока часто возникает лишь к школьному возрасту; первые жалобы: одышка, сердцебиение, утомляемость, снижение работоспособности — появляются при интенсивных физических нагрузках;
— позже присоединяются жалобы на боли в сердце колющего, сжимающего характера, склонность к головокружениям, головным болям, обморокам, возникающие во время или сразу после физической нагрузки;
— выявляется бледность кожных покровов, цианоз же не характерен;
— при надклапанном стенозе возможны нарушения роста, мышечная гипотония, разболтанность суставов, лицо «эльфа» (высокий выпуклый лоб, широкая верхняя и маленькая нижняя челюсти, короткий, выступающий вперед деформированный нос с вывернутыми ноздрями, полуоткрыгый рот, интеллектуальная недостаточность — проявления наследственного системного заболевания соединительной ткани с аутосомно–доминантным типом наследования (синдрома Уильямса — Бойрена);
— верхушечный толчок усилен, приподнимающийся, смещен влево и вниз до VI–VI межреберий, границы сердца умеренно увеличены влево и вверх за счет гипертрофии левого желудочка и левого предсердия, а позднее формируется выраженная кардиомегалия;
— пульс на верхних и нижних конечностях пониженного наполнения, АД на нижней границе нормы;
— систолическое дрожание во ІІ межреберье справа и в области яремной ямки;
— аускультативно определяются: частое усиление первого тона; второй тон не изменен или умеренно ослаблен при значительном стенозе; грубый систолический шум, связанный с первым тоном, нарастающий к середине систолы, занимающий 2/3 систолы либо голосистолический, выслушивающийся максимально во ІІ межреберье справа от грудины или на грудине в области яремной ямки, хорошо иррадиирующий влево от грудины и на сосуды шеи справа. При подклапанном стенозе шум выслушивается в 5–й точке и может имитировать дефект межжелудочковой перегородки.
ІІ. Параклинические:
— ЭКГ: отклонение ЭОС влево или нормограмма, признаки гипертрофии левого желудочка, депрессия сегмента S–Т и зубца Т, позже — признаки гипертрофии левого предсердия;
— ФКГ: высокоамплитудный высокочастотный систолический шум ромбовидной формы, слабо связанный с первым тоном и нарастающий к мезосистоле, а при сильном стенозе — во второй половине систолы;
— ЭхоКГ: определяет деформированные створки клапанного аппарата, выбухающие в просвет аорты. Допплерэхокардиография регистрирует высокоскоростной турбулентный поток крови на уровне клапана;
— рентгенологически: легочный рисунок обычно не изменен, при тяжелом стенозе и левожелудочковой сердечной недостаточности возможно усиление легочного рисунка по венозному руслу, характерная для данного порока форма сердца — талия хорошо выражена, верхушка приподнята над диафрагмой. При клапанном стенозе по правому контуру сердца выявляется (во второй косой проекции) постстенотическое выбухание восходящей аорты.
Дифференциальную диагностику проводят между различными вариантами стеноза, включая идиопатический гипертрофический субаортальный стеноз, а также с дефектом межжелудочковой перегородки, коарктацией аорты, стенозом легочной артерии.
Лечение. Дети с бессимптомным течением порока в медикаментозной терапии не нуждаются. При возникновении клинической симптоматики основной метод лечения — хирургическая коррекция. При развитии острой левожелудочковой сердечно–сосудистой недостаточности сердечные гликозиды следует применять крайне осторожно!
Показана профилактика инфекционного эндокардита. Сроки проведения хирургической коррекции не определены. Транскатетерная баллонная ангиопластика при надклапанном стенозе не проводится в связи с незначительным уменьшением стеноза после этой операции и высокой частотой рестенозирования.
Прогноз. При естественном течении порока развивается прогрессирование величины обструкции, средняя продолжительность жизни составляет 30–32 года. При легком и умеренном стенозе прогноз благоприятный. При тяжелом стенозе послеоперационная выживаемость за 15–летний период составляет 85–95 %. Внезапная сердечная смерть отмечается в 2–10 % неоперированных случаев суб–аортального стеноза. Пациентам, ранее успешно перенесшим баллонную пластику или вальвотомию, может в дальнейшем потребоваться дополнительная операция. К 8 годам жизни ее проводят у 40–50 % детей в связи с недостаточностью аортального клапана или явлениями остаточного стеноза. Врожденный стеноз аорты с возрастом, как правило, прогрессирует. При выраженных формах стеноза патологический процесс прогрессирует значительно быстрее, необходимость оперативного лечения возникает раньше.
1. Амосов Н.М. Терапевтические аспекты кардиохирургии / Н.М. Амосов, Я.А. Бендет. — 2–е изд., перераб. и доп. — К.: Здоров’я, 1990. — 228 с.
2. Белозеров Ю.М. Детская кардиология / Ю.М. Белозеров. — М.: МЕДпресс–информ, 2004. — 600 с.
3. Врожденные пороки развития: доклад Секретариата: ЕВ 126/10 // 126 сессия Исполнительного комитета ВОЗ: пункт 4.7 предварительной повестки дня, 3 декабря 2009 г., Женева. — Женева, 2009. — 9 с.
4. Врожденные пороки развития: Практ. руководство / В.Н. Запорожан, И.Л. Бабий, С.Р. Галич и др. — Одесса: –ОНМедУ, 2012. — 320 с.
5. Лазоришинець В.В. Невiдкладна допомога при основних патологічних синдромах у немовлят с уродженими вадами серця / В.В. Лазоришинець, Н.М. Руденко, Г.В. Книшов. — К.: УкрНДІСВД, 2006. — 78 c.
6. Мутафьян О.А. Врожденные пороки сердца у детей / О.А. Мутафьян. — СПб.: Невский диалект, 2002. — 331 с.
7. Неонатология: Нац. руководство / Под ред Н.Н. Володина. — М.: Академия, 2008. — 848 с.
8. Нуджент Э.В. Врожденные пороки сердца // Клиническая кардиология: Рук–во для врачей / Э.В. Нуджент / Под ред. Р.К. Шланта, Р.В. Александера — М.: БИНОМ; СПб.: Невский Диалект, 2000. — С. 259–286.
9. Поканєвич Т.М. Чинники ризику формування вроджених вад розвитку серед новонароджених (за даними генетичного монiторингу населення Київської областi): Автореф. дис… канд. мед. наук / Акад. мед. наук України, Iн–т гiгiєни та мед. екологiї iм. О.М. Марзеєва. — К., 2003. — 23 с.
10. Руденко Н.М. Система невiдкладної допомоги дiтям першого року життя зi складними вродженими вадами серця: Автореф. дис… д–ра мед. наук / Iн–т серцево–судинної xipypriї iм. М.М. Амосова АМН України. — К., 2003. — 35 с.
11. Рудень В.В. Профiлактика вроджених вад розвитку / В.В. Рудень. — Львів: Лiга–Прес, 2002. — 228 с.
12. Сорокман Т.В. Генетичний моніторинг. Частина І. Проблеми епідеміології уроджених вад розвитку / Т.В. Сорокман, Л.В. Швигар // Здоровье ребенка. — 2007. — № 3(6). — С. 109–111.
13. Уродженi вади розвитку / Т.В. Сорокман, В.П. Пiшак, I.B. Ластiвка та iн. // Клiнiчна генетика. — Чернiвцi: Медунiверситет, 2006. — С. 137–161.
14. Цыбулькин Э.К. Угрожающие состояния в педиатрии. Экстренная врачебная помощь / Э.К. Цыбулькин. — М.: ГЭОТАР–Медиа, 2007. — 224 с.
15. Черная Н.Л. Новорожденный ребенок. Основы оценки состояния здоровья и рекомендации по профилактике его нарушений: Рук–во для врачей / Н.Л. Черная, В.В. Шилкин. — СПб.: Спец–Лит, 2009. — 352 с.
16. Шабалин А.В. Клиническая ультразвуковая диагностика у детей и подростков: Атлас / А.В. Шабалин, И.В. Шабалин. — Н. Новгород: Изд–во Нижнегородской гос. мед. академии, 2001. — 240 с.
17. Impact of Cardiac Rehabilitation on the Exercise Function of Children with Serious Congenital Heart Disease / Jonathan Rhodes et al. // Pediatrics. — 2005. — Vol. 116. — P.1339–1345.