Журнал «Здоровье ребенка» 4 (55) 2014
Вернуться к номеру
Panta rhei1, или Современное представление об инфекционных процессах
Авторы: Богадельников И.В., Мужецкая Н.И., Крюгер Е.А. - Государственное учреждение «Крымский государственный медицинский университет имени С.И. Георгиевского», г. Симферополь
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
Статья посвящена особенностям инфекционных процессов, происходящих в организме человека. Кратко изложены основные исторические данные о причинах возникновения тех или иных инфекционных заболеваний. Уделено внимание так называемым миазматическим и контагиозным представлениям о природе эпидемий. Раскрыты понятия циклического, ациклического и многокомпонентного инфекционных процессов.
Стаття присвячена особливостям інфекційних процесів, що відбуваються в організмі людини. Коротко викладені основні історичні дані про причини виникнення тих чи інших інфекційних захворювань. Надана увага так званим міазматичним і контагіозним уявленням про природу епідемій. Пояснені поняття циклічного, ациклічного й багатокомпонентного інфекційних процесів.
Article deals with the peculiarities of infectious processes in the human body. There were summarized key historical data on the causes of certain infectious diseases. Attention is paid to the so-called miasmal and contagious ideas about the nature of epidemics. The concepts of cyclic, acyclic and multicomponent infectious processes are provided.
инфекционные болезни, инфекционные процессы, иммунология, история медицины.
інфекційні хвороби, інфекційні процеси, імунологія, історія медицини.
infectious diseases, infectious processes, immunology, history of medicine.
Статья опубликована на с. 108-116
Выяснение причин не всегда понятной, а тем более массовой гибели соплеменников заботило еще наших далеких предков. Впервые термин «этиология» (aitiologia) встречается у Демокрита (род. около 470, умер около 380 г. до н.э.), основоположника каузального мышления. Тогда же древние ученые искали материалистическое объяснение причин эпидемий. Гиппократ и другие античные врачи считали причинами эпидемий вдыхание воздуха (пневмы), содержащего болезнетворные миазмы, враждебные природе людей (см. работу Гиппократа «О ветрах»).
Такие понятия, как «эпидемия», «эпидемическое происхождение» и «распространение болезни», понимались древними авторами как клинически сходные заболевания людей на определенной территории, вызванные воздухом, содержащим миазмы, принесенные с зараженных мест, либо испарениями, поднимающимися из–под земли. Когда болезнь действует эпидемически, ее причиной необходимо считать не образ жизни, а воздух, поступающий из местностей, в которых угнездилась болезнь. А так как много людей одновременно дышат одним и тем же воздухом, то они и поражаются одинаковой болезнью (отсюда и термин «поветрие»). В этом случае Гиппократ рекомендовал не менять образ жизни, а меньше втягивать в себя воздух и уехать из местности, в которой распространена болезнь. Пораженные же такими эпидемиями люди заразными (т.е. способными передать болезнь другим) не считались (работа Гиппократа «О природе человека», обратите внимание на указанную античными авторами связь развития эпидемий с определенными территориями — мы еще вернемся к этому их представлению).
Так сформировались миазматические представления о природе эпидемий, продержавшиеся как единственно верные до чумы «черная смерть» (1346–1351 гг.), т.е. почти 1700 лет.
Однако во время «черной смерти» из–за того, что чума часто протекала не в привычной им бубонной форме, а в легочной, у врачей появились подозрения о «прилипчивом заражении», т.е. о возможности передачи заразного начала от человека к человеку.
Так зародилось контагионистическое учение о природе эпидемий.
Наиболее серьезные исследования в этом вопросе начались в XV–XVI веках. Среди тех, кто внес огромный вклад в развитие науки того времени, был Джироломо Фракасторо (1458–1553) — итальянский врач, создатель учения о заразных болезнях, поэт, писатель и ученый, один из самых образованных людей своего времени, преуспевший в медицине, астрономии, математике, философии, литературе и поэзии. Он был врачом–консультантом папы Павла III, дружил с деятелями итальянского Возрождения, с астрономом Николаем Коперником. Обобщив взгляды предшественников, начиная с авторов античности до современных ему врачей, он впервые сделал попытку создать общую теорию эпидемических болезней и описание целого ряда заразных недугов: оспы, кори, чумы, чахотки, бешенства, проказы и др. Дж. Фракасторо по праву можно считать основоположником науки эпидемиологии: он впервые заговорил об истинной природе болезни, способах ее распространения и о ее переносчиках — контагиях, то есть о неких материальных объектах, способных передаваться между людьми при контакте и вызывать у них болезнь.
У учения Фракасторо была еще и политическая подоплека. Павлу III учение о контагии понадобилось для того, чтобы перевести Вселенский собор из протестантского Тридента, где были вспышки чумы, в католическую Болонью, где чумы тогда не было.
В своем предисловии к монографии «О контагии, контагиозных болезнях и лечении…» «Славнейшему кардиналу Александру Фарнезе» он пишет: «Благодаря тому досугу, каким я располагал, у меня появилась возможность написать о контагии…» При этом Дж. Фракасторо сетует на недостаток информации в сочинениях предков, посвященных причинам болезни, и считает, что они то ли намеренно, то ли по недомыслию обходили это вопрос. Так, пишет он, Гален и его последователи (Павел Эгинский и Аэций Амидийский) не оставили ничего, что бы могло привлечь внимание. Гиппократ хотя и касался этого вопроса, но «больше наблюдал болезни, чем рассуждал об их причине». Уже тогда Дж. Фракасторо точно подметил то, что сегодня для нас является очевидным: Гален в большей степени был анатомом и физиологом, а Гиппократ — врачевателем. Позже выяснится, что для Галена этиология и патология были фактически синонимами (Давыдовский). То есть в вопросах эпидемиологии эти исследователи были несведущими.
Здесь я обращаю ваше внимание на то, что еще в XV–XVI веках к решению проблемы подходили не только с анализом того, что было сделано предыдущими исследователями, но и ставили во главу угла философское обоснование изучаемого вопроса.
Завершая анализ сделанного предками, Дж. Фракасторо говорит: «Писавшие считали, что уже достаточно сделали, отнеся причины всего этого к скрытым качествам, как они выражаются. Они не только считали, что это должно успокоить их самих, но учили тому же и других. Довольные этим, они слишком мудрствовали о многом таком, что я всегда считал недостойным истинного философа». В этой цитате очевиден протест Дж. Фракасторо против почивания на лаврах, против успокоенности и давления на окружающих. А как актуальны эти слова сегодня!
Сам Дж. Фракасторо считал, что контагий — это «поражение, переходящее от одного к другому». И далее: «Поражение безусловно тождественно как у того, кто воспринял, так и у того, кто передал контагий: таким образом мы говорим, что произошло заражение, когда обоих коснулось тождественное поражение». Он делает вывод: «Таким образом, контагий — это тождественное поражение самой субстанции тел». Ни тогда, ни теперь с этим невозможно было не согласиться. Но это только часть эпидемического процесса. Однако именно эта теория распространения болезней из–за простоты восприятия врачами и правителями и прямолинейности следующих из нее противоэпидемических мероприятий (карантин, изоляция больных и т.п.) была главенствующей в течение нескольких веков.
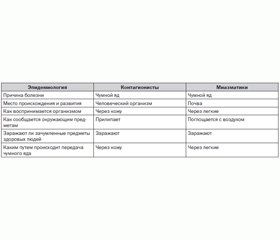
Сопоставление взглядов миазматиков и контагио–нистов показывает, что обе спорящие стороны видели разные проявления эпидемического процесса (табл. 1).
Контагионисты фиксировали распространение болезни при контакте больных людей со здоровыми. Но они не могли объяснить многочисленные случаи, когда больные чумой оставались незаразными для своего окружения либо не обнаруживали факт заноса болезни.
Миазматики наблюдали явление, которое сегодня называют природной очаговостью возбудителей инфекционных болезней. Без знаний о переносчиках инфекционных болезней в современном понимании (инфицированные клещи, блохи, вши, комары) они легко давали объяснение развитию эпидемий без обнаружения факта их переноса больным: яд пошел из почвы в виде испарений, и поэтому на данной территории вспыхнула болезнь, проявляющаяся одними и теми же симптомами.
Только в XIX веке известный немецкий гигиенист М. Петтенкофер (1885) предложил локалистическую теорию развития инфекционных болезней как вариант миазматического учения. Ее суть представляла направление в эпидемиологии, связывающее развитие эпидемических болезней со свойствами почвы и называющееся тогда локализмом. Как водится в научном сообществе, у М. Петтенкофера были как свои сторонники, так и противники. К числу сторонников этой теории принадлежал и знаменитый патолог того времени Р. Вирхов.
К М. Петтенкоферу мы еще вернемся — не только потому, что еще Дж. Фракасторо обращал внимание на многоликость проблемы распространения болезней, но и потому, что все гениальное потому и гениально, что актуально всегда, даже через века.
Однако после открытия микроорганизмов — возбудителей инфекционных болезней приоритет вновь перешел к контагионистическому учению (Р. Кох, Г. Гафки и др.), согласно которому, по Дж. Фракасторо, существует 3 пути заражения: через непосредственное соприкосновение, опосредованно через предметы и на расстоянии, при обязательном участии мельчайших невидимых «зародышей» болезни; зараза, по Дж. Фракасторо, является материальным началом («контагий телесен»). Сторонники этого считали контактную передачу микроорганизмов основной причиной возникновения инфекционных болезней у людей. А вновь и вновь открываемые возбудители инфекционных болезней (чума, холера, натуральная оспа и др.) убедительно подтверждали средневековое учение о контагии. Это учение благополучно дожило до наших дней, совершенствуясь, обрастая новыми фактами и деталями, утверждаясь в многочисленных научных трудах, учебниках и монографиях. Своего беспринципного апогея оно достигло во время псевдопандемий птичьего и свиного гриппа, когда возникновение эпидемий объяснялось появлением нового вируса (контагия по Фракасторо).
Благодаря открытию возбудителей многих инфекционных заболеваний (в настоящее время насчитывается около 1500 инфекций с известными возбудителями) удалось определить механизмы, лежащие в основе возникновения большинства инфекционных процессов, понять причины, способствующие распространению эпидемий, и выработать тактику борьбы с ними. Введение в медицинскую практику принципов асептики и антисептики, обсервации, разобщения больных, а также карантинных мероприятий и последовавшая за этим разработка медикаментозных методов лечения и профилактики, включая применение антибактериальных и противовирусных лекарственных препаратов, анатоксинов, лечебных иммунных сывороток, гамма–глобулинов и вакцин, оказались весьма эффективными. Это позволило уже в конце ХХ века рассматривать проблему инфекционных заболеваний как решенную, не требующую проведения дальнейших фундаментальных научных изысканий в инфектологии.
Вместе с тем имеющие место инфекционные патологии, периодически наблюдаемые врачами и не укладывающиеся в привычные представления, в расчет не принимались и рассматривались как исключение. А успехи, достигнутые в ликвидации натуральной оспы, позволили ВОЗ ставить задачи и касательно полной ликвидации ряда других инфекционных болезней. Сами представления о лечении и профилактике инфекционных болезней, казавшиеся тогда единственно верными, были прописаны во всех учебниках и руководствах, закреплены соответствующими приказами и международными рекомендациями и, принципиально не изменяясь, десятилетиями благополучно перекочевывали из одного научного издания в другое, становясь, по сути, догмой для медицинских работников.
Однако уже в середине XIX века и далее ученые и врачи столкнулись не только с появлением новых возбудителей инфекционных болезней [1, 2, 4], но и с фактом несоблюдения этими возбудителями «правил игры», прописанных в этих самых учебниках и руководствах. Инфекционные процессы, вызываемые этими патогенными микроорганизмами, имели совершенно иную динамику и закономерности развития, чем вызываемые возбудителями так называемых побежденных или контролируемых инфекций. К сожалению, количество таких случаев множилось, и сегодня некоторые патологии уже охватили весь мир и достигли уровня эпидемий и пандемий (герпесвирусная и ВИЧ–инфекция, заболеваемость вирусными гепатитами и др.). Одновременно стало известно и о полной несостоятельности используемых для борьбы с ними лечебных и профилактических мероприятий, которые раньше были достаточно эффективными.
Анализ биологических особенностей возбудителей инфекционных болезней позволил выделить ряд стратегий (различий) по их способности реализовываться в организме [16, 17, 19].
Первая стратегия. Такой стратегией пользуются возбудители инфекционных болезней, вызывающие циклические инфекционные процессы. Вызываемые ими вспышки болезни среди людей обычно происходят на территориях их природных очагов. В популяцию людей они проникают из природных резервуаров при наличии механизма их переноса. Например, возбудитель чумы передается благодаря инфицированным блохам, заразившимся от грызунов, возбудители арбовирусных энцефалитов распространяются среди людей с помощью инфицированных членистоногих (москиты, клещи, мухи); возбудители кишечных инфекций (сальмонеллез, брюшной тиф, шигеллез, холера и др.) проникают в организм человека с контаминированой водой; возбудители гриппа, дифтерии, скарлатины, натуральной оспы и др. (их природные резервуары неизвестны) распространяются воздушно–капельным путем. Наиболее опасный характер вызываемые ими эпидемии приобретают в высокоплотных популяциях людей. Однако такие эпидемии прекращаются либо после угасания природных очагов, либо при разрыве эпидемических цепочек, по которым передаются возбудители инфекционных болезней, использующие стратегию паразитизма первого типа.
Вторая стратегия. Ее используют микроорганизмы, вызывающие нециклические инфекционные процессы. Она более опасна, так как продолжительность вызываемого такими микроорганизмами инфекционного процесса определяется продолжительностью жизни хозяина, а вызываемые ими пандемии заканчиваются только вместе с существованием вида хозяина. Особенностями этих микроорганизмов являются наличие у них гематогенного и полового путей передачи, способность распространяться при невысокой плотности населения, формировать бесконечные эпидемические цепочки, умение ускользать от иммунного ответа и невозможность эрадикации из организма и природных резервуаров, так как такие резервуары, как правило, неизвестны, а где и когда произошел «отрыв» возбудителя инфекционной болезни, использующего данную стратегию паразитизма, тоже обычно неизвестно. Другой важной чертой стратегии этих возбудителей является не только неспособность иммунной системы противостоять инфекции, но и ее участие в распространении возбудителя болезни по популяциям людей. К возбудителям, использующим вторую стратегию паразитизма, относятся ВИЧ, вирусы краснухи, гепатитов В, С и D, Т–клеточного лейкоза, герпесвирусы и др.
Третья стратегия. Такой стратегией пользуются эндогенные ретровирусы, самым известным экзогенным представителем которых в настоящее время является ВИЧ. Становясь частью генома человеческого вида, эндогенные ретровирусы передаются вертикально. Они инициируют наращивание генетического материала вида, образование либо аннулирование экзонов (участков ДНК, несущих генетическую информацию), генерируют появление в геноме человеческого вида других ретроэлементов, играющих уже самостоятельную эволюционную роль. Одновременно они вызывают патологические процессы, которые не считаются инфекционными в традиционном понимании инфекционного процесса (нейрофиброматоз, рак груди, семейная гипокальциурическая гиперкальциемия, гемофилия В, синдром Аперта и др.). Результатом такого процесса может стать депопуляция и уничтожение вида.
В соответствии с особенностями возбудителей инфекционных болезней изменился характер течения и самого инфекционного процесса, вызываемого ими. Первым, кто обратил на это внимание, был российский ученый М.В. Супотницкий [15, 16, 19], предложивший обозначать их как циклический, нециклический и многокомпонентный нециклический инфекционные процессы.
Циклический инфекционный процесс. Под таким инфекционным процессом понимается следующая последовательность событий: возбудитель инфекционной болезни проникает в организм человека и вызывает развитие болезни. Потом, независимо от продолжительности болезни, выраженности ее клинических симптомов, сходства событий (рецидивов), их количества, наступает ключевое событие инфекционного процесса: если пациенту удалось избежать летального исхода, то на фоне нарастания высоких титров специфических антител в сыворотке крови происходит удаление (эрадикация) возбудителя из организма человека. Этим завершается моноцикл пребывания патогена в организме, и наступает выздоровление. В дальнейшем возможно повторение этого процесса с той же последовательностью событий, но уже как нового инфекционного процесса. У иммунокомпетентного человека этот процесс полностью зависит от Т– и В–клеточных составляющих иммунной системы организма, контролирующих размножение патогенных микроорганизмов в макрофагах и других фагоцитирующих клетках [14, 22, 24, 25]. Течение циклического инфекционного монопроцесса характерно для многих инфекционных болезней: холеры, чумы, сальмонеллеза, шигеллеза, бактериального менингита, натуральной оспы, чумы, геморрагических лихорадок, арбовирусных энцефалитов и др. Однако такой инфекционный процесс вызывают далеко не все возбудители инфекционных болезней.
Нециклический инфекционный процесс. Он также начинается с проникновения в организм человека патогенного микроорганизма, но в отличие от циклического инфекционного процесса не заканчивается в привычном для нас обозримом временном интервале — неделя, месяц, год, а сохраняется до конца жизни человека. Микроорганизмы, вызывающие нециклические инфекционные процессы, принадлежат к разным таксономическим группам, имеют разный механизм проникновения в клетки–мишени, вызванная ими болезнь проявляется разными клиническими картинами. Объединяет этих возбудителей одно: единожды попав в организм человека, вне зависимости от состояния его иммунной системы, он остается в организме пожизненно. Это обусловливает и принципиальное отличие нециклического инфекционного процесса от циклического инфекционного монопроцесса, которое заключается в том, что при нециклическом инфекционном процессе наступление клинического улучшения (кажущееся выздоровление) не сопровождается выздоровлением биологическим. Это проявляется уменьшением или даже исчезновением клинических проявлений болезни, образованием и наличием высоких титров специфических антител в сыворотке крови, но удаление возбудителя болезни из организма не происходит. Определяющим фактором такого течения инфекционного процесса является неспособность Т– и В–клеточных составляющих иммунной системы контролировать инфицированные возбудителями болезни макрофаги и тем самым блокировать этот инфекционный процесс. К патогенам, вызывающим нециклический инфекционный процесс, относят все герпесвирусы, вирусы краснухи, гепатитов В, С и D, ВИЧ, Т–клеточного лейкоза и другие, возможно еще даже не открытые, микроорганизмы.
Многокомпонентный нециклический инфекционный процесс. Это проявление нециклического процесса, при котором в организме человека наряду с течением основного инфекционного процесса, параллельно ему, но по своим специфическим механизмам развиваются иные инфекционные процессы, вызванные другими вирусами, бактериями, простейшими, грибами. Примером такого процесса является ВИЧ/СПИД, когда на фоне разрушения и неспособности иммунной системы вызвать эрадикацию возбудителя (при снижении количества хелперных Т–лимфоцитов менее 400–200/мм3) параллельно развиваются и другие патологические процессы, вызванные патогенными и условно–патогенными микроорганизмами, называемые СПИД–ассоциированными.
Рассмотрение имеющих место сложных клинических случаев, нередко заканчивающихся летально, с позиций сегодняшнего течения инфекционных процессов позволило не только разобраться в хитросплетениях болезни, но и реально провести правильное патогенетическое лечение (в частности, отказаться от всем привычной и всеми любимой стимуляции иммунной системы) [6, 7]. Дальнейшее изучение течения инфекционных процессов позволило выявить ряд обстоятельств, влияющих на развитие того или иного течения инфекционного процесса.
1. Биологические особенности самих возбудителей и их эволюционная связь с клетками человеческого организма, прежде всего иммунной системы, их геномами. Наиболее убедительно это было показано на примере ВИЧ — самого яркого представителя этой группы патогенов. Оказалось, что отличительные особенности возбудителя связаны со способностью ВИЧ интегрироваться с геномом человека, постоянными изменениями его антигенной структуры и уклонением от нейтрализации антителами [16, 19].
2. Полиморфизация генов. Деление клеток иммунной системы организма человека, как и других, не проходит идеально. Если во время деления клеток возникают точечные мутации в генах, обусловленные заменой одного или нескольких нуклеотидов, то к гибели организма это не приводит. Чаще всего такой процесс происходит во время репликации хромосомы вблизи тех участков хромосомы, с которых она начинается [5, 14, 19]. Если же во время репликации хромосомы будут затронуты нуклеотиды в гене, отвечающем за иммунные реакции (например, за функцию фагоцитоза ответствен ген NRAMP1), это приведет к неадекватности иммунного ответа на инфекцию, что проявится не только более тяжелым течением болезни, но и, возможно, закончится смертью инфицированного пациента (к примеру, при мутациях в гене NRAMP1 отмечено тяжелое течение туберкулеза и лепры, а также развитие осложнений после вакцинации живыми вакцинами). Перечень большинства известных на сегодняшний день мутаций, обусловливающих первичные иммунодефициты, достаточно хорошо изучен [8].
3. Отсутствие селективного давления инфекции на человеческую популяцию. Существенным обстоятельством, повышающим роль полиморфизации генов в изменении течения инфекционных процессов, является не только факт накопления точечных мутаций в организме, но и практически отсутствие в настоящее время селективного давления инфекций на человеческую популяцию, позволяющего элиминировать мутировавшие генотипы.
В XIX–XX вв. и в предшествующее им время большинство возбудителей высококонтагиозных инфекций (например, натуральной оспы, холеры, чумы), да и, по–видимому, банальные сегодня стрептококки, стафилококки и др., оказывали селективное (избирательное) давление на человеческую популяцию, выбивая (приводя к гибели) в первую очередь тех индивидуумов, генетические дефекты иммунной системы (мутации) которых были либо в большем количестве, либо наиболее существенными. С развитием медицинской науки человечество разработало методы и средства, помогающие защищаться от большинства инфекционных болезней, продлевая жизнь людям, имеющим те или иные точечные мутации, прежде всего в иммунной системе. То есть теперь мы не даем таким детям умереть. Это, несомненно, очень важное достижение медицины, и мы не можем от него отказаться ни при каких обстоятельствах. Но надо понимать, к чему это приведет в дальнейшем, и быть готовыми к последствиям. Со временем количество таких детей увеличивается, они вырастают, дают потомство, а следовательно, численность людей в популяциях, имеющих дефекты иммунной системы, возрастает. Кроме того, в организме отдельных индивидуумов точечные мутации накапливаются. Поэтому вполне естественно, что при встрече с любым микроорганизмом (вне зависимости от патогенности) вероятно развитие инфекционного процесса, течение которого у таких людей будет всегда иным и, как показывает практика, многократно более тяжелым, нередко с непредсказуемыми последствиями. Эти же соображения относятся и к проведению профилактических прививок. Ведь мы с целью создания иммунитета обоснованно и сознательно вводим в организм инфекционное начало, пусть в тысячной дозе от полноценного возбудителя (коклюш), или инактивированный токсин (дифтерия), или вообще убитые возбудители, но это все–таки патогены. И при наличии у ребенка точечных мутаций ответ организма на введение вакцин будет непредсказуемым.
4. Неучитываемые иммунологические механизмы организма человека. Другим важным обстоятельством, обусловливающим появление «неправильно» протекающих инфекционных болезней, не поддающихся обычной (традиционной), ранее эффективной терапии, являются недостаточно изученные и уж точно не учитываемые сегодня иммунологические феномены.
Одним из них является феномен иммунологического импринтинга, который впервые был описан F.M. Davenport, A.V. Hennessy, T. Fransis (1953). Суть его заключается в том, что каждый антиген представляет собой несколько эпитопов (отдельные антигенные детерминанты). Поэтому при попадании в организм антиген реагирует с «наивными» лимфоцитами (т.е. с клетками, еще не контактировавшими с антигенами), которые синтезируют химически гетерогенные антитела, отличающиеся своей специфичностью. Из «наивных» лимфоцитов образуются так называемые Т– и В–клетки памяти, представляющие собой длительно живущую популяцию антигенспецифических покоящихся клеток. Особенностью этих клеток является их способность длительно хранить информацию и формировать иммунный ответ при повторном контакте с антигеном в более короткие сроки, чем у «наивных» клеток. Благодаря дрейфу генов и возникновению точечных мутаций на поверхности вируса формируются новые эпитопы. При контакте с таким антигеном, имеющим структурное сходство с первым антигеном, иммунная система не воспринимает отличий и отвечает синтезом антител не на второй, а на первый антиген. Но в этом случае первыми активируются В–клетки памяти, уже подготовленные к иммунному ответу и «запомнившие» первый антиген. Более того, такой ход событий сопровождается подавлением «наивных» лимфоцитов клетками памяти. В итоге образуются антитела, не способные нейтрализовать новый (мутировавший) вирус, в результате чего организм становится беззащитным. Такой феномен наблюдается при гриппе, энтеровирусной инфекции, хламидиозе, лептоспирозе, малярии, ВИЧ–инфекции, лихорадке Денге [12, 18, 20]. При этом сторонников существующей вакцинологии пугает сама мысль о том, чтобы подвергнуть сомнению закон Дженнера — Пастера, согласно которому первый контакт с антигенами патогена создает иммунологическую память, которая обеспечивает приобретенный иммунитет, проявляющийся при повторных контактах с этим же патогенном. Но неудачи с созданием вакцин против целого ряда возбудителей инфекционных заболеваний связаны не с ускользанием от закона, многократно подтвержденного, и тем более его опровержением, а с недостатком знаний и технологий, справиться с которым по силам современному научному сообществу.
Другим иммунологическим феноменом является феномен антителозависимого усиления инфекции, описанный R.A. Hawkes в 1964 г. Суть его состоит в том, что вирусспецифические антитела, присутствующие в сыворотке крови, не только усиливают проникновение вируса в фагоцитирующие клетки, но в ряде случаев — и его репликацию в них. Это может происходить как с участием системы комплемента, так и без него. Суть процесса заключается в том, что специфическое антитело, соединяясь с вирусом, не вызывает разрушения последнего или его опсонизации (для запуска системы комплемента и уничтожения патогена), а образовавшийся комплекс «антиген + антитело» сохраняет способность Fc–фрагмента антител взаимодействовать с Fc–рецептором на поверхности фагоцитирующей клетки. То есть антитела как бы образуют своеобразный мост между вирусом и макрофагом, что не только создает условия для непосредственного взаимодействия вируса с рецепторами, расположенными на поверхности, но и способствует его проникновению в фагоцитирующие клетки. Этот феномен характерен для инфекционных процессов, вызываемых ВИЧ, стафилококком, энтеровирусами, возбудителями лихорадок Эбола и Марбурга, гепатита С, кори, желтой лихорадки, энцефалита Западного Нила и др. [13, 20].
В советское время были попытки обратить внимание на феномен иммунологического импринтинга при гриппе [9], но они не получили тогда своего развития. Что касается Украины, то практически ни в одном учебнике или руководстве эти проблемы не только не разбираются, но даже и не упоминаются. На высоком научном и методическом уровне для врачей и студентов все в них изложено правильно, но односторонне. А главное, нет не только попыток обозначить проблемы, но и ответов на вопросы, почему мы не можем остановить эпидемии ВИЧ/–СПИДа, почему не удается создать вакцину против ВИЧ/СПИДа, почему народ Украины живет на 20–25 лет меньше, чем в Европе. Нельзя же ставить во главу угла вопросы (пусть и важные) борьбы с данными проблемами, только защищая права этих категорий больных или обучая технике использования презервативов!
Невольно может возникнуть вопрос: для чего и надо ли менять уже сложившуюся терминологию в инфектологии, в которой так привычно и комфортно пребывает наше сообщество со времен Дж. Фракасторо (XV–XVI вв.)?
Однако здесь надо отметить одну человеческую особенность, заключающуюся в том, что на протяжении существования человечества ни одно сколько–нибудь важное открытие в медицине никогда не было принято всеми и сразу. Это связано с тем, что, к сожалению, не все научные работники и врачи следят за достижениями современной науки и многие из них не успевают усвоить или не хотят узнать новое. Им привычно пребывать в кругу ранее приобретенных знаний, ссылаясь, в том числе, на многовековой опыт, да и самим с годами не хочется менять свои взгляды. Такая ситуация длится уже на протяжении нескольких веков. Вполне естественно, что из поколения в поколение у врачей и научных работников развивался определенный стереотип в отношении и подходах к инфекционным болезням и причинам, их вызывающим. Это приводит к отсутствию новых идей и торможению прогресса. И вполне естественно, что ограниченная компетентность обращается к привычке, ставшей уже гипертрофированной, втискивать в узкие рамки стереотипа все, что в него может быть втиснуто, и отбрасывать то, что в них не помещается. Но больных же отбросить нельзя (а их с нециклическими инфекционными процессами уже сотни миллионов, а сколько умерших)! Яркими примерами сказанного являются попытки мирового научного сообщества (с нобелевскими лауреатами во главе) решить проблему ВИЧ/СПИДа с помощью вакцин. И что поразительно, это длится на протяжении более 20 лет! Свидетелями скольких победных отчетов об успешном завершении работ мы были? А воз и ныне там. Сегодня крупнейшие мировые компании публично признали факт невозможности создания вакцины против ВИЧ, но многие фирмы и государства продолжают ее «создавать», хотя научная теоретическая база, свидетельствующая о невозможности этого, более чем достаточна.
Именно о такой ситуации высказался американец Уолтер Липпман: «Там, где все думают одинаково, никто особенно и не задумывается» [21].
Но задуматься и менять все–таки придется.
Во–первых, потому, что пребывание в сегодняшном состоянии очень некомфортно, так как несоответствие того, что есть, и того, что должно быть, если придерживаться традиционных взглядов на эпидемиологические и инфекционные процессы, скрыть уже невозможно. А ведь пытаются скрыть! А как еще можно обьяснить такое явление, когда на протяжении нескольких лет в Украине смертность от инфекционных болезней растет, а заболеваемость снижается [3]? Обьяснить это можно только тем, что манипуляции с цифрами осуществлять гораздо легче, чем с умершим человеком. Эта проблема для Украины не нова, так как еще полстолетия назад известный ученый Л.В. Громашевский писал, имея в виду дифтерию: «…повсеместно наблюдается интенсивный процесс снижения заболеваемости дифтерией, но при этом имеет место нарастание показателя летальности, достигающего 6–7 %, что, несомненно, свидетельствует о недоучете заболеваемости» [10].
Другим ярким подтверждением сказанного являются не только существующая пандемия ВИЧ/–СПИДа, но и неспособность медицинского сообщества успешно лечить и осуществлять профилактику целой группы заболеваний, вызываемых герпесвирусами, вирусами гепатитов В, С и D, ВИЧ, Т–клеточного лейкоза и другими, возможно еще даже не открытыми, возбудителями. Убедительным подтверждением этого является показатель смертности среди людей. Сегодня, несмотря на имеющиеся материально–технические блага, продолжительность жизни колеблется, в зависимости от страны (речь идет о Европе) проживания, в среднем от 60 до 85 лет. Следовательно, она значительно не дотягивает не только до возможного медицинского возраста (120–160 лет), но и до тех 120 лет, которые указаны в Библии («Не вечно Духу Моему быть пренебрегаемым человеками, потому что они плоть. Пусть будут дни их сто двадцать лет». Бытие, глава 6, стих 3).
Кроме того, имеющиеся научные разработки не вызывают и тени сомнения не только в самом факте существования циклических и нециклических инфекционных процессов, но и в наличии принципиальных различий между ними. Впервые на примере заболеваний, вызванных ВНО и ВИЧ, на надклеточном, клеточном и геномном уровнях это показал М.В. Супотницкий [16, 19]. И понятно, что подход к решению проблем таких инфекций должен быть различен.
Во–вторых, неточное философское понимание сущности самой инфекционной болезни, что не только сдерживает развитие научной мысли, но и тормозит развитие медицинской помощи страждущим. Вспомним Дж. Фракасторо (1458–1553). Этот недостаток он отмечал еще у наших далеких предков.
Другой пример, показывающий желание втиснуть новые проблемы в старые рамки стереотипа. Во всех руководствах и учебниках уже более века (с важными, но не принципиальными уточнениями и добавлениями) одним из основных свойств инфекционной болезни, отличающим ее от других заболеваний, называют цикличность. Под этим словом понимают последовательное (несмотря на различную выраженность и многообразие клинических проявлений) развитие обязательных периодов: инкубационного, продромального, полного развития или разгара болезни и периода выздоровления (реконвалесценции). Но совершенно очевидно, что все это правильно только для части инфекционных болезней и совершенно не подходит в качестве определения для других — именно тех, с которыми и возникают наибольшие проблемы в лечении и профилактике!
В традиционном определении заложена принципиальная неточность, которая, однако, в прошлом веке не имела значения и губительных последствий. Эта неточность кроется в философском понимании самой концепции цикла. Согласно ей, процесс может называться циклическим, если изменения в изучаемой системе в какое–то более позднее время будут такими же, как в более раннее [23]. То есть чередование инкубационного, продромального и т.д. периодов инфекционной болезни (каждый последующий период отличается от предшествующего) является не чем иным, как последовательным, но никак не циклическим, процессом.
Цикличность в понимании инфекционного процесса является процессом, при котором патоген попадает в организм, а потом, независимо от времени, выраженности реакции, сходства событий (рецидивов), их количества, происходит ключевое событие — удаление патогена из организма. А затем, спустя какое–то время, — повторение этого явления заново, в любых его проявлениях.
Практическое значение этой неточности заключается прежде всего в том, что прежнее определение инфекционной болезни абсолютно справедливо только для части заболеваний, которые в основном определяли инфекционную заболеваемость населения в прошлые века. Это такие болезни, как холера, чума, натуральная оспа, сибирская язва, болезни, вызываемые стафилококками, стрептококками, шигеллами, сальмонеллами и другими бактериями, а также многочисленные вирусные заболевания — острые респираторные заболевании, краснуха, бешенство, грипп и другие.
Но за последние 25–30 лет наряду с достаточно высокой активностью так называемых «старых» микроорганизмов выявлено более 40 возбудителей, вызывающих инфекционные заболевания, редко встречавшиеся в прошлые десятилетия или появившиеся впервые [1, 2, 4,], совладать с которыми медицинское сообщество не в состоянии, о чем говорилось выше.
В–третьих, неверная философская направляющая (немудрено, если она тянется еще от Дж. Фракасторо (1458–1553), хоть и с улучшениями) не только не дает нам в руки инструменты для управления целым рядом смертельных заболеваний, но и заставляет врачей нарушать их важнейшую заповедь: «не навреди». Ярким примером этого является ситуация с ЭБВ–инфекцией. Десятки лет врачей учили, что стимуляция иммунной системы при циклических инфекционных процессах показана и способствует ускорению клинического выздоровления. И это абсолютно правильно. Но сегодня мы знаем, что при нециклических инфекционных процессах Т– и В–клеточные составляющие иммунной системы не в состоянии обеспечить эрадикацию возбудителя из организма. Поэтому стимуляция с этой целью иммунной системы не только бессмысленна, но и опасна, поскольку может привести к развитию лимфомы, как это имеет место, например, при вирусной инфекции Эпштейна — Барр [26, 27]. Нет никаких оснований не распространять эти опасения и на другие герпесвирусные инфекции. Ярким подтверждением сказанного является герпетическая инфекция. Рецидивы болезни у таких больных сплошь и рядом возникают при наличии у них в крови высоких титров IgG.
В–четвертых, пришло время вспомнить о Максе Петтенкофере. Проиграв научный спор сторонникам контагионистического учения, сам Петтенкофер покончил жизнь самоубийством. Это не совсем так. Да, действительно, 10 февраля 1901 г. Петтенкофер застрелился в своем доме, недалеко от Мюнхена. Но это произошло уже в преклонном возрасте и только после смерти жены и троих детей. И.И. Мечников, получив сообщение о его смерти, записал в своем дневнике: «Теперь я понимаю Петтенкофера, который лишил себя жизни в 83 года после потери всех близких. Он потерял их, очевидно, преждевременно, вследствие несовершенства медицины. Это несовершенство приводит в отчаяние. На каждом шагу видишь, как ни гигиена, ни терапия не способны помочь».
Взгляды М. Петтенкофера на доминирующую роль неизвестных науке факторов почвы в развитии эпидемий большинство членов научного сообщества признало артефактом. Победа контагионистов оказалась Пирровой, так как отбросила их в Средневековье, откуда и мы, увы, продолжаем черпать базовые знания, изложенные в наших учебниках и руководствах. Тем не менее уже сегодня с уверенностью можно сказать, что Макс Петтенкофер все–таки также был прав. Вот как описывает эту проблему в своей монографии М.В. Супотницкий: «Простейшие, обитатели водных и почвенных экосистем, являются как эволюционными предками макрофагов, так и резервуаром возбудителей инфекционных болезней для многоклеточных организмов, и эти два феномена находятся в причинно–следственной связи друг с другом. Роль простейших в поддержании в природе возбудителей опасных инфекционных болезней людей эмпирически зафиксировал Макс Петтенкофер в виде фактора, названного им «фактором Y» [19].
Это совершенно новое видение проблемы, несмотря на то, что своими корнями оно уходит в далекий 1885 год. Вы, молодежь, дерзайте!
В размышления о существующей терминологии постоянно врываются слова В. Высоцкого: «Слышь, Зин, не трогай шурина, какой ни есть, а все ж родня». И действительно, существующая терминология тоже была выстрадана, выдержала борьбу с противниками, стала общеизвестна, детализирована, особенно в своей клинической части нашими предшественниками, учителями. Руководствуясь этой терминологией, человечество достигло огромных успехов в борьбе с инфекционными болезнями, были спасены миллионы жизней. Вместе с тем необходимо согласиться, что многие ее термины носят констатирующий (описательный, обозначительный) характер, который характеризует болезнь только по какому–нибудь одному, чаще поверхностному или временному признаку, не отражая внутреннюю (патогенетическую) сущность всего патологического процесса.
Глубина постижения инфекционного процесса с позиций цикличности на порядок выше. При рассмотрении инфекционного процесса с позиций цикличности не только учитываются эволюционные связи различных патогенов с отдельными клетками (например, иммунной системы), особенности возбудителей инфекционных болезней (стратегии паразитизма), патогенетической сущности взаимодействия патогенов с организмом (развитие циклического или нециклического процесса, степень влияния на них иммунной системы), но и, что является принципиальным и важным, указываются направления терапии. Это особенно необходимо в настоящее время, когда модуляция и стимуляция иммунной системы во всех разделах медицины стали навязчивой парадигмой (порожденной прежде всего коммерциализацией лечебного процесса) для большинства медицинских работников. И даже факты неблагополучных исходов (развитие лимфом) при стимуляции иммунной системы, например, больных с инфекционным мононуклеозом, не предостерегают от необдуманного воздействия на иммунную систему [26, 27].
Рассмотрение течения инфекционных процессов в зависимости от возбудителей, вызывающих развитие циклического и нециклического инфекционных процессов, уже сегодня диктует ряд постулатов и практических рекомендаций:
1. Применение стимуляторов и модуляторов иммунной системы при заболеваниях, вызванных микроорганизмами, исповедующими вторую стратегию паразитизма (т.е. вызывающими нециклический инфекционный процесс), является необоснованным, более того, опасным, так как стимуляция Т– и В–клеточных составляющих иммунной системы не способствует блокированию инфекционного процесса и может приводить к развитию лимфомы (например, при ЭБВ–инфекции).
2. Профилактические прививки должны делаться с учетом возможно имеющихся у ребенка точечных мутаций, затрагивающих нуклеотиды, ответственные за иммунитет.
3. Лечение инфекционных больных и проведение профилактических прививок здоровым детям должны осуществляться с учетом известных иммунологических феноменов.
В подтверждение сказанного предлагаем рассмотреть два клинических случая, опубликованных в журнале «Здоровье ребенка», 2013, № 6, 7, в которых все хитросплетения болезни, рассмотренные с позиций цикличности инфекционного процесса, помогли прийти к правильному решению.
1. Андрейчин М.А., Бигуняк В.В., Демьяненко В.В. Загадочная болезнь Моргелонов // Мат–лы конгресса к 122–летию со дня рождения Л.В. Громашевского. — М.: Укрмедкнига, 2009. — C. 12–13.
2. Андрейчин М.А. Новые этиологические формы инфекционных болезней // Iнфекцiйнi хвороби. — 2005. — № 1. — С. 59–68.
3. Андрейчин М.А. Проблеми медичної допомоги інфекційним хворим в Україні // Науковий журнал МОЗ України. — 2013. — № 1 (2). — С. 91–98.
4. Андрейчин М.А. Відкриття збудників інфекційних хвороб: сучасні досягнення і перспектива // Тернопільський осередок Наукового товариства ім. Шевченка: Збірник праць. Том 5. Нобелівський рух і Україна / М. Андрейчин. — Тернопіль: Джура, 2010. — С. 204–223.
5. Бернет М. Целостность организма и иммунитет. — М.: Мир, 1964. — 184 с.
6. Богадельников И.В., Крюгер Е.А., Бобрышева А.В., Мазинова Э.Р., Дядюра Е.Н., Смирнов Г.И. «Угадай мелодию» — многокомпонентные циклические и нециклические инфекционные процессы в практике педиатра // Здоровье ребенка. — 2013. — № 4 (47). — С. 83–93.
7. Богадельников И.В., Усова С.В., Бобрышева А.В., Бездольная Т.Н., Соболева Е.М. Заграница нам поможет? Случай висцерального лейшманиоза в Крыму // Здоровье ребенка. — 2013. — № 8 (51). — С. 159–162.
8. Дитяча імунологія: підручник / Л.І. Чернишова, А.В. Волоха, Л.В. Костюченко та ін.; за ред. Л.І. Чернишовоі, А.П. Волохи. — К.: Медицина, 2013. — 720 с.
9. Горбунова А.С. Грипп: руководство по микробиологии, клинике и эпидемиологии инфекционных болезней. — М.: Медицина, 1966. — Т. 8. — С. 13–58.
10. Громашевский Л.В. Избранные труды: в 3 т. / Л.В. Громашевский. — К.: Здоровье, 1987. — Т. 3. — 344 с.
11. Давыдовский И.В. Проблема причинности в медицине (Этиология). — М.: Изд. мед. лит–ры, 1962. — 94 с.
12. Кильбурн Э.Д. Вирусы гриппа и грипп. — 1978 .
13. Миронов А.Н., Супотницкий М.В., Лебединская Е.В. Феномен антителозависимого усиления инфекции у вакцинированных и переболевших // Биопрепараты. Профилактика. Диагностика. Лечение. — 2013. — № 3 (47). — С. 12–26.
14. Ройт А., Бростофф Дж., Мейл Д. Иммунология: Пер. с англ. — М.: Мир, 2000. — 592 с.
15. Супотницкий М.В. Эпидемии следующего тысячелетия // Независимая газета. — 15.12.1999.
16. Супотницкий М.В. К вопросу о месте ВИЧ–инфекции и ВИЧ/СПИД–пандемии среди других инфекционных, эпидемических и пандемических процессов. 2. Внутриклеточные паразиты и симбионты многоклеточных организмов. // Энвайронментальная эпидемиология. — 2007. — Т. 1, № 2. — С. 183–258.
17. Супотницкий М.В. Микроорганизмы, токсины и эпидемии. — 2005. — 376 с.
18. Супотницкий М.В. Неисследованные тупики вакцинации // Крымский журнал экспериментальной и клинической медицины. — 2011. — Т. 1, № 3–4. — С. 118–128.
19. Супотницкий М.В. Эволюционная патология. — М.: Вузовская книга, 2009. — 400 с.
20. Супотницкий М. В. Феномен антителозависимого усиления инфекции при доклиническом изучении иммунобиологических лекарственных препаратов // Руководство по проведению доклинических исследований лекарственных средств (иммунобиологические лекарственные препараты). Часть вторая / Под ред. А.Н. Миронова. — М.: Гриф и К, 2012. — C. 177–185.
21. Уолтер Липпман. Большая маленькая книга еврейской мудрости и остроумия / Сост. Салли Энн Берк. — Ростов–на–Дону: Феникс, 2014. — 349 с.
22. Медицинская микробиология, вирусология и иммунология / Под ред. В.П. Широбокова. — К.: 2011. — 1000 с.
23. Штомпка П. Социология социальных изменений. Теории исторических циклов. Логика циклических теорий // http://polbu.ru/sztompka_sociology/ch55_all.html.
24. Litman G., Cannon J., Dishaw L. Reconstructing immune phylogeny: new perspectives // Nat. Rev. Immunol. — 2005. — 5 (11). — 866–79. PMID 16261174.
25. Mayer Gene. Immunology — Chapter Two: Complement. Microbiology and Immunology On–Line Textbook. — USC School of Medicine, 2006.
26. Library оf Congress Catalogin–in–Publication Data. Human herpesvirus — 6: epidemiology, molecular biology, and clinical pathology / Ed. by Dharam V. Ablashi, Gerhard R.F. Krueger and S. Zaki Salahuddin p.cm. — Perspectives in medical virology, ISSN 0168 — 7069: v. 4. — P. 193.
27. Young L.S. Epstein–Barr virus: 40 years on / L.S. Young, A.B. Rickinson // Nat. Rev. Cancer. — 2004. — Vol. 4 (10). — P. 757–768.

/109/109.jpg)