Международный эндокринологический журнал 5 (61) 2014
Вернуться к номеру
Виконання органозберігаючих операцій при фолікулярній карциномі щитоподібної залози в пацієнтів, які були дітьми та підлітками на час Чорнобильської аварії
Авторы: Янчій І.Р. - ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка НАМН України», м. Київ
Рубрики: Хирургия, Эндокринология
Разделы: Клинические исследования
Версия для печати
У роботі проаналізовано об’єктивні та суб’єктивні причини виконання органозберігаючих операцій при фолікулярній карциномі щитоподібної залози (ЩЗ) у пацієнтів, які були дітьми та підлітками на час аварії на ЧАЕС. Установлено, що за період із 1996 по 2012 рік було прооперовано 88 таких хворих, і в переважній більшості випадків (72,7 %) хірургами було виконано операцію органозберігаючого характеру. Головна причина такого лікуванння — неможливість установити факт наявності фолікулярної карциноми на перед- чи інтраопераційному етапах. Незважаючи на те, що всі пацієнти були з групи підвищеного ризику щодо розвитку раку ЩЗ, 44 % хворих категорично відмовилися від проведення повторної радикальної операції після встановлення патологом діагнозу «фолікулярна карцинома». Важливими факторами, що впливали на рішення пацієнта стосовно проведення остаточної тиреоїдектомії, були розмір пухлини та її інвазивність. Найчастіше від повторного хірургічного втручання відмовлялися хворі з мінімально інвазивними, невеликими за розмірами (менше 10 мм) фолікулярними карциномами ЩЗ.
В работе проанализированы объективные и субъективные причины выполнения органосохраняющих операций при фолликулярной карциноме щитовидной железы (ЩЖ) у пациентов, которые были детьми и подростками на момент аварии на ЧАЭС. Установлено, что в период с 1996 по 2012 год было прооперировано 88 таких больных, и в подавляющем большинстве случаев (72,7 %) хирургами была выполнена операция органосохраняющего характера. Главная причина такого лечения — невозможность установить факт наличия фолликулярной карциномы на пред- или интраоперационном этапах. Несмотря на то, что все пациенты были из группы повышенного риска развития рака ЩЖ, 44 % больных категорически отказались от выполнения повторной радикальной операции после установления патологом диагноза «фолликулярная карцинома». Важными факторами, влияющими на решение пациента относительно проведения окончательной тиреоидэктомии, были размер опухоли и ее инвазивность. Чаще всего от повторного хирургического вмешательства отказывались больные с минимально инвазивными, небольших размеров (меньше 10 мм) фолликулярными карциномами ЩЖ
This paper analyzes the objective and subjective reasons of conserving surgeries in follicular thyroid carcinoma in patients who were children or adolescents at the time of the Chernobyl accident. It has been established that in the period from 1996 to 2012 there were operated 88 such patients, and in the majority of cases (72.7 %) surgeons carried out conserving surgeries. The main reason for this treatment — the inability to establish the presence of follicular carcinoma in the pre- or intraoperative stages. Despite the fact that all patients were at high risk of thyroid cancer, 44 % of patients flatly refused to perform radical reoperation after the pathologist diagnosed follicular carcinoma. Important factors influencing the patient’s decision to carry out a final thyroidectomy were the size of the tumor and its invasiveness. Patients with minimally invasive, small size (less than 10 mm) follicular thyroid carcinomas refused surgical reintervention most often.
щитоподібна залоза, фолікулярна карцинома, тиреоїдектомія, органозберігаюча операція.
щитовидная железа, фолликулярная карцинома, тиреоидэктомия, органосохраняющая операция.
thyroid gland, follicular carcinoma, thyroidectomy, conserving surgery.
Статья опубликована на с. 56-59
Фолікулярні карциноми (ФК) щитоподібної залози (ЩЗ), так само як і папілярні карциноми (ПК), належать до диференційованих тиреоїдних раків. Алгоритм лікування хворих із такими формами онкопатології чітко сформульований у міжнародних рекомендаціях — тотальна тиреоїдектомія з подальшою абляцією залишкової тканини ЩЗ радіоактивним йодом [1–3]. У випадках, коли карциному виявили лише на остаточних гістологічних препаратах відповідно до тих же стандартів, пацієнту проводять повторну операцію — виконують остаточну тиреоїдектомію [1–3]. Разом з тим в останні роки багато практикуючих хірургів обґрунтовано відстоюють позицію про можливість виконання органозберігаючих операцій або про відмову від повторного оперативного втручання (у вищезазначених випадках) при високодиференційованих карциномах ЩЗ із низьким потенціалом агресивності — мікрокарциноми, інкапсульована ПК, а також ФК розміром, меншим ніж 2 см [4–6]. Безперечно, ідеться виключно про карциноми без регіонарних і віддалених метастазів. Така можливість офіційно зафіксована і в міжнародних практичних рекомендаціях [3]. Однак у тих самих рекомендаціях відзначено, що факт радіаційного опромінення в анамнезі пацієнтів є безапеляційним критерієм для виконання радикального хірургічного лікування незалежно від характеристик пухлини.
Унаслідок аварії на ЧАЕС значна частина території України була радіаційно контамінована, а мешканці отримали зовнішнє та облігатне опромінення, у тому числі й ізотопами йоду. Зважаючи на свої фізіологічні особливості, суттєвий радіаційний вплив відчула ЩЗ, особливо дітей і підлітків [7]. Українськими вченими був аргументовано доведений взаємозв’язок між підвищеною частотою розвитку раку ЩЗ, насамперед ПК, і радіаційним чинником, що дозволило виділити групу підвищеного ризику з точки зору розвитку раку ЩЗ. Її становили мешканці України, які були дітьми та підлітками на момент аварії. Минуло вже більше ніж чверть сторіччя після катастрофи, а показники такої захворюваності серед цієї когорти населення не зменшуються [8]. Таким чином, всі ПК ЩЗ, що розвинулись у пацієнтів із цієї групи, розцінюють як потенційно радіоіндуковані, відповідно, в таких випадках необхідно виконувати радикальне хірургічне лікування. Разом із тим у реальній практиці мають місце факти виконання й органозберігаючих операцій у таких пацієнтів. Стан цієї проблеми, зокрема тенденції та результати довготривалого спостереження цих випадків ПК ЩЗ, нами проаналізовано в попередніх публікаціях [14, 15].
Стосовно ФК ЩЗ такі дані відсутні. Разом із тим у всіх міжнародних практичних рекомендаціях ФК і ПК розглядають разом як диференційовані карциноми ЩЗ, а наявність факту радіаційного впливу в анамнезі пацієнтів поряд з дитячим віком передбачає проведення обов’язкової тиреоїдектомії з подальшою абляцією радіоактивним йодом [1–3].
У зв’язку з цим мета нашої роботи полягала в проведенні аналізу щодо встановлення об’єктивних і суб’єктивних причин виконання органозберігаючих операцій при ФК ЩЗ у пацієнтів із групи підвищеного ризику, а також у вирішенні питання, чи завжди або наскільки часто пацієнтам виконується остаточна тиреоїдектомія у випадку встановлення діагнозу лише після аналізу післяопераційних гістологічних препаратів.
Матеріали та методи дослідження
При проведенні аналізу використовувались дані електронного реєстру пацієнтів державної установи «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка Національної академії медичних наук України» (ІЕОР), що налічує більше ніж 160 тисяч записів (амбулаторних карток). Динаміку виконання органозберігаючих операцій у пацієнтів із групи підвищеного ризику (діти та підлітки на час аварії на ЧАЕС) проаналізовано за період з 1996 по 2012 р. Початок періоду спостереження обрано тому, що з січня 1996 року у відділі хірургії ендокринних залоз ІЕОР було впроваджено інформаційну систему TherDep 5 [9], що, у свою чергу, дало можливість централізовано заносити до бази даних інформацію стосовно всіх прооперованих пацієнтів, а саме результати інтраопераційного експрес-гістологічного дослідження (ЕГД) та остаточного патогістологічного діагнозу (ОГД). Таким чином, саме з 1996 року стала можливою програмна обробка всієї необхідної інформації.
Патогістологічний діагноз установлювали в лабораторії морфології ендокринної системи ІЕОР відповідно до Міжнародної гістологічної класифікації пухлин ЩЗ [10], що було додатково верифіковано міжнародними експертами-патологами при виконанні спільних наукових проектів [12].
Статистичний аналіз отриманих результатів проведено за допомогою комп’ютерної програми GraphPad InStat з використанням критерію x2--тест.
Результати дослідження та їх обговорення
За період з 1996 по 2012 рік було прооперовано 88 пацієнтів із ФК ЩЗ із групи підвищеного ризику. Серед них лише у 24 випадках (27,3 %) першочергово була виконана тотальна тиреоїдектомія, у той час як в переважній більшості спостережень (64 з 88, або 72,7 %) хірургами було виконано операцію органозберігаючого характеру.
Підставою для тотальної тиреоїдектомії є факт виявлення карциноми на до- чи інтраопераційному етапах діагностики. На сьогодні основним і дуже ефективним методом передопераційної діагностики новоутворень ЩЗ є, безумовно, тонкогольна аспіраційна пункційна біопсія (ТАПБ), виконана під контролем УЗД із подальшим аналізом цитологічних препаратів. Точність, чутливість і специфічність ТАПБ дуже висока. Однак, за даними літератури та нашими власними спостереженнями, у випадках ФК ЩЗ її ефективність практично дорівнює нулю [11]. Оскільки наявність ФК ЩЗ неможливо виявити за допомогою ТАПБ, її результати в межах даного дослідження ми не аналізували. Інтраопераційні ЕГД зазвичай також малорезультативні [14]. Разом із тим це єдиний морфологічний метод, що дозволяє виявити ФК ЩЗ (хоча і з низькою результативністю) на інтраопераційному етапі та визначити обсяг хірургічного втручання. Тому даний аспект був розглянутим.
У наших дослідженнях лише у 24 випадках ФК ЩЗ одразу була проведена тотальна тиреоїдектомія. При цьому лише у восьми з них карцинома була виявлена за допомогою ЕГД, у решти хворих такі дослідження не проводили, а радикальне хірургічне лікування було виконано з причини дифузного токсичного зоба або множинних вузлових новоутворень ЩЗ, локалізованих по всій залозі.
Стосовно інтраопераційних ЕГД у випадках органозберігаючих операцій такі дослідження було проведено в 78,1 % випадків (табл. 1). Однак проведені ЕГД не вплинули на тактику хірургічного втручання в бік його радикалізації, оскільки висновки ЕГД «фолікулярна неоплазія» у 48 випадках чи «підозра на карциному» в двох випадках не додали суттєвої інформації відносно наявності злоякісної пухлини.
З огляду на наявність радіаційного чинника в анамнезі після отримання ПГД «фолікулярна карцинома» хворим повинна виконуватися остаточна тиреоїдектомія, тобто проводитися повторне оперативне втручання. Між тим лише 56 % пацієнтів із ФК (36 серед 64) погодилися на повторну операцію. Решта хворих від неї відмовилася.
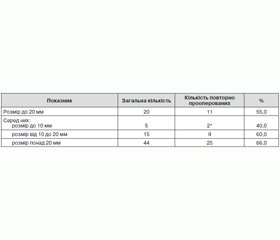
У наших попередніх публікаціях щодо аналізу органозберігаючих операцій у випадках ПК ЩЗ було показано, що важливим фактором, що впливав на рішення пацієнта стосовно проведення остаточної тиреоїдектомії, був розмір пухлини [15]. Аналогічна ситуація склалася і з ФК ЩЗ: найменший відсоток хворих, які погоджувалися на повторне оперативне втручання, був серед пацієнтів, у котрих розмір пухлини не перевищував 1 см. При подальшому збільшенні розміру пухлини збільшувався й відсоток пацієнтів, які погоджувалися на остаточну тиреоїдектомію (табл. 2).
Оцінка інвазивних властивостей ФК ЩЗ, у випадках коли була виконана органозберігаюча операція, показала, що агресивні широкоінвазивні карциноми фіксували достатньо рідко — їх було лише три, і в усіх цих випадках пацієнтам було виконано остаточну тиреоїдектомію (табл. 3). Відсоток хворих, які погодилися на повторну операцію, у групі помірно інвазивних ФК ЩЗ також був високим. Водночас у випадках мінімально інвазивних карцином, що розцінюють як пухлини з низьким потенціалом агресивності, лише чверть пацієнтів надали згоду на остаточну тиреоїдектомію.
Висновки
Майже в 73 % пацієнтів із ФК ЩЗ здійснено оперативне втручання органозберігаючого характеру, об’єктивною причиною чого була неможливість установити факт наявності карциноми на інтраопераційному етапі діагностики. Крім того, пацієнти дослідної групи були з групи підвищеного ризику щодо розвитку раку ЩЗ, 44 % хворих категорично відмовилися від проведення повторної радикальної операції. Важливими факторами, що впливали на рішення пацієнта стосовно проведення остаточної тиреоїдектомії, були розмір пухлини та її інвазивність. Найчастіше від повторного хірургічного втручання відмовлялися хворі з мінімально інвазивними, невеликими за розмірами (менше 10 мм) ФК ЩЗ.
1. Cooper D.S., Doherty G.M., Haugen B.R. et al. Management guidelines for patients with thyroid nodules and differentiated thyroid cancer // Thyroid. — 2006. — Vol. 16, № 2. — P. 109–142.
2. Gharib H., Papini E., Paschke R. et al. AACE/AME/ETA American Association of Clinical Endocrinologists, Associazione Medici Endocrinologi, and European Thyroid Association medical guidelines for clinical practice for the diagnosis and management of thyroid nodules // J. Endocrinol. Invest. — 2010. — Vol. 33, № 5 (Suppl.). — P. 1–50.
3. Pacini F., Schlumberger M., Dralle H. et al. European consensus for the management of patients with differentiated thyroid carcinoma of the follicular epithelium // Eur. J. Endocrinol. — 2006. — Vol. 154, № 6. — P. 787–803.
4. Chukudebelu O., Dias A., Timon C. Changing trends in thyroidectomy // Ir. Med. J. — 2012. — Vol. 105, № 6. — P. 167–179.
5. Goffredo P., Cheung K., Roman S.A., Sosa J.A. Can minimally invasive follicular thyroid cancer be approached as a benign lesion?: a population-level analysis of survival among 1,200 patients // Ann. Surg. Oncol. — 2013. — Vol. 3. — P. 767–772.
6. Sugino K., Kameyama K., Ito K. et al. Outcomes and prognostic factors of 251 patients with minimally invasive follicular thyroid carcinoma // Thyroid. — 2012. — Vol. 8. — P. 798–804.
7. Likhtarov I., Thomas G., Kovgan L. et al. Reconstruction of individual thyroid doses to the Ukrainian subjects enrolled in the Chernobyl Tissue Bank // Radiat. Prot. Dosimetry. — Oct 2013. — 156(4). — 407–23.
8. Tronko M., Bogdanova T., Komisarenko I. et al. Thyroid cancer in Ukraine after the Chernobyl catastrophe: 25-year experience of follow-up. A challenge of radiation health risk management / Ed. by M. Nakashima, N. Takamura, K. Suzuki, S. Yamashita. — Nagasaki Newspaper Publish, 2012. — P. 239–244.
9. Болгов М.Ю. Автоматизация медицинских учреждений // Руководство пользователя TherDep 5. — К.: Куприянова, 2006. — 464 с.
10. DeLelis R., Lloyd R., Heitz Ph., Eng Ch. Pathology and genetics of tumours of endocrine organs. WHO classification of tumours. — Lyon: IARC Press, 2004. — 320 p.
11. Ali S.Z., Cibas E.S. The Bethesda system for reporting thyroid cytopathology. Definitions, criteria and explanatory notes. — New York, NY: Springer, 2010. — 272 p.
12. Thomas G.A., Williams E.D., Becker D.V. et al. Thyroid tumor banks // Science. — 2000. — Vol. 289, № 29. — P. 2945–2948.
13. Воскобойник Л.Г., Богданова Т.І., Зурнаджи Л.Ю., Дегтярьова Т.Л. Оцінка ефективності використання експрес-гістологічних та цитологічних методів в інтраопераційній діагностиці новоутворень щитовидної залози // Ендокринологія. — 2009. — Т. 14, № 1. — С. 4–13.
14. Янчій І.Р., Болгов М.Ю., Богданова Т.І. Органозберігаючі операції при високодиференційованих карциномах щитоподібної залози // Ендокринологія. — 2014. — Т. 19, № 1. — С. 16–19.
15. Янчій І.Р., Болгов М.Ю., Богданова Т.І. Об’єктивні та суб’єктивні причини виконання органозберігаючих операцій при папілярній карциномі щитоподібної залози в дітей та підлітків України на час Чорнобильської аварії // Ендокринологія. — 2014. — Т. 19, № 4 (друк).

/57/57.jpg)
/58/58.jpg)