Украинский журнал хирургии 3-4 (26-27) 2014
Вернуться к номеру
Органозберігаючі та органощадні хірургічні втручання в лікуванні виразкової хвороби шлунка
Авторы: Дзюбановський І.Я., Футуйма Ю.М., Війтович Л.Є. - ДВНЗ «Тернопільський державний медичний університет ім. І.Я. Горбачевського МОЗ України»
Рубрики: Хирургия
Разделы: Клинические исследования
Версия для печати
Вступ. Питання вибору оперативного лікування хворих на ускладнені форми виразкової хвороби, на думку цілого ряду авторів, є досить актуальним і дискутабельним. При хірургічному лікуванні виразкової хвороби шлунка на практиці, як правило, віддається перевага резекційним методам. Вибір способу та об’єму оперативного втручання є суттєвим фактором, який впливає на безпосередні та віддаленні результати лікування хворих. При виборі хірургічної тактики не враховується тип виразкової деструкції та важкість супутньої патології особливо при гострих кровотечах. Ці моменти сприяють пошуку нових рішень та удосконаленню існуючих методів оперативного лікування виразкової хвороби.
Мета дослідження. Визначити тактику хірургічного лікування виразкової хвороби шлунка з перевагою органозберігаючого та органощадного підходу.
Матеріали і методи. Робота базується на дослідженні 106 пацієнтів з виразковою хворобою шлунка І-ІІІ типу, що лікувалися на базі 2-ї міської та університетської лікарень м. Тернополя та яким виконано органозберігаючі, органощадні та резекційні методи хірургічної корекції. Усім пацієнтам проведено езофагогастродуоденоскопію для верифікації діагнозу, ускладнень, визначення локалізації з біопсією виразки та периульцерозної інфільтрації з наступним морфологічним, цитометричним та імунологічним дослідженням біоптатів. Аналізовано клінічну симптоматику, залежно від типу виразки за Johnson (1965).
Результати дослідження та їх обговорення. Проведено аналіз ефективності хірургічного лікування виразкової хвороби шлунка з перевагою органозберігаючого та органощадного підходу. У виборі методу хірургічного лікування виразкової хвороби шлунка та її ускладнень враховували: місце розташування виразкового дефекту, дані імуноморфологічних досліджень периульцерозної зони, ступінь диспластичних процесів слизової оболонки шлунка, особливості моторно-евакуаторної та секреторної здатності органу, дані кожної інтраопераційної ситуації зокрема. Виявлена кореляція між ступенем дисплазії та обсіменінням слизової оболонки шлунка Helicobacter pylory. Для оптимізації прогнозування ускладнень захворювання проаналізовано результати обстеження пацієнтів з виразковою хворобою шлунка на основі кореляційних показників та багатопараметричної нейромережевої кластеризації.
Висновки. За умов відсутньої чи помірної дисплазії, збереженні моторно-евакуаторної та секреторної функції, гострих ускладнень в виборі методу слід віддавати перевагу органозберігаючим та органощадним методам хірургічного лікування. Аналіз результатів на основі багатопараметричної нейромережевої кластеризації дозволяє спрогнозувати ймовірність виникнення ускладнень.
Введение. Вопрос выбора оперативного лечения больных с осложненными формами язвенной болезни, по мнению целого ряда авторов, является весьма актуальным и дискутабельним. При хирургическом лечении язвенной болезни желудка на практике, как правило, отдается предпочтение резекционным методам. Выбор способа и объема оперативного вмешательства является существенным фактором, влияющим на непосредственные и отдаленные результаты лечения больных. При выборе хирургической тактики не учитывается тип язвенной деструкции и тяжесть сопутствующей патологии особенно при острых кровотечениях. Эти моменты способствуют поиску новых решений и совершенствованию существующих методов оперативного лечения язвенной болезни.
Цель исследования. Определить тактику хирургического лечения язвенной болезни желудка с преобладанием органосохраняющего и органощадного подхода.
Материалы и методы. Работа базируется на исследовании 106 пациентов с язвенной болезнью желудка I-III типа, лечившихся на базе 2-й городской и университетской больницы г. Тернополя и которым выполнено органосохраняющие, органощадящие и резекционные методы хирургической коррекции. Всем пациентам проведено эзофагогастродуоденоскопию для верификации диагноза, осложнений, определения локализации с биопсией язвы и периульцерознои инфильтрации с последующим морфологическим, цитометрическим и иммунологическим исследованием биоптатов. Проанализировано клиническую симптоматику, в зависимости от типа язвы по Johnson (1965).
Результаты исследования и их обсуждение. Проведен анализ эффективности хирургического лечения язвенной болезни желудка с преобладанием органосохраняющего и органощадного подхода. В выборе метода хирургического лечения язвенной болезни желудка и ее осложнений учитывали: местоположение язвенного дефекта, данные иммуноморфологические исследований периульцерознои зоны, степень диспластических процессов слизистой оболочки желудка, особенности моторной и секреторной способности органа, данные каждой интраоперационной ситуации в частности. Обнаружена корреляция между степенью дисплазии и обсеменением слизистой оболочки желудка Helicobacter pylory. Для оптимизации прогнозирования осложнений заболевания проанализированы результаты обследования пациентов с язвенной болезнью желудка на основе корреляционных показателей и многопараметрической нейросетевой кластеризации.
Выводы. При отсутствующей или умеренной дисплазии, сохранении моторной и секреторной функции, острых осложнений в выборе метода следует отдавать предпочтение органосохраняющим и органощадящим методам хирургического лечения. Анализ результатов на основе многопараметрической нейросетевой кластеризации позволяет спрогнозировать вероятность возникновения осложнений.
Introduction. The choice of surgical treatment of patients with complicated forms of peptic ulcer disease, according to a number of authors, is very important. In the surgical treatment of gastric ulcer in practice usually preferred resection methods. Select the method and extent of surgery is an important factor that affects the direct distance and the results of treatment of patients. When choosing surgical treatment is not considered the type of peptic degradation and severity of comorbidity particularly acute bleeding. These points contribute to the search for new solutions and improve existing methods of surgical treatment of peptic ulcer.
The purpose of the study. Determine the tactics of surgical treatment of gastric ulcer with a predominance of organ and organpreserving approach.
Materials and methods. The work is based on a study of 106 patients with gastric ulcer type I-III treated at the 2nd city and university hospitals of Ternopil, which made organpreserving and resection methods of surgical correction. We made endoscopy research with exress biopsy of ulcer and nearby infiltranion to each patient for specification of diagnosis and tipe of ulcer with successive imunomorphological study of biopsy, determination the stage of dysplastic process and stomach mucosa bacterial contamination. Analyzed the clinical symptoms, depending on the type of ulcers by Johnson (1965). For the surgical correction of this disease we made 67 organpreserving and organsparing approach and 39 organ resection treatments. Statistical analysis of the material was carried out using the software package "Microsoft Excel" (Microsoft Office 2003). For a deeper analysis of survey indicators to predict complications of the disease used neural network approach using the add NeuroXL Classifier for Microsoft Excel.
Results and discussion. The analysis of efficiency of surgical treatment of the ulcer disease of stomach with preference of organpreserving and organsparing approach was performed. Choosing the method of surgical treatment of the ulcer disease of stomach we took into account the localization of ulcer, the results of imunomorphological study of nearby infiltranion, the stage of dysplastic process of stomach mucosa, specifics of motor-evacuation and secretory capacity of the organ, details of each particular situation intraoperative. We found a correlation between the stage of dysplasia and contamination of stomach mucosa with Нelicobacter Pilory.
Indication for organ operations and breakthrough bleeding believe ulcer with normal motor-evacuation and acid-resolution body, absence of epithelial dysplasia of the gastric mucosa. Organpreserving surgery performed: in patients with type I and II gastric ulcers in the absence or moderate severity of epithelial dysplasia of the gastric mucosa, the negative trend in the data for the power imunomorphological monitoring; with bleeding ulcers and type II; recurrence of gastric ulcer after suffering a perforated hole before stitching duodenal ulcer; recurrence of gastric ulcer after suffering earlier stitching breakthrough hole gastric ulcer, pyloric stenosis. Resection was performed under conditions of severe epithelial dysplasia of the gastric mucosa, bleeding ulcers third type penetrations into neighboring authorities and suspected malignancy. Analysis of the survey results of patients with ulcer disease based on correlation indices and multiparameter neuronetwork clasterization to optimize the prognosis of the disease was performed.
Conclusions. 1. In the choice of surgical treatment of gastric ulcer except clinical-anamnestic and local endoscopic data should be considered imunomorphological features around the ulcer stomach area, the degree of dysplastic processes gastric mucosa and functional capacity of the organ.
2. Given absent or moderate dysplasia, maintaining motor-evacuation and secretory function, absence of acute complications in choosing a method should be preferred organpreserving methods of surgical treatment.
3. Analysis of the results from the correlation parameters and multiparameter clustering neural network helps to predict the likelihood of complications, such as malignancy, which can be used in the choice of a method of surgical treatment patients with peptic ulcer.
виразкова хвороба шлунка, органозберігаючі та органощадні хірургічні втручання, нейромережева кластеризація.
язвенная болезнь желудка, органосохраняющие и органощадящие хирургические вмешательства, нейросетевая кластеризация.
ulcer disease of stomach, the organpreserving and organsparing surgical interventions, neuronetwork clasterization.
Статья опубликована на с. 33-38
Вступ
Питання етіології, патогенезу та лікування виразкової хвороби шлунка (ВХШ) а також її ускладнень, незважаючи на значні досягнення наукових пошуків та лікувально-діагностичної апаратури, і надалі залишатиметься актуальним та дискутабельним [6]. Разом з тим на дану патологію хворіє біля 10 % населення, розповсюдженість її не має тенденції до зниження а частота ускладнень зросла в 2,5 рази [1].
Питання вибору оперативного лікування хворих на ускладнені форми виразкової хвороби (ВХ), на думку цілого ряду авторів [7, 9], є досить актуальним і дискутабельним. При хірургічному лікуванні ВХШ на практиці, як правило, віддається перевага резекційним методам. Однак, висока летальність 4–5 %, виникнення важких форм післярезекційних синдромів у 10–15 % випадків [3], стійка інвалідність 3–5 % свідчать про те, що резекція шлунка не доведена до рівня досконалості та повної безпеки, особливо при ускладнених формах ВХ.
Вибір способу та об’єму оперативного втручання є суттєвим фактором, який впливає на безпосередні та віддаленні результати лікування хворих [3, 7]. При виборі хірургічної тактики не враховується тип виразкової деструкції та важкість супутньої патології особливо при гострих кровотечах. Ці моменти сприяють пошуку нових рішень та удосконаленню існуючих методів у плані оперативної тактики ВХШ.
Мета дослідження. На основі даних виразкової локалізації, імуноморфологічних особливостей периульцерозної зони шлунка, ступеня диспластичних процесів слизової оболонки, моторно-евакуаторної та секреторної функціональних здатностей органа визначити тактику хірургічного лікування виразкової хвороби шлунка з перевагою органозберігаючого та органощадного підходу.
Матеріали і методи
Робота базується на дослідженні 106 пацієнтів з виразковою хворобою шлунка І–ІІІ типу, що лікувалися на базі 2-ї міської та університетської лікарень м. Тернополя та яким виконано органозберігаючі, органощадні та резекційні методи хірургічної корекції. З них – чоловіків – 71 (67%), жінок – 35 (33 %). Середній вік хворих становив (54,57±2,14) років.
Усім пацієнтам проведено ЕФГДС для верифікації діагнозу, ускладнень, визначення локалізації з біопсією виразки та периульцерозної інфільтрації з наступним морфологічним, цитометричним та імунологічним дослідженням біоптатів. Аналізовано клінічну симптоматику, залежно від типу виразки за Johnson (1965). Відповідно, згідно класифікації Johnson, виразки І типу виявлено – у 57, ІІ – у 12 та ІІІ – у 31 хворих. Моторно-евакуаторну функцію (МЕФ) шлунка вивчали за методиками С.І. Піманова, В.Н. Горбунова та В.Н. Короткого, які адаптовані для досліджень при ВХШ [2], секреторну – за методом комп’ютерної внутрішньопорожнинної рН-метрії за методом В.М. Чернобрового [8].
Серед ускладнень ВХШ виявлено: пенетрацію – у 28, кровотечу – у 25, перфорацію – у 12, стеноз вихідного відділу шлунка – в 7 пацієнтів; неускладнену виразку – у 34 хворих, яка не піддавалася консервативному лікуванню. Загалом з метою хірургічної корекції даної патології хворим виконано 67 органозберігаючих і органощадних та 39 резекційних методів лікування.
Статистична обробка матеріалу проводилася з використанням пакета програм “Microsoft Exсel” (Microsoft Office 2003). Для більш глибокого аналізу показників обстеження з метою прогнозування ускладнень захворювання використано нейромережевий підхід з використанням надбудови NeuroXL Classifier для програми Microsoft Excel [3, 4].
Результати дослідження та їх обговорення
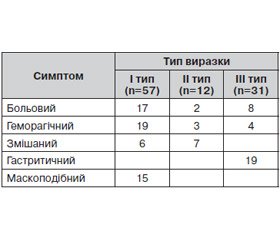
Вивчаючи та аналізуючи сукупність суб’єктивних клінічних даних, виразки І типу характеризувалися гострим або ниючим, стискуючим болем, субксифоїдальної або лівоепігастральної локалізації, часто іррадіювали в нижню третину стравоходу, за грудину, нерідко спостерігалися кардіалгії (табл.1).
/34/34.jpg)
Такі виразки часто вторинні, “гіпоксичні”, пов’язані з кардіопульмональною патологією у людей старечого віку, вперше виявлені та маніфестували появою геморагічнго синдрому. Поєднані виразки шлунка та ДПК ІІ типу переважно проявлялись геморагічним або змішаним синдромом – больовим, що в подальшому ускладнювався кровотечею. Препілоричні виразки ІІІ типу характеризувалися наявністю больового синдрому, ускладнювалися кровотечами, пенетраціями, стенозами (гастритичний синдром).
Комплексом імуноморфогістохімічних методів досліджено 69 стінок шлунка з яких: з неускладненю виразкою – 21; з ускладненою – 48, з яких виявлено у 29 – помірну та 19 – виражену дисплазію (табл.2).
При імуногістохімічному та морфометричному дослідженнях осіб з неускладненою виразкою середня кількість клітин продуцентів Ig A на 1 мм2 тканини складала (408,17 ± 37,61), Ig M (167,09 ± 10,54), Ig G (104,26 ± 11,52), Ig E (32,57 ± 4,09). Вміст SIg A у слизовій оболонці шлунка (СОШ) становив у середньому (0,82 ± 0,03) г/л. За даними морфометрії середній діаметр покривних епітеліоцитів становив (29,9 ± 0,76) мкм, діаметр ядер епітеліоцитів – (7,64 ± 0,69) мкм. Відносний об’єм пошкоджених епітеліоцитів – (31,89 ± 1,71) %. Мітотичний індекс становив у середньому – (0,08 ± 0,002) %, апоптичний індекс – (4,91 ± 0,31) %. За даними проточної цитометрії відсоток апоптичних клітин становив – (7,43 ± 0,48) %, некротичних – (17,57 ± 0,57) %.
У хворих з ускладненими виразками при помірно вираженій дисплазії середня кількість клітин продуцентів Ig A на 1 мм2 тканини складала (359,55 ± 34,71), Ig G(122,52 ± 11,33), Ig M (186,21 ± 11,33), Ig E(44,55 ± 5,48). Вміст SIg A у слизовій оболонці шлунка становив у середньому (0,74 ± 0,04) г/л. За даними морфометрії середній діаметр покривних епітеліоцитів (ДПЕ) становив (28,56 ± 0,87) мкм, діаметр ядер епітеліоцитів (ДЯЕ) – (8,49 ± 0,67) мкм. Відносний об’єм пошкоджених епітеліоцитів (ВОПЕ) становив у середньому (34,92 ± 1,78)%. Мітотичний індекс (МІ) становив у середньому – (0,080 ± 0,001) %, апоптичний індекс (АІ) – (6,0 ± 0,49) %. За даними проточної цитометрії відсоток апоптичних (AN) клітин становив – (17,960 ± 4,012) %, некротичних (PI) – (16,73 ± 0,56) %.
За умов вираженої дисплазії середня кількість клітин продуцентів Ig A на 1 мм2 тканини складала (170,20 ± 0,465), Ig M (258,9 ± 0,543), Ig G (191,8 ± 0,432), Ig E (90,7 ± 1,123). Вміст SIg A у слизовій оболонці шлунка становив у середньому (0,429 ± 0,015) г/л. За даними морфометрії середній діаметр покривних епітеліоцитів становив (23,452 ± 1,972) мкм, діаметр ядер епітеліоцитів – (11,468 ± 1,12) мкм. Відносний об’єм пошкоджених епітеліоцитів становив у середньому (46,25 ± 1,322) %. Мітотичний індекс становив у середньому – (0,07 ± 0,002) %, апоптичний індекс – (10,097 ± 0,599) %. За даними проточної цитометрії відсоток апоптичних клітин становив – (57,633 ± 3,988) %, некротичних – (13,15 ± 0,529) %. Таким чином, виявлено, що виразки шлунка у 69,6 % випадках супроводжуються диспластичними змінами епітелію слизової оболонки, з яких у 39,6 % важка дисплазія. Встановлено кореляцію між ступенем дисплазії та обсіменінням СОШ Helicodacter Pilory. Так, при важких ступенях дисплазії значно зменшується бактеріальне обсіменіння – ІІІ ступеня – у 5,3 %, ІІ – у 15,8 % та І – у 78,9 % хворих. Тобто, при переході запальних змін, спричинених Helicodacter Pilory, у диспластичні, поступово зменшується бактеріальна інвазія.
З метою встановлення значення поєднання змін тих чи інших параметрів для оптимізації прогнозування ускладнень захворювання здійснено нейромережеву кластеризацію пацієнтів на основі показників віку, змін імунологічних та морфометричних показників, стану клітинного гомеостазу. Наведені результати виконання програми розглянуто на рисунку 1.
Згідно рисунка 1а (кластерний портрет), найбільша частка пацієнтів на ВХШ із вираженою дисплазією знаходиться у кластері №1. У даному кластері найбільш значущими є показники віку (age), кількості плазматичних клітин – продуцентів Ig M, Ig G та Ig E (РР Ig M, РР Ig G, РР IgЕ) , апоптичних клітин, мітотичний та апоптичний індекси (MI, AI), питома вага пошкоджених епітеліоцитів (PVDE). Саме поєднання цих показників свідчать про значення в прогнозуванні такого ускладнення як малігнізації виразки шлунка, а отже в даній ситуації спонукати хірурга до виконання більш радикального методу хірургічного лікування – а саме субтотальної резекції.
Таким чином, в виборі об’єму та методики оперативного лікування у даної категорії хворих враховувалися морфологічні та морфометричні показники, стан клітинного гомеостазу (проліферації та апоптозу) СОШ, функціональна здатність шлунка (табл. 3).
/36/36.jpg)
Показанням до органозберігаючих операцій вважаємо кровоточиву й проривну виразку з нормальною моторно-евакуаторною та кислотопродукуючою здатністю органа, відсутністю дисплазії епітелію слизової оболонки шлунка. Органощадні оперативні втручання виконували: у хворих з І–ІІ типом виразок шлунка за умов відсутності або помірної вираженості дисплазії епітелію СОШ, негативної тенденції до за живлення за даними імуноморфологічного моніторингу; при кровоточивих виразках І–ІІ типу; рецидиву виразки шлунка після перенесеного раніше вшивання перфоративного отвору дуоденальної виразки; рецидив виразки шлунка після перенесеного раніше вшивання проривного отвору виразки шлунка, пілоростенозі. Резекції виконували за умов вираженої дисплазії епітелію СОШ, кровоточивих виразках ІІІ типу, пенетрацї в сусідні органи та підозрі на малігнізацію.
Висновки
1. У виборі методу хірургічного лікування виразкової хвороби шлунка окрім клініко-анамнестичних та локальних ендоскопічних даних слід враховувати імуноморфологічні особливості периульцерозної зони шлунка, ступінь диспластичних процесів слизової оболонки шлунка й функціональну здатність органа.
2. За умов відсутньої чи помірної дисплазії, збереженні моторно-евакуаторної та секреторної функції, гострих ускладнень в виборі методу слід віддавати перевагу органозберігаючим та органощадним методам хірургічного лікування.
3. Аналіз результатів на основі кореляційних показників та багатопараметричної нейромережевої кластеризації дозволяє спрогнозувати ймовірність виникнення ускладнень, а саме малігнізації, що може бути використано в виборі методу хірургічного лікування у хворих на виразкову хворобу шлунка.
1. Березницкий Я. С., Хирургические методы в лечении язвенной болезни / Березницкий Я. С., Ратчик В. М. // Здоровя України. – 2003. – № 64.
2. Ковальчук Л.Я., Оцінка моторно-евакуаторної функції шлунка сонографічним методом після різних видів резекції з приводу шлункових виразок в ранньому післяопераційному періоді / Ковальчук Л.Я., Беденюк А.Д., Футуйма Ю.М. // Шпитальна хірургія. – 2005. — № 2. – С. 7–11.
3. Ковальчук Л.Я., Хірургія демпінг синдрому/ Ковальчук Л.Я., Дзюбановський І.Я.. – Тернопіль: Укрмедкнига, 2002. – 167 с.
4. Марценюк В.П. О програмной среде проектирования интеллектуальных медицинских баз данных / В.П. Марценюк, Н.О. Кравец // Клиническая информатика и телемедицина – 2004. – №1. – С. 47–53.
5. Марценюк В.П. Нейромережеве прогнозування складання студентами-медиками ліцензійного інтегрованого іспиту "Крок 1" на основі результатів поточної успішності та семестрового комплексного тестового іспиту / В.П.Марценюк, А.В.Семенець, О.О.Стаханська // Медична інформатика та інженерія. – 2010. – № 2. – C. 57–62.
6. Патогенетичний підхід у виборі методу хірургічного лікування хворих на хронічну виразку шлунка / Короткий В.М., Колосович І.В., Фурманенко М.Ф., Красовський В.О. // Матеріали ХХ з’їзду хірургів України. – Том.1. – Тернопіль, 2002.– С.36–38.
7. Тактика хирургического лечения язвенной болезни на современном этапе/ Саєнко В.Ф., Полинкевич Б.С., Диброва Ю.А., Пустовит А.А.// Клін. хірургія. – 2003. — № 3. – С. 5–8.
8. Чернобровий В.М. та співав. Внутрішньопорожнинна рН-метрія шлунково-кишкового тракту: Практичне керівництво. – Вінниця, 1999. – 79 с.
9. Індивідуальна-раціональна хірургічна тактика при ускладнених формах виразкової хвороби шлунка і дванадцятипалої кишки/ Шевчук М.Г., Кахно С.А., Шевчук І.М., Ткачук О.Л. // Науковий вісник Ужгородського університету: Медицина. – 2003. – Вип. 20. – С. 89–91.
10. Measuring patient-centered communication in patient–physician consultations: theoretical and practical issues / R.M. Epstein, P. Franks, K. Fiscella [et al.] // Soc. Sci. Med. – 2005. – Vol. 61, P. 1516–1528.

/35/35.jpg)
/35/35_2.jpg)