Украинский журнал хирургии 3-4 (26-27) 2014
Вернуться к номеру
Особливості закриття лапаростомії за гострого поширеного перитоніту
Авторы: Бодяка В.Ю., Іващук О.І. - Буковинський державний медичний університет; Власов В.В., Козак І.О. -
Вінницький національний медичний університет ім. М.І. Пирогова
Рубрики: Хирургия
Разделы: Клинические исследования
Версия для печати
Вступ. Незважаючи на значні досягнення сучасної медицини гострий поширений перитоніт продовжує залишається найбільш частою причиною високої летальності. Однією із вагомих причин незадовільних результатів лікування хворих на гострий поширений перитоніт є виникнення внутрішньочеревної гіпертензії, яка має місце майже у кожного третього пацієнта, в ранній післяопераційний період, та є пусковим механізмом порушення функцій різних органів і систем організму. Формування лапаростомії дозволяє зменшити рівень внутрішньочеревного тиску, в ранній післяопераційний період, проте відновлення цілісності черевної стінки призводить до різкого його зростання, на фоні вираженої органної дисфункції, що значно погіршує результати лікування. Зшивання лише країв шкіри лапаротомної рани дозволяє запобігти розвитку цього ускладнення, проте виникає багато питань стосовно доцільності застосування даного методу закриття лапаростомії, оскільки, після його застосування виникають значні технічні труднощі при виконанні пластики передньої черевної стінки.
Мета роботи — порівняти рівень внутрішньочеревного тиску та частоту розвитку внутрішньочеревної гіпертензії, а також ступінь органної дисфункції, у хворих на гострий поширений перитоніт, із накладеною лапаростомією, залежно від вибору методу її закриття.
Матеріал та методи. Обстежені 25 хворих на гострий поширений перитоніт, із сформованою лапаростомією. Основну групу утворили 9 осіб, яким лапаростомію закрито шляхом зшивання лише країв шкіри лапаротомної рани. Контрольну групу склали 16 пацієнтів, яким лапаростомію закрито із захопленням у шов м’язово-апоневротичний шар передньої черевної стінки.
Рівень внутрішньочеревного тиску вимірювали згідно із рекомендаціями WSACS (2004), через сечовий міхур, перед оперативним втручанням та впродовж перших п’яти діб раннього післяопераційного періоду. Ступінь органної дисфункції оцінювали за шкалою SOFA (Sequential Organ Failure Assessment).
Результати та обговорення. Виявлено, що зшивання лише країв шкіри лапаротомної рани, після остаточного закриття лапаростомії, призводить до відсутності випадків внутрішньочеревної гіпертензії III-IV ступенів, вірогідного зниження рівня внутрішньочеревного тиску, ступеня органної дисфункції, а також ліжко днів.
Висновок. Зшивання лише країв шкіри лапаротомної рани, при закритті лапаростомії, призводить до відсутності випадків внутрішньочеревної гіпертензії III-IV ступенів, вірогідного зниження рівня внутрішньочеревного тиску та ступеня органної дисфункції за шкалою SOFA, а також скорочує середній термін перебування пацієнта у стаціонарі.
Вступление. Несмотря на значительные достижения современной медицины, острый распространенный перитонит продолжает оставаться наиболее частой причиной высокой летальности. Одной из существенных причин неудовлетворительных результатов лечения больных с острым распространенным перитонитом есть возникновение внутрибрюшной гипертензии, которая имеет место почти у каждого третьего пациента, в раннем послеоперационном периоде, и является пусковым механизмом нарушения функций разных органов и систем организма. Формирование лапаростомии позволяет уменьшить уровень внутрибрюшного давления, в раннем послеоперационном периоде, но восстановление целостности передней брюшной стенки приводит к резкому его увеличению, на фоне выраженной органной дисфункции, что значительно ухудшает результаты лечения. Сшивание только краев кожи лапаротомной раны позволит избежать развития этого осложнения, но возникает много вопросов касающихся целесообразности применения данного метода закрытия лапаростомии, поскольку, после его применения возникают значительные трудности при выполнении пластики передней брюшной стенки.
Цель роботы – сравнить уровень внутрибрюшного давления и частоту развития внутрибрюшной гипертензии, а также степень органной дисфункции, у больных с острым распространенным перитонитом, с сформированной лапаростомией, в зависимости от выбора метода ее закрытия.
Материал и методы. Обследовано 25 больных с острым распространенным перитонитом, которым сформировано лапаростомию. Основную группу составили 9 пациентов, которым лапаростомию закрыто путем сшивания только краев кожи лапаротомной раны. Контрольную группу составили 16 больных, которым при закрытии лапаростомии сшито мышечно-апоневротический слой передней брюшной стенки. Уровень внутрибрюшного давления измеряли согласно рекомендациям WSACS (2004), через мочевой пузырь, перед оперативным вмешательством, а также на протяжении пяти суток раннего послеоперационного периода. Степень органной дисфункции оценивали по шкале SOFA (Sequential Organ Failure Assessment).
Результати та обговорення. Определено, что сшивание только кроев кожи лапаротомной раны, после окончательного закрытия лапаростомии, приводит к отсутствию случаев внутрибрюшной гипертензии III-IV степеней, достоверному снижению уровня внутрибрюшного давления, степени органной дисфункции, а также койка дней.
Вывод. Сшивание только краев кожи лапаротомной раны, при закрытии лапаростомии, приводит к отсутствию случаев внутрибрюшной гипертензии III-IV степеней, достоверному снижению уровня внутрибрюшного давления и степени органной дисфункции по шкале SOFA, а также сокращает средний срок нахождения пациента в стационаре.
Introduction. Acute systemic peritonitis is still the most frequent cause of high lethality despite of significant achievements of modern medicine. One of prevailing causes of poor treatment results of patients ill with acute systemic peritonitis is intra-abdominal hypertension which occurs in every third case during early post-operative period and triggers malfunction of different organs and organism systems. Laparostomy enables decreasing of intra-abdominal pressure during early post-operative period, however, restoration of abdominal wall integrity leads to its dramatic increase aggravated by high-grade of organ dysfunction. This results in significant worsening of treatment results. Sewing up of laparotomy wound edges only makes it possible to prevent development of this complication; however, there are many questions concerning practicability of this method of laparostomy wound closing as it leads to substantial difficulties during plastic surgery on anterior abdominal wall.
Aim of the study is to compare intra-abdominal pressure indices and intra-abdominal hypertension occurrence rate as well as organs malfunction grade of patients ill with acute systemic peritonitis with laparostomy depending on wound closing method.
Materials and methods. 25 patients ill with acute systemic peritonitis have been examined. The main group comprised 9 persons with sewed up laparotomy wound edges only. The control group consisted of 16 patients with laparotomy wound closed by method involving inclusion of muscular aponeurotic layer of the anterior abdominal wall to suture.
Intra-abdominal pressure was measured according to guidelines of WSACS (2004) per urinary bladder before intervention and in the course of the first five days of the early post-operative period. Organs malfunction grade was evaluated according to SOFA (Sequential Organ Failure Assessment) scale.
Results and consideration. It has been established that sewing up of laparotomy wound edges only results in nonoccurrence of intra-abdominal hypertension of the 3rd and the 4th grades, definite decrease of intra-abdominal pressure, decrease of organs dysfunction degree and shortened average hospitalization term after final laparostomy wound closing.
Conclusion. Sewing up of laparotomy wound edges only results in nonoccurrence of intra-abdominal hypertension of the 3rd and the 4th grades, definite decrease of intra-abdominal pressure, decrease of organs dysfunction degree according to SOFA scale and shortened average hospitalization term.
гострий поширений перитоніт, лапаростомія, внутрішньочеревний тиск, внутрішньочеревна гіпертензія.
острый распространенный перитонит, лапаростомия, внутрибрюшное давление, внутрибрюшная гипертензия.
acute peritonitis, laparostomy, abdominal pressure, intra-abdominal hypertension.
Статья опубликована на с. 62-67
Незважаючи на значні досягнення сучасної медицини у лікуванні гострої хірургічної патології органів черевної порожнини (ОЧП), гострий поширений перитоніт (ГПП) все ще залишається найбільш частою причиною високої летальності, яка сягає 40–85% [1, 6].
Складність цієї проблеми обумовлена відсутністю чітких критеріїв у виборі об’єму оперативного втручання при ліквідації джерела перитоніту, встановленні показів щодо оптимального вибору методів санації черевної порожнини тощо [1, 6, 8].
Однією із вагомих причин незадовільних результатів лікування хворих на ГПП є ВЧГ, яка виникає майже у кожного третього пацієнта, в ранній післяопераційний період, та є пусковим механізмом порушення функцій різних органів і систем організму [5].
За даними С.Д. Шеянова та ін. (2009), у хворих на ГПП, незалежно від ступеня його розповсюдженості, після виконання оперативного втручання, рівень ВЧТ поступово знижується, проте залишається вірогідно вищим ніж у здорових осіб [11].
Формування лапаростомії, окрім адекватної санації черевної порожнини, дозволяє зменшити рівень ВЧТ, в ранній післяопераційний період, проте відновлення цілісності черевної стінки призводить до різкого його зростання, на фоні вираженої органної дисфункції, що значно ускладнює процес одужання таких пацієнтів та в деяких випадках може призвести до летальних наслідків.
Одним із способів зниження рівня ВЧТ, в ранній післяопераційний період, є зшивання лише країв шкіри лапаротомної рани. Незважаючи на технічні труднощі закриття лапаротомної рани, необхідність виконання пластики передньої черевної стінки, після застосування даного способу, багато авторів, вказують на його ефективність та пропонують застосовувати [5, 10].
Зважаючи на це, необхідно чітко визначити доцільність застосування даного методу, саме після закриття лапаростомії, оскільки її наявність позитивно впливає на рівень ВЧТ в ранньому післяопераційному періоді.
Мета роботи
Порівняти рівень ВЧТ та частоту розвитку ВЧГ, а також ступінь органної дисфункції, у хворих на ГПП, із накладеною лапаростомією, залежно від вибору методу її закриття.
Матеріал та методи
Досліджено 25 хворих на ГПП, із сформованою лапаростомією, які, залежно від типу її закриття, були розподілені на дві групи – контрольну та основну.
Основну групу утворили 9 осіб, яким лапаростомію закрито шляхом зшивання лише країв шкіри лапаротомної рани.
При формуванні лапаростомії, великий сальник покривали перфорованою поліетиленовою плівкою, поверх якої накладали марлеву серветку, змочену розчином антисептика. Відступивши від краю рани, на 2 см, на шкіру та підшкірну клітковину накладали П–подібні шви, не захоплюючи тканини апоневрозу, які зав’язували на «бантики» [2].
Повторні санації черевної порожнини проводили через 24–48 годин. Середня кількість повторних санацій черевної порожнини, яка залежала від перебігу патологічного процесу, нормалізації загального стану пацієнта, швидкості ліквідації ендотоксичного шоку, становила 2,64 ± 0,207 раз.
Контрольну групу склали 16 пацієнтів, яким лапаростомію закрито із захопленням у шов м’язово–апоневротичний шар передньої черевної стінки.
Середній вік пацієнтів становив 54,56 ± 2,455 роки. Обидві дослідні групи осіб були репрезентативні за віком, статтю, стадією (фазою), ступенем тяжкості перитоніту (згідно Мангеймського перитонеального індексу), поширенням патологічного процесу в черевній порожнині, характером ексудату та наявністю хронічної супровідної патології.
Розподіл хворих на ГПП, залежно від причин його виникнення представлено в таблиці 1.
Пацієнтам основної групи, не раніше шести місяців, після закриття лапаростомії, дефект м’язово-апоневротичного шару, в даному місці, зшивали шляхом виконання його пластики за методикою Ramirez із використанням сітчастих трансплантатів [3, 4].
Всі пацієнти отримували лікування згідно протоколів надання медичної допомоги хворим на невідкладну хірургічну патологією органів живота (Я.С. Березницький та ін., 2010) [9].
Рівень ВЧТ вимірювали дотримуючись рекомендацій Всесвітнього товариства з вивчення синдрому абдомінальної компресії WSACS (2004), через сечовий міхур, перед оперативним втручанням та впродовж перших п’яти діб раннього післяопераційного періоду.
Методика вимірювання рівня ВЧТ включає уведення, в сечовий міхур, після його повного спорожнення, через катетер Фолєя, 25 мл фізіологічного розчину. До катетеру приєднували запропонований нами пристрій для трансвезикального вимірювання ВЧТ [7].
Отримані цифрові дані в см вод. ст. переводили у mmHg, оскільки в клінічній практиці широко використовують цю одиницю вимірювання, із розрахунку 1 mmHg приблизно дорівнює 1,36 см вод. ст. [5, 7].
Ступінь органної дисфункції оцінювали за шкалою SOFA (Sequential Organ Failure Assessment) [12].
Статистичний аналіз отриманих результатів проводили з використанням електронних таблиць Microsoft Excel та пакета програм статистичної обробки PAST. Для перевірки нормальності розподілу даних у вибірках застосовували критерії Shapiro-Wilk. Розбіжності між групами досліджень визначали за допомогою критеріїв Mann-Whithey. Результат вважали вірогідним, якщо коефіцієнт вірогідності був ≤ 0,05, що є загальноприйнятим у медико–біологічних дослідженнях.
Результати та обговорення.
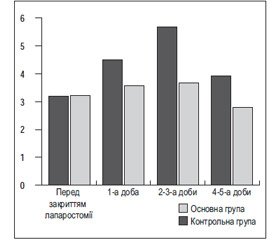
Результати дослідження представлені на рис. 1 вказують на нижчий рівень ВЧТ у пацієнтів основної групи, із вірогідною різницею показників, починаючи з другої доби спостереження. Впродовж всього терміну дослідження, в контрольній групі пацієнтів, відмічається вірогідно вищий рівень ВЧТ, порівняно із показниками до закриття лапаростомії. В основній групі динаміка рівня ВЧТ, по відношенню до показників перед закриттям лапаростомії, невірогідна.
/64/64.jpg)
Отже, закриття лапаростомії шляхом зшиванням лише країв шкіри лапаротомної рани, не впливає на рівень ВЧТ, в ранній післяопераційний період.
На таблиці 2 представлено результати дослідження частоти розвитку різних ступенів ВЧГ, у хворих на ГПП, залежно від вибору методу закриття лапаростомії.
Аналізуючи результати дослідження слід зазначити невірогідну різницю частоти розвитку ВЧГ, між обома групами пацієнтів, впродовж усього терміну дослідження. Формування лапаростомії призводить до відсутності випадків ВЧГ ІІІ та IV ступенів. Після закриття лапаростомії, у пацієнтів основної групи відсутні випадки ВЧГ ІІІ–IV ступенів, також, починаючи з третьої доби спостереження, переважає відсоток осіб без ВЧГ.
Таким чином, закриття лапаростомії, шляхом зшивання лише країв шкіри лапаротомної рани, призводить до вірогідного зниження рівня ВЧТ, починаючи з другої доби в ранній післяопераційний період, а також запобігає розвитку ВЧГ ІІІ та IV ступенів.
Важливим клінічно-лабораторним показником ефективності запропонованого методу хірургічної корекції рівня ВЧТ, після закриття лапаростомії, є дослідження ступеня органної дисфункції, оскільки її розвиток безпосередньо пов’язаний із негативною дією ВЧГ.
Оцінюючи результати дослідження представлені на рис. 2, слід відмітити, що у пацієнтів основної групи ступінь органної дисфункції вірогідно менша, впродовж всього терміну дослідження. Відмічається вірогідне переважання ступеня органної дисфункції, в контрольній групі пацієнтів, порівняно із показниками перед закриттям лапаростомії. Динаміка ступеня органної дисфункції, у пацієнтів основної групи, недостовірна, впродовж всього терміну дослідження.
/65/65.jpg)
Середній термін стаціонарного лікування пацієнтів, після закриття лапаростомії, у контрольній групі, становив 11,94 ± 0,782 доби, а в основній – 8,44 ± 0,444 доби, тобто знизився в 1,41 раза (p<0,001).
Підсумовуючи результати проведеного дослідження, слід зазначити, що закриття лапаростомії за ГПП, шляхом зшивання лише країв шкіри лапаротомної рани, дозволяє уникнути ускладнень з боку серцево-судинної та дихальної та сечовидільної систем, тобто які безпосередньо пов’язані із негативною дією зростаючого рівня ВЧТ. Це безпосередньо впливає на ступінь органної дисфункції, яка вірогідно нижча, впродовж усього післяопераційний період, у пацієнтів яким лапаростомія була закрита шляхом зшивання лише країв шкіри лапаротомної рани.
Виконання пластики передньої черевної стінки, після повної стабілізації загального стану пацієнта та ліквідації патологічних наслідків в черевній порожнині (через 6 місяців), дозволяє повністю усунути дефект м’язово-апоневротичного шару передньої черевної стінки, тим самим покращити якість життя пацієнтів, оскільки закриття лапаростомії традиційним методом супроводжується високою частотою розвитку післяопераційних вентральних гриж становить.
Висновок
Зшивання лише країв шкіри лапаротомної рани, при закритті лапаростомії, призводить до відсутності випадків внутрішньочеревної гіпертензії III–IV ступенів, вірогідного зниження рівня внутрішньочеревного тиску та ступеня органної дисфункції за шкалою SOFA, а також скорочує середній термін перебування пацієнта у стаціонарі.
Перспективи подальших досліджень
Вважаємо за доцільне дослідити динаміку рівня ВЧТ та частоти розвитку ВЧГ, після застосування методів спрямованих на збільшення поперечних розмірів м’язово-апоневротичного шару передньої черевної стінки.
1. Бойко В.В. Поширений гнійний перитоніт: монографія / В.В. Бойко, І.А. Криворучко, С.М. Тесленко, А.В. Сивожелізов. – Х.: Прапор, 2008. — 280 с.
2. Власов В.В. До методики виконання програмованої лапаростомії і дренування черевної порожнини в умовах розлитого гнійного перитоніту / В.В. Власов // Клінічна анатомія та оперативна хірургія. – 2002. – Т. 1, № 2. – С. 43.
3. Власов В.В. Этиология, патогенез, профилактика и лечение послеоперационных вентральных грыж: автореф. дис. на соискание ученой степени доктора мед. наук : спец. 14.01.03 “Хирургия” / В.В. Власов. – Киев, 2002. – 32 с.
4. Дубенець В.О. Модифікована операція Ramirez як профілактика абдомінального компартмент синдрому при гігантських післяопераційних грижах живота // Хірургія України: Матеріали V ювілейної Всеукраїнської наук.-практ. конференції з міжнародною участю “Новітні технології в хірургічному лікуванні гриж живота”. – 2008. – № 2 (26). – С. 98–99.
5. Забелин М.В. Синдром внутрибрюшной гипертензии в неотложной абдоминальной хирургии : автореф. дис. на соискание ученой степени доктора мед. наук : спец. 14.01.17 “Хирургия” / М.В. Забелин. – Москва, 2010. – 46 с.
6. Логачев В.К. Роль санации брюшной полости при разлитом перетоните в развитии послеоперационных осложнений и летальних исходов / В.К. Логачев, М.Е. Тимченко // Харківська хірургічна школа. – 2008. – № 2. – С. 195–198.
7. Патент України на корисну модель 61803, МПК А 61 В 5/03. Спосіб вимірювання внутрішньочеревного тиску / Іващук О.І., Бодяка В.Ю.; заявник та патентовласник Буковинський державний медичний університет. – № u 2011 01361; заявл. 07.02.11; опубл. 25.07.11, Бюл. № 14.
8. Пиптюк О.В. Моніторинг ведення післяопераційних хворих на перитоніт / О.В. Пиптюк, І.К. Чурпій, К.Л. Чурпій // Український Журнал Хірургії. – 2011. – № 3 (12). – С. 60–61.
9. Стандарти організації та професійно орієнтовані протоколи надання медичної допомоги хворим з невідкладною хірургічною патологією органів живота / Науково-методичне видання // за редакцією Березницький Я.С., Фоміна П.Д. – К.: ТОВ "Доктор-Медіа”, 2010. – 470 с. – (Серія “Бібліотека” Здоров’я України”).
10. Теплий В.В. Планування та проведення абдомінопластики з урахуванням тиску в черевній порожнині / В.В. Теплий // Хірургія України. – 2006. – Т. 17, № 1. – С. 33–40.
11. Шеянов С.Д. Синдром интраабдоминальной гипертензии у пациентов с острыми хирургическими заболеваниями органов брюшной полости / С.Д. Шеянов, Я.Н. Кравчук, Е.А. Харитонова // Вестник санкт–петербургского университета. – 2009. – Вып. 3, № 11. — С. 151–163.
12. Шкала оценки гастроинтестинальной недостаточности у пациентов с критическими состояниями / Л.А. Мальцева, Н.Ф. Мосенцев, Л. Феблес Аникеева [и др.] // Вестник интенсивной терапии. – 2010. – № 1. – 18–20.

/63/63.jpg)
/64/64_2.jpg)