Украинский журнал хирургии 3-4 (26-27) 2014
Вернуться к номеру
Попередження ТЕЛА при післяопераційних тромбозах у системі нижньої порожнистої вени
Авторы: Костів С.Я., Венгер І.К., Ненашко І.А., Якимчук О.А. — ДНВЗ «Тернопільський державний медичний університет ім. І.Я. Горбачевського»
Рубрики: Хирургия
Разделы: Клинические исследования
Версия для печати
Проліковано 132 пацієнти із післяопераційним тромботичним процесом у системі нижньої порожнистої вени, з яких 69 (52,3 %) з метою попередження ТЕЛА оперовані після встановлення діагнозу. Пацієнти із післяопераційним ембологенним варикотромбофлебітом оперовані, в об’єм хірургічного втручання включені тромбектомія із загальної стегнової вени, флебектомія тромбованих сегментів великої підшкірної вени і її притоків та резекція або екстирпація перфорантів. Пацієнтам із флотуючим і емболонебезпечним післяопераційним ілеофеморальним тромбозом проведено трьох- і двохкатетерну тромбектомію з наступним здійсненням лапароскопічної неповної апаратної каваплікації. При флотуючому тромбозі загальної стегнової вени проводили тромбектомію з останньої та перев’язку стегнової вени нижче глибокої вени стегна. При флотуючому та емболонебезпечному флеботромбозі стегнової та підколінної вени здійснювали перев’язку стегнової вени нижче глибокої вени стегна.
Пролечены 132 пациента с послеоперационным тромботическим процессом в системе нижней полой вены, из которых 69 (52,3 %) с целью предупреждения ТЭЛА оперированы после установления диагноза. Пациенты с послеоперационным эмбологенным варикотромбофлебитом оперированы, в объем хирургического вмешательства включены тромбэктомия из общей бедренной вены, флебэктомия тромбированных сегментов большой подкожной вены и ее притоков, резекция или экстирпация перфорантов. Пациентам с флотирующим и эмболоопасным послеоперационным илеофеморальном тромбозом проведена трех- и двухкатетерная тромбэктомия с последующим осуществлением лапароскопической неполной аппаратной кавапликации. При флотирующем тромбозе общей бедренной вены проводили тромбэктомию из последней и перевязку бедренной вены ниже глубокой вены бедра. При флотирующем и эмболоопасном флеботромбозе бедренной и подколенной вены осуществляли перевязку бедренной вены ниже глубокой вены бедра.
Treated 132 patients with postoperative thrombotic processes in the inferior vena cava, in 69 (52.3 %) patients for prevent pulmonary embolism were operate after diagnosis. Patients with postoperative embolodangerous superficial thrombophlebitis were operate in volume surgery which included thrombectomy from the common femoral vein, phlebectomy thrombotic great saphenous vein and its tributaries and resection or extirpation the perforate vein. Patients with embolodangerous postoperative ilio-femoral thrombosis held three- and twocatheter thrombectomy followed by laparoscopic partial implementation of hardware cavaplication. At embolodangerous thrombosisthe the common femoral vein thrombectomy was performed with the latest and femoral vein ligation deep veins below the hip.
післяопераційний тромбоз системи нижньої порожнистої вени, тромбектомія, ТЕЛА.
послеоперационный тромбоз системы нижней полой вены, тромбэктомия, ТЭЛА.
postoperative thrombosis of the inferior vena cava system, thrombectomy, pulmonary embolism.
Статья опубликована на с. 74-77
Вступ
Тромбози в системі нижньої порожнистої вени (НПВ) найбільш часта і небезпечна різновидність тромботичного процесу судинної системи [1]. Післяопераційні тромбози в системі НПВ на фоні застосування галузевих стандартів тромбопрофілактики діагностуються в 27–30 % спостережень [2]. Слід зазначити, що в пацієнтів старших вікових груп вказане ускладнення оперативного втручання сягає 53–60 %. Тромбози в системі НПВ становлять реальну небезпеку як джерело тромбоемболії легеневої артерії (ТЕЛА) [3]. Остання розвивається у 32–45 % хворих із тромбозом глибоких вен (ТГВ) нижніх кінцівок [4].
Для профілактики тромбоемболії легеневої артерії при ембологенних формах флеботромбозу запропонована неповна каваплікація нижньої порожнистої вени [5]. В.І. Русин [6] з метою попередження розвитку ТЕЛА у післяопераційному періоді при операціях на органах малого тазу в умовах ілеофеморального тромбозу рекомендує проводити апаратну неповну каваплікацію НПВ.
Мета роботи. Розробити показання до оперативного лікування тромбозу клубово-стегно-підколінного сегмента та неповної каваплікаціїї нижньої порожнистої вени.
Матеріали та методи
У період 2009–2012 рр. проліковані 132 пацієнти (79 чоловіків, 53 жінки віком від 44 до 68 років, середній вік 58,3 ± 10,2 року) з післяопераційним тромбозом у системі НПВ, що знаходились в судинному відділенні КЗТОР «Тернопільська університетська лікарня». Тромбоз у системі НПВ (21,8 %) розвинувся як ускладнення 654 оперативних втручань на органах черевної порожнини та артропластики кульшового суглоба. Усім пацієнтам проводилась тромбопрофілактика згідно з галузевими стандартами. Серед спостережень у 27 (20,5 %) тромботичний процес локалізувався у поверхневій венозній системі нижньої кінцівки й у 105 (79,5 %) — у глибокій венозній системі.
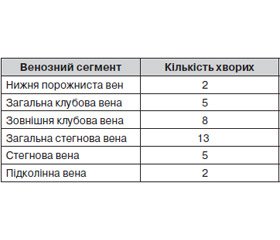
Період між першими клінічними проявами захворювання і проведенням оперативного втручання в пацієнтів із тромботичним процесом у глибокій венозній системі нижніх кінцівок у 53 (50,5 %) не перевищував 6 діб, а в пацієнтів із тромботичним процесом у поверхневій венозній системі нижніх кінцівок у 16 випадках (52,5 %) — 4 діб. У 7 (5,3 %) спостереженнях ембологенні тромби (стегнова вена — 5, підколінна вена — 2) були виявленні під час моніторингового УЗДС венозної системи нижніх кінцівок на третю добу поопераційного періоду. Усім хворим проводили ультразвукове дуплексне сканування (УЗДС) на апаратах ULTIMA PA (Україна) та Thoshiba nemio XG (Японія) із використанням конвексних датчиків із частотою 2–5, 4–6 МГц та лінійних датчиків із частотою 5–12 МГц. У 6 хворих діагноз верифікований за допомогою ренгеноконтрастної комп’ютерної флебографії (PHILIPS Brilliance CT 64, Нідерланди).
Флотуючий тромбоз встановлювали за критеріями, що включали візуалізацію патологічно рухомих структур у просвіті вени й реєстрацію пристінкового кровотоку навколо тромба. При цьому флотуючий сегмент сягав довжини 4 см і більше та мав параболічну форму верхівки із нерівними контурами і гіпоехогенною або гетерогенною структурою дистальної частини тромба (табл. 1).
Проводили УЗДС дослідження з метою виявлення емболонебезпечності оклюзійного клубово-стегно-підколінного тромба. На емболонебезпечність тромба вказув нерівний контур верхівки тромба, гетерогенність структури тромботичних мас та підвищена їх рухомість (табл. 2).
У зв’язку із отриманими результатами дослідження 53 пацієнтам, з яких у 35 виявлено флотуючий тромб, а у 18 — емболонебезпечний, показано з метою попередження ТЕЛА оперативне втручання після встановлення діагнозу.
При УЗДС вен нижніх кінцівок у 27 післяопераційних хворих із гострим варикотромбофлебітом (ГВТРФ) виділено 3 групи пацієнтів. Головний принцип розподілу пацієнтів — загроза тромбоемболічних ускладнень. До І групи увійшло 9 (33,3 %) пацієнтів, з яких у 3 діагностовано флотуючий тромб із великої підшкірної вени (ВПВ) у стегнову вену, у 5 — емболонебезпечний оклюзійний тромб до рівня верхньої третини стегна у ВПВ, флотуючий тромб передньозовнішньої притоки ВПВ (1 спостереження). До ІІ групи увійшли 7 (25,9 %) пацієнтів із висхідною формою ГВТРФ, у яких емболонебезпечна верхівка тромба знаходилась на рівні або дещо нижче сафено-феморального співустя. Пацієнти перших двох груп оперовані після встановлення діагнозу. У третю групу включено 11 (40,7 %) пацієнтів, які були об’єднані за локалізацією ГВТРФ на рівні нижньої третини стегна та верхньої третини гомілки за наявності зв’язку венозного рефлюксу з верхівкою тромба.
Результати й обговорення
Оперативне лікування післяопераційного ГВТРФ першої групи пацієнтів розпочинали із кросектомії і тромбектомії із загальної стегнової вени (3 спостереження) і подальшим видаленням основного стовбура ВПВ (8 спостережень) або коротким стрипінгом і дистальною склерооблітерацією (одне спостереження). В об’єм хірургічних маніпуляцій на венозній системі ВПВ входили флебектомія тромбованих приток (6 випадків) та резекція або екстирпація перфорантів (5 спостережень).
Методом лікування хворих із післяопераційним ГВТРФ ІІ групи була кросектомія з флебектомією, що доповнювалась операцією Нарата — флебектомія тромбованих приток (6 випадків) та резекція або екстирпація перфорантів (2 спостереження).
Серед пацієнтів із флеботромбозом ілеофеморальної локалізації були 2 пацієнти з флотуючою верхівкою у інфраренальному сегменті НПВ (довжина флотуючої верхівки сягала 12 см). Вони оперовані з лапаротомного та стегнового доступів. Після каватомії передньої поверхні інфраренального сегменту НПВ і видалення флотуючої частини тромба проводили катетерну тромбектомію іліофеморального тромба із стегнового доступу. Операцію завершували неповною апаратною каваплікацією нижче ренальних вен. Виконання останньої забезпечували апаратом «УКБ 15-1», у якому танталові скоби розміщуються вертикально в позиції «одна через три», що дає можливість створити у НПВ у поперечному напрямку симетричні канали діаметром 5–7 мм.
У 5 хворих із ілеофеморальним тромбозом та флотацією верхівки на рівні загальної клубової вени та у 2 спостереженнях при наявності підвищеної рухомості гетерогенного дистального сегмента гострого ілеофеморального флеботромбозу на рівні загальної клубової вени оперативне втручання розпочинали із проведення лапароскопічної неповної апаратної каваплікації. Лапароскопічну неповну апаратну каваплікацію виконували з використанням ендоскопічного степлера, з касети якого видаляли частину скоб для створення проміжків 4–5 мм між ними. Для виконання лапароскопічної каваплікації застосовували боковий доступ із положенням пацієнта на боці. Після цього приступали до проведення трьохкатетерного методу хірургічної тромбектомії. Операція виконується з розрізу в ділянці передньої поверхні стегна у верхній його третині ураженої тромботичним процесом нижньої кінцівки, що дає можливість виділити сафено-феморальне гирло, загальну стегнову, початковий сегмент поверхневої та глибокої вен стегна. Через флеботомний отвір у проксимальному напрямку вводиться катетер для тромбектомії. До цього моменту розрізом на контралатеральній кінцівці по передній поверхні верхньої третини стегна виділяли сафено-феморальне співустя, загальну стегнову вену і через венотомний розріз вводили один катетер для оклюзії нижньої порожнистої вени, а інший — для оклюзії загальної клубової вени. Наступні маніпуляції виконувались у такій послідовності: катетерна тромбектомія із ураженого тромботичним процесом клубового сегмента і звільнення гирла глибокої вени стегна. Для видалення фрагментів тромба на стінках загальної й зовнішньої клубових вен використовували балонний катетер із кільцем Vollmar. Наступні маніпуляції: зняття оклюзії контралатеральної загальної клубової вени для отримання ретроградного кровотоку по звільненому від тромботичних мас клубовому сегменту, а надалі видаляється катетер із НПВ у роздутому стані. Після виконання тромбектомії із клубових вен за необхідності проводиться тромбектомія із стегнової вени та гирл всіх притоків. Ефективність втручання підтверджував хороший антеградний кровоплин. При потребі приступали до дистальної тромбектомії (одне спостереження).
У 14 хворих з ілеофеморальним тромбозом та флотацією верхівки у зовнішній клубовій вені (8 спостережень) та емболонебезпечним оклюзійним тромбозом зовнішньої клубової вени (6 спостережень) проведено оперативне втручання зі стегнового доступу. Останнє дозволяло виконати катетерний метод тромбектомії. Виконувалась непряма тромбектомія із клубових вен із застосуванням двохкатетерного методу операції; один з балонів виконував оклюзійну функцію, тоді як другим проводилась тромбектомія. Для видалення фрагментів тромба на стінках зовнішньої клубової та загальної стегнової вен використовували балонний катетер із кільцем Vollmar.
У 5 пацієнтів у зв’язку із труднощами відновлення прохідності глибокої вени стегна в умовах тромбозу стегнової вени, наявністю в них гіпо- та гетерогенних тромботичних мас сформували тимчасову проксимальну артеріовенозну норицю між притокою великої підшкірної вени (ВПВ) і поверхневою стегновою артерією. Фістулу ліквідовували шляхом затягуванням кінців нитки 2/0 Prolene під контролем дуплексного сканування через 3–4 тижні після тромбектомії. У вказаної групи пацієнтів проводили лапароскопічну неповну апаратну каваплікацію із використанням ендоскопічного степлера, з касети якого видаляли частину скоб для створення проміжків 4–5 мм між ними. Для виконання лапароскопічної каваплікації застосовували боковий доступ із положенням пацієнта на боці.
У 9 пацієнтів наведеної групи тромбектомію із зовнішньої клубової та загальної стегнової вен завершували перев’язкою стегнової вени (СВ) нижче гирла глибокої вени стегна (ГВС).
Найчастіша локалізація флотуючого тромба діагностована у ЗСВ (13 спостережень). Тут же у 6 пацієнтів виявлено емболонебезпечний оклюзійний тромб. У всіх спостереженнях видалення тромба із ЗСВ супроводжувалось перев’язкою стегнової вени (СВ) нижче гирла глибокої вени стегна (ГВС).
Пацієнтам із флотуючим тромбом у стегновій (5 спостережень) і підколінній (2 спостереження) венах, а також пацієнтам із емболонебезпечним оклюзійним тромбом у СВ (8 спостережень) проводили перев’язку СВ нижче ГВС.
Усім пацієнтам призначали антикоагулянту терапію за стандартними схемами. Перевагу надавали низькомолекулярним гепаринам із наступним переводом хворого на антикоагулянти непрямої дії (варфарин) протягом шести місяців. У схему лікування включали дезагреганти, нестероїдні протизапальні препарати, флеботропні препарати й компресійний трикотаж.
Висновки
При постановці діагнозу ембологенного післяопераційного тромбозу в системі нижньої порожнистої вени з флотацією верхівки з метою попередження ТЕЛА необхідно виконувати оперативне втручання на час встановлення діагнозу.
При флотації верхівки венозного тромбу іліофеморальної локалізації тромбектомію необхідно доповнювати лапароскопічною неповною каваплікацією з метою попередження епізодів ТЕЛА.
1. Вардянян А.В. Послеоперационные венозные тромбоэмболические осложнения — реальная опасность и современные методы профилактики / А.В. Вардянян // Ангиология и сосудистая хирургия. — 2008. — Т. 14. — № 1. — С. 67–72.
2. Путинцев A.M., Хирургическая тактика при илиофеморальных тромбозах у беременных при родорозрешение через кесарево сечение / А.М. Путинцев, В.Н. Сергеев, Д.Е. Филипьев // Флеболимфология: Спец. вып.: Материалы 6-й конф. Ассоциации флебологов России. — М., 2006. — С. 69–70.
3. Кириенко А.И. Лечение венозного тромбоза и легочний эмболии. Точка зрения хирурга / А.И. Киренко // Клиническая фармакология и терапия. — 2001. — Т. 1, № 1. — С. 82–84.
4. Guidelines for the management of suspected acute pulmonary еmbolism. British Thoracic Society Standads of Care Committee Pulmonary Embolism Guideline Development Group // Thorax. — 2003. — 58(6). — 470–83.
5. Профилактика тромбоэболии легочной артерии клипированием нижней полой и подвздошной вен: показания, техника, ближайшие и отдаленные результаты / Н.А. Гордеев [и др.] // Новости хирургии. — 2010. — № 4. – Т. 8. – С. 157–163.
6. Прямі методи парціальної оклюзії нижньої порожнистої вени / В.І. Русин, В.В. Корсак, Ю.А. Левчак, О.М. Тернущак // Науковий вісник Ужгородського університету, серія «Медицина». — 2012. — Вип. 2 (44). — С. 106–111.

/75/75.jpg)