Международный эндокринологический журнал 8 (64) 2014
Вернуться к номеру
Тиреоидный гомеостаз и дисгормональные нарушения репродуктивной системы у женщин
Авторы: Юнусов А.А. — Кыргызский научный центр репродукции человека МЗ Кыргызской республики, г. Бишкек
Рубрики: Эндокринология
Разделы: Справочник специалиста
Версия для печати
Цель исследования — изучить влияние гипо- и гипертиреоза на состояние репродуктивной функции у женщин и оценить эффективность лечения. Материал и методы. Обследовано 156 женщин репродуктивного возраста по поводу воспалительных гинекологических и эндокринных нарушений. Комплекс лабораторно-клинических обследований включал: анамнез, осмотр; унифицированные клинические и биохимические методы исследования; исследование в плазме крови гормонов (тиреотропный гормон, пролактин, Т3, Т4, св.Т4, антитела к тиреоглобулину, тиреоидной пероксидазе; лютеинизирующий гормон, фолликулостимулирующий гормон (ФСГ), эстрадиол, прогестерон, тестостерон); ультразвуковое исследование щитовидной железы (ЩЖ), молочных желез, органов малого таза; рентгенографию турецкого седла; тонкоигольную биопсию ЩЖ. Результаты. Сравнительный анализ различных патологий репродуктивной функции в обеих клинических группах показал, что бесплодие, как первичное, так и вторичное, преобладало в группе с гипотиреозом — 66 против 33,3 % в группе женщин с гипертиреозом.
В первой клинической группе также преобладали признаки нарушения менструального цикла (68,2 %), галакторея (63,6 %), патология со стороны молочных желез (55 %), тогда как во второй группе эти показатели составили 38,8, 22,2 и 33,3 % соответственно. В структуре нарушений менструальной функции в обеих клинических группах преобладала олигоменорея — 47 и 57 %. У большинства женщин (76,9 %) — I степень галактореи, двусторонняя (80,7 %). Патология шейки матки выявлена у 45 % с преобладанием псевдоэрозии (55,5 %), а у 12,5 % — миома матки. Наличие хронического сальпингоофорита выявлено у 47,5 %, кистозные изменения яичников — у 10 % женщин клинической группы. Выводы. Патология ЩЖ у женщин репродуктивного возраста характеризуется аутоиммунным тиреоидитом (24,3 %), диффузным токсическим зобом (10,8 %) и узловым зобом (16,2 %). У женщин при дефиците тиреоидных гормонов происходит снижение гонадотропной функции гипофиза с развитием гиперпролактинемии, снижением стероидогенеза, недостаточностью лютеиновой фазы менструального цикла. При гипертиреозе у женщин наблюдается гиперэстрогения, которая по механизму обратной связи приводит к снижению концентрации ФСГ. Уровень прогестерона остается при этом достаточно низким за счет уменьшения чувствительности тканей яичников к лютеинизирующему гормону в условиях дефицита ФСГ.
Мета дослідження — вивчити вплив гіпо- та гіпертиреозу на стан репродуктивної функції у жінок і оцінити ефективність лікування. Матеріал і методи. Обстежено 156 жінок репродуктивного віку з приводу запальних гінекологічних та ендокринних порушень. Комплекс лабораторно-клінічних обстежень включав: анамнез, огляд; уніфіковані клінічні та біохімічні методи дослідження; дослідження в плазмі крові гормонів (тиреотропний гормон, пролактин, Т3, Т4, в.Т4, антитіла до тиреоглобуліну, тиреоїдної пероксидази; лютеїнізуючий гормон, фолікулостимулюючий гормон (ФСГ), естрадіол, прогестерон, тестостерон); ультразвукове дослідження щитоподібної залози (ЩЗ), молочних залоз, органів малого тазу; рентгенографію турецького сідла; тонкоголкову біопсію ЩЗ. Результати. Порівняльний аналіз різних патологій репродуктивної функції в обох клінічних групах показав, що безпліддя, як первинне, так і вторинне, переважало в групі
з гіпотиреозом — 66 проти 33,3 % у групі жінок із гіпертиреозом. У першій клінічній групі також переважали ознаки порушення менструального циклу (68,2 %), галакторея (63,6 %), патологія з боку молочних залоз (55 %), тоді як у другій групі ці показники становили 38,8, 22,2 і 33,3 % відповідно. У структурі порушень менструальної функції в обох клінічних групах переважала олігоменорея — 47 і 57 %. У більшості жінок (76,9 %) — I ступінь галактореї, двостороння (80,7 %). Патологія шийки матки виявлена у 45 % з переважанням псевдоерозії (55,5 %), а у 12,5 % — міома матки. Наявність хронічного сальпінгоофориту виявлено у 47,5 %, кістозні зміни яєчників — у 10 % жінок клінічної групи. Висновки. Патологія ЩЗ у жінок репродуктивного віку характеризується автоімунним тиреоїдитом (24,3 %), дифузним токсичним зобом (10,8 %) і вузловим зобом (16,2 %). У жінок при дефіциті тиреоїдних гормонів відбувається зниження гонадотропної функції гіпофіза з розвитком гіперпролактинемії, зниженням стероїдогенезу, недостатністю лютеїнової фази менструального циклу. При гіпертиреозі у жінок спостерігається гіперестрогенія, що за механізмом зворотного зв’язку призводить до зниження концентрації ФСГ. Рівень прогестерону залишається при цьому досить низьким за рахунок зменшення чутливості тканин яєчників до лютеїнізуючого гормону в умовах дефіциту ФСГ.
Objective of the study — to investigate the influence of hypo- and hyperthyroidism on the state of reproductive function for women and to estimate efficiency of treatment. Material and Methods. 156 women of reproductive age are examined concerning inflammatory gynaecological and endocrine disorders. Complex of laboratory and clinical investigations included: anamnesis, examination; unified clinical and biochemical methods of research; studying research hormones in blood plasma (thyroid stimulating hormone, prolactine, Т3, Т4, fТ4, antibodies to thyroglobulin, thyroid peroxidase; luteinizing hormone, follicle-stimulating hormone (FSH), estradiol, progesteron, testosteron); ultrasonic examination of thyroid gland, mammary gland, pelvic organs; radiography of sella turcica; fine needle biopsy of the thyroid. Results. The comparative analysis of different pathologies of reproductive function in both clinical groups showed, that infertility, both primary and secondary, prevailed in the group with hypothyroidism — 66 vs 33.3 % in the group of women with hyperthyroidism. In the first clinical group, signs of menstrual disorders (68.2 %), galactorrhea (63.6 %), breast pathology (55 %) also prevailed, while in the second group these indexes were 38.8, 22.2 and 33.3 %, respectively. In the structure of menstrual disorders, oligomenorrhea prevailed in both clinical groups — 47 and 57 %. Most women (76.9 %) had I degree of galactorrhea and bilateral galactorrhea (80.7 %). Cervical pathology was detected 45 % of women, with predominance of pseudoerosion (55.5 %), and in 12.5 % — hysteromyoma. Chronic salpingo-oophoritis was diagnosed in 47.5 % of patients, cystic ovaries — in 10 % of women of clinical group. Conclusions. Thyroid pathology in women of reproductive age is characterized by autoimmune thyroiditis (24.3 %), diffuse toxic goiter (10.8 %) and nodular goiter (16.2 %). Women with thyroid hormone deficit have a decline of gonadotropic pituitary function with development of hyperprolactinemia, reduced steroidogenesis, luteal-phase defect. At hyperthyroidism women have hyperestrogenism that by feedback mechanism results in the decline of FSH concentration. The progesterone level remains low due to reduction of sensitivity of ovarian tissue to luteinizing hormone under FSH deficiency.
щитовидная железа, репродуктивная система, дисгормональные нарушения.
щитоподібна залоза, репродуктивна система, дисгормональні порушення.
thyroid gland, reproductive system, hormonal disorders.
Статья опубликована на с. 100-106
Последние годы отмечены пристальным вниманием специалистов всего мира к проблеме хронического йодного дефицита, а Всемирная организация здравоохранения (ВОЗ) определяет данную проблему как наиболее приоритетную в международном здравоохранении. Более чем для 2 миллиардов жителей Земли существует повышенный риск недостаточного потребления йода. Почти у 740 миллионов человек имеется увеличение щитовидной железы (ЩЖ), а у 40 миллионов — умственная отсталость [1, 2].
Кыргызская Республика представляет собой один из наиболее известных в мире йододефицитных регионов, 90 % ее территории занимают горы. Республика значительно удалена от морей и океанов. Йодная недостаточность является стабильным фактором и характеризуется низким природным содержанием йода в почве, воде и пищевых продуктах соответственно. Эндемический зоб обнаруживается у 40 % населения, причем узловые образования составляют 50 % и более. В результате дефицита йода у девочек-подростков и женщин детородного возраста нарушается эндокринный гомеостаз, вследствие которого развиваются соматические расстройства, снижается иммунитет, нарушается репродуктивная функция [3].
Несмотря на достигнутые успехи в изучении данной проблемы, до сих пор окончательно не изучены основные звенья патогенеза взаимосвязи нарушений репродуктивной системы женщин с патологией ЩЖ, нет единого мнения о роли функционального состояния ЩЖ в развитии как первичного, так и вторичного бесплодия у женщин, а также отсутствуют четкие критерии тактики ведения и лечения женщин с данной патологией [4, 5].
Цель исследования — изучить влияние гипо- и гипертиреоза на состояние репродуктивной функции у женщин и оценить эффективность лечения.
Материал и методы исследования
Обследовано 156 женщин репродуктивного возраста по поводу воспалительных гинекологических и эндокринных нарушений. Проведены первичный скрининг для определения уровня концентрации гормонов передней доли гипофиза, ЩЖ, яичников, ультразвуковое исследование (УЗИ) ЩЖ и органов малого таза, рентгенография турецкого седла. Обозначенный перечень исследований был использован для скрининга согласно рекомендациям ВОЗ для диагностики патологии ЩЖ.
Критерием отбора женщин для определения их в клиническую группу были следующие состояния:
— наличие бесплодия при планировании желанной беременности более одного года после регулярной половой жизни;
— нарушение менструального цикла;
— наличие изменений концентрации в крови гормонов гипофиза (тиреотропного гормона (ТТГ), пролактина (ПРЛ));
— наличие изменений концентрации в крови гормонов ЩЖ (трийодтиронина (Т3), тироксина (Т4), свободного тироксина (св.Т4)), а также наличие антител (АТ) к тиреоглобулину (ТГ), тиреоидной пероксидазе (ТПО);
— отсутствие трубно-перитонеальной формы бесплодия;
— отсутствие положительных титров иммуноглобулинов класса G к оппортунистическим инфекциям (вирусу простого герпеса, цитомегаловирусу, микоплазме, уреаплазме, токсоплазме, хламидиям).
Комплекс лабораторно-клинических обследований включал в себя: анамнез, осмотр; унифицированные клинические и биохимические методы исследования; исследование в плазме крови гормонов (ТТГ, ПРЛ, Т3, Т4, св.Т4, антител к ТГ, ТПО; лютеинизирующий гормон (ЛГ), фолликулостимулирующий гормон (ФСГ), эстрадиол, прогестерон, тестостерон); УЗИ ЩЖ, молочных желез, органов малого таза; рентгенографию турецкого седла; тонкоигольную биопсию ЩЖ.
В ходе скринингового исследования определились контрольные и основные группы, которые в последующем были углубленно обследованы и пролечены. Основной контингент наблюдения составили 80 женщин, из них в последующем было сформировано две группы: первая основная клиническая группа — 44 женщины с гипотиреозом; вторая основная клиническая группа — 36 женщин с гипертиреозом.
Для сопоставления данных специальных методов исследования были сформированы две контрольные группы: первая контрольная группа — 30 здоровых небеременных женщин репродуктивного возраста; вторая контрольная группа — 46 женщин репродуктивного возраста с верифицированным клиническим диагнозом «функциональная гиперпролактинемия без патологии со стороны ЩЖ».
Наличие и формирование второй контрольной группы обусловлено тем, что при гипо- и гипертиреозе наряду с изменением содержания ТТГ зачастую наблюдается повышение содержания ПРЛ в силу анатомо-физиологических особенностей продукции ТТГ, ПРЛ передней долей гипофиза.
Распределение женщин по группам
Контрольные группы:
— 30 здоровых женщин репродуктивного возраста (первая контрольная группа);
— 46 женщин репродуктивного возраста с функциональной гиперпролактинемией (вторая контрольная группа).
Основная клиническая группа:
— 44 женщины репродуктивного возраста с гипотиреозом (третья клиническая группа);
— 36 женщин репродуктивного возраста с гипертиреозом (четвертая клиническая группа).
Поскольку бесплодие и нарушение менструального цикла являются клиническими признаками ряда гинекологических заболеваний, мы использовали следующие критерии отбора для исключения других причин:
— отсутствие мужского фактора бесплодия;
— трубно-перитонеальных форм бесплодия;
— эндометриоза (исследование органов малого таза при помощи УЗИ влагалищным датчиком в динамике менструального цикла);
— других форм эндокринного бесплодия;
— иммунологической формы бесплодия.
В работе использованы следующие методы исследования.
1. Проводился сбор анамнеза: форма и длительность бесплодия, характер нарушений менструального цикла.
2. Объективный осмотр:
— определение весо-ростового индекса — отношение массы тела в килограммах к длине тела в метрах, возведенной в квадрат;
— определялся тип телосложения;
— степень оволосения, изменения на кожных покровах и слизистых (стрии, сальность и т.д.);
— степень развития молочных желез, пальпаторный осмотр молочных желез (структура молочных желез, уплотнения, выделения из молочных желез); галакторея оценивалась как I степени при капельном выделении молозива при пальпации молочных желез, II степени — струйном выделении молозива при пальпации молочных желез и III степени — спонтанном выделении молозива из молочных желез;
— специальное гинекологическое обследование: развитие наружных половых органов, размеры и формы матки и придатков; при осмотре шейки матки использовался расширенный кольпоскопический метод исследования.
3. Инструментальные методы исследования.
Ультразвуковые методы исследования: органов малого таза — аппаратом УЗИ Aloka-500 датчиком 7,5 Гц, ЩЖ и молочных желез — датчиком 3,0 Гц.
Ультразвуковое исследование ЩЖ.
Рентгенография черепа (турецкого седла).
Исследования глазного дна и полей зрения.
Электрокардиография.
Материал обработан методом вариационной статистики на персональном компьютере РС Pentium 100/16 М6 RAM/1.3 М6 HDD Microsoft Excel MS — Windows 95 с использованием пакета статистических программ Statistika.
Для определения чувствительности (Se) и специфичности (Sp) методов использована специальная методика Ф. Флетчера (1998).
Результаты исследования и их обсуждение
Сравнительный анализ различных патологий репродуктивной функции в обеих клинических группах показал, что бесплодие, как первичное, так и вторичное, преобладало в группе с гипотиреозом — 66 % против 33,3 % в группе женщин с гипертиреозом. В первой клинической группе также превышали признаки нарушения менструального цикла (68,2 %), галактореи (63,6 %), патологии со стороны молочных желез (55 %), тогда как во второй группе эти показатели составили 38,8, 22,2 и 33,3 % соответственно.
В структуре нарушений менструальной функции в обеих клинических группах преобладала олигоменорея — 47 и 57 %. У большинства женщин (76,9 %) была степень I степень галактореи, двусторонняя (80,7 %). Патология шейки матки выявлена у 45 % с преобладанием псевдоэрозии (55,5 %), а у 12,5 % — миома матки. Наличие хронического сальпингоофорита выявлено у 47,5 %, кистозные изменения яичников — у 10 % женщин клинической группы.
УЗИ ЩЖ у здоровых женщин не выявило существенной разницы объема между долями, и в среднем он составил 14,80 ± 0,71 см3. У больных в зависимости от степени увеличения ЩЖ увеличивался и объем. Основной процент составили женщины с I степенью увеличения ЩЖ (67,5 %), которой соответствовал объем, равный 19,30 ± 0,66 см3. При второй степени увеличения (29,7 %) объем составил 22,4 ± 0,9 см3.
Признаки аутоиммунного тиреоидита (АИТ) обнаружены у 24,3 % женщин, диффузного токсического зоба (ДТЗ) — у 10,8 %, а узлового зоба — у 16,2 % (узловой коллоидный в разной степени пролиферирующий зоб). Исследования кровоснабжения паренхимы ЩЖ при узловой патологии показали, что суммарный объемный кровоток больше в 2 раза у больных женщин, нежели у здоровых, а удельный кровоток снижен на 30 %. При этом проведение пункции ЩЖ с последующей гистологической характеристикой не выявило злокачественного перерождения клеток ЩЖ.
При исследовании гормональной функции ЩЖ у обследуемых женщин в первую очередь необходимо было определиться с понятием эутиреоидного состояния по уровню в крови ТТГ. В частности, по рекомендациям Национальной академии клинической биохимии США верхний предел ТТГ должен быть снижен до 2,5 мМЕ/л.
С учетом климато-географических особенностей Кыргызстана, а именно отношения к йододефицитным регионам, нормативные значения уровня ТТГ будут отличаться. Анализ распределения обследуемых женщин в зависимости от диапазона колебания ТТГ показал, что в I контрольной группе подавляющее количество (25 женщин) имело диапазон от 0,9 до 3,0 мМЕ/л, что составило 83,3 %, у 5 женщин (16,6 %) этот диапазон колебался от 3,0 до 4,0 мМЕ/л. Во II контрольной группе у 24 женщин (52,1 %) диапазон колебания ТТГ составил от 0,5 до 3,0 мМЕ/л, у 7 (15,2 %) — от 3,0 до 4,0 мМЕ/л, у 8 (17,4 %) — от 4,0 до 5,0 мМЕ/л и у 7 (15,2 %) — выше 5,0 мМЕ/л. В клинической группе больных с гипотиреозом выявлено, что содержание ТТГ в диапазоне 4,0–5,0 мМЕ/л наблюдалось у 18 женщин (40,9 %), в диапазоне 5,0–10,0 мМЕ/л — у 20 женщин (45,4 %) и у 6 больных (13,6 %) — выше 10,0 мМЕ/л. Распределение больных в группе с гипертиреозом в зависимости от уровня ТТГ показало, что у большинства пациенток, а именно у 20 женщин (55,5 %), этот диапазон составил 0,4–0,2 мМЕ/л, у 8 женщин (22,2 %) — от 0,5 до 0,4 мМЕ/л и у 8 женщин (22,2 %) — ниже 0,2 мМЕ/л. Следовательно, у здоровых женщин репродуктивного возраста диапазон колебаний ТТГ от 0,9 до 3,0 мМЕ/л, видимо, будет соответствовать эутиреоидному состоянию.
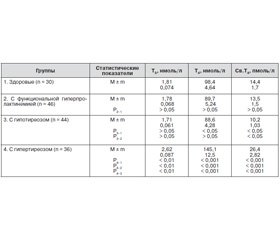
Для оценки гормонального состояния ЩЖ в порядке подтверждения субклинических и манифестных форм состояния гипо- и гипертиреоза нами проведено исследование теста II уровня, а именно — определение содержания в крови гормонов Т3, Т4 и св.Т4. Как видно из данных табл. 1, у женщин II контрольной группы по сравнению с I группой не наблюдается достоверных различий в показателях гормонов ЩЖ (р > 0,05). В III основной клинической группе отмечается значимое снижение уровня Т4 и св.Т4 (р < 0,05) по сравнению с данными I группы. По сравнению с данными II контрольной группы наблюдается снижение содержания св.Т4 (р < 0,05). В IV основной группе в анализируемых показателях ЩЖ наблюдается обратная картина, то есть значимое повышение концентрации в плазме крови Т3, Т4 и св.Т4 относительно показателей контрольных групп и III клинической группы (р < 0,01 — < 0,001). Следовательно, анализ состояния ЩЖ у женщин с гипотиреозом показал, что у 68,1 % (30 женщин) наблюдается субклинический вариант гипотиреоза. В группе женщин с гипертиреозом во всех случаях наблюдался манифестный вариант течения гипертиреоза, то есть повышенное содержание Т3, Т4 и св.Т4.
Определение антител к клеткам ЩЖ показало (табл. 2), что у женщин с гипотиреозом наблюдается значимое повышение уровня антител к ТГ и ТПО относительно показателей контрольных групп (р < 0,01 — < 0,001). У женщин с гипертиреозом уровень концентрации АТ к ТГ не достигает достоверных различий по сравнению с показателем в группах контроля (р > 0,05), хотя и имеет тенденцию к повышению. Уровень концентрации АТ к ТПО достоверно повышается (р < 0,05), а относительно показателей в IV группе значимо снижается (р < 0,05). Анализ выявленных антител у женщин показал, что в I контрольной группе в 3,8 % случаев выявляется повышенный титр антител к ТГ и ТПО. Во II контрольной группе в 5,2 % случаев выявляется повышенный титр антител. В III основной клинической группе повышенный титр антител к ТГ проявляется в 77,5 % (31 женщина) и 95 % (38 женщин) случаев — к ТПО. В IV основной группе — в 21,8 % (7 женщин) и 53,1 % (17 женщин) случаев соответственно.
Следовательно, гипофункция ЩЖ вызвана преимущественно аутоиммунным компонентом (77,5–95 %), а остальная часть, видимо, за счет нарушений обменных процессов в ЩЖ. При этом повышение титра антител к ТГ и ТПО может сопровождаться как увеличением, так и уменьшением функции ЩЖ. У большинства женщин с гипертиреозом проявляется ДТЗ, который развивается вследствие нерегулируемой стимуляции исходно нормальной ЩЖ тиреостимулирующим иммуноглобулином, активирующим ТТГ-рецепторы ЩЖ, так как имеет сродство к тем же мембранным рецепторам, что и ТТГ.
Изменение состояния ЩЖ закономерно отражается на менструальной и репродуктивной функциях женщины, так как находится в тесном взаимодействии с гипоталамо-гипофизарно-яичниковой системой прежде всего благодаря наличию общих центральных механизмов регуляции. В свою очередь, состояние репродуктивной системы оказывает выраженное влияние на функцию ЩЖ.
В группе женщин с гипотиреозом в изучаемых показателях гормонов наблюдается увеличение в плазме крови пролактина и тестостерона по сравнению с показателями контрольных групп (р < 0,05 — < 0,001). Показатели прогестерона (29,60 ± 2,62), эстрадиола (378,4 ± 38,9), ЛГ (3,12 ± 0,67) и ФСГ (3,50 ± 0,51) значимо снижаются по сравнению с данными здоровых женщин (р < 0,05 — < 0,01). По сравнению с данными II контрольной группы отмечается снижение уровня в крови эстрадиола (р < 0,05) и ЛГ (р < 0,05). У женщин с гипертиреозом уровень пролактина (621,5 ± 63,2) достоверно превышает значение в I контрольной группе (р < 0,01) и незначимо — во II контрольной группе (р > 0,05), а относительно показателя в группе женщин с гипотиреозом — снижен (р < 0,01). Значение тестостерона (5,60 ± 0,78) повышено по сравнению с показателями контрольных групп (р < 0,05 — < 0,01). Значение прогестерона (16,20 ± 2,46) достоверно снижено по сравнению с показателями как контрольных групп, так и группы с гипотиреозом (р < 0,05 — < 0,01). Противоположная динамика отмечается в содержании в плазме крови эстрадиола (712,4 ± 44,5) (р < 0,05 — < 0,01). Уровень ЛГ (18,60 ± 1,21) повышен относительно обследуемых групп (р < 0,05 — < 0,001), а ФСГ (1,80 ± 0,72) снижен (р > 0,05).
Таким образом, при дефиците тиреоидных гормонов у женщин выявлено снижение гонадотропной функции гипофиза с развитием гиперпролактинемии и снижением стероидогенеза. Развивается недостаточность лютеиновой фазы менструального цикла. По всей видимости, нарушается импульсная секреция гонадолиберина, что ведет к снижению уровня гонадотропинов, отсутствию овуляторного пика ЛГ, которое проявляется недостаточностью лютеиновой фазы или ановуляцией. Нарушение секреции гонадотропинов могло вызвать развитие вторичной гиперандрогении, при которой нарушается рост и развитие фолликулов, возникает гипофункция желтого тела. На уровне эндометрия блокируются эстрогенновые и прогестероновые рецепторы, и эндометрий становится тонким с отсутствием полноценной фазы секреции.
Ведущей причиной расстройств репродуктивной системы при снижении функции ЩЖ является нарушение моноаминергического контроля за секрецией люлиберина гипоталамусом и повреждение механизмов положительной обратной связи между яичниками и гипофизом. Гиперпролактинемия, по всей видимости, развивается вследствие замедления превращения ДОФА в дофамин при дефиците тиреоидных гормонов. Другая причина может быть связана со стимулирующим влиянием тиролиберина на лактотрофные клетки передней доли аденогипофиза. Вследствие избыточной продукции пролактина нарушается цикл выделения гонадотропинов, снижается продукция ЛГ, прекращается овуляция.
Снижение уровня эстрадиола и прогестерона можно рассматривать как один из механизмов нарушения менструальной функции. Возможен рост при этом частоты гиперпролиферативных процессов в органах-мишенях.
У женщин с гипертиреозом наблюдается гиперэстрогения, которая по механизму обратной связи приводит к снижению концентрации ФСГ. Уровень прогестерона остается при этом достаточно низким за счет уменьшения чувствительности тканей яичников к ЛГ в условиях дефицита ФСГ. В ответ на изменение уровня прогестерона увеличивается концентрация ЛГ в плазме крови также по механизму обратной связи. К повышению уровня ЛГ может также привести снижение уровня свободного тестостерона.
Расстройствами функции ЩЖ в виде гипер- или гипотиреоидизма сопровождается большинство заболеваний — эндемический или спорадический зоб в виде диффузной или узловой формы, тиреотоксический зоб, хронический АИТ и другие, при этом узловой спорадический зоб зачастую протекает без нарушения функции.
Нарушения взаимосвязи тиреоидной и репродуктивной систем предопределяют нарушение менструального цикла, бесплодие, развитие гормонозависимых опухолей, а в случае субклинического течения могут рассматриваться как факторы риска потери плода и аномалии его развития. С другой стороны, функциональные расстройства репродуктивной системы с изменением содержания половых стероидных и гонадотропных гормонов, в свою очередь, могут явиться одним из факторов развития патологии ЩЖ.
Механизмы дисрегуляции менструальной функции при патологии ЩЖ являются сложными, нуждаются в уточнении и конкретизации. Нарушение менструальной функции — серьезная медицинская и социальная проблема, тесно сопряженная со снижением фертильности. Полная компенсация функции ЩЖ — непременное условие ведения больных с нарушениями менструальной функции, один из важнейших саногенетических факторов и патогенетически обоснованный способ иммунокоррекции.
Лечение женщин клинической группы было направлено на восстановление функции ЩЖ, менструальной функции, оперативное удаление узловых образований, купирование галактореи и восстановление фертильности. Основные методы лечения заключаются в использовании заместительной гормональной терапии, антитиреоидных препаратов, хирургическом лечении узловых образований, применении агонистов дофамина, а также симптоматическом лечении.
При всех формах гипотиреоза проводилась заместительная терапия левотироксином. До настоящего времени не существует единого мнения о целесообразности назначения заместительной терапии при субклиническом гипотиреозе. Исходя из клинических проявлений состояния репродуктивной системы, мы сочли необходимым проведение заместительной терапии уже в этой стадии заболевания. Для лечения гиперпролактинемии назначался агонист дофамина бромкриптин. Для компенсации недостаточности лютеиновой фазы назначали гестагены (утрожестан, дюфастон). С целью стимуляции овуляции — кломифен, хориальный гонадотропин. При гипертиреозе назначался тиреостатик тиамазол и одновременно бета-адреноблокатор атенолол. Показаниями для оперативного лечения служили большие размеры зоба, непереносимость тиреостатиков, загрудинное расположение зоба, наличие пальпируемого узла в толще ЩЖ.
В результате лечения у женщин с гипотиреозом со стороны показателей формальной функции ЩЖ наблюдается по сравнению с периодом до лечения увеличение содержания в крови св.Т4 (13,80 ± 0,97 нмоль/л) (р < 0,05), снижение концентрации ТТГ (4,90 ± 0,84 мМЕ/л) (р < 0,05), а также снижение уровня антител к ТГ (60,4 ± 6,1 МЕ/л) (р < 0,05) и ТПО (31,2 ± 3,4 МЕ/мл) (р < 0,05), но, несмотря на такую динамику, полного восстановления функции ЩЖ не происходит. Так, по сравнению с данными I контрольной группы уровни ТТГ, антител к ТГ и ТПО остаются повышенными (р < 0,05 — < 0,01). Следовательно, через 6 месяцев лечения полного восстановления функции ЩЖ не происходит и для достижения эутиреоидного статуса требуется более длительное время.
У женщин с гипертиреозом в период окончания лечения по сравнению с периодом до лечения отмечается увеличение концентрации в крови ТТГ (0,90 ± 0,19), снижение Т3 (2,20 ± 0,71), Т4 (108,5 ± 11,2), АТ к ТГ (60,9 ± 8,1), АТ к ТПО (26,60 ± 3,72) (р < 0,05). При этом значения показателей Т3, Т4, АТ к ТПО достигли соответствующих показателей контрольных групп. Значения ТТГ и св.Т4 в крови не достигают значений контроля (р < 0,05).
Физиологические размеры ЩЖ при гипотиреозе достигнуты у 77,2 % женщин, восстановление менструальной функции — у 63,3 %, признаки галактореи — у 85,7 %. За период наблюдения беременность наступила у 9 женщин (31 %) из 29 страдающих бесплодием. Частота патологии со стороны молочных желез снизилась на 47,6 %. У женщин с гипертиреозом эти показатели составили соответственно 66,6; 71,4; 87,5; 41,6 и 75 %. Следовательно, эффективность лечения оказалась несколько выше в группе женщин с гипертиреозом. Видимо, происходит более выраженное снижение обменных процессов в организме женщины при функционально-сниженном состоянии ЩЖ и уменьшение чувствительности яичников к гонадотропинам в условиях сниженного метаболизма, а также снижение метаболизма эстрогенов при дефиците тиреоидных гормонов.
Выбор лечебной тактики при узловых образованиях ЩЖ является одной из сложных и дискутабельных проблем. Различные подходы обусловлены прежде всего неоднородностью структуры узлов. Но даже при определенных нозологических формах узловых образований ЩЖ современная тактика неоднозначна. В наших исследованиях у 33,3 % женщин с узловым зобом проведена гемитиреоидэктомия. При этом удаляли всю долю. При поражении 2/3 объема ЩЖ, наличии двух и более узлов в одной доле у 44,4 % больных производили субтотальную резекцию доли ЩЖ. Наличие у 16,6 % женщин двустороннего многоузлового зоба, ДТЗ являлось основанием для проведения субтотальной резекции ЩЖ. При этом культи оставляли по бокам трахеи. Тонкостенный коллоидный узел, расположенный в средней трети железы у 5,5 % больных, стал основанием для проведения резекции средней трети ЩЖ. В дальнейшем всем пациенткам назначалась заместительная гормональная терапия препаратами тиреоидных гормонов, антагонисты дофамина, эстроген-гестагенные препараты.
Выводы
1. Состояние гипо- и гипертиреоза влияет на репродуктивную функцию женщин и характеризуется при гипотиреозе нарушением менструального цикла (68,2 %), признаками галактореи (63,8 %), патологией со стороны молочных желез (55 %) и развитием первичного и вторичного бесплодия (66 %). При гипертиреозе эти проявления менее выражены и составляют 38,8; 22,2; 33,3 и 33,3 % соответственно.
2. Патология ЩЖ у женщин репродуктивного возраста характеризуется аутоиммунным тиреоидитом (24,3 %), диффузным токсическим зобом (10,8 %) и узловым зобом (16,2 %).
3. У женщин при дефиците тиреоидных гормонов происходит снижение гонадотропной функции гипофиза с развитием гиперпролактинемии, снижением стероидогенеза, недостаточности лютеиновой фазы менструального цикла.
4. При гипертиреозе у женщин наблюдается гиперэстрогения, которая по механизму обратной связи приводит к снижению концентрации ФСГ. Уровень прогестерона остается при этом достаточно низким за счет уменьшения чувствительности тканей яичников к ЛГ в условиях дефицита ФСГ.
5. Комплексная терапия патологии ЩЖ у женщин сопровождалась при гипотиреозе восстановлением менструальной функции (63,3 %), отсутствием галактореи (85,7 %), восстановлением фертильности (31 %), снижением патологии молочных желез (47,6 %); при гипертиреозе эти параметры составили 66,6; 71,4; 87,5; 41,6 и 75 % соответственно. Следовательно, гипотиреоз оказывает более выраженное влияние на клинические проявления и дисгормональные нарушения репродуктивной системы.
1. Герасимов Г.А. Решенные и нерешенные проблемы профилактики йоддефицитных заболеваний / Герасимов Г.А., Циммерман М. // Проблемы эндокринологии. — 2007. — Т. 53, № 6. — С. 31–33.
2. Крутиков Е.С., Цветков В.А., Глушко А.С. Влияние сниженной функции щитовидной железы на течение и развитие сосудистых осложнении сахарного диабета 2–го типа // Международный эндокринологический журнал. — 2014. — № 2(58). — С. 93–96.
3. Фадеев В.В. Заболевания щитовидной железы в условиях легкого йодного дефицита: эпидемиология, диагностика, лечение / В.В. Фадеев. — М.: Издательский дом «Видар–М», 2005. — 240 с.
4. Assessment of the Iodine Deficiency Disorders and monitoring their elemination: a guide for programmer managers. — [3rd ed.]. — Geneva, WHO/Euro/NUT/, 2007. — P. 1–98.
5. Zimmermann M.B. Iodine supplementation of pregnant women in Europe: a review and recommendations / M.B. Zimmermann, F. Delange // Eur. J. Clin. Nutr. — 2005. — Vol. 58. — Р. 979–984.

/103/103.jpg)