Международный эндокринологический журнал 8 (64) 2014
Вернуться к номеру
Відмова від тютюнокуріння у пацієнтів із серцево-судинними захворюваннями (Методичні рекомендації для лікарів, 2014)
Рубрики: Эндокринология
Разделы: Справочник специалиста
Версия для печати
Статья опубликована на с. 155-161
Міністерство охорони здоров’я України
Національна академія медичних наук України
Установа–розробник: Інститут кардіології ім. М.Д. Стражеска НАМН України.
Укладачі:
Кваша О.О. — д.м.н.
Сіренко Ю.М. — д.м.н., професор.
Горбась І.М. — д.м.н., професор.
Вавілова Л.Л. — науковий співробітник.
Рецензент: Долженко М.М. — д.м.н. професор.
Вступ
Серцево–судинні захворювання (ССЗ) протягом останніх десятиліть є основною причиною смертності населення України. Щорічно інфаркт міокарда (ІМ) розвивається приблизно у 50 тиc. осіб, інсульт — у 110 тис., а нові випадки пароксизмальної тахікардії та миготливої аритмії — майже у 11 тис. Дев’ять із десяти випадків смерті від хвороб системи кровообігу (ХСК) припадають на ішемічну хворобу серця (ІХС) і судинні ураження головного мозку (СУГМ). За даними офіційної статистики, починаючи з 2004 р. ССЗ посідають перше місце серед причин смерті працездатного населення, випереджаючи травми, отруєння та нещасні випадки.
Доведено, що до числа найбільш значущих причин непрацездатності, втрат здорових років життя та передчасної смертності населення належить тютюнопаління (ТП). На сьогодні ТП розглядається як один із найбільш значущих чинників ризику розвитку та прогресування ССЗ, а лікування тютюнової залежності є патогенетичним, ефективним і високорентабельним засобом профілактики хронічних неінфекційних захворювань, у тому числі серцево–судинних.
В Європейських настановах щодо профілактики серцево–судинних захворювань у клінічній практиці (2012) і клінічних рекомендаціях з артеріальної гіпертензії Європейського товариства гіпертензії (ESH) та Європейського товариства кардіологів (ESC) (2013) відмова від куріння рекомендується всім пацієнтам із будь–яким рівнем серцево–судинного ризику, на кожному етапі профілактики й лікування.
Ці рекомендації з лікування тютюнової залежності:
— призначені для лікарів і медичних сестер;
— базуються на даних доказової медицини та керівних принципах лікування тютюнової залежності, затверджених на 4–й Конференції сторін Рамкової конвенції ВООЗ із боротьби проти тютюну (РКТБ) у 2010 р.;
— визначають тактику медичних працівників залежно від ступеня готовності пацієнта до відмови від паління;
— дозволяють, використовуючи ефективні препарати фармакотерапії, допомогти особам, готовим до відмови від куріння.
Рекомендації адресовані лікарям–кардіологам і спрямовані на вдосконалення лікувально–профілактичної допомоги пацієнтам у відмові від тютюнопаління.
Визначення проблеми
Тютюн — єдиний легально доступний продукт, застосування якого за прямим призначенням навіть у малих дозах негативно впливає на здоров’я та вбиває половину своїх споживачів. Поєднання залежності, що розвивається у разі тривалого куріння, з токсичністю компонентів тютюнового диму призводить до високої поширеності ТП серед усіх верств населення та величезних медико–соціальних і економічних втрат суспільства.
Усі форми тютюну, включаючи куріння сигарет, сигар, люльки, кальяну, жувального або нюхального тютюну, значимо впливають на захворюваність і передчасну смертність. Доведено, що ризик виникнення захворювань пов’язаний як із кількістю викурених сигарет, так і з тривалістю куріння.
Згідно з оцінкою експертів ВООЗ, у світі від захворювань, пов’язаних із ТП, щорічно помирає 5,4 мільйона осіб. Якщо ситуація з курінням не зміниться, то до 2030 р. щорічні втрати перевищать 8 мільйонів осіб. Розрахунки показують, що з ТП пов’язані 20 % нових випадків ССЗ і 13 % смертей від цієї патології у світі.
В Україні кожен десятий випадок смерті (13 %) пов’язаний із ТП, а серцево–судинна смертність чоловіків, старших за 40 років, на 28 % зумовлена вживанням тютюну (Кваша О.О. Контроль над тютюном в Україні. Національний звіт. — К., 2009).
На сьогодні не існує поняття безпечної сигарети або безпечного рівня куріння.
Вплив тютюнопаління на серцево–судинну систему
Вплив компонентів тютюнового диму на серцево–судинну систему (ССС) багатогранний. Основну шкідливу дію чинять монооксид вуглецю, вільні радикали, глікопротеїни тощо. Внаслідок структурного ушкодження ендотелію токсинами та вільними радикалами тютюнового диму порушується ендотелійзалежна вазодилатація периферійних і коронарних артерій. Низкою досліджень доведено, що ТП спричиняє запальний процес у судинній стінці та викликає зростання маркерів запалення: протизапальних цитокінів, С–реактивного білка та ін.
Виділяють чотири основні механізми ураження серцево–судинної системи: гіперкоагуляція, порушення доставки кисню монооксидом вуглецю, звуження коронарних судин, несприятливі гемодинамічні ефекти нікотину. Деякі дослідники зазначають, що одним із механізмів може бути вплив металів, що містяться в сигаретному димі й каталізують окислення клітинних білків.
ТП розглядається як один із найбільш важливих факторів, що детермінують рівень плазмового фібриногену, який у курців на 0,15–0,40 г/л більший, ніж у тих, хто ніколи не курив. Виявлено зворотний зв’язок між умістом у крові альбуміну та інтенсивністю ТП. На думку академіка Д.Д. Зербіно, ТП слід розглядати як головний етіологічний стимул розвитку основних ССЗ.
Є дані про те, що розміри інфаркту у курців виявляються значно більшими, ніж у некурців, частіше розвивається серцева недостатність і аритмія. Продовження куріння після перенесеного інфаркту міокарда (ІМ) особливо небезпечне: у 20 % пацієнтів виникає реінфаркт і у 2,5 раза збільшується ризик раптової смерті. Метааналіз даних майже 6000 пацієнтів шести країн свідчить про те, що відмова від куріння після ІМ дозволяє знизити ризик смерті удвічі й це є чи не найкращою профілактикою повторного ІМ і раптової смерті у таких хворих.
На сьогодні результати численних клініко–епідеміо–логічних досліджень переконливо довели, що продовження куріння у пацієнтів із ССЗ:
— підвищує смертність серед пацієнтів з артеріальною гіпертензією у 2 рази;
— збільшує частоту нападів стенокардії у хворих на ІХС у 3 рази, а їхню тривалість — у 12 разів;
— підвищує загальну смертність після кардіохірургічних операцій у 2,6 раза, а смертність від серцево–судинних ускладнень — у 4,8 раза;
— збільшує частоту повторних операцій з реваскуляризації в 1,7 раза;
— суттєво знижує ефективність антигіпертензивної терапії, нітратів, статинів і опоїдів.
Відмова від куріння призводить до зниження ризику смерті від ССЗ на 50 %, у той час як пожиттєвий прийом дорогих антигіпертензивних препаратів або статинів — тільки на 25–35 і 25–42 % відповідно (Iestra J.A et al., 2005).
Поширеність тютюнокуріння в Україні
Результати Глобального опитування дорослих щодо вживання тютюну (GATS), проведеного на початку 2010 р., свідчать про те, що в Україні палять 28,8 % населення віком понад 15 років, а середньорічне споживання сигарет становить 63,4 млрд штук. За даними епідеміологічних обстежень, здійснених у 2010–2012 рр., відзначається висока поширеність ТП серед населення віком від 18 до 64 років: п’ятеро з десяти чоловіків є щоденними активними курцями (45 % у місті та 52 % у сільській місцевості). Регулярно курять майже кожна десята сільська (7 %) і кожна п’ята (20 %) міська мешканки цього віку. Виявлено високу інтенсивність паління: в середньому чоловіки викурюють 17 сигарет на день, жінки — 10 сигарет.
Встановлено, що майже половина чоловіків (49 %), які палили до цього, після перенесеного ІМ продовжують курити. Зберігається висока частота цього фактора ризику в осіб зі стенокардією напруги (31 %) і артеріальною гіпертензією (32 %).
Знають про те, що ТП погіршує прогноз основного захворювання та збільшує ризик розвитку серцево–судинних ускладнень, усього 15,6 % курців, ще 56,4 % інформовані про загальні наслідки ТП для здоров’я (без зв’язку з наявністю в них ССЗ). За даними опитування, двоє з трьох пацієнтів (62 %) викурюють першу сигарету протягом першої півгодини після пробудження і мають високий ступінь нікотинової залежності.
Дослідження показують, що більшість дорослих курців (65 %) хотіли б позбутися цієї шкідливої звички й намагалися зробити це більше одного разу. Розвиток залежності є однією з головних перешкод у випадку відмови від куріння.
За даними Держкомстату, у 2013 р. в Україні налічувалось 8,4 мільйона курців старше за 18 років. Це величезна армія людей, істотно поліпшити здоров’я яких можливо без залучення значних матеріальних витрат, впливаючи лише на один фактор — тютюнопаління.
Нікотинова залежність і синдром відміни
У наш час тютюнова залежність офіційно визнана нозологічною формою в МКБ–10 і розглядається як психічні та поведінкові розлади, викликані вживанням тютюну. Це захворювання з хронічним перебігом, що рецидивує та вимагає тривалого й систематичного лікарського втручання та контролю.
В іонізованому стані нікотин взаємодіє з нікотиновими ацетилхоліновими рецепторами в ЦНС, стимулює вивільнення гормона задоволення — дофаміну й сприяє розвитку потягу до нього та залежності. Повторні дози нікотину викликають збільшення кількості нікотинових рецепторів до 300 %. Для підтримання сили відчуттів потрібне підвищення дози та частоти прийому нікотину. Відмова від куріння призводить до кількісного дисбалансу між медіатором і рецепторами. Починається процес ренейроадаптації, що характеризується надмірною кількістю рецепторів і гіперхолінергічною активністю, що клінічно проявляється синдромом відміни.
Перші симптоми абстиненції виникають через 2 години від моменту останньої викуреної сигарети й досягають свого максимуму через 24 години після припинення куріння. Під час синдрому відміни людина може тривалий час одночасно відчувати кілька симптомів різного ступеня інтенсивності. Серед них: сильне бажання курити, тривога, депресія, порушення концентрації уваги, погіршення настрою, дратівливість, підвищена збудливість, сонливість, головний біль, запаморочення, тремор, пітливість, болі в м’язах, посилення кашлю та труднощі відходження мокроти, відчуття голоду. Тривалість цього синдрому — від декількох тижнів до 3 місяців.
В усьому світі національні медичні рекомендації засновані на керівних принципах припинення вживання тютюну і лікування тютюнової залежності, сформульованих і викладених M.C. Fiore і соавт. та затверджених на 4–й конференції сторін РКТБ.
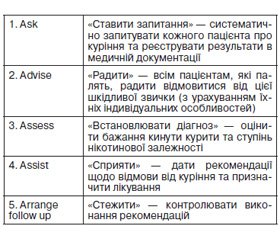
Тактика поведінки лікаря щодо пацієнта–курця будується на принципі 5 кроків, який в англійському варіанті має назву 5A. Абревіатура відображає послідовність дій лікаря в процесі роботи з пацієнтом–курцем (табл. 1).
/157/157.jpg)
Ask. Першим кроком у лікуванні тютюнової залежності є виявлення осіб, які палять, і реєстрація статусу куріння у медичній документації. Для осіб, які палять на момент обстеження, питання про куріння слід ставити не рідше одного разу на рік.
Оцінюючи відповіді на запитання про паління, лікар повинен враховувати, що куріння кальяну, сигари та люльки, що зазвичай оцінюється пацієнтами як нешкідливе, також негативно впливає на організм. Необхідно інформувати таких пацієнтів про наслідки для здоров’я і мотивувати їх на відмову від куріння.
Згідно з методичними рекомендаціями для медичних працівників закладів охорони здоров’я з надання лікувально–профілактичної допомоги особам, які бажають позбутися залежності від тютюну (МОЗ України, 2012), статус куріння реєструється у медичній документації. Для надання кваліфікованої допомоги бажано також внести:
— стаж куріння;
— кількість сигарет, викурених протягом дня;
— попередні спроби відмови від куріння, причини повернення;
— ступінь нікотинової залежності;
— рівень готовності пацієнта до відмови від куріння.
Ці дані дозволяють конкретизувати подальші поради, передбачити труднощі, пов’язані з синдромом відміни або з тими соціальними факторами, що призвели до зриву під час попередніх спроб відмови. Їх можна використовувати для мотивації пацієнта відмовитися від куріння, а головне — вони дозволять оцінювати зміни у статусі куріння, включаючи зменшення його інтенсивності при тривалому спостереженні.
Advise. Необхідно радити всім курцям відмовитися від куріння. Порада має бути зрозумілою, строгою, але доброзичливою, з урахуванням індивідуальності співрозмовника. Необхідно підкреслити, що лікар може допомогти пацієнту у відмові від куріння. Враховуючи величезне різноманіття шкідливого впливу тютюну на організм і інформованість лікаря про стан здоров’я пацієнта та/або членів його сім’ї, лікар завжди може обґрунтувати свою пораду для конкретної людини з точки зору ризику розвитку тієї чи іншої проблеми, пов’язаної з курінням.
Assess. Тютюнова залежність — це захворювання з хронічним перебігом, що має два компоненти: психологічний і фізіологічний. Виявити, який із них переважає, — необхідний крок для визначення подальшої тактики лікаря. Оцінка ступеня нікотинової залежності здійснюється за допомогою добре відомого тесту Фагерстрема. Анкетування може проводити лікар або медична сестра, однак найчастіше пацієнт самостійно заповнює опитувальник. Кожна відповідь має певну кількість балів, а їхня сума відповідає ступеню нікотинової залежності.
Завдання лікаря — правильно інтерпретувати отриманий результат.
Сума відповідей:
0–2 бали — дуже слабка залежність;
3–4 бали — слабка залежність;
5 балів — середня залежність;
6–7 балів — висока залежність;
8–10 балів — дуже висока залежність.
Пацієнт із сумою балів більше 6 має виражену пристрасть до нікотину і у разі відмови від куріння неминуче стикнеться з проявами синдрому відміни. Тому для цієї групи пацієнтів фармакотерапія є необхідною та вельми ефективною (табл. 2).
/158/158.jpg)
Як експрес–метод щодо визначення необхідності призначення медикаментозного лікування можна використовувати три запитання, які потребують відповіді «так» чи «ні»:
— Чи курите Ви понад 10 сигарет на день?
— Чи викурюєте Ви першу сигарету протягом 30 хвилин після пробудження?
— Чи відчували Ви симптоми відміни під час попередніх спроб відмови від куріння?
Позитивні відповіді на ці три запитання дозволяють припустити у пацієнта високу залежність і запропонувати йому медикаментозну терапію при відмові від куріння.
Треба мати на увазі, що рівень нікотинової залежності сам по собі не відображає вірогідність відмови від куріння. Набагато більше значення для оцінки прогнозу ефективної відмови відіграє рівень мотивації пацієнта. Проведені епідеміологічні обстеження та соціологічні опитування населення показують, що 70–80 % курців хочуть відмовитися від куріння. Однак, як демонструє практика, лише 25–30 % осіб готові реально зробити це найближчим часом. Можна поставити конкретне запитання: «Чи готові Ви відмовитися від куріння?». І залежно від відповіді віднести пацієнта до однієї з трьох груп: 1) тих, хто не бажають кинути палити; 2) тих, хто хоче відмовитися від куріння, але не бажає зробити це найближчим часом; 3) осіб з високою мотивацією до відмови. З нашої точки зору, більш об’єктивний результат можна отримати, використовуючи анкету мотивації пацієнта, наведену в методичних рекомендаціях «Надання медичної допомоги дорослому населенню з профілактики та відмови від куріння» (Росія, 2012) (табл. 3).
Сума балів з окремих питань визначає ступінь мотивації пацієнта до відмови від куріння. Максимальне значення — 8, мінімальне — 0. Чим більша сума балів, тим сильніша мотивація у пацієнта кинути курити:
— Сума балів більше 6 означає, що пацієнт має високу мотивацію і йому можна запропонувати тривалу лікувальну програму з метою повної відмови від куріння.
— Сума балів від 4 до 6 означає слабку мотивацію, і пацієнту можна запропонувати коротку лікувальну програму з метою зниження інтенсивності куріння та посилення мотивації.
— Сума балів нижче 3 означає відсутність мотивації, пацієнту можна запропонувати програму зниження інтенсивності куріння.
На практиці особи, які мають 5–6 балів, погоджуються взяти участь у програмі відмови від куріння за умови призначення їм медикаментозної терапії.
Assist. Пацієнтам, які не хочуть кинути курити або не готові зробити це зараз, допомога полягає в кваліфікованій і персоніфікованій пораді щодо необхідності кинути палити. Це важливий крок у підвищенні їхньої мотивації до повної відмови від куріння. За наявності можливості направте пацієнта до фахівця. Якщо пацієнт хоче кинути палити, переконайтеся, що він усвідомлює необхідність лікування, і складіть план. Разом із пацієнтом призначте дату припинення куріння й обговоріть, чого слід очікувати під час спроби кинути курити, включаючи ймовірність виникнення синдрому відміни. Рекомендуйте уникати зовнішніх факторів, які спонукають до повернення куріння, у тому числі алкоголю, переїдання тощо. Запропонуйте фармакотерапію. Якщо можливо, забезпечте пацієнта інформаційними матеріалами. Кожному пацієнту, незалежно від призначення фармакотерапії, необхідно дати комплекс загальних порад, таких як: збільшення споживання мінеральної води, соків і овочевих відварів, заміна цукру на мед, збільшення споживання продуктів, багатих на вітаміни А, В1, В12, С, Е і РР, прогулянки на свіжому повітрі і дихальна гімнастика, у разі посилення кашлю — відхаркувальні засоби. Пацієнту необхідно попередити свою сім’ю, друзів, звичайних партнерів по курінню про те, що він кидає курити і просить у них підтримки та допомоги.
Arrange follow up. Відмова від куріння — процес тривалий. Контроль і спостереження необхідні для профілактики повернення до куріння, небезпека якого є особливо великою протягом перших 6 місяців. У методичних рекомендаціях МОЗ (2012) відсутні чіткі вказівки на те, як часто необхідно розмовляти з пацієнтом у цей період. Як показує досвід подібної роботи, лікарю потрібно контактувати з пацієнтом, який кидає палити, не рідше одного разу на 2 тижні протягом 1–го місяця і не рідше одного разу на 3 тижні протягом 2–го і 3–го місяців (призначати дати візиту). Частота візитів у наступні 3 місяці залежить від бажання пацієнта та думки лікаря щодо їхньої необхідності. Під час кожного відвідування лікаря заохочуйте спробу пацієнта припинити куріння, цікавтеся успіхами і труднощами, що виникають у процесі відмови, висловлюйте впевненість у тому, що пацієнт здатний припинити куріння та будьте готові надати необхідну допомогу. Пам’ятайте, що рецидиви в лікуванні тютюнової залежності — це наслідок хронічної природи залежності, й вони не означають провалу пацієнта та лікаря. Необхідно з’ясувати причину зриву, обговорити способи уникнення цих причин у подальшому та за згодою пацієнта відновити спробу відмови від куріння.
Фармакотерапія тютюнової залежності
Фармакотерапія тютюнової залежності в міжнародних рекомендаціях представлена кількома групами препаратів. До препаратів першої лінії відносять нікотинозамісні препарати (НЗП), антидепресант бупропіон та частковий агоніст нікотинових рецепторів вареніклін. В Україні для медикаментозного лікування також використовується офіційно зареєстрований препарат Табекс, який містить цитизин.
На сьогодні безпеку застосування медикаментозного лікування тютюнової залежності у пацієнтів зі стабільним перебігом захворювань серцево–судинної системи доведено для двох груп препаратів: нікотинозамісної терапії та антидепресанта бупропіону.
Нікотинозамісна терапія (НЗТ)
Концепція зменшення проявів синдрому відміни в осіб, які відмовилися від куріння, за допомогою доставки чистого нікотину в організм людини була висунута O.A. Ferno в 1973 р.
Принципи НЗТ
— Надходження в організм чистого нікотину в кількості меншій, ніж під час куріння, проте достатній для запобігання абстинентного синдрому або зменшення вираженості його проявів.
— Послідовне зниження надходження нікотину, що полегшує поступову повну відмову від куріння.
— Зменшення здатності нікотину викликати залежність за рахунок уповільнення його адсорбції.
Показання до застосування
1. Повна відмова від куріння (для полегшення або усунення абстинентного синдрому).
2. Скорочення числа сигарет, що викурює пацієнт, як перший крок до подальшої повної відмови від куріння.
3. Тривале утримання від куріння в місцях, де куріння заборонено, для профілактики синдрому відміни (тривалі перельоти, лікування в стаціонарі тощо).
Форма випуску
Існує п’ять основних форм НЗТ: гумка жувальна лікувальна, пластир трансдермальний, інгалятор, назальний спрей, сублінгвальні таблетки.
Ці форми НЗТ відрізняються за способом введення, швидкістю абсорбції, а також за ступенем, за яким вони забезпечують ситуаційну реакцію на бажання закурити. На поточний момент відсутні докази явної переваги тієї чи іншої форми НЗТ.
В Україні офіційно зареєстрований і допущений до вільного продажу препарат нікоретте у формі гумки жувальної лікувальної 2 і 4 мг нікотину та пластиру трансдермального у дозах 25/16, 15/16 і 10/16 год/мг нікотину.
Схема призначення препаратів
Доза призначуваного препарату залежить від інтенсивності ТП. Обидві форми нікоретте можуть використовуватися як монотерапія або комбінація.
NB! Нікоретте у формі жувальної гумки в дозі 4 мг застосовується тільки у вигляді монотерапії.
У разі щоденного викурювання 20 і більше сигарет рекомендується:
— використання жувальної гумки нікоретте 4 мг (8–12 подушечок на добу);
— пластир нікоретте призначати за такою схемою: перші 8 тижнів пластир із дозуванням 25 мг, потім 2 тижні — із дозуванням 15 мг і 2 тижні — із дозуванням 10 мг.
Для осіб із меншою інтенсивністю куріння (менше 20 сигарет на день і наявністю симптомів абстинентного синдрому при попередніх безуспішних спробах відмови від куріння) рекомендується:
— використання жувальної гумки нікоретте 2 мг (8–12 подушечок на добу);
— пластир нікоретте призначати за такою схемою: перші 8 тижнів пластир із дозуванням 15 мг і потім 4 тижні — із дозуванням 10 мг.
Комбінована терапія
Призначається пацієнтам з високим і дуже високим ступенем нікотинової залежності. Жувальна гумка нікоретте дозуванням 2 мг також може застосовуватися разом із пластиром у тих ситуаціях, коли на тлі застосування пластиру людина продовжує періодично відчувати непереборні позиви до куріння, або якщо не вдалося кинути палити із застосуванням тільки жувальних гумок або тільки пластиру. Скасування комбінованої терапії може проводитися двома способами (табл. 4).
/160/160.jpg)
Спосіб застосування пластиру трансдермального нікоретте
Пластир наносять вранці на суху, чисту, позбавлену волосяного покриву та неушкоджену ділянку шкіри в ділянці стегна, плеча або грудної клітки (праворуч) і видаляють перед сном. Денне лікування за допомогою пластиру не провокує порушень сну.
Спосіб застосування жувальної гумки нікоретте
1. Гумку повільно розжувати до появи гострого присмаку, потім помістити між щокою й яснами для кращого всмоктування нікотину через слизову оболонку рота.
2. Після зникнення присмаку слід відновити жування.
3. Уся процедура триває близько 30 хвилин або до повного зникнення присмаку під час жування.
Тривалість застосування препаратів
Обов’язковою умовою успішного застосування препаратів НЗТ є тривалість лікування — не менше 3 місяців (12 тижнів). У разі необхідності лікування з використанням пластиру трансдермального може тривати довше, але не більше 6 місяців.
Безпека
Безпеку застосування НЗТ доведено як у здорових осіб, так і у пацієнтів із різними (в тому числі серцево–судинними) захворюваннями; вона ґрунтується на повільному надходженні нікотину, низькій концентрації та пологій кривій залежності ефекту від дози. Концентрація нікотину в крові під час надходження його через шлунково–кишковий тракт або шкіру наростає повільно й ніколи не досягає тих значень, які асоціюються у людини–курця з почуттям задоволення.
Доведено, що використання НЗТ безпечно у хворих на ІХС, у тому числі після перенесеного інфаркту міокарда.
Ефективність
Проведені дослідження показали, що застосування однієї з форм препаратів НЗТ підвищує ймовірність повної та тривалої відмови від куріння у 2 рази, в поєднанні з психологічною підтримкою — у 3 рази. Найбільш ефективною є комбінація з двох форм препарату.
Протипоказання
Протипоказаннями для призначення препаратів НЗТ є підвищена чутливість до нікотину або інших компонентів препарату, гострий період інфаркту міокарда та нестабільна стенокардія, неконтрольована артеріальна гіпертонія, виражені аритмії. Препарати слід призначати з обережністю при загостренні виразкової хвороби, вагітності та лактації; жувальну гумку — при стоматитах, езофагітах, патології скронево–нижньощелепного суглоба, застосуванні зубних протезів.
Більш ніж 40–річне широке використання препаратів НЗТ для відмови від куріння переконливо продемонструвало їхню ефективність, безпечність, добру переносимість, незначну кількість протипоказань і відсутність впливу на психофізіологічні реакції пацієнта.
Бупропіон гідрохлорид (відомий під торговою маркою Зибан). Препарат рецептурної форми продажу, селективний інгібітор зворотного захвату норадреналіну, серотоніну та допаміну.
На сьогодні цей препарат в Україні не зареєстрований, тому лікар не може його рекомендувати та призначати пацієнту як медикаментозну допомогу у відмові від куріння.
Однак бувають ситуації, коли пацієнт може самостійно придбати цей препарат в інтернет–аптеках або привезти з–за кордону та наполягає на його прийомі. Тому лікарям слід бути знайомими з особливостями його призначення.
Необхідно пам’ятати, що протипоказаннями для прийому бупропіону гідрохлориду є підвищена чутливість до препарату, вагітність або лактація, епілепсія чи судомні напади в анамнезі, пухлини головного мозку, булімія, анорексія, прийом алкоголю. Не можна одночасно призначати з інгібіторами моноаміноксидази. Вимагає обережного застосування у пацієнтів, які приймають препарати, що знижують судомний поріг, такі як теофілін, трамадол, антибіотики класу хінолонів, антигістамінні, седативні препарати.
Вареніклін
В Україні препарат офіційно зареєстрований під торговою маркою Чампікс (рецептурна форма продажу). Селективний частковий агоніст a4b2Н–холінорецепторів.
Як агоніст нікотинових рецепторів вареніклін сприяє виділенню дофаміну, зменшуючи тим самим прояви синдрому скасування та тягу до паління. Як частковий антагоніст він блокує зв’язування нікотинових рецепторів з нікотином, зменшуючи задоволення від куріння.
На сьогодні відсутня єдина думка з приводу безпеки застосування цього препарату у пацієнтів із ССЗ.
У зв’язку з цим у міжнародних рекомендаціях лікарям рекомендовано оцінити співвідношення «користь/ризик» перед призначенням варенікліну пацієнтам з кардіоваскулярною патологією. Також необхідно переконати пацієнта, який отримує вареніклін, звертатися за медичною допомогою відразу ж після погіршення свого стану.
Показання до застосування
Рекомендується для повної відмови від куріння особам, які викурюють понад 10 сигарет на день.
Форма випуску
Таблетки по 0,5 і 1,0 мг.
Схема призначення препарату
Прийом препарату починають за 1 тиждень до передбачуваної дати відмови від куріння — пацієнт приймає препарат і продовжує курити, а через тиждень намагається припинити куріння.
Вареніклін застосовується перорально в таблетках по 0,5–2,0 мг/добу. Дозування препарату у перші 3 дні становить 0,5 мг 1 раз на день, протягом наступних 4 днів — 0,5 мг 2 рази на день. На 8–й день доза збільшується до 1 мг двічі на день і залишається незмінною протягом усього курсу лікування.
Тривалість застосування препарату
Тривалість курсу лікування зазвичай становить 12 тижнів. Можливе призначення додаткового курсу препарату в дозі 1 мг двічі на добу протягом ще 12 тижнів.
Ефективність
У проведених дослідженнях показано, що застосування цього препарату підвищує ймовірність відмови від куріння в 3 рази.
Протипоказання
Протипоказання й обмеження застосування препарату: особи, молодші 18 років, підвищена чутливість до компонентів препарату, вагітність і лактація, ниркова недостатність, психічні розлади в анамнезі.
Побічні ефекти
До числа частих побічних ефектів препарату, описаних у клінічних випробуваннях, відносять нудоту (29 %), перепади настрою, дратівливість (19 %), головний біль (14 %), безсоння (14 %). Рідше відмічають незвичайні сновидіння, безсоння, сонливість, запаморочення, втому, діарею. У низці досліджень виявлено зв’язок між застосуванням варенікліну та розвитком агресії, проблемами з чіткістю зору та координацією руху. У зв’язку з цим у США він заборонений для застосування пілотами, диспетчерами, професійними водіями та військовослужбовцями.
Цитизин (офіційно зареєстрований в Україні препарат під торговою маркою Табекс). Це препарат, який отримують з рослини Cytiuslaborinum. Є агоністом Н–холінорецепторів. Не викликає змін психофізіологічного стану пацієнта, не порушує здатності керувати автотранспортом і працювати з механізмами.
У зв’язку з наявністю в числі протипоказань і обмежень до застосування препарату артеріальної гіпертензії, ІХС (у тому числі за наявності хронічної серцевої недостатності), захворювань судин головного мозку цитизин не повинен призначатися пацієнтам із кардіоваскулярною патологією для лікування тютюнової залежності.
Висновок
Тютюнова залежність — хронічне захворювання, що необхідно лікувати. Досвід багатьох країн, які досягли відчутних успіхів у зниженні захворюваності та смертності від хронічних неінфекційних захворювань, довів, що саме зменшення поширеності куріння здійснює статистично вірогідний позитивний вплив на показники здоров’я населення.
1. Кваша О.О. Контроль над тютюном в Україні. Національний звіт. — К., 2009.
2. Кваша О.О. Популяційна оцінка впливу факторів ризику серцево–судинних захворювань в смертність за даними 20–річного проспективного дослідження: автореф. дис... д–ра мед. наук. — К., 2009. — С. 40.
3. Iestra J.A., Kromhout D., van der Schouw Y.T. et al. Effect size estimates of lifestyle and dietary changes on all–cause mortality in coronary artery disease patients. A systematic review // Circulation. — 2005. — 112. — 924–934.
4. Надання медичної допомоги дорослому населенню з профілактики та відмови від куріння (Росія, 2012).