Статья опубликована на с. 55-59
Вступ
Хронічні гастродуоденальні захворювання (ХГДЗ), незважаючи на значні досягнення в їх діагностиці та лікуванні протягом останнього десятиріччя, посідають одне з провідних місць у структурі хронічної патології дитячого віку [1]. Серед ХГДЗ у дітей найбільшу питому вагу має хронічний гастродуоденіт (ХГД). Особливістю хронічних захворювань травної системи в сучасних умовах є багатофакторність і гетерогенність патогенезу та залучення до процесу інших органів і систем, зокрема ендокринної та серцево-судинної [2, 3].
Останнім часом значно підвищився інтерес до вивчення впливу порушень функції щитоподібної залози (ЩЗ) та йододефіциту на перебіг багатьох захворювань [5]. У зв’язку з інтенсивністю процесів росту, метаболізму і розвитку у дітей потреба в йоді у них підвищена, а можливість розвитку його дефіциту та поширення субклінічного гіпотиреозу (СГ) в ендемічних зонах, до яких належить Прикарпатський регіон, є особливо високою. Недостатнє надходження йоду в організм зумовлене передусім певними географічними особливостями місцевості, а саме висотою розташування над рівнем моря. Чим вище знаходиться місцевість, тим менше йоду міститься в ґрунтах та воді. Йододефіцит переважно має безсимптомний перебіг, але у частини дітей може проявлятись поганою пам’яттю; когнітивною недостатністю; м’язовою слабкістю; втомлюваністю; судорогами у м’язах. В умовах йодного дефіциту частіше реєструються ознаки вторинної імунологічної недостатності (пригнічення фагоцитарної активності нейтрофілів, зниження рівнів лізоциму, комплементу, дисбаланс Т-клітинної ланки імунітету з порушенням процесу дозрівання Т-лімфоцитів, зниження антитоксичного імунітету) [7].
Проблема прихованих порушень функції ЩЗ є порівняно новою. Успіхи у вивченні цієї проблеми значною мірою зумовлені впровадженням упродовж останніх десятиліть у клінічній практиці радіоімунологічних методів визначення в плазмі крові тиреотропного гормона гіпофіза (ТТГ) та рівня гормонів ЩЗ, що відкрило нову еру в діагностиці та лікуванні гіпотиреозу. Це дозволило не тільки вірогідно розмежувати підвищений, нормальний чи знижений рівні ТТГ у крові і тим самим верифікувати стани гіпо-, еу- та гіпертиреозу, але й діагностувати порушення функції ЩЗ, що мають латентний перебіг, а саме СГ.
При гормональному дослідженні дітей із CГ можна виявити стійке підвищення рівня ТТГ при нормальному рівні гормонів ЩЗ або при їх незначному дисбалансі. Прихована гіпотироксинемія, що супроводжує довгоіснуючий дифузний зоб при нестачі йоду в довкіллі, призводить до формування йододефіцитних захворювань та зумовлює подальше прогресування цієї патології, що є небезпечним для здоров’я зростаючого покоління. Дані щодо поширеності СГ досить суперечливі, а його вплив на стан здоров’я дітей є недостатньо вивченим. Однак є повідомлення, що частота субклінічного гіпотирео–зу становить у середньому 6 % в загальній популяції, у 5–6 разів перевищуючи поширеність явного гіпотиреозу [6].
Тому проблема ранньої діагностики і своєчасної корекції СГ залишається актуальною. Недаремно у Міжнародній класифікації захворювань 10-го перегляду субклінічний гіпотиреоз виділено в окрему рубрику. У вітчизняній літературі трапляються лише поодинокі публікації про субклінічні дисфункції ЩЗ у дітей, тому для широкого кола лікарів ці поняття недостатньо знані. За даними літератури, при СГ клінічні прояви не так яскраво виражені, як при наявному захворюванні, і часто маскуються супутньою патологією [4]. СГ у подальшому може несприятливо впливати на фізичний та статевий розвиток, народження здорового потомства при досягненні дитиною репродуктивного віку, порушувати стан імунної та інших систем організму [8].
Згідно з даними літератури, найбільш чутливими до нестачі йоду в довкіллі є діти молодшого шкільного віку та дівчатка усіх вікових груп. Порушення тиреоїдного статусу у дітей із субклінічним гіпотиреозом призводить до появи початкових порушень у функціональному стані різних органів та систем і є одним із факторів розвитку ожиріння, анемії та патологічних змін із боку серцево-судинної системи [9].
Незважаючи на проведені численні дослідження, залишаються недостатньо вивченими клініко-лабораторні особливості перебігу хронічних захворювань гастродуоденальної зони, поєднаних із тиреоїдною патологією.
Мета роботи — встановлення особливостей перебігу хронічного гастродуоденіту у дітей із субклінічним гіпотиреозом та обґрунтування застосування препаратів йоду при цій патології.
Матеріал і методи дослідження
Обстеження проводилось у динаміці у 120 дітей середнього та старшого шкільного віку, хворих на ХГД. Дівчаток та хлопчиків серед обстежених було практично порівну (48,2 та 51,8 % відповідно). Верифікація діагнозу ХГД проводилась на основі детального клініко-лабораторного та інструментального обстеження хворих. З метою оцінки способу життя проведено анкетування дітей цього ж віку. Анкета-опитувальник розроблена на кафедрі дитячої хірургії та пропедевтики педіатрії Івано-Франківського національного медичного університету і включала питання за розділами: про себе, характер харчування, рухова активність, шкідливі звички. Анкетування було анонімне.
Визначення інфікування Helicobacter pylori у дітей із ХГДЗ проводили за допомогою імуноферментого аналізу та шляхом виявлення ДНК бактерій Helicobacter pylori методом полімеразної ланцюгової реакції. Кислотоутворюючу функцію шлунка досліджували за результатами базальної топографічної експрес-рН-метрії за довжиною шлунка за В.М. Чернобровим. Фіброезофагогастродуодено–скопія (ФЕГДС) здійснювалась за допомогою дитячого ендоскопа GIF-K20 фірми Olimpus (Японія).
З метою обстеження функціонального стану серцево-судинної системи в комплексі діагностичних заходів проводили електрокардіографію (ЕКГ) у 12 відведеннях (стандартних, грудних та посилених однополюсних від кінцівок). Комп’ютерну ЕКГ реєстрували на апараті «Електрокард» (ВО «Метекол», Україна).
Діагностика субклінічного гіпотиреозу здійснювалася шляхом дослідження стану гіпофізарно-тиреоїдної системи, для чого проводилося визначення тиреоїдних гормонів (Т4, Т3), ТТГ у сироватці крові. Вміст ТТГ визначали за допомогою високочутливого методу, що ґрунтується на принципі хемілюмінесцентного імунологічного аналізу з використанням парамагнітних часток за допомогою імуноаналізатора Stat Fax 303 Plus фірми Awareness Technology Inc. (США) з показниками нормальних величин від 0,3 до 5,2 мкОД/мл і межею чутливості — 0,003 мкОД/мл. Концентрацію периферичних тиреоїдних гормонів, зокрема Т4, визначали за допомогою хемілюмінесцентного імунологічного аналізу вищеописаним імуноаналізатором. Чутливість методу становила 0,8 нг/мл при похибці 2,9–3,3 % для Т3 і 1 нг/мл при похибці 4,1–5,9 % для Т4. Відповідно до протоколу надання медичної допомоги дітям за спеціальністю «дитяча ендокринологія» субклінічний гіпотиреоз діагностується при ТТГ вище за 2,5 мОД/л, але не вище за 10 мОД/л при нормальному рівні Т4 і відсутності клінічної симптоматики. Ультрасонографічне дослідження ЩЗ проводилось на апараті Scanner-100 при використанні лінійного датчика з частотою 7,5 мГц.
Статистичну обробку даних проводили за допомогою пакета програм Statistica 5.5А (StatSoft, США). Середні величини подані у вигляді (М ± m), де М — середнє значення показника, m — стандартна похибка середнього. При порівнянні середніх значень використовували критерій Стьюдента. Результати вважали статистично вірогідними при значеннях Р < 0,05.
Результати дослідження
Вивчення анамнестичних даних показало, що у більшості хворих (67,1 %) тривалість захворювання становила від 9 місяців до 3 років. Звертає на себе увагу патологічний перебіг вагітності та пологів у більшості хворих (у 58,9 %). Уперше було госпіталізовано 49 (40,8 %) пацієнтів із ХГД, повторно — 71 (59,2 %) дитину.
Аналіз клінічних проявів захворювання (скарг, даних об’єктивного обстеження) показав, що в клінічній картині ХГД можна виділити такі провідні синдроми: больовий, диспептичний та астеновегетативний. Больовий синдром було діагностовано у 98,6 % дітей, диспептичний — у 92,4 %, астеновегетативний — у 69,8 % обстежених. Звертає на себе увагу висока частота дуоденогастрального рефлюксу — у 38,7 % дітей із ХГД. Серед основних проявів диспептичного синдрому переважно спостерігались прояви шлункової диспепсії — зниження апетиту (52,3 %), печія (57,6 %). Больовий синдром проявлявся у дітей після прийому їжі, при швидкій ходьбі, стрибках, глибокому вдиху, в положенні лежачи на спині. Біль частіше характеризувався як ниючий (42,9 % обстежених) чи приступоподібний (27,6 % обстежених) з іррадіацією в спину, шию.
На формування хронічної патології у дітей впливає спосіб життя дитини. Тому всім дітям із захворюваннями шлунково-кишкового тракту проведено анкетування, що стосувалося самооцінки способу життя.
Раціональне збалансоване харчування є одним із найважливіших факторів росту та розвитку дітей. Проведене анкетування дозволило встановити режим харчування учнів і споживання ними окремих харчових продуктів. Переважна більшість дітей (61,76 % всіх опитаних) вважають своє харчування регулярним. Нерегулярно харчуються в основному дівчатка, причому з віком зростає частка дівчат, які оцінили своє харчування як нерегулярне. Сніданок діти всіх вікових груп споживають переважно вдома, не снідають 5,29 % дівчат та 10,59 % хлопців. 76,47 % школярів регулярно обідають вдома (при цьому слід наголосити, що уроки у старшокласників завершуються близько 15 год), 18,23 % — у школі. Вечеряють вдома практично всі опитані, однак 7,06 % опитаних не вечеряють, і це тільки дівчата.
Вивчення продуктових наборів, що використовуються в харчуванні школярів, показало, що забезпечення основними харчовими продуктами можна охарактеризувати як дефіцитне для всіх дітей. М’ясні страви щоденно споживають тільки 8,24 % опитаних. Значна частина дітей (46,47 %) отримують м’ясо один раз на декілька днів. Аналогічна ситуація і зі споживанням молока та молочнокислих продуктів: 44,1 % дітей харчуються даними продуктами один раз на декілька днів. Основний дефіцит продуктів поповнюється у школярів за рахунок хліба та макаронних виробів: щоденно вживають дані продукти від 49,55 % до 58 % школярів. Близько половини респондентів (49,41 %) відзначили, що щоденно включають у свій раціон перші страви. Не є втішним і те, що овочі та фрукти щоденно споживають у своєму раціоні тільки 54,12 % опитаних. Морепродукти, що містять йод, не тільки щоденно, але й щотижнево не споживає жоден опитаний.
Зміни з боку серцево-судинної системи у дітей, хворих на ХГД, мали суб’єктивний та об’єктивний характер. При надходженні до стаціонару 43,3 % дітей скаржились на болі в ділянці серця та серцебиття, що виникали переважно після психоемоційних перевантажень. У більшої частини (80,6 %) обстежених дітей із ХГД було виявлено об’єктивні зміни з боку серцево-судинної системи: артеріальна гіпотензія констатована у 37,9 % дітей, артеріальна гіпертензія — у 16,1 %, аритмія — у 35 %, приглушеність серцевих тонів — у 21,9 %, систолічний шум функціонального характеру — у 50,83 % дітей.
ЕКГ-дослідження проводилось усім обстеженим хворим. Нормальна вікова ЕКГ мала місце лише у 18,8 % дітей. Найчастішими порушеннями на ЕКГ були аритмії, порушення провідності, порушення процесів реполяризації. Найчастішими порушеннями серцевого ритму були номотопні порушення, що зафіксовані у 53,6 % обстежених. Гетеротопні порушення серцевого ритму маніфестують у дітей екстрасистолією (13,0 %), міграцією водія ритму (2,2 %). Комбіновані форми аритмій мали місце у 4,3 % обстежених, проявляючись синдромом укороченого інтервалу РQ (синдром CLC) у 3,6 % дітей і синдромом WPW — у 0,7 %. Феномен укороченого інтервалу РQ зустрічався значно частіше — у 29,7 % дітей. Порушення провідності зафіксовані у 28,3 % дітей і проявлялись блокадами ніжок пучка Гіса. Порушення фази реполяризації відзначались у 37,7 % обстежених дітей. При ЕКГ-дослідженні у 64 дітей (53,3 %) виявлено зміни в серці у вигляді малих структурних аномалій (пролапс стулок мітрального клапана — у 30,83 %, аномальні хорди — у 19,7 %).
Нами була проведена порівняльна оцінка ЕКГ-змін у дітей із СГ та без такої (табл. 1). Як свідчать дані табл. 1, найбільш часто у дітей із субклінічним гіпотиреозом спостерігались порушення процесів реполяризації, синусова брадикардія, подовження інтервалу QT, неповна блокада правої ніжки пучка Гіса та екстрасистолії.
Проведено вивчення функціонального стану гіпофізарно-тиреоїдної системи всіх дітей шляхом визначення рівня ТТГ, Т3, Т4, індексу Т3/Т4. Відповідно до протоколу надання медичної допомоги дітям за спеціальністю «дитяча ендокринологія» субклінічний гіпотиреоз діагностується при ТТГ вище за 2,5 мОД/л, але не вище за 10 мОД/л при нормальному рівні Т4 і відсутності клінічної симптоматики. Серед обстежених дітей у 65 (54,2 %) було діагностовано СГ (ТТГ — 5,4 ± 0,4 мОД/л, Т3 — 5,45 ± 0,42 пмоль/л, Т4 — 16,55 ± 0,75 пмоль/л), у решти відсутні лабораторні прояви СГ (ТТГ — 1,3 ± 0,15 мОД/л, Т3 — 6,01 ± 0,36 пмоль/л, Т4 — 16,5 ± 1,17 пмоль/л).
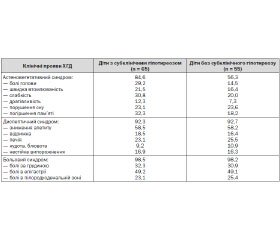
Аналіз клінічних даних показав наявність особливостей клінічного перебігу ХГД у дітей із СГ (табл. 2).
Встановлено, що частота больового та диспептичного синдромів у дітей зі СГ і у хворих без ознак СГ була практично однаковою. Проте тривалість больового синдрому у дітей зі СГ була в 1,7 раза вищою, ніж у дітей із ХГД без СГ. Астеновегетативний синдром, основними проявами якого були загальна слабкість, головний біль, дратівливість, швидка втомлюваність, порушення сну, погіршення пам’яті, вірогідно частіше спостерігався у дітей зі СГ (84,6 %) порівняно з хворими на ХГД без проявів СГ (56,3 %, Р < 0,02). Можливо, це пов’язано з тим, що деякі ознаки СГ трактувались як астеновегетативний синдром.
За даними ультразвукового дослідження (УЗД) виявлено перевищення об’єму ЩЗ щодо нормативних вікостатевих значень за відсутності вогнищевих змін у всіх дітей зі СГ та у 13 дітей (23,6 %) без проявів СГ, що дозволило діагностувати тиреомегалію. У всіх випадках ЩЗ визначалась як дифузно збільшена, м’яко-еластичної консистенції, не болюча. За даними ФЕГДС встановлено, що у 60,8 % хворих на ХГД візуалізувались поверхневі форми запалення, у 39,2 % — ерозивні. Відзначено, що частота запально-деструктивних змін у слизовій оболонці шлунка та дванадцятипалої кишки серед пацієнтів з ознаками СГ була вищою (55,38 %), ніж серед дітей без СГ (27,3 %, Р < 0,01).
Висновки
1. Особливістю перебігу ХГД на фоні СГ є висока частота астеновегетативного синдрому, більша тривалість больового синдрому, виражені клінічні та інструментальні ознаки функціональних порушень серцево-судинної системи.
2. Дітям із хронічною гастродуоденальною патологією в ендемічній зоні Прикарпаття рекомендовано проводити дослідження функції гіпофізарно-тиреоїдної системи.
3. При ХГД зі встановленим СГ слід рекомендувати застосування разом із базисною терапією препаратів йоду (йодид 100) протягом 3 місяців двічі на рік. Крім того, діти з ХГД потребують корекції харчування з включенням нутрієнтів, збагачених йодом.

/57.jpg)
/58.jpg)