Журнал «Здоровье ребенка» 8 (68) 2015
Вернуться к номеру
Биохимические маркеры нарушений липидного обмена при стеатозе печени у детей
Авторы: Завгородняя Н.Ю., Бабий С.А., Кленина И.А., Скирда И.Ю., Петишко О.П. - ГУ «Институт гастроэнтерологии НАМН Украины», г. Днепропетровск
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
Вивчені особливості ліпідного спектра крові у дітей з функціональними розладами біліарного тракту (ФРБТ) і стеатозом печінки. Під спостереженням перебували 28 дітей віком від 10 до 17 років, які зверталися за медичною допомогою до відділення дитячої гастроентерології ДУ «Інститут гастроентерології НАМН України». Наявність стеатозу визначалась за допомогою транзієнтної еластометрії печінки з дослідженням контрольованого параметру ультразвукового затухання. За результатами обстеження сформовано дві групи: І група — 17 дітей з ФРБТ без стеатозу; ІІ група — 11 дітей з ФРБТ зі стеатозом. Як дослідні маркери ліпідного спектра сироватки крові використано вміст загального холестерину, тригліцеридів, холестерину ліпопротеїдів високої щільності, холестерину ліпопротеїдів низької щільності, холестерину ліпопротеїдів дуже низької щільності і розраховано коефіцієнт атерогенності. Виявлено, що для дітей з ФРБТ характерною є дисліпідемія, яка проявляється у зниженні холестерину ліпопротеїдів дуже низької щільності, зростанні холестерину ліпопротеїдів низької щільності і коефіцієнта атерогенності. Для ліпідного спектра крові дітей зі стеатозом характерними виявились ознаки метаболічного синдрому.
Изучены особенности липидного спектра крови у детей с функциональными расстройствами билиарного тракта (ФРБТ) и стеатозом печени. Под наблюдением находились 28 детей в возрасте от 10 до 17 лет, которые обращались за медицинской помощью в отделение детской гастроэнтерологии ГУ «Институт гастроэнтерологии НАМН Украины». Наличие стеатоза определялось с помощью транзиентной эластометрии печени с исследованием контролируемого параметра ультразвукового затухания. По результатам обследования сформированы две группы: I группа — 17 детей с ФРБТ без стеатоза; II группа — 11 детей с ФРБТ со стеатозом. В качестве исследуемых маркеров использовано содержание общего холестерина, триглицеридов, холестерина липопротеидов высокой плотности, холестерина липопротеидов низкой плотности, холестерина липопротеидов очень низкой плотности и рассчитан коэффициент атерогенности. Выявлено, что для детей с ФРБТ характерна дислипидемия, которая проявляется в снижении холестерина липопротеидов очень низкой плотности, ростом холестерина липопротеидов низкой плотности и коэффициента атерогенности. Для липидного спектра крови детей со стеатозом характерными оказались признаки метаболического синдрома.
Peculiarities of blood lipids were studied in children with functional disorders of the biliary tract (FDBT) and liver steatosis. We have examined 28 children aged 10 to 17 years, who sought medical help in the department of pediatric gastroenterology of State institution «Institute of gastroenterology of National academy of medical sciences of Ukraine». The presence of steatosis was determined by means of liver transient elastography with the study of controlled parameter of ultrasonic attenuation. According to the findings, we have formed two groups: I group — 17 children with FDBT without steatosis; II group — 11 children with FDBT and steatosis. As research markers of serum lipids, we have used the content of total cholesterol, triglycerides, high-density lipoprotein cholesterol, low-density lipoprotein cholesterol, very low-density lipoprotein cholesterol, and atherogenic factor was calculated. It was found that children with FDBT are characterized by dyslipidemia, which manifests itself in the reduction of very low-density lipoprotein cholesterol, increase of low-density lipoprotein cholesterol and atherogenic factor. Signs of metabolic syndrome are characteristic of the blood lipids of children with steatosis.
ліпідний обмін, стеатоз печінки, діти.
липидный обмен, стеатоз печени, дети.
lipid metabolism, hepatic steatosis, children.
Статтю опубліковано на с. 38-42
Вступ
Об’єкт і методи дослідження
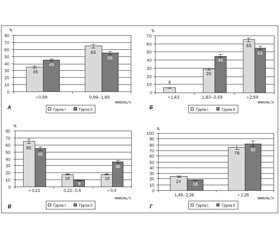
Результати досліджень
Обговорення
Висновки
1. Березенко В.С., Михайлюк Х.З., Диба М.Б., Ткалик О.М. Причини розвитку, діагностика та підходи до лікування стеатозу печінки та неалкогольного стеатогепатиту у дітей // Современная педиатрия. — 2014. — № 4(60). — С. 119-125.
2. Василос Л.В., Арамэ М.Г., Кожокару А.Н., Хородиштяну А., Банух А.И., Кирстя О.Н. Атерогенный потенциал крови как предиктор развития артериальной гипертензии у детей, проживающих на экологически неблагополучных территориях Молдовы // Российский кардиологический журнал. — 2013. — № 3. — С. 29-34.
3. Громнацька Н.М., Ткаченко С.К. Особливості ліпідного обміну у дітей із метаболічним синдромом // Здоровье ребенка. — 2014. — № 5(56). — С. 15-20.
4. Справочник по лабораторным методам исследования / Под ред. Л.А. Даниловой. — СПб.: Питер, 2003. — 736 с.
5. Людвік Т.А. Ліпідний спектр крові дітей з ревматичними хворобами // Перинатология и педиатрия. — 2015. — № 1. — С. 46-50.
6. Marshal W.J. Clinical Chemistry. — Mosby, New Yourk, 2000. — 383 p.
7. Наглядная статистика в медицине / Под ред. А. Петри, К. Сэбин. — М.: Гэотар-Мед, 2003. — 144 с.
8. Скибчик В.А., Онищук Ю.І. Неалкогольна жирова хвороба печінки: сучасні підходи до діагностики та лікування // Мистецтво лікування. Журнал сучасного лікаря. — 2014. — № 2. — С. 6-9.
9. Єрін Ю.С. Інформаційний бюлетень для хворих. Гіперліпідемія (підвищення жирів у крові) // Український журнал дитячої ендокринології. — 2014. — № 4. — С. 73-78.
10. Грибач С.М., Бородай Н.В., Чехун В.Ф. Особливості ліпідного статусу у людей похилого віку, хворих на рак молочної залози // Онкологія. — 2014. — № 16(4). — С. 252-256.
11. Anderson N., Borlak J. Molecular Mechanisms and Therapeutic Targets in Steatosis and Steatohepatitis // Pharmacological Reviews. — 2008. — № 60(3). — P. 311-375.
12. Andrabi S.M.S., Bhat M.H., Andrabi S.R.S., Kamili M.M.A. et аl. Prevalence of MS in 8–18 year old school-going children of Srinagar City of Kashmir India // Ind. J. Endocrinol. Metab. — 2013. — № 17(1). — P. 95-100.
13. Barrera J.R., Jimeno C.A., Paz-Pacheco E. Insulin Resistance among Adults with Type 1 Diabetes Mellitus at the Philippine General Hospital // J. Diabetes Metab. — 2013. — № 4(10). — 315. — Doi: 10.4172/2155-6156.1000315.
14. Day C.P., James O.F. Steatohepatitis: a tale of two «hits»? // Gastroenterology. — 1998 Apr. — № 114(4). — Р. 842-845.
15. Deldin A.R., Lee S.J. Role of physical activity in the treatment of nonalcoholic fatty liver disease in children and adolescents // Applied Physiology, Nutrition, and Metabolism. — 2013. — № 38(8). — Р. 805-812; 10.1139/apnm-2012-0503.
16. Giorgio V., Prono F., Graziano F., Nobilli V. Pediatric non-alkocholic fatty liver disease: old and new concepts on development, progression, metabolic insight and potential treatment targets // BMC Pediatric. — 2013. — № 13. — P. 40-50.
17. Okur I., Timer L., Ergu F.S., Yesilkaya E. et al. Oxidized low density lipoprotein levels and carotid intima-media thickness as markers of early atherosclerosis in pubertal obese children // J. Ped. End. Metab. — 2012. — № 26(7–8). — P. 657-662.
18. Sparks J.D., Sparks C.E. Insulin regulation of triacylglycerol-rich lipoprotein synthesis and secretion // Biochim. Biophys. Acta. — 1994. — № 1215. — Р. 9-32.
19. WHO Media centre, Factsheet, 2012. — http://www.who.int/mediacentre/factsheets/fs311/en/
20. Weinsier R.L., Wilson L.J., Lee J. Medically safe rate of weight loss for the treatment of obesity: a guideline based on risk of gallstone formation // Am. J. Med. — 1995 Feb. — № 98(2). — Р. 115-7. — Doi:10.1016/S0002-9343(99)80394-5.
1. Berezenko VS, Myhailyuk HZ, Dyba MB, Tkalik OM [Causes diagnostics and strategies of treating fatty liver disease and nonalcoholic steatohepatitis in children]. Contemporary Pediatrics. 2014; 4(60 Suppl): 119-125.
2. Vasilos LV, Arame MG, Kozhokaru AH, Horodishtianu A, Banuh AI, Kirstia ON [Blood atherogenic potential as a predictor of hypertension development in children living in ecology unfavorable Moldovan arias]. Rossiyskiy kardiologicheskiy zhurnal. 2013; (3): 29-34.
3. Gromnatska NM, Tkachenko SK [Peculiarities of lipid metabolism in children with metabolic syndrome]. Zdorovie rebionka. 2014; 5(56 Suppl): 15-20.
4. Danilova L.A. Handbook of laboratory analysis methods. 3rd ed. Sankt Petersburg: Piter; c2003. 736 p.
5. Ludwik TA [Lipid profile in children with rheumatic diseases]. Perinatology and pediatric. 2015; (1): 46-50.
6. Marshall WJ Clinical Chemistry. 2nd ed New Yourk: Mosby, c2000. 383 p.
7. Petry A, Sebin K. Visual statistics in medicine. 2nd ed. Moskow: Geotar-Med, c2003. 144 p.
8. Skybchyk VA, Onischuk UI [Non-alcoholic fatty liver disease: modern approaches of diagnostic and treatment]. Mystetstvo likuvannia. Zhurnal suchasnogo likaria. 2014; (2): 6-9.
9. Yerin US [Newsletter for patients. Hyperlipidemia (increasing of fat in blood)]. Ukrainski zhurnal dytiachoi endokrinologii. 2014; (4): 73-78.
10. Gribach SM, Boroday NV, Chekhun VF [Features of lipid status in elderly patients with breast cancer]. Onkologia. 2014; 16(4 Suppl): 252-256.
11. Anderson N, Borlak J Molecular Mechanisms and Therapeutic Targets in Steatosis and Steatohepatitis. Pharmacol Rev. 2008 Sep; 60(3):311-57. doi: 10.1124/pr.108.00001.
12. Andrabi SM, Bhat MH, Andrabi SR, Kamili MM, Imran A, Nisar I, Nisar U. Prevalence of metabolic syndrome in 8-18-year-old school-going children of Srinagar city of Kashmir India. Indian J Endocrinol Metab. 2013 Jan;17(1):95-100. doi: 10.4103/2230-8210.107812.
13. Barrera JR, Jimeno CA, Paz-Pacheco E. Insulin Resistance among Adults with Type 1 Diabetes Mellitus at the Philippine General Hospital. J Diabetes Metab. 2013; 4(10 Suppl): 315. doi:10.4172/2155-6156.1000315
14. Deldin AR, Lee SJ. Role of physical activity in the treatment of nonalcoholic fatty liver disease in children and adolescents. Applied Physiology, Nutrition, and Metabolism. 2013; 38(8): 805-812. doi: 10.1139/apnm-2012-0503
15. Giorgio V, Prono F, Graziano F, Nobilli V Pediatric non-alkocholic fatty liver disease: old and new concepts on development, progression, metabolic insight and potential treatment targets. BMC Pediatr. 2013 Mar 25; 13:40. doi: 10.1186/1471-2431-13-40.
16. Okur I, Tumer L, Ezgu FS, Yesilkaya E, Aral A, Oktar SO, Bideci A, Hasanoglu A. Oxidized low density lipoprotein levels and carotid intima-media thickness as markers of early atherosclerosis in pubertal obese children. J Pediatr Endocrinol Metab. 2013;26(7-8):657-62. doi: 10.1515/jpem-2012-0374.
17. Sparks JD, Sparks CE. Insulin regulation of triacylglycerol-rich lipoprotein synthesis and secretion. Biochim Biophys Acta. 1994 Nov 17;1215(1-2):9-32. PMID: 7948013
18. World Health Organization Media Centre, Factsheet, 2012: http://www.who.int/mediacentre/factsheets/fs311/en/
19. Zhang K, Zhang S, Zheng K, Hou Y, Liao L, He Y, Zhang L, Nebert DW, Shi J, Su Z, Xiao C. Novel P143L polymorphism of the LCAT gene is associated with dyslipidemia in Chinese patients who have coronary atherosclerotic heart disease. Biochem Biophys Res Commun. 2004 May 21;318(1):4-10. doi: 10.1016/j.bbrc.2004.03.177.
20. Weinsier RL, Wilson LJ, Lee J. Medically safe rate of weight loss for the treatment of obesity: a guideline based on risk of gallstone formation. Am J Med. 1995 Feb;98(2):115-7. – doi:10.1016/S0002-9343(99)80394-5.

/39.jpg)
/40.jpg)
/41.jpg)