Резюме
Мета дослідження: оптимізація діагностики порушень стану кальцій-фосфорного обміну та контролю ефективності лікувально-профілактичного застосування вітаміну D та кальцію у дітей, хворих на бронхіальну астму. Матеріали та методи. Обстежено 120 дітей у 2 групах, по 60 осіб у кожній: 1-ша — діти, хворі на бронхіальну астму; 2-га — умовно здорові діти (контрольна група). Проведено 2 курси терапії розчином вітаміну D3 і карбонату/цитрату кальцію: 4 тижні — 2000 МО та 1000 мг на добу відповідно; 8 тижнів — 1000 МО та 500 мг на добу відповідно. Результати. Серед дітей з бронхіальною астмою зареєстроване зменшення кількості осіб з нормальним сироватковим вмістом загального кальцію (P < 0,05), остеокальцину (P < 0,05), паратгормону (P < 0,05), С-телопептидів колагену 1-го типу (P < 0,05), 25(ОН)D (P < 0,05), активності лужної фосфатази (P < 0,05). Через 1 місяць терапії збільшилася кількість дітей з нормальними показниками активності лужної фосфатази (P < 0,05), остеокальцину (P < 0,05), С-телопептидів колагену 1-го типу (P < 0,05); через 3 місяці — загального кальцію (P < 0,05), 25(ОН)D (P < 0,05). Висновки. Використання розчину вітаміну D3 та кальцію нормалізує показники метаболізму кісткової тканини у дітей з бронхіальною астмою. Оптимальний термін контролю ефективності медикаментозного відновлення кісткового метаболізму у дітей з бронхіальною астмою дорівнює 3 місяцям.
Цель исследования: оптимизация диагностики нарушений состояния кальций-фосфорного обмена и контроля эффективности лечебно-профилактического применения витамина D и кальция у детей с бронхиальной астмой. Материалы и методы. Обследовано 120 детей в 2 группах, по 60 человек в каждой: 1-я — дети с бронхиальной астмой; 2-я — условно здоровые дети (контрольная группа). Проведено 2 курса терапии раствором витамина D3 и карбоната/цитрата кальция: 4 недели — 2000 МЕ и 1000 мг в сутки соответственно; 8 недель — 1000 МЕ и 500 мг в сутки соответственно. Результаты. Среди детей с бронхиальной астмой зарегистрировано уменьшение числа лиц с нормальным сывороточным содержанием общего кальция (P < 0,05), остеокальцина (P < 0,05), паратгормона (P < 0,05), С-телопептидов коллагена 1-го типа (P < 0,05), 25(ОН)D (P < 0,05), активности щелочной фосфатазы (P < 0,05). Через 1 месяц терапии увеличилось количество детей с нормальными показателями активности щелочной фосфатазы (P < 0,05), остеокальцина (P < 0,05), С-телопептидов коллагена 1-го типа (P < 0,05); через 3 месяца — общего кальция (P < 0,05), 25(ОН)D (P < 0,05). Выводы. Использование витамина D3 и кальция нормализует показатели метаболизма костной ткани у детей с бронхиальной астмой. Оптимальный срок контроля эффективности медикаментозного восстановления костного метаболизма у детей с бронхиальной астмой равен 3 месяцам.
The aim: to optimize the diagnosis of the calcium-phosphorus metabolism disorders and to control the effectiveness of therapeutic and prophylactic use of vitamin D and calcium in children with bronchial asthma. Materials and methods. A total of 120 children in 2 groups, 60 subjects in each, were examined: 1 — children with bronchial asthma; 2 — apparently healthy children (control group). Two courses of therapy with solution of vitamin D3 and calcium carbonate/citrate were applied: 4 weeks — 2,000 IU and 1,000 mg per day, respectively; 8 weeks — 1,000 IU and 500 mg a day, respectively. Results. Among children with bronchial asthma, there was a decrease in the number of patients with normal serum levels of total calcium (P < 0.05), osteocalcin (P < 0.05), parathyroid hormone (P < 0.05), collagen type 1 C-telopeptides (P < 0.05), 25(OH)D
(P < 0.05), alkaline phosphatase activity (P < 0.05). After 1 month of therapy, the number of children with normal alkaline phosphatase activity (P < 0.05), osteocalcin (P < 0.05), collagen type 1 C-telopeptides (P < 0.05) increased; in 3 months — total calcium (P < 0.05), 25(OH)D (P < 0.05). Conclusions. The use of vitamin D3 and calcium solution normalizes bone metabolism parameters in children with bronchial asthma. The optimal time to control the effectiveness of medical recovery of bone metabolism in children with bronchial asthma is 3 months.
Статтю опубліковано на с. 55-59
Дослідження є фрагментом науково-дослідної роботи кафедри педіатрії та неонатології з курсом амбулаторної педіатрії ДЗ «Запорізька медична академія післядипломної освіти МОЗ України» на тему «Вікові особливості фізичного розвитку і становлення нейроендокринних та імунних процесів у дітей в залежності від стану здоров’я» (№ державної реєстрації 0110U002670).
За результатами сучасних світових досліджень відомо, що у дітей, хворих на бронхіальну астму (БА), частіше розвиваються порушення формування кісткової тканини, ніж в умовно здорових дітей, внаслідок певних обмежень способу життя (елімінаційна дієта, зниження природної інсоляції), що зменшують забезпеченість вітаміном D, та тривалого алергічного запального процесу [17], не виключаючи й впливу остеотоксичних ефектів ятрогенного характеру [13].
У дітей препубертатного віку, хворих на БА, частота розвитку остеопорозу була вищою, ніж у загальній популяції, при цьому ступінь мінералізації кісткової тканини залежав від тяжкості та тривалості перебігу захворювання [17]. Негативний вплив алергічного запалення на кісткову тканину L.T. Duong (2012) частково пояснював тим, що лізосомальні протеази, що беруть участь у реалізації алергічного процесу, також залучаються до ремоделювання кісткової тканини [7].
Отже, наявність алергічного запального процесу в бронхах у дітей негативно впливає на формування кісткової тканини, приводячи до її дефіциту, й обумовлює необхідність проведення стандартної терапії та профілактики солями кальцію і вітаміном D. Дані рекомендації ґрунтуються на тому, що низька концентрація 25(ОН)D в крові прямо асоційована з наявністю БА [2], зниженням функції зовнішнього дихання [11], а у пацієнтів з тяжким загостренням БА має місце недостатність вітаміну D [18]. У той же час хворі на БА діти з більш високим рівнем сироваткового 25(ОН)D були менш схильними до розвитку загострень хвороби [5].
На жаль, за умов формування порушень остеогенезу у дітей біохімічні критерії діагностики, прогнозу та ефективності лікування і профілактики даних станів визначені нечітко та не є остаточно стандартизованими [14]. До цих пір немає консенсусних даних щодо визначення дефіциту кісткової тканини у дітей при дослідженні її метаболізму, інтерпретація яких тісно залежить від віку дитини, географічного положення її проживання [3].
Дослідження змін показників кісткового метаболізму (загального кальцію, неорганічного фосфору, активності лужної фосфатази (ЛФ), паратгормону (ПТГ), остеокальцину, телопептидів колагену 1-го типу, 25(ОН)D) є найбільш раннім і динамічним методом контролю стану кальцій-фосфорного обміну у дітей [6]. На жаль, за визначенням лише маркерів кісткового метаболізму неможливо робити висновки про стан остеогенезу у дітей, а денситометричне дослідження мінеральної щільності кісток є інформативним тільки щонайменше за 6 місяців після початку лікувально-профілактичних заходів [10], тобто не може бути використаним для раннього контролю їх ефективності. В таких умовах для моніторингу стану кальцій-фосфорного обміну у дітей при лікувально-профілактичному вживанні вітаміну D та кальцію залишається можливим застосувати дослідження маркерів кісткового метаболізму, але для цього необхідно чітко визначити терміни, за яких дані лабораторні маркери будуть інформативними для оцінки метаболічного стану остеогенезу у дітей, хворих на БА.
Мета дослідження: оптимізація діагностики порушень стану кальцій-фосфорного обміну та контролю ефективності лікувально-профілактичного застосування вітаміну D та кальцію у дітей, хворих на БА.
Матеріали та методи
Було досліджено 120 дітей, жителів м. Запоріжжя, які утворили 2 групи, по 60 осіб у кожній: 1-ша — діти, хворі на БА; 2-га — умовно здорові діти (контрольна група).
Критерії включення до 1-ї групи: підписання інформованої згоди батьками; обидві статі; вік — від 4 до 10 років включно; встановлений діагноз інтермітуючої, легкої або середньотяжкої персистуючої, повністю контрольованої БА; відсутність загострення БА; відсутність потреби в системному призначенні глюкокортикостероїдів, відсутність системної планової терапії глюкокортикостероїдами та цитостатиками протягом 180 попередніх днів.
Критерії виключення: вік дитини — менше за 4 та більше за 10 років; наявність вроджених аномалій розвитку органів дихання (Q30-Q34); наявність муковісцидозу (E84); наявність первинних імунодефіцитів; наявність тяжкого перебігу БА; період загострення БА; наявність тяжкого органічного захворювання центральної або периферичної нервової системи, що обмежувало участь в дослідженні; наявність соматичних захворювань в стадії декомпенсації; будь-які документально підтверджені автоімунні захворювання незалежно від фази процесу; злоякісні новоутворення будь-якої локалізації; встановлений діагноз туберкульозу будь-якої локалізації; непідписання батьками інформованої згоди на проведення дослідження.
Визначення загального кальцію у сироватці крові проводили титрометричним методом із застосуванням мурексиду за І.Б. Мойжесом (1973) (набір «Кальцій», АТ «Реагент», м. Дніпропетровськ). Рівень фосфору у сироватці крові визначали за відновленням фосфорно-молібденової кислоти (набір «Фосфор», АТ «Реагент», м. Дніпропетровськ). Активність ЛФ — шляхом фотометрії розщепленого фенілфосфату до фенолу. Остеокальцин, паратгормон і 25(OH)D у сироватці крові визначали методом електрохемілюмінесцентного імуноаналізу ECLIA на автоматичному аналізаторі системи Elecsys 2010 (Roche Diagnostics GmbH, Німеччина). Вихідне дослідження сироваткового вмісту 25(OH)D проводилося у жовтні-листопаді, контрольне — через 4, 12 та 24 тижні. За рекомендаціями експертів Міжнародного ендокринологічного суспільства [9], цільовим мінімальним рівнем циркулюючого 25(ОН)D вважався 30 нг/мл, рівень 21–29 нг/мл визначався як недостатність, менше 20 нг/мл — як дефіцит.
Лікувально-профілактичні заходи у дітей, хворих на БА, протягом 24 тижнів були спрямовані на медикаментозну корекцію надходження вітаміну D3 (розчин вітаміну D3 2000 МО/добу протягом 4 тижнів з подальшою підтримуючою терапією 1000 МО/добу протягом 8 тижнів з повторенням даного курсу); кальцію (застосування карбонату кальцію і цитрату кальцію в кількості 1000 мг елементарного кальцію щодня протягом 4 тижнів з подальшою підтримуючою терапією 500 мг елементарного кальцію на добу протягом 8 тижнів з повторенням даного курсу). Контроль у сироватці крові рівня загального кальцію, неорганічного фосфору, ПТГ, остеокальцину, телопептидів колагену 1-го типу, 25(ОН)D, активності ЛФ здійснювався через 4, 12 і 24 тижні від початку лікування.
Отримані результати оброблялися за допомогою непараметричного кутового критерію Фішера ϕ для зіставлення двох вибірок за частотою ефекту. Паралельно оцінювалася ймовірність формування порушень кальцій-фосфорного обміну залежно від тривалості застосування вітаміну D та кальцію як відносний ризик (ВР) настання даної події у дітей після 4, 12 і 24 тижнів від початку лікування щодо вихідних показників. Розрахунок ВР показував силу зв’язку між тривалістю терапії та порушеннями кісткового метаболізму системи. При оцінці враховувалося: 1) якщо ВР дорівнює 1, то це означає, що різниці в ризику між показниками до і після лікування не існує; 2) якщо ВР < 1, то це означає, що у дітей після 4, 12 і 24 тижнів від початку лікування досягнення мінімальних цільових показників кісткового метаболізму відбувається рідше, ніж до лікування; 3) якщо ВР > 1, то це означає, що у дітей після 4, 12 і 24 тижнів від початку лікування досягнення мінімальних цільових показників кісткового метаболізму відбувається частіше, ніж до лікування.
Від батьків усіх дітей, які брали участь у дослідженні, було отримано інформовану згоду в письмовому вигляді на проведення всіх досліджень. Усі дослідження були проведені відповідно до етичних принципів медичного дослідження, яке проводиться на людях, що були прийняті Гельсінською декларацією (2008), і Якісної клінічної практики (GCP).
Результати
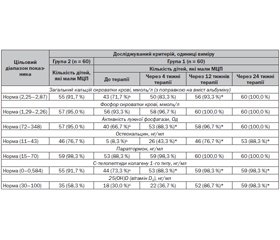
Результати проведеного дослідження сироваткового вмісту показників кісткового метаболізму у дітей, хворих на БА, наведені в табл. 1.
Як видно з наведених даних, було зареєстроване статистично значуще зменшення кількості дітей, хворих на БА (порівняно з умовно здоровими дітьми), які досягли мінімального цільового показника вмісту в сироватці крові загального кальцію, остеокальцину, ПТГ, С-телопептидів колагену 1-го типу, 25(ОН)D, активності ЛФ. Це вказує на наявність у дітей з БА порушень як процесів остеорезорбції, так і кісткоутворення, що було показанням для призначення перорального застосування вітаміну D3 та солей кальцію.
При обстеженні дітей, хворих на БА, через 1 місяць від початку лікувально-профілактичних заходів статистично значуще збільшилася кількість дітей, які досягли цільових значень, щодо активності ЛФ (P < 0,05), остеокальцину (P < 0,05), С-телопептидів колагену 1-го типу (P < 0,05).
Через 3 місяці від початку лікувально-профілактичних заходів відзначалося покращення остеорезорбтивних і остеосинтетичних процесів у вигляді статистично значущого збільшення кількості дітей, які досягли цільових значень, щодо всіх досліджуваних маркерів — сироваткової активності ЛФ (P < 0,05), вмісту остеокальцину (P < 0,05), загального кальцію (P < 0,05), С-телопептидів колагену 1-го типу (P < 0,05), 25(ОН)D (P < 0,05). Отже, оптимальний термін контролю метаболічних характеристик кальцій-фосфорного забезпечення остеогенезу у дітей, хворих на БА, дорівнював 3 місяцям з можливістю отримання попередньої інформації вже через 1 місяць.
Імовірність досягнення мінімальних цільових показників кісткового метаболізму залежно від тривалості вживання вітаміну D3 та кальцію дітьми, хворими на БА, шляхом розрахунку ВР наведена у табл. 2.
Як видно з даних, які наведені у табл. 2, ймовірність досягнення мінімального цільового діапазону показників кісткового метаболізму у дітей, хворих на БА, збільшується в процесі запропонованих лікувально-профілактичних заходів. Даний ефект спостерігався вже з першого місяця терапії щодо вмісту в сироватці крові остеокальцину та активності ЛФ, меншою мірою — 25(ОН)D, С-телопептидів колагену 1-го типу. Не менше 3 місяців потрібно для зниження ризику дефіциту загального кальцію та 25(ОН)D, С-телопептидів колагену 1-го типу. Вживання вітаміну D3 та кальцію дітьми з БА протягом 6 місяців суттєво збільшує у них імовірність досягнення мінімального цільового діапазону показників кісткового метаболізму.
Обговорення
Отримані результати дослідження продемонстрували, що у дітей, хворих на БА, мали місце зсуви показників кальцій-фосфорного обміну та кісткового метаболізму, що характеризують одночасне посилення як остеорезорбції, так і фізіологічних процесів утворення кісткової тканини на тлі недостатньої забезпеченості вітаміном D і підвищеної вікової та реактивної (внаслідок наявності хронічного алергічного запалення) потреби в мінеральних субстратах для побудови скелета, що підтверджується J.M. Brehm et al. (2012) [18].
Слід зауважити, що посилення остеорезорбції є фізіологічним для дитячого віку для забезпечення швидкого обороту кісткових структур під час інтенсивного зростання, але посилення цього процесу у хворих на БА дітей здатне негативно впливати на нормальний остеогенез. Підвищення рівня остеокальцину як чутливого маркера остеосинтезу відображало підвищену метаболічну активність остеобластів і свідчило про напруженість процесів утворення кістки в умовах підвищеного руйнування. Високий рівень ПТГ в крові пригнічує активність остеобластів, що продукують остеокальцин [8], тому високий сироватковий рівень остеокальцину могла обумовлювати саме незначна кількість випадків реєстрації вторинного гіперпаратиреозу. Водночас враховувалося, що навіть у дітей із дефіцитом вітаміну D концентрація ПТГ могла залишатися в межах нормальних значень [15]. За даними A.H. Heald et al. (2014), 71,6 % осіб з дефіцитом вітаміну D (< 10 нг/мл) мали нормальні сироваткові рівні ПТГ [12].
Показник вітамінного D-статусу дітей, хворих на БА, визначав їх забезпеченість 25(ОН)D як недостатню і потребував додаткової корекції [1]. Доведено, що застосування 2000 МО/добу вітаміну D для підтримки рівня в крові вище 30 нг/мл у дітей вікової групи 1–18 років є ефективним і безпечним лікувальним заходом з поліпшенням скелетних параметрів без будь-яких побічних ефектів [16].
Через 1 місяць після початку терапевтичних заходів статистично значущі позитивні зміни у дітей 1-ї групи відзначалися відносно показників активності ЛФ, остеокальцину і С-телопептидів колагену 1-го типу, які були найбільш ранніми і динамічними показниками, що слід використовувати для моніторингу ефективності остеотропної терапії.
Дослідження, що були проведені через 3 місяці після початку терапевтичних заходів, продемонстрували прогресивне поліпшення досліджуваних процесів і вірогідні метаболічні зсуви у сироваткових показниках загального кальцію, активності ЛФ, остеокальцину, продуктів деградації колагену 1-го типу, 25(ОН)D. Першими відновлювалися маркери, що характеризують стан кальцій-фосфорного обміну, — два показники зниження утворення кісткової тканини (активність ЛФ і остеокальцин), а також рівень вітаміну D3. Зміна вмісту решти параметрів, у тому числі тих, що відповідають за гормональне забезпечення остеогенезу та формування колагенового матриксу кістки, були менш динамічними, що обумовлює необхідність їх оцінки не раніше ніж за 3 місяці від початку проведених терапевтичних заходів. Можливо, що більш тривале відновлення показників сполучнотканинного компонента кісткової тканини було пов’язане з обраною методикою переривчастого застосування вітаміну D, у той час як одноразове застосування великих доз вітаміну D асоційоване з більш швидким збільшенням вмісту C-телопептиду колагену [4].
Відносний ризик розвитку метаболічних і морфологічних кісткових порушень у дітей з БА знижувався в процесі запропонованих лікувально-профілактичних заходів, досягаючи оптимальних показників за всіма параметрами після 6 місяців лікування.
Висновки
1. Метаболічні процеси остеогенезу у дітей, хворих на БА, характеризуються одночасною активацією механізмів остеорезорбції і кісткоутворення у вигляді збільшення у сироватці крові активності ЛФ, концентрації остеокальцину і продуктів деградації колагену 1-го типу на тлі зниження вмісту 25(ОН)D.
2. Найбільш ранніми і динамічними показниками, що слід використовувати для моніторингу ефективності терапії вітаміном D3 та солями кальцію, є активність ЛФ, сироватковий вміст остеокальцину і С-телопептидів колагену 1-го типу.
3. Використання розчину вітаміну D3 (2000 МО/добу протягом 4 тижнів з підтримуючою дозою 1000 МО/добу протягом 8 тижнів з повторенням даного курсу) та карбонату/цитрату кальцію (1000 мг елементарного кальцію щодня протягом 4 тижнів з підтримуючою дозою 500 мг протягом 8 тижнів з повторенням даного курсу) знижує відносний ризик розвитку порушень формування кісткової тканини у дітей, хворих на БА.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів.
Список литературы
1. Квашніна Л.В. Застосування вітаміну D та його препаратів у сучасній педіатрії / Л.В. Квашніна, В.П. Родіонов, О.В. Оніськова // Современная педиатрия. — 2011. — № 6(40). — C. 68-72.
2. Тяжка О.В. Вітамін D-статус у дітей з бронхіальною астмою залежно від важкості перебігу захворювання / О.В. Тяжка, З.В. Сельска // Современная педиатрия. — 2014. — № 6(62). — С. 71-74.
3. 6th International Conference on Children’s Bone Health / M.L. Bianchi, N.J. Bishop, J.C. Netelenbos, C.B. Langman // IBMS BoneKEy. — 2013. — Vol. 10. — P. 16-18.
4. Alfacalcidol enhances collagen quality in ovariectomized rat bones / H. Nagaoka, M. Terajima, S. Yamada [et al.] // J. Orthop. Res. — 2014. — Vol. 32(8). — P. 1030-1036.
5. Childhood Asthma Management Program Research Group. Serum vitamin D levels and severe asthma exacerbations in the Childhood Asthma Management Program Study / J.M. Brehm, B. Schuemann, A.L. Fuhlbrigge [et al.] // J. Allergy Clin. Immunol. — 2010. — Vol. 126(1). — P. 52.
6. Comparison of Active Vitamin D Compounds and a Calcimimetic in Mineral Homeostasis / L. Nguyen-Yamamoto, I. Bolivar, S.A. Strugnell, D. Goltzman // J. Am. Soc. Nephrol. — 2010. — Vol. 21(10). — P. 1713-1723.
7. Duong L.T. Therapeutic inhibition of cathepsin K — reducing bone resorption while maintaining bone formation / L.T. Duong // Bonekey Rep. — 2012. — Vol. 1. — P. 67.
8. Effects of Different 1-34 Parathyroid Hormone Dosages on Fibroblast Growth Factor‑23 Secretion in Human Bone Marrow Cells following Osteogenic Differentiation / F.P. Tillmann, D. Hofen, M. Herten [et al.] // Orthop. Rev. (Pavia). — 2014. — Vol. 6(2). — P. 5314.
9. Evaluation, Treatment, and Prevention of Vitamin D Deficiency: an Endocrine Society Clinical Practice Guideline / M.F. Holick, N.C. Binkley, H.A. Bischoff-Ferrari [et al.] // The Journal of Clinical Endocrinology & Metabolism. — 2011. — Vol. 96(7). — P. 1911-1930.
10. Gordon C.M. 2013 Pediatric Position Development Conference: executive summary and reflections / C.M. Gordon, M.B. Leonard, B.S. Zemel // J. Clin. Densitom. — 2014. — Vol. 17. — P. 219-224.
11. Litonjua A.A. Vitamin D Deficiency as a risk factor for childhood allergic disease and asthma / A.A. Litonjua // Curr. Opin. Allergy Clin. Immunol. — 2012. — Vol. 12 (2). — P. 179-185.
12. Measuring vitamin D levels: surrogates are insufficient / A.H. Heald, S.G. Anderson, J.J. Scargill [et al.] // International journal of clinical practice. — 2015. — Vol. 69(1). — P. 131-135.
13. Meta-review: adverse effects of inhaled corticosteroids relevant to older patients / K. Mattishent, M. Thavarajah, P. Blanco [et al.] // Drugs. — 2014. — Vol. 74(5). — P. 539-547.
14. Optimizing bone health in children and adolescents / N.H. Golden, S.A. Abrams, S.R. Daniels [et al.] // Pediatrics. — 2014. — Vol. 134(4). — P. e1229-e1243.
15. Pearce S.H. Diagnosis and management of vitamin D deficiency / S.H. Pearce, T.D. Cheetham // BMJ. — 2010. — Vol. 340. — P. b56-64.
16. Singh G. A predictive equation to guide vitamin d replacement dose in patients / G. Singh, A.J. Bonham // J. Am. Board. Fam. Med. — 2014. — Vol. 27(4). — P. 495-509.
17. Vitamin D in asthma and future perspectives / H. Huang, K. Porpodis, P. Zarogoulidis [et al.] // Drug. Des. Devel. Ther. — 2013. — Vol. 7. — P. 1003-1013.
18. Vitamin D Insufficiency and Severe Asthma Exacerbations in Puerto Rican Children / J.M. Brehm, E. Acosta-Pérez, L. Klei [et al.] // American Journal of Respiratory and Critical Care Medicine. — 2012. — Vol. 186(2). — P. 140-146.
1. Kvashnina LV, Rodionov VP, Onis'kova OV. [The use of vitamin D and its agents in the modern pediatrics]. Sovremennaya pedyatryya.2011;6(40):68-72. Ukrainian
2. Tyazhka OV, Sel'ska ZV. [Vitamin D-status in children with asthma, depending on the severity of illness]. Sovremennaya pedyatryya.2014;6(62):71-74. doi:10.15574/SP.2014.62.71. Ukrainian
3. Bianchi ML, Bishop NJ, Netelenbos JC, Langman CB. 6th International Conference on Children/'s Bone Health. IBMS BoneKEy.2013;10:16-18. doi:10.1038/bonekey.2013.157
4. Nagaoka H, Terajima M, Yamada S, Azuma Y, Chida T, Yamauchi M. Alfacalcidol enhances collagen quality in ovariectomized rat bones. J Orthop Res.2014;32(8):1030-1036. doi:10.1002/jor.22642
5. Brehm JM, Schuemann B, Fuhlbrigge AL, Hollis BW, Strunk RC, Zeiger RS, Weiss ST, Litonjua AA. Childhood Asthma Management Program Research Group. Serum vitamin D levels and severe asthma exacerbations in the Childhood Asthma Management Program Study. J Allergy Clin Immunol.2010;126(1):52.e5-58.e5. doi:10.1016/j.jaci.2010.03.043
6. Nguyen-Yamamoto L, Bolivar I, Strugnell SA, Goltzman D. Comparison of Active Vitamin D Compounds and a Calcimimetic in Mineral Homeostasis. J Am Soc Nephrol.2010;21(10):1713-1723. doi:10.1681/ASN.2009050531
7. Duong LT. Therapeutic inhibition of cathepsin K – reducing bone resorption while maintaining bone formation. Bonekey Rep.2012;1:67. doi:10.1038/bonekey.2012.67
8. Tillmann FP, Hofen D, Herten M, Krauspe R, Jäger M. Effects of Different 1-34 Parathyroid Hormone Dosages on Fibroblast Growth Factor-23 Secretion in Human Bone Marrow Cells following Osteogenic Differentiation. Orthop Rev (Pavia).2014;6(2):5314. doi:10.4081/or.2014.5314
9. Holick MF, Binkley NC, Bischoff-Ferrari HA, Gordon CM, Hanley DA, Heaney RP, Hassan Murad M, Weaver CM. Evaluation, Treatment, and Prevention of Vitamin D Deficiency: an Endocrine Society Clinical Practice Guideline. The Journal of Clinical Endocrinology & Metabolism.2011;96(7):1911-1930. doi:10.1210/jc.2011-0385
10. Gordon CM, Leonard MB, Zemel BS. 2013 Pediatric Position Development Conference: executive summary and reflections. J Clin Densitom.2014;17:219-224. doi:10.1016/j.jocd.2014.01.007
11. Litonjua AA. Vitamin D Deficiency as a risk factor for childhood allergic disease and asthma. Curr Opin Allergy Clin Immunol.2012;12(2):179-185. doi:10.1097/ACI.0b013e3283507927
12. Heald AH, Anderson SG, Scargill JJ, Short AD, Holland D, Livingston M, Fryer AA, Donn RP. Measuring vitamin D levels: surrogates are insufficient. International journal of clinical practice.2015;69(1):131-135. doi:10.1111/ijcp.12505
13. Mattishent K, Thavarajah M, Blanco P, Gilbert D, Wilson AM, Loke YK. Meta-review: adverse effects of inhaled corticosteroids relevant to older patients. Drugs.2014;74(5):539-547. doi:10.1007/s40265-014-0202-z
14. Golden NH, Abrams SA, Daniels SR, Corkins MR, de Ferranti SD, Magge SN, Schwarzenberg SJ. Optimizing bone health in children and adolescents. Pediatrics.2014;134(4):e1229-e1243. doi:10.1542/peds.2014-2173
15. Pearce SH, Cheetham TD. Diagnosis and management of vitamin D deficiency. BMJ.2010;340:b56-64. doi:10.1136/bmj.b5664
16. Singh G, Bonham AJ. A predictive equation to guide vitamin d replacement dose in patients. J Am Board Fam Med.2014;27(4):495-509. doi:10.3122/jabfm.2014.04.130306
17. Huang H, Porpodis K, Zarogoulidis P, Domvri K, Giouleka P, Papaiwannou A, Primikyri S, Mylonaki E, Spyratos D, Hohenforst-Schmidt W, Kioumis I, Zarogoulidis K.Vitamin D in asthma and future perspectives. Drug Des Devel Ther.2013;7:1003-1013. doi:10.2147/DDDT.S50599
Brehm JM, Acosta-Pérez E, Klei L, Roeder K, Barmada M, Boutaoui N, Forno E, Kelly R, Paul K, Sylvia J, Litonjua AA, Cabana M, Alvarez M, Colón-Semidey A, Canino G, Celedón JC. Vitamin D Insufficiency and Severe Asthma Exacerbations in Puerto Rican Children. American Journal of Respiratory and Critical Care Medicine.2012;186(2):140-146. doi:10.1164/rccm.201203-0431OC

/57.jpg)
/58.jpg)