Журнал «Здоровье ребенка» 4 (72) 2016
Вернуться к номеру
Ювенильный анкилозирующий спондилит (обзор литературы и собственные данные)
Авторы: Чернышова О.Е., Полесова Т.Р. - Донецкий национальный медицинский университет им. М. Горького, г. Лиман, Украина; Егудина Е.Д. - ГУ «Днепропетровская медицинская академия», г. Днепр, Украина; Синяченко О.В. - Донецкий национальный медицинский университет им. М. Горького, г. Лиман, Украина
Рубрики: Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
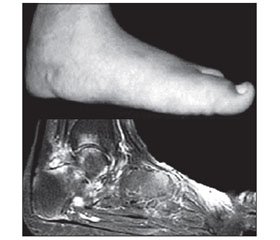
Наведено огляд сучасної літератури і дані власних обстежень 35 дітей та 182 дорослих, що страждають від анкілозуючого спондиліту. Порівняно із захворюванням у дорослих людей ювенільний анкілозуючий спондиліт (ЮАС) має низку особливостей клінічного перебігу, що виникає виключно у хлопчиків, виявляється частішим ураженням вісьових суглобів (плечових, кульшових), розвитком системного остеодефіциту (остеопенії, остеопорозу), ентезитів (зокрема, виростків стегнової кістки й хребцевих зчленувань, але не ахіллодинітів), увеїту і кардіопатії, проліферацією (а не деструкцією) ділянок кістки в дебюті спондилопатії та рідкісним залученням до процесу поперекового відділу хребта й формуванням епіфізарного остеопорозу, більш високими концентраціями в крові інтерлейкінів-8 і -17, але меншими значеннями інтерлейкіну-1β, циркулюючих імунних комплексів, фібриногену, імуноглобулінів А і G. Можливо, буде доцільним виділення ЮАС в окрему нозологічну форму, як, наприклад, ювенільного ідіопатичного артриту (в недавньому минулому — ювенільного ревматоїдного артриту).
Представлены обзор современной литературы и данные собственных обследований 35 детей и 182 взрослых, страдающих анкилозирующим спондилитом. По сравнению с заболеванием у взрослых людей ювенильный анкилозирующий спондилит (ЮАС) имеет целый ряд особенностей клинического течения, который возникает исключительно у мальчиков, проявляется более частым поражением осевых суставов (плечевых, тазобедренных), развитием системного остеодефицита (остеопении, остеопороза), энтезитов (в частности, мыщелков бедренной кости и позвонковых сочленений, но не ахиллодинитов), увеита и кардиопатии, пролиферацией (а не деструкцией) участков кости в дебюте спондилопатии и редким вовлечением в процесс поясничного отдела позвоночника и формированием эпифизарного остеопороза, более высокими концентрациями в крови интерлейкинов-8 и -17, но меньшими значениями интерлейкина-1β, циркулирующих иммунных комплексов, фибриногена, иммуноглобулинов А и G. Возможно, будет целесообразным выделение ЮАС в отдельную нозологическую форму, как, например, ювенильного идиопатического артрита (в недавнем прошлом — ювенильного ревматоидного артрита).
We present a review of current literature and findings of our own surveys of 35 children and 182 adults with ankylosing spondylitis. Compared with the disease in adults, juvenile ankylosing spondylitis has a number of clinical features, which occurs only in boys, manifests by a more frequent lesion of axial joints (shoulder, hip), development of systemic bone deficiency (osteopenia, osteoporosis), enthesitis (in particular, of the femoral condyles and the vertebral joints, but not achillodynia), uveitis, and cardiopathy, proliferation (and not destruction) of bone sections during the onset of spondylopathy and a rare involvement in the process of the lumbar spine and the formation of epiphyseal osteoporosis, higher blood concentrations of interleukin-8 and -17, but lower values of interleukin-1β, circulating immune complexes, fibrinogen, immunoglobulins А and G. It may be desirable to separate ankylosing spondylitis as a nosological form, such as juvenile idiopathic arthritis (in the recent past, juvenile rheumatoid arthritis).
спондиліт анкілозуючий, діти, дорослі, перебіг, патогенез.
спондилит анкилозирующий, дети, взрослые, течение, патогенез.
ankylosing spondylitis, children, adults, course, pathogenesis.
Статья опубликована на с. 65-70
Анкилозирующий спондилоартрит (АС) относится к тем ревматическим системным заболеваниям, которые наносят огромный медико-социальный урон конкретному больному человеку и обществу в целом, а ощутимый экономический ущерб при этом испытывает любое государство [16, 43]. Распространенность АС среди населения в среднем составляет 0,1–0,3 % [7, 35, 46], преимущественно развивается в возрасте 20–35 лет, в 4 раза чаще у мужчин [21].
1. Agarwal N.N. Bilateral hip pain in a young man? It may be worth considering juvenile-onset ankylosing spondylitis (JAS) / N.N. Agarwal, D. Patil, S. Nagendra, S.M. Jadhav // BMJ Case. Rep. — 2015. — Vol. 28, № 10. — E. 2015.
2. Bao J. Prevalence and risk factors of low bone mineral density in juvenile onset ankylosing spondylitis / J. Bao, Y. Chen, Y.X. Bao // Calcif. Tissue Int. — 2014. — Vol. 95, № 2. — P. 108-111.
3. Barber C.E. Development of system-level performance measures for evaluation of models of care for inflammatory arthritis in Canada / C.E. Barber, D.A. Marshall, D.P. Mosher [et al.] // J. Rheumatol. — 2016. — Vol. 43, № 3. — P. 530-540.
4. Berard R.A. Paediatric rheumatology: A disease activity index for juvenile SpA-a welcome addition / R.A. Berard, R.M. Laxer // Nat. Rev. Rheumatol. — 2014. — Vol. 10, № 11. — P. 642-644.
5. Boonen A. The burden of ankylosing spondylitis / A. Boonen, S.M. van der Linden // J. Rheumatol. Suppl. — 2016. — Vol. 78. — P. 4-11.
6. Braun J. Ankylosing spondylitis: Target treatment criteria / J. Braun, J. Sieper // Z. Rheumatol. — 2009. — Vol. 68, № 1. — P. 30-36.
7. Burgos-Vargas R. Epidemiology of spondyloarthritis in México / R. Burgos-Vargas, I. Peláez-Ballestas // Am. J. Med. Sci. — 2011. — Vol. 341, № 4. — P. 298-300.
8. Chee M.M. Ankylosing spondylitis / M.M. Chee, R.D. Sturrock // Scott. Med. J. — 2012. — Vol. 52, № 4. — P. 32-35.
9. Colbert R.A. Classification of juvenile spondyloarthritis: Enthesitis-related arthritis and beyond / R.A. Colbert // Nat. Rev. Rheumatol. — 2010. — Vol. 6, № 8. — P. 477-485.
10. Conway R. Juvenile versus adult-onset ankylosing spondylitis: are we comparing apples and oranges? / R. Conway, F.D. O’Shea // J. Rheumatol. — 2012. — Vol. 39, № 5. — P. 887-889.
11. Duarte A.P. Epidemiologic profile of juvenile-onset compared to adult-onset spondyloarthritis in a large Brazilian cohort / A.P. Duarte, C.D. Marques, A.B. Bortoluzzo [et al.] // Rev. Bras. Reumatol. — 2014. — Vol. 54, № 6. — P. 424-430.
12. Geusens P. Osteoporosis and vertebral fractures in ankylosing spondylitis / P. Geusens, D. Vosse, S. van der Linden // Curr. Opin. Rheumatol. — 2007. — Vol. 19, № 4. — P. 335-339.
13. Goldring S.R. Inflammatory signaling induced bone loss / S.R. Goldring // Bone. — 2015. — Vol. 80, № 11. — P. 143-149.
14. Guan M. Comparison in clinical features and life impact between juvenile-onset and adult-onset ankylosing spondylitis / M. Guan, J. Wang, Z. Zhu [et al.] // Turk. J. Med. Sci. — 2014. — Vol. 44, № 4. — P. 601-605.
15. Haibel H. Enthesitis in connection with spondyloarthritides / H. Haibel, J. Sieper // Orthopade. — 2015. — Vol. 44, № 5. — P. 395-406.
16. Healey E.L. Impact of ankylosing spondylitis on work in patients across the UK / E.L. Healey, K.L. Haywood, K.P. Jordan, A. Garratt // Scand. J. Rheumatol. — 2011. — Vol. 40, № 1. — P. 34-40.
17. Heuft-Dorenbosch L. Assessment of enthesitis in ankylosing spondylitis / L. Heuft-Dorenbosch, A. Spoorenberg, A. van Tubergen, H. van ver Tempel // Ann. Rheum. Dis. — 2009. — Vol. 62, № 2. — P. 127-132.
18. Ho H.H. Ankylosing spondylitis: Chinese perspective, clinical phenotypes, and associated extra-articular systemic features / H.H. Ho, J.Y. Chen // Curr. Rheumatol. Rep. — 2013. — Vol. 15, № 8. — P. 344-354.
19. Howe H.S. Seronegative spondyloarthropathy — studies from the Asia Pacific region / H.S. Howe, L. Zhao, Y.W. Song, L. Sprin–ger // Ann. Acad. Med. Singapore. — 2010. — Vol. 36, № 2. — P. 135-141.
20. Jadon D.R. Juvenile versus adult-onset ankylosing spondylitis — clinical, radiographic, and social outcomes. a systematic review / D.R. Jadon, A.V. Ramanan, R. Sengupta // J. Rheumatol. — 2013. — Vol. 40, № 11. — P. 1797-1805.
21. Jamshidi A.R. Clinical characteristics and medical management of Iranian patients with ankylosing spondylitis / A.R. Jamshidi, A. Shahlaee, E. Farhadi [et al.] // Mod. Rheumatol. — 2014. — Vol. 24, № 3. — P. 499-504.
22. Jang J.H. Ankylosing spondylitis: patterns of radiographic involvement — a re-examination of accepted principles in a cohort of 769 patients / J.Y. Jang, M.M. Ward, A.N. Rucker, J.D. Reveille // Radiology. — 2011. — Vol. 258, № 1. — P. 192-198.
23. Jaremko J.L. Diagnostic utility of magnetic resonance imaging and radiography in juvenile spondyloarthritis: evaluation of the sacroiliac joints in controls and affected subjects / J.L. Jaremko, L. Liu, N.J. Winn [et al.] // J. Rheumatol. — 2014. — Vol. 41, № 5. — P. 963-970.
24. Katsicas M.M. Biologic agents in juvenile spondyloarthropathies / M.M. Katsicas, R. Russo // Pediatr. Rheumatol. Online J. — 2016. — Vol. 14, № 1. — P. 17-27.
25. Kim H.W. Phenotype difference between familial and sporadic ankylosing spondylitis in Korean patients / H.W. Kim, H.R. Choe, S.B. Lee [et al.] // J. Korean Med. Sci. — 2014. — Vol. 29, № 6. — P. 782-787.
26. Kim T.J. Comparison on radiographic progression for 5 years between juvenile onset ankylosing spondylitis and adult onset ankylosing spondylitis: an observational study of the Korean SpondyloArthropathy Registry (OSKAR) data / T.J. Kim, J.H. Shin, I.H. Sung [et al.] // Clin. Exp. Rheumatol. — 2016. — Vol. 66, № 4. — P. 162-168.
27. Layh-Schmitt G. The interleukin‑23/interleukin‑17 axis in spondyloarthritis / G. Layh-Schmitt, R.A. Colbert // Curr. Opin. Rheumatol. — 2008. — Vol. 20, № 4. — P. 392-397.
28. Lin C. Diagnosis and treatment of juvenile spondyloarthropathy and related diseases / C. Lin, D. Milojevic // Pediatr. Ann. — 2012. — Vol. 41, № 11. — P. 172-178.
29. Malaviya A.N. Seronegative arthritis in South Asia: an up-to-date review / A.N. Malaviya, S. Sawhney, N.K. Mehra, U. Kanga // Curr. Rheumatol. Rep. — 2014. — Vol. 16, № 4. — P. 413-423.
30. Mou Y. Clinical features in juvenile-onset ankylosing spondylitis patients carrying different B27 subtypes / Y. Mou, P. Zhang, Q. Li [et al.] // Biomed. Res. Int. — 2015. — Vol. 20, № 15. — E. 594878.
31. Pacheco-Tena C. Bone lineage proteins in the entheses of the midfoot in patients with spondyloarthritis / C. Pacheco-Tena, R. Pérez-Tamayo, C. Pineda [et al.] // J. Rheumatol. — 2015. — Vol. 42, № 4. — P. 630-637.
32. Paroli M.P. Increased vascular endothelial growth factor levels in aqueous humor and serum of patients with quiescent uveitis / M.P. Paroli, C. Teodori, M. D’Alessandro, P. Mariani // Eur. J. Ophthalmol. — 2007. — Vol. 17, № 6. — P. 938-942.
33. Ramanathan A. Update on juvenile spondyloarthritis / A. Ramanathan, H. Srinivasalu, R.A. Colbert // Rheum. Dis. Clin. North Am. — 2013. — Vol. 39, № 4. — P. 767-788.
34. Reikerys O. Systemic and local cytokine kinetics in musculoskeletal injury: a prospective study in patients with ankylosing spondylitis / O. Reikerys, A. Helle, C.D. Krohn, J.I. Brox [et al.] // Scand. J. Clin. Lab. Invest. — 2008. — Vol. 22. — P. 1-6.
35. Rohekar S. Update of the Canadian Rheumatology Association/spondyloarthritis research consortium of Canada treatment recommendations for the management of spondyloarthritis. Part I: principles of the management of spondyloarthritis in Canada / S. Rohekar, J. Chan, S.M. Tse [et al.] // J. Rheumatol. — 2015. — Vol. 42, № 4. — P. 654-664.
36. Sandhya P. Are Indian patients with juvenile-onset ankylosing spondylitis taller than reference population? / P. Sandhya, D. Danda, L. Jeyaseelan // Indian. J. Med. Res. — 2015. — Vol. 141, № 4. — P. 446-453.
37. Shahlaee A. Gender differences in Iranian patients with ankylosing spondylitis / A. Shahlaee, M. Mahmoudi, M.H. Nicknam [et al.] // Clin. Rheumatol. — 2015. — Vol. 34, № 2. — P. 285-293.
38. Shaw A.T. Mediators of inflammation and bone remodeling in rheumatic disease / A.T. Shaw, E.M. Gravallese // Semin. Cell. Dev. Biol. — 2016. — Vol. 49, № 1. — P. 2-10.
39. Siddiq M.A. Persistent enthesitis and spondyloarthropathy: a case series of 71 Bangladeshi people / M.A. Siddiq, S. Al Hasan, J.J. Rasker // J. Back Musculoskelet Rehabil. — 2015. — Vol. 28, № 3. — P. 463-471.
40. Sivas F. The relationship between enthesitis indices and disease activity parameters in patients with ankylosing spondylitis / F. Sivas, B. Mermerci Bazkan, E. Erkol Inal, L. Akbulut Aktekin // Clin. Rheumatol. — 2009. — Vol. 28, № 3. — P. 259-264.
41. Sonkar G.K. Is HLA-B27 a useful test in the diagnosis of juvenile spondyloarthropathies? / G.K. Sonkar, S.S. Usha // Singapore Med. J. — 2013. — Vol. 49, № 10. — P. 795-799.
42. Srivastava R. HLA-B27 subtypes in enthesitis-related arthritis category of juvenile idiopathic arthritis and ankylosing spondylitis in northern India / R. Srivastava, S. Agnihotry, R. Aggarwal [et al.] // Clin. Exp. Rheumatol. — 2015. — Vol. 33, № 6. — P. 931-935.
43. Torres T.M. Resource utilisation and cost of ankylosing spondylitis in Brazil / T.M. Torres, M.B. Ferraz, R.M. Ciconelli // Clin. Exp. Rheumatol. — 2016. — Vol. 28, № 4. — P. 490-497.
44. Tse S.M. New advances in juvenile spondyloarthritis / S.M. Tse, R.M. Laxer // Nat. Rev. Rheumatol. — 2012. — Vol. 8, № 5. — P. 269-279.
45. Tseng S.T. Clinical manifestations in uveitis patients with and without rheumatic disease in a Chinese population in Taiwan / S.T. Tseng, T.C. Yao, J.L. Huang [et al.] // J. Microbiol. Immunol. Infect. — 2015. — Vol. 17, № 11. — E. 1684.
46. Usenbo A. Prevalence of arthritis in Africa: A systematic review and meta-analysis / A. Usenbo, V. Kramer, T. Young, A. Musekiwa // PLoS One. — 2015. — Vol. 10, № 8. — E. 0133858.
47. Wang D.M. Prevalence and risk factors of osteoporosis in patients with ankylosing spondylitis: a 5-year follow-up study of 504 cases / D.M. Wang, Q.Y. Zeng, S.B. Chen [et al.] // Clin. Exp. Rheumatol. — 2015. — Vol. 33, № 4. — P. 465-470.
48. Weiss P.F. Diagnosis and treatment of enthesitis-related arthritis / P.F. Weiss // Adolesc. Health Med. Ther. — 2012. — Vol. 12, № 3. — P. 67-74.

/66.jpg)
/67.jpg)
/68.jpg)