Резюме
Нами обстежено 40 дітей віком 6–18 років, у яких можна було запідозрити езофагіт. Усім дітям проводили ендоскопічну фіброезофагогастродуоденоскопію, під час якої брали біопсійний матеріал із стравоходу для подальшої верифікації діагнозу. Діти були розподілені на 2 групи: основна група — 20 дітей з діагнозом гастроезофагеальної рефлюксної хвороби, у яких на момент огляду або в анамнезі були прояви харчової алергії, і їм призначали стандартну протирефлюксну терапію та елімінаційну або гіпоалергенну дієту, левоцетиризин, пробіотичні бактерії Lactobacillus reuteri; контрольна група — 20 дітей з діагнозом гастроезофагеальної рефлюксної хвороби, які отримували стандартну протирефлюксну терапію. Курс лікування тривав місяць, після чого проводилась повторна ендоскопія з біопсією слизової оболонки стравоходу для визначення ефективності проведеного лікування. Після проведеного лікування ми отримали однонаправлені зміни клінічних, ендоскопічних та морфологічних показників в обох групах, проте в основній групі вони були більш виражені. Множинні білуваті нальоти, виявлені при первинній ендоскопії, повністю регресували в 75 % дітей основної та 50 % дітей контрольної групи, у 25 та 50 % дітей відповідно — частково. Тому при підозрі на алергічний компонент при езофагіті діагностичний алгоритм повинен бути розширений з обов’язковим включенням алергодіагностики.
Нами обследовано 40 детей в возрасте 6–18 лет, у которых можно было заподозрить эзофагит. Всем детям проводили эндоскопическую фиброэзофагогастродуоденоскопию, во время которой брали биопсийный материал из пищевода для дальнейшей верификации диагноза. Дети были распределены на 2 группы: основная группа — 20 детей с диагнозом гастроэзофагеальной рефлюксной болезни, у которых на момент осмотра были проявления пищевой аллергии, и им назначали стандартную противорефлюксную терапию и элиминационную или гипоаллергенную диету, левоцетиризин, пробиотические бактерии Lactobacillus reuteri; контрольная группа — 20 детей с диагнозом гастроэзофагеальной рефлюксной болезни, которые получали стандартную противорефлюксную терапию. Курс лечения составил один месяц, после чего проводилась повторная эндоскопия с биопсией слизистой оболочки пищевода для определения эффективности проведенного лечения. После проведенного лечения мы получили однонаправленные изменения клинических, эндоскопических и морфологических показателей в обеих группах, однако в основной группе они были более выраженными. Множественные белесые налеты, выявленные при первичной эндоскопии, полностью регрессировали у 75 % детей основной и 50 % детей контрольной группы, у 25 и 50 % детей соответственно — частично. Поэтому при подозрении на аллергический компонент при эзофагите диагностический алгоритм должен быть расширен с обязательным включением аллергодиагностики.
We observed 40 children aged 6–18 years old with suspected esophagitis. All children were undergone endoscopic esophagogastroduodenoscopy with sampling from esophagus to verify diagnosis. The children were divided into two groups: the basic group included 20 children with gastroesophageal reflux disease diagnosed who had signs of food allergy at the moment of observation; they were prescribed to get standard antireflux therapy and eliminative or hypoallergic dietary, levocetirizinum, probiotic bacteria Lactobacillus reuteri; the control group enrolled 20 children with gastroesophageal reflux disease diagnosed who received standard antireflux therapy. The treatment course lasted for a month with further re-endoscopy with sampling from esophagus to estimate the effectiveness of the treatment. After the treatment we got unidirectional changes of clinical, endoscopic and morphological parameters in both groups; however in the basic group they were more apparent. Multiple whitish fur revealed during the first endoscopy regressed in 75 % children in the basic group and in 50 % children in the control group and 25 and 50 % children had partial regression, respectively. Thus if allergy suspected in esophagitis diagnostic strategy should be extended with necessary inclusion of allergic diagnosis.
Статтю опубліковано на с. 86-89
Вступ
На початку XXI століття намітилися певні зміни в структурі захворювань травного тракту, серед яких спостерігається чітка тенденція до повсюдного зростання поширеності гастроезофагеальної рефлюксної хвороби (ГЕРХ) у всіх вікових групах [1–3].
За останні роки уявлення про захворювання стравоходу докорінно змінилися. На сьогодні езофагіт розглядається як синдром, що характеризується ураженням слизової оболонки (СО) стравоходу запально-дегенеративного характеру з поступовим залученням у патологічний процес глибших шарів стравоходу. Він може спостерігатися і як окреме захворювання, і при захворюваннях внутрішніх органів та травмах стравоходу [4]. Проте цій проблемі приділяється дуже мало уваги. Обговорення питань хронічного езофагіту (ХЕ) обмежується, як правило, рамками гастроезофагеальної рефлюксної хвороби [5].
Останніми роками в наукових роботах обговорюється роль інших можливих причин ХЕ, зокрема таких, як алергія та персистуюча вірусна інфекція [6], системні захворювання сполучної тканини тощо. Однак у цілому значення алергії у формуванні ХЕ та особливості ураження СО стравоходу при алергії залишаються маловивченими й вимагають додаткових досліджень.
Сучасною тенденцією, яка чітко прослідковується останніми роками, є істотне збільшення дітей з гастроінтестинальними ознаками харчової алергії (ХА). Захворювання травної системи, які перебігають на фоні або з ознаками харчової алергії, вимагають принципово нових підходів до їх лікування. За нашими даними, частота езофагітів у поєднанні з проявами ХА має тенденцію до збільшення. На сьогодні не розроблені основні алгоритми діагностики й лікування цієї патології в дітей, відсутні протокольні й методичні рекомендації, які можуть бути застосовані в роботі педіатрів, сімейних лікарів і дитячих гастроентерологів. Потребують уточнення частота алергії на основні харчові продукти при алергічних ураженнях стравоходу, ефективність елімінаційної дієти та застосування пробіотичних препаратів, які довели свою ефективність при лікуванні алергічних захворювань у дітей та мають доведену здатність до відновлення харчової толерантності.
Мета роботи: визначити ендоскопічно-морфологічні особливості езофагітів у дітей з ознаками харчової алергії з метою удосконалення методів діагностики та лікування цієї патології.
Матеріали і методи
Під нашим спостереженням знаходилось 40 дітей віком 6–18 років із запідозреним езофагітом, які лікувалися на базі міської дитячої клінічної лікарні м. Львова. Усім дітям була проведена ендоскопічна фіброезофагогастродуоденоскопія (ЕФЕГДС), під час якої брали біопсійний матеріал із трьох відділів стравоходу для подальшої верифікації діагнозу.
Діти були розподілені на 2 групи: основна група — 20 дітей з діагнозом гастроезофагеальної рефлюксної хвороби, у яких на момент огляду або в анамнезі були прояви ХА; контрольна група — 20 дітей з діагнозом гастроезофагеальної рефлюксної хвороби. Дітям основної групи призначалась стандартна протирефлюксна терапія та елімінаційна або гіпоалергенна дієта (залежно від результатів харчових алергопроб), левоцетиризин у дозі 5 мг 1 раз/добу вранці натще, пробіотичні бактерії Lactobacillus reuteri Protectis у дозі 108 життєздатних бактерій 1 раз/добу незалежно від прийому їжі. Діти контрольної групи отримували стандартну протирефлюксну терапію. Курс лікування тривав 1 місяць, після чого проводилась повторна ЕФЕГДС з біопсією слизової оболонки стравоходу для визначення ефективності проведеного лікування.
Результати дослідження і їх обговорення
Серед захворювань шлунково-кишкового тракту в дітей особливе місце займають ураження, що розвиваються на фоні харчової алергії. Поширеність ХА серед дитячого населення становить у популяції від 2 до 30 %, і в 90 % випадків вона поєднується із запальною патологією шлунково-кишкового тракту. Найважчими для діагностики є гастроінтестинальні прояви ХА. Вони є досить різноманітними й залежать від виду та дози алергену, віку пацієнта, рівня й глибини ураження травного каналу [7, 8].
За нашими даними, клінічна симптоматика езофагіту в дітей з проявами алергії була неспецифічна. Основними скаргами при первинному обстеженні дітей були біль у надчеревній ділянці різної інтенсивності (100 % дітей обох груп), зниження апетиту (75 % дітей обох груп), печія (65 % дітей основної та 60 % дітей контрольної групи), періодична регургітація (50 та 45 % відповідно), нудота (25 та 30 % відповідно), блювання (10 та 15 % відповідно) та дисфагія (10 та 5 % відповідно).
При об’єктивному обстеженні у 100 % дітей обох груп спостерігався біль при пальпації в надчеревній ділянці.
Визначення ролі харчової алергії та причинних харчових алергенів у дітей основної групи, у яких на момент огляду або в анамнезі були прояви ХА, проводилось методом шкірного алерготестування. У результаті проведених шкірних прик-тестів ми отримали такі дані: найчастіше в дітей спостерігалися позитивні проби на жовток та білок курячого яйця (85 та 80 % відповідно), казеїн коров’ячого молока (75 %), хек та минтай (65 %), сою, куряче м’ясо, апельсин, мандарин (60 %), рідше — на лимон (55 %), короп та какао (45 %), малину (35 %), томати (30 %), рідко — на яловичину, свинину, моркву (20 %), виноград та кавун (15 %), буряк, банан та вівсяну крупу (10 %). У 4 дітей (20 %) основної групи харчові алергопроби були негативні (рис. 1).
/87.jpg)
За результатами шкірного алерготестування було встановлено, що всі діти, у яких були позитивні результати, мали чутливість мінімум до 3 харчових алергенів — 15 % осіб та максимум до 13 алергенів — 10 % дітей. Решта дітей була чутлива в середньому до 6–8 харчових алергенів.
Таким чином, у більшості дітей спостерігалась полівалентна харчова алергія.
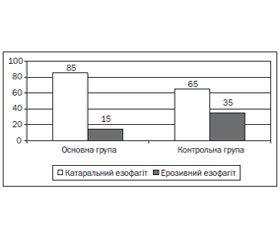
При ендоскопічному дослідженні макроскопічні зміни слизової оболонки стравоходу були зареєстровані у 100 % обстежених дітей та підлітків (рис. 2).
За даними ЕФЕГДС у всіх дітей основної та контрольної груп були виявлені вогнищева або дифузна еритема та набряк слизової оболонки, у 100 % дітей основної та 60 % контрольної групи — множинні білуваті нальоти діаметром 0,1–0,2 см за типом крипт-абсцесів.
При морфологічному дослідженні біоптатів слизової оболонки стравоходу найпоширенішими змінами були: вакуольна дистрофія епітеліоцитів — у 90 % дітей основної та 65 % дітей контрольної групи, деструкція гранул кератогіаліну — у 60 та 50 % дітей відповідно, гіперемія судин мікроциркуляторного русла — у 90 та 85 % дітей відповідно, діапедезного характеру крововиливи — у 65 % дітей обох груп.
Після проведеного лікування ми отримали однонаправлені зміни клінічних, ендоскопічних та морфологічних показників в обох групах, проте в основній групі вони були більш виражені. Покращання клінічної картини спостерігалося в дітей обох груп, проте більш швидка динаміка зменшення патологічної симптоматики відзначена в дітей основної групи. Так, скарги на болі в епігастральній ділянці зберігалися в 10 % дітей основної групи та в 25 % дітей контрольної групи, зниження апетиту — у 25 та 45 % дітей відповідно, печію — у 10 та 30 % осіб відповідно, періодичну регургітацію — у 5 та 15 % хворих відповідно, нудоту — у 5 % дітей контрольної групи. Скарги на блювання та дисфагію були відсутні в обох групах. Об’єктивне дослідження показало, що в 10 % дітей основної та 25 % дітей контрольної групи зберігався біль при пальпації в епігастральній ділянці, проте меншої інтенсивності. Множинні білуваті нальоти за типом крипт-абсцесів, виявлені при первинній ЕФЕГДС, повністю регресували в 75 % дітей основної та 50 % дітей контрольної групи, у 25 та 50 % дітей відповідно — частково.
Висновки
У дітей із запальними ураженнями стравоходу може бути алергофон. Харчова алергія зустрічається досить часто, а для її виявлення необхідно провести алерготестування для виключення причинних алергенів. При підтвердженні харчової алергії в дітей з езофагітом необхідна модифікація лікування з обов’язковим застосуванням елімінаційної дієти з виключенням харчових продуктів, на які в дитини спостерігається підвищена чутливість, антигістамінних та пробіотичних препаратів.
Список литературы
1. Бельмер С.В. Гастроэзофагеальная рефлюксная болезнь / С.В. Бельмер // РМЖ. — 2008. — Т. 16, № 3. — С. 144-147.
2. Шептулин А.А. Гастроэзофагеальная рефлюксная болезнь: спорные и нерешенные вопросы / А.А. Шептулин // Клин. медицина. — 2008. — № 6. — С. 8-12.
3. Gold B.D. Outcomes of pediatric gastroesophageal reflux disease: in the first year of life, in childhood, and in adults. Oh, and should we really leave Helicobacter pylori alone? / B.D. Gold // J. Pediatr. Gastroenterol. Nutr. — 2003. — Vol. 37 (Suppl.). — S33-S39.
4. Ивашкин В.Т. Болезни пищевода. Патологическая физиология, клиника, диагностика, лечение / В.Т. Ивашкин, А.С. Трухманов. — М.: Триада-Х, 2000. — 178 с.
5. Соломенцева Т.А. Эзофагит как междисциплинарная проблема / Т.А. Соломенцева // Ліки України. — 2009. — № 6.
6. Филюшкина Е.И. Клинические и морфологические особенности различных вариантов эзофагитов у детей: автореф. дис. на соиск. уч. степ. канд. мед. наук: спец. 14.01.08, 14.03.02 / Е.И. Филюшкина. — СПб., 2011. — 27 с.
7. Шумилов П.В. Поражения желудочно-кишечного тракта у детей с пищевой аллергией / П.В. Шумилов, М.И. Дубровская, О.В. Юдина [и др.] // Трудный пациент. — 2007.— № 10.— С. 19-25.
8. Kurowski K. Food allergies: detection and management / К. Kurowski, W.R. Boxer // Am. Fam. Physician. — 2008. — Vol. 77 (12). — P. 1678-1686.
/87.jpg)
/88.jpg)