Резюме
Мета: на основі ретроспективного аналізу історій хвороби, рентгенограм та комп’ютерних томограм з метою профілактики визначити основні причинні фактори виникнення вивихів головки ендопротеза у пацієнтів після первинного ендопротезування кульшового суглоба. Матеріали та методи. Історії хвороб, рентгенометрія та аналіз комп’ютерних томограм 48 пацієнтів з вивихом головки ендопротеза. Результати. Після операцій первинного ендопротезування кульшового суглоба, що були виконані в період з 2000 по 2015 рік (загалом 3886 операцій), вивихи головки ендопротеза були виявлені у 48 пацієнтів (1,23 %), які лікувалися в Інституті патології хребта та суглобів ім. проф. М.І. Ситенка. Проаналізовано причини виникнення вивихів головки ендопротеза у пацієнтів після первинного ендопротезування кульшового суглоба, які були розподілені на 3 групи: I група — пацієнтзалежні причини виникнення вивихів головки ендопротеза, виявлені у 121 випадку: попередні оперативні втручання на кульшовому суглобі, порушення пацієнтами післяопераційного ортопедичного режиму, слабкість м’язів-абдукторів стегна, надлишкова вага пацієнтів, нейром’язові захворювання, пацієнти з переломами шийки стегнової кістки та вертлюжної западини та ін.; II група — імплантзалежні причини виникнення вивихів головки ендопротеза, виявлені у 49 випадках: неправильний вибір офсету, біполярний ендопротез, головки малого діаметра, нестабільність компонентів ендопротеза, стирання поліетиленового лінера та ін.; III група — хірургзалежні причини виникнення вивиху, виявлені у 19 випадках: задній оперативний доступ (за умови надмірного видалення капсули кульшового суглоба), неправильне розташування компонентів ендопротеза, багаторазові закриті вправлення вивихів. Висновки. Основні причинні фактори виникнення вивихів головки ендопротеза кульшового суглоба можна розділити на 3 основні групи: пацієнтзалежні, імплантзалежні та хірургзалежні. При плануванні операцій ендопротезування кульшового суглоба важливо урахувати всі можливі причини виникнення вивиху головки ендопротеза та вжити необхідні заходи, що зменшать ймовірність виникнення цього ускладнення.
Цель: на основе ретроспективного анализа историй болезни, рентгенограмм и компьютерных томограмм с целью профилактики определить основные причинные факторы возникновения вывихов головки эндопротеза у пациентов после первичного эндопротезирования тазобедренного сустава. Материалы и методы. Истории болезни, рентгенометрия и анализ компьютерных томограмм 48 пациентов с вывихом головки эндопротеза. Результаты. После операций первичного эндопротезирования тазобедренного сустава, выполненных в период с 2000 по 2015 год (всего 3386 операций), вывихи головки эндопротеза были обнаружены у 48 пациентов (1,23 %), которые лечились в Институте патологии позвоночника и суставов им. проф. М.И. Ситенко. Проанализированы причины возникновения вывихов головки эндопротеза у пациентов после первичного эндопротезирования тазобедренного сустава, которые были распределены на 3 группы: I группа — пациентзависимые причины возникновения вывихов головки эндопротеза, выявленные в 121 случае: предварительные оперативные вмешательства на тазобедренном суставе, нарушение пациентами послеоперационного ортопедического режима, слабость мышц-абдукторов бедра, избыточный вес пациентов, нейромышечные заболевания, пациенты с переломами шейки бедренной кости и вертлужной впадины и др.; II группа — имплантзависимые причины возникновения вывихов головки эндопротеза, выявленные в 49 случаях: ошибочный выбор офсета, биполярный эндопротез, головки малого диаметра, ошибочное расположение компонентов эндопротеза, головки малого диаметра, нестабильность компонента эндопротеза, истирание полиэтиленового линера и др.; III группа — хирургзависимые причины возникновения вывиха, обнаруженные в 19 случаях: задний оперативный доступ (при условии чрезмерного удаления капсулы тазобедренного сустава), неправильное расположение компонентов эндопротеза, многократные закрытые вправления вывихов. Выводы. Основные причинные факторы возникновения вывихов головки эндопротеза тазобедренного сустава можно разделить на 3 основные группы: пациентзависимые, имплантзависимые и хирургзависимые. При планировании операций эндопротезирования тазобедренного сустава важно учесть все возможные причины возникновения вывиха головки эндопротеза и принять необходимые меры, которые снизят вероятность возникновения этого осложнения.
Objective of the work: to conduct a retrospective analysis of medical records, radiographs and computer tomograms on order to identify the causes of dislocation of the endoprosthesis head in patients after primary hip arthroplasty. Materials and methods. After primary hip arthroplasty, which was performed between 2005 and 2015 (in total 3,386 operations), dislocations of the head of the prosthesis were detected in 48 patients (1.23 %), who were treated at the Institute of Spine and Joint Pathology named after prof. M.I. Sytenko (Kharkiv). Analysis of causes that led to the emergence of dislocation of the endoprosthesis head in each patient were studied, namely: I — patient-related causes of dislocation of the endoprosthesis head (previous surgery on the hip joint, non-compliance to the postoperative orthopedic regimen, neuromuscular diseases, fractures of the femoral neck and the acetabulum, etc.) were identified in 121 individuals, II — implant-related causes of dislocation of the endoprosthesis head (wrong choice of the prosthesis design, wrong choice of the offset, bipolar prosthesis, heads with excessively elongated neck, incorrect positioning of components of the endoprosthesis, head of the small diameter, wear of polyethylene liner, instability of the pelvic component of the endoprosthesis, etc.) were detected in 49 persons, III — surgeon-related causes of dislocation (posterior surgical access, incorrect positioning of the prosthesis components) were identified in 19 of the studied patients. Conclusions. Summarizing the obtained results, we should take into account all the possible reasons of the dislocation in the prehospital phase and the application of measures that will reduce the likelihood of dislocation of the endoprosthesis head in the postoperative period.
Вступ
У вітчизняній та закордонній ортопедичній практиці кількість операцій первинного ендопротезування кульшового суглоба (КС) щорічно зростає та досягає близько 1,5 мільйона на рік [1–4]. Разом із цим зростає і кількість ускладнень після ендопротезування кульшового суглоба. Одним із найчастіших серед них є вивих головки ендопротеза [3–5, 16]. Більшість вивихів (60–70 %) виникають у ранньому (в перші 3 місяці) післяопераційному періоді після первинного ендопротезування кульшового суглоба, одна третина з них — рецидивуючі [3–8, 12]. Менша кількість вивихів, приблизно 30–40 %, вперше виникають в пізньому періоді після оперативного втручання [3, 5–7, 11, 12].
Вивих головки ендопротеза у пацієнтів після операцій первинного ендопротезування кульшового суглоба є тяжким ускладненням, що призводить до повної втрати функції нижньої кінцівки та необхідності додаткових, нерідко травматичних, оперативних втручань.
На сучасному етапі немає єдиної думки щодо значущості причин виникнення вивиху головки ендопротеза після первинного ендопротезування кульшового суглоба.
Різні автори вказують на більшу значущість окремих причин виникнення цього ускладнення. Так, у деяких дослідженнях повідомлялося, що жінки мають підвищений ризик виникнення вивиху порівняно з чоловіками в співвідношенні 3 : 1 [18]. D.J. Berry (2004) навів дані про те, що в пацієнтів старше 70 років рівень вивихів був в 1,3 раза вище порівняно з більш молодою категорією хворих [19]. Пацієнти, що мають надлишкову вагу, знаходяться в групі ризику вивиху — це доведено дослідженнями O.S. Azodi зі співавт. (2008) [20]. Деякі автори вказують, що малий діаметр головки ендопротеза є також причиною виникнення вивиху, ризик якого збільшується зі зменшенням головки ендопротеза [2–5, 8, 9]. Поряд із цим порушення техніки імплантації компонентів ендопротеза та досвід хірурга в галузі ендопротезування кульшового суглоба визначають як одну з основних причин вивиху головки ендопротеза [2, 3, 7, 13–15].
Незважаючи на створення антирелюксаційних компонентів ендопротеза (чашки та лінери з козирком або констрейном), поширеність вивихів головки ендопротеза після первинного ендопротезування кульшового суглоба становить від 0,5 до 10 % [3, 6, 11]. Ризик виникнення вивиху головки ендопротеза зростає приблизно до 10–25 % після ревізійних операцій [3, 10, 15].
На сьогодні усі групи факторів, що підвищують ймовірність виникнення вивиху головки ендопротеза, розподіляють на 3 групи [3, 5, 7, 17], а саме:
1) причини, обумовлені особливостями пацієнтів, що потребують ендопротезування кульшового суглоба (пацієнтзалежні фактори ризику): пацієнти, які перенесли попередні оперативні втручання на кульшовому суглобі; пацієнти, які порушують обмеження післяопераційного обсягу рухів в КС та ортопедичний режим; пацієнти з нейром’язовими захворюваннями; пацієнти зі слабкістю м’язів-абдукторів стегна; пацієнти з переломами шийки стегнової кістки та вертлюжної западини; пацієнти похилого віку, в яких найчастіше спостерігається слабкість тазових м’язів та зменшення пружності м’яких тканин навколо КС; жіноча стать;
2) причини, обумовлені особливостями ендопротеза (імплантзалежні фактори ризику): біполярний ендопротез; головки з подовженою шийкою (10–18 % вивихів, за даними Lowson et al.); неправильне розташування компонентів ендопротеза; неправильне розташування лінера з козирком (ризик імпінджменту та вивиху); головки малого діаметра; стирання поліетиленового лінера; нестабільність тазового компонента ендопротеза;
3) причини, обумовлені особливостями хірургічної техніки (хірургзалежні фактори ризику): недостатній досвід та мала щорічна оперативна активність хірурга в ендопротезуванні КС; помилки при передопераційному плануванні; помилкові неточності в інтраопераційних рішеннях (малий розмір головки, довжини шийки, вибір офсету ніжки ендопротеза (горизонтальна відстань від центра головки до поздовжньої осі діафіза стегна), стан навколосуглобових м’яких тканин, неврахування довжини ніг пацієнта); помилковий вибір розмірів компонентів ендопротеза; недостатнє видалення остеофітів, що можуть бути причиною імпінджменту; неправильне розташування пацієнта на операційному столі; задній оперативний доступ (за умови надмірного видалення капсули кульшового суглоба); порушення технології імплантації компонентів ендопротеза.
Таким чином, детальне та всебічне передопераційне планування та врахування хірургом причин, що призводять до вивиху головки ендопротеза, можуть значно зменшити ймовірність виникнення вивиху головки ендопротеза після операцій первинного та ревізійного ендопротезування кульшового суглоба.
Мета дослідження: на основі ретроспективного аналізу історій хвороби, рентгенограм та комп’ютерних томограм з метою профілактики визначити основні причини виникнення вивихів головки ендопротеза у пацієнтів після операцій первинного ендопротезування кульшового суглоба.
Матеріали та методи
В ІПХС ім. проф. М.І. Ситенка проаналізовано історії хвороби, рентгенограми та комп’ютерні томограми 48 пацієнтів (1,23 % від загальної кількості операцій із первинного ендопротезування кульшового суглоба) — 29 жінок та 19 чоловіків віком від 28 до 86 років з вивихом головки ендопротеза, які проходили лікування в період з 2000 по 2015 рік. За цей час в інституті було виконано 3386 операцій з первинного ендопротезування кульшового суглоба. Розподіл хворих за віком та статтю надано в табл. 1.
Із табл. 1 випливає, що найчастіше вивих головки ендопротеза траплявся у жінок (1,5 : 1) у віці 60–69 років та у чоловіків у віці 60–69 років.
Під час аналізу враховували причини виникнення вивиху головки ендопротеза, обумовлені особливостями пацієнтів, особливостями ендопротеза та хірургічної техніки. Також необхідно відзначити, що при аналізі в усіх пацієнтів було виявлено 2 та більше причини виникнення вивиху головки ендопротеза (табл. 2).
Наводимо клінічні приклади пацієнтів з вивихами головки ендопротеза після первинного ендопротезування кульшового суглоба та причини їх виникнення.
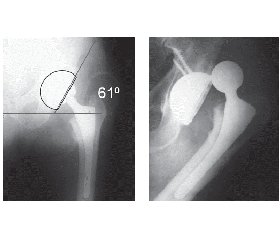
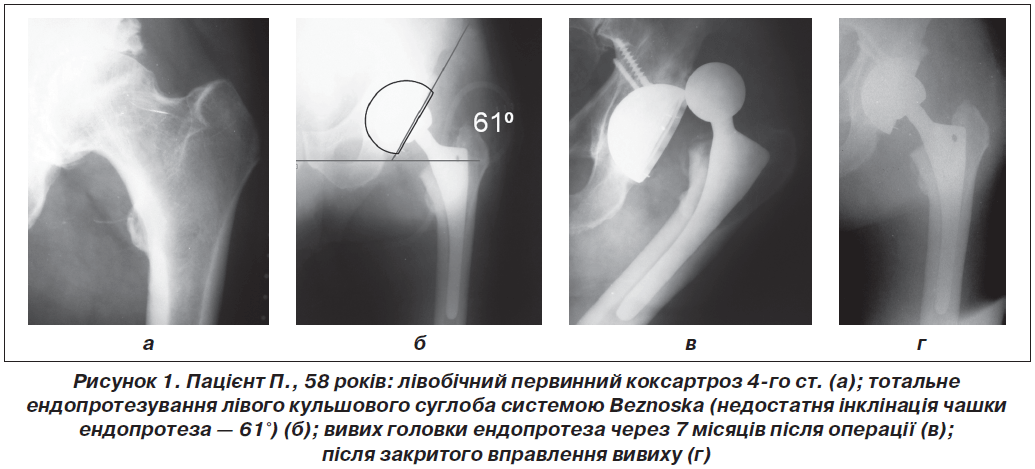
Пацієнт П., вік — 58 років, надійшов до ІПХС ім. проф. М.І Ситенка 03.03.2014 р. з діагнозом «лівобічний первинний коксартроз 4-го ст.» (рис. 1а); 05.03.2014 р. пацієнту виконано тотальне безцементне ендопротезування лівого кульшового суглоба ендопротезом Beznoska (рис. 1б).
Через 7 місяців після операції виникнув вивих голов–ки ендопротеза (рис. 1в). Виконано закрите вправлення вивиху під загальним знеболюванням із наступним дотриманням ортопедичного режиму протягом 8 тижнів з позитивним віддаленим результатом (рис. 1г).
Аналіз історії хвороби та рентгенограм дозволив виявити основні причинні фактори виникнення вивиху головки ендопротеза:
1) ослаблення м’язів після оперативних втручань на кульшовому суглобі в зв’язку з попередніми оперативними втручаннями (видалення осифікатів кульшового суглоба);
2) недостатня інклінація (61°) чашки ендопротеза;
3) вік (вікове зниження тонусу м’язів у пацієнта);
4) порушення пацієнтом післяопераційного ортопедичного режиму (надмірне згинання в кульшовому суглобі).
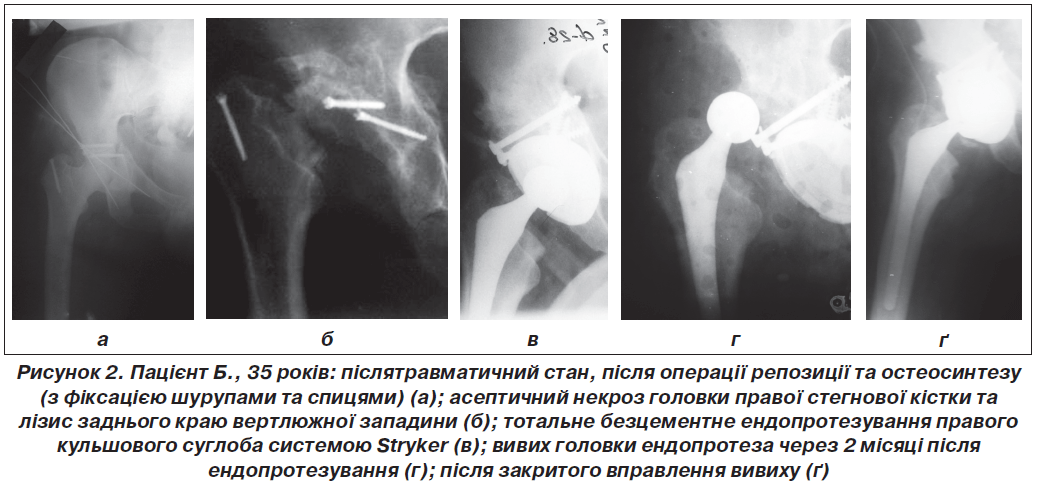
Пацієнт Б., вік — 35 років, надійшов до ІПХС ім. проф. М.І. Ситенка, м. Харків, 27.01.2016 р. з діагнозом «вторинний правобічний післятравматичний кокс-артроз 4-го ст.». 03.07.2008 р. виконано відкрите вправлення переломовивиху кульшового суглоба з фіксацією шурупами та спицями (рис. 2а). В післяопераційному періоді виникнув асептичний некроз головки правої стегнової кістки та лізис заднього краю вертлюжної западини (рис. 2б). 13.09.2012 р. виконано тотальне безцементне ендопротезування правого кульшового суглоба Stryker (рис. 2в). Через 2 місяці після ендопротезування виникнув вивих головки ендопротеза (рис. 2г).
Виконано закрите вправлення під загальним знеболюванням (рис. 2ґ) із наступним накладанням фіксуючої пов’язки зі скотч-касту за типом «короткий Лоренц» протягом 8 тижнів з позитивним віддаленим результатом.
Аналіз історії хвороби та рентгенограм дозволив виявити причинні фактори виникнення вивиху головки ендопротеза:
1) травматичне пошкодження кульшового суглоба (перелом правої вертлюжної западини, що ускладнився асептичним некрозом головки та лізисом задньої стінки вертлюжної западини);
2) ослаблення м’язів після оперативних втручань на кульшовому суглобі в зв’язку з попередніми оперативними втручаннями (відкрите вправлення, МОС шурупами та спицями);
3) слабкість м’язів-абдукторів стегна (внаслідок травми та попередніх оперативних втручань на кульшовому суглобі);
4) порушення пацієнтом післяопераційного ортопедичного режиму (надмірне згинання та зовнішня ротація в кульшовому суглобі).
Результати та обговорення
Результати дослідження 48 хворих з вивихами головки ендопротеза кульшового суглоба ми оцінювали за класифікацією Klaus-Peter Gunther et al. [14], виділяли три групи причинних факторів вивиху головки ендопротеза кульшового суглоба.
I група (виникнення вивиху головки ендопротеза обумовлене особливостями пацієнтів (пацієнтзалежні фактори ризику)). В наших спостереженнях 15 (31,25 %) пацієнтів перенесли попередні операції на кульшовому суглобі, кількість пацієнтів, які порушували обмеження післяопераційного обсягу рухів в кульшовому суглобі та ортопедичний режим, становила 29 (60,4 %), нейром’язові захворювання були в 2 пацієнтів (4,2 %), пацієнтів зі слабкістю м’язів-абдукторів стегна було 23 (47,9 %), із травмами кульшового суглоба (в т.ч. переломами шийки стегнової кістки та вертлюжної западини) — 21 (43,75 %), пацієнтів похилого віку (55 років і старше) — 32 (66,7 %), з надлишковою вагою — 28 (58,3 %).
II група (виникнення вивиху головки ендопротеза обумовлене особливостями ендопротеза (імплантзалежні фактори ризику)). Однополюсний ендопротез з біполярною головкою був встановлений у 2 (4,2 %) пацієнтів, головки малого діаметра (28 мм) — у більшості досліджуваних пацієнтів — 27 (56,25 %), стирання поліетиленового лінера — у 2 (4,2 %), нестабільність компонентів ендопротеза — у 9 (18,75 %), хибний вибір офсету та хибне розташування лінера з козирком в досліджуваних пацієнтів не були виявлені, пошкодження лінера та головки були виявлені у 2 (4,2 %) пацієнтів.
III група (виникнення вивиху головки ендопротеза обумовлене помилками хірургічної техніки (хірургзалежні фактори ризику)). Задній оперативний доступ (за умови надмірного видалення капсули кульшового суглоба) був використаний у 4 (8,3 %) пацієнтів, неправильне розташування компонентів ендопротеза (недостатній нахил чашки ендопротеза) — у 9 (18,75 %), недостатня антеторсія ніжки ендопротеза була виявлена лише у 2 (4,2 %) пацієнтів, багаторазові (4 рази та більше) закриті вправлення вивиху були виконані 4 пацієнтам (8,3 %).
Поряд з цим ми аналізували 2 групи хворих з первинними та рецидивуючими вивихами головки ендопротеза кульшового суглоба, що має важливе значення в розробці подальшої хірургічної тактики лікування вивиху (при первинних вивихах консервативне лікування застосовувалось у 81,25 % випадків з позитивними віддаленими результатами, при рецидивуючих — оперативне в 92 % випадків). Первинні вивихи було відмічено у 22 (45,8 %) пацієнтів досліджуваної групи, тоді як рецидивуючі (епізод вивиху було виявлено 2 та більше разів) — у 26 (54,2 %) пацієнтів. Слід підкреслити, що в групі хворих з рецидивуючими вивихами головки ендопротеза кульшового суглоба зберігається підвищений ризик виникнення вивиху в майбутньому.
Детальний аналіз нашого клінічного матеріалу показав, що найбільш значимими причинами вивиху головки ендопротеза кульшового суглоба після первинного ендопротезування виявилися:
— пацієнтзалежні причини: похилий вік — у 32 (66,7 %), порушення пацієнтами обмеження післяопераційного обсягу рухів в кульшовому суглобі та ортопедичного режиму — у 29 (60,4 %), надлишкова вага — у 28 (58,3 %), слабкість м’язів-абдукторів стегна — у 23 (47,9 %), травми кульшового суглоба — у 21 (43,75 %), попередні хірургічні втручання на кульшовому суглобі — у 15 пацієнтів (31,25 %);
— імплантзалежні причини: головки малого діаметра (28 мм та менше) — у 27 пацієнтів (56,25 %); нестабільність компонентів ендопротеза — у 9 (18,75 %);
— хірургзалежні причини: неправильне розташування компонентів ендопротеза (недостатній нахил чашки ендопротеза) — у 9 (18,75 %), багаторазові (4 рази та більше) закриті вправлення вивиху були виконані 4 пацієнтам (8,3 %), задній оперативний доступ (за умови надмірного видалення капсули кульшового суглоба) — у 4 (8,4 %) пацієнтів. Рецидивуючі вивихи (26 пацієнтів (54,2 %)) в проведеному дослідженні зустрічались дещо частіше, ніж рецидивуючі (22 пацієнти (45,8 %)).
Висновки
1. Вивихи головки ендопротеза кульшового суглоба є гострою медико-соціальною проблемою, що зустрічається у 0,5–10 % пацієнтів після первинного ендопротезування кульшового суглоба. Ці ускладнення нерідко потребують складних, часто повторних, оперативних втручань на кульшовому суглобі.
2. Серед причин виникнення вивихів головки ендопротеза у хворих після первинного ендопротезування кульшового суглоба найбільш значимими виявилися:
— пацієнтзалежні причини: похилий вік — у 32 (66,7 %), порушення пацієнтами обмеження післяопераційного обсягу рухів в кульшовому суглобі та ортопедичного режиму — у 29 (60,4 %), надлишкова вага — у 28 (58,3 %), слабкість м’язів-абдукторів стегна — у 23 (47,9 %), травми кульшового суглоба — у 21 (43,75 %), попередні хірургічні втручання на кульшовому суглобі — у 15 пацієнтів (31,25 %);
— імплантзалежні причини: головки малого діаметра (28 мм та менше) — у 27 пацієнтів (56,25 %); нестабільність компонентів ендопротеза — у 9 (18,75 %);
— хірургзалежні причини: неправильне розташування компонентів ендопротеза (недостатній нахил чашки ендопротеза) — у 9 (18,75 %), багаторазові (4 рази та більше) закриті вправлення вивиху були виконані 4 пацієнтам (8,3%), задній оперативний доступ (за умови надмірного видалення капсули кульшового суглоба) — у 4 (8,4 %) пацієнтів. Рецидивуючі вивихи (26 пацієнтів (54,2 %)) в проведеному дослідженні зустрічались дещо частіше, ніж рецидивуючі (22 пацієнти (45,8 %)).
3. У хворих із первинними вивихами головки ендопротеза кульшового суглоба у 81,25 % застосовували консервативне лікування (закрите вправлення з дотриманням ортопедичного режиму протягом 6–8 тиж.), при рецидивуючих вивихах у 92 % виконувались оперативні втручання.
4. При плануванні операції первинного ендопротезування кульшового суглоба важливо враховувати всі вищезгадані причинні фактори, ретельно дотримуватись технології виконання операції ендопротезування кульшового суглоба та правил ведення хворих в періоди реабілітації, що дозволить зменшити ймовірність вивиху головки ендопротеза в післяопераційному періоді.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Профілактика вивиху стегнового компонента ендопротеза після тотального ендопротезування кульшового суглоба у хворих на ревматоїдний артрит / С.І. Герасименко, М.В. Полулях, І.В. Рой, А.С. Герасименко, Ю.Г. Павлова, Т.В. Заморський, А.П. Кудрін // Травма. — 2015. — Т. 16, № 6. — С. 55-58.
2. Вывихи после тотального эндопротезирования тазобедренного сустава / В.М. Вакуленко, А.В. Вакуленко, А.А. Неделько // Травма. — 2014. — Т. 15, № 3. — С. 47-55.
3. Помилки та ускладнення ревізійного протезування у хворих з асептичною нестабільністю ацетабулярного компонента ендопротеза кульшового суглоба / Г.В. Гайко, В.П. Торчинський, О.М. Сулима, В.М. Підгаєцький, Т.І. Осадчук, О.В. Калашніков, Т.В. Нізалов, А.А. Галузинський, Р.А. Козак // Травма. — 2014. — Т. 15, № 1. — С. 74-77.
4. Эндопротезирование тазобедренного сустава. Основы и практика / Н.В. Загородний. — М.: ГЭОТАР-Медиа, 2012. — С. 503-545.
5. Осложнения при эндопротезировании тазобедренного сустава / В.А. Филиппенко, В.А. Танькут, А.В. Танькут, А.И. Жигун // Ортопед. травматол. — 2010. — № 2. — С. 14-19.
6. Эволюция проблемы эндопротезирования суставов / В.А. Филиппенко, А.В. Танькут // Междунар. мед. журнал. — 2009. — Т. 15, № 1(57). — С. 70-74.
7. Досвід ревізійного ендопротезування кульшового суглоба при асептичній нестабільності ендопротеза / О.М. Косяков, О.О. Коструб, П.В. Булич // Ортопед. травматол. — 2008. — № 1. — С. 26-29.
8. Руководство по эндопротезированию тазобедренного сустава / Р.М. Тихилов, В.М. Шаповалов. — СПб., 2008. — С. 259-262.
9. Стан та перспективи ендопротезування суглобів / Г.В. Гайко, С.І. Герасименко, М.В. Полулях, В.П. Торчинський // Тези доповідей XIV з’їзду ортопедів-травматологів України. — Одеса, 2006. — С. 423-425.
10. Лоскутов А.Е. Эндопротезирование тазобедренного сустава: достижения и перспективы / А.Е. Лоскутов, А.Е. Олейник // Діагностика та лікування. — 2006. — № 1–2. — С. 136-140.
11. Эндопротезы тазобедренного сустава в России: философия построения, обзор имплантатов, рациональный выбор / А.А. Надеев, С.В. Иванников. — М.: БИНОМ. Лаборатория знаний, 2006. — С. 18.
12. Предупреждение ошибок и осложнений при эндопротезировании тазобедренного сустава с применением полусферических запрессовываемых чашек / А.Е. Лоскутов // Ортопед. травматол. — 2003. — № 2. — С. 126-129.
13. Результати тотальних цементних ендопротезувань, виконаних з приводу несправжнього суглоба шийки стегнової кістки / О.І. Рибачук, Л.П. Кукуруза, В.П. Торчинський та ін. // Збірник наукових праць співробітників НМАПО ім. П.Л. Шупика. — К., 2000. — Вип. 9. — С. 70-72.
14. European Surgical Orthopaedics and Traumatology // The EFORT Textbook / Ed. By George Bentley. — Springer, 2014. — Р. 2495-2511.
15. The functional and financial impact of isolated and recurrent dislocation after total hip arthroplasty / M.P. Abdel, M.B. Cross, A.T. Yasen et al. // J. Bone Joint Surg [Br.]. — 2015. — Vol. 97B. — P. 1046-1049.
16. The analysis of posterior soft tissue repair durability after total hip arthroplasty in primary osteoarthritis patients / Valdemar Loiba, Justnas Stucinskas, Oto Robertsson et al. // Hip Int. — 2015. — Vol. 25. — № 5. — P. 420-423.
17. The effect of orientation of the acetabular component on outcome following total hip arthroplasty with small diameter hard-on-soft bearings / G. Grammatopoulos, G.E.R. Thomas, H. Pandit et al. // J. Bone Joint Surg [Br.]. — 2015. — Vol. 97B. — P. 164-172.
18. Early Complications of Primary Total Hip Replacement Performed with a Two-Incision Minimally Invasive Technique / B. Sonny Bal, Doug Haltom, Thomas Aleto et al. // J. Bone Joint Surg Am. — 2005. — Vol. 87. — № 11. — P. 2432 -2438.
19. Berry D.J. Risk factors for dislocation after total hip arthroplasty: results of a long term analysis // Proceedings of 9th BIOLOX Symposium: Bioceramics in joint arthroplasty. — 2004. — P. 137-138.
20. Azodi O.S., Adami J., Lindstrom D., Eriksson K.O., Wladis A., Bellocco R. High body mass index is associated with increased risk of implant dislocation following primary total hip replacement: 2106 patients followed for up to 8 years // Acta Orthop. — 2008. — № 79(1). — Р. 141-147.a