Резюме
Метою дослідження було порівняльне вивчення впливу двох режимів інтраопераційного рідинного забезпечення на стан центральної гемодинаміки (ЦГД) та величину периферичного капілярного кровотоку у хворих із злоякісною патологією кісток нижніх кінцівок, які піддаються травматичним хірургічним втручанням в ортопедичній онкології. У дослідження ввійшло 70 хворих віком 18–77 років, яким проведено планові хірургічні втручання під комбінованою анестезією, що включала спинномозкову анестезію бупівакаїном і внутрішньовенний пропофоловий наркоз. Сформовано дві групи дослідження. Пацієнтам першої групи (n = 35) забезпечувався рестриктивний режим інтраопераційного введення рідини. Пацієнтам другої групи (n = 35) проводили цілеспрямовану рідинну терапію (ЦРТ) із ретельним моніторингом серцевого викиду та цільовою підтримкою ударного індексу на рівні, що сягає 35 мл/м2, і середнього артеріального тиску на рівні, що не менше 80 мм рт.ст. для осіб молодого та середнього віку, та не менше 90 мм рт.ст. для осіб похилого та старечого віку. Якщо у хворих першої групи серцеве переднавантаження часто моделювалося за допомогою інфузії норадреналіну, то у хворих другої групи його підтримували короткочасними інфузіями розчину гідроксіетилкрохмалю. Кожну з груп було поділено на дві підгрупи: 1) пацієнти віком до 60 років (при обох режимах рідинного забезпечення таких хворих було по 10); 2) пацієнти віком 60 років і старше (при обох режимах рідинного забезпечення таких хворих було по 25). ЦГД вивчали за допомогою методики грудного біореактансу. Спроможність периферичного капілярного кровотоку оцінювали шляхом фотоплетизмометричного визначення величини перфузійного індексу. Результати дослідження показали, що в умовах обмеження рідинної підтримки спостерігається суттєве зменшення показників серцевого викиду, судинного тонусу та величини периферичного капілярного кровотоку. І у хворих віком до 60 років, і у хворих віком 60 років і старше методика ЦРТ забезпечувала вірогідно більші показники артеріального тиску, серцевого викиду та величини перфузійного індексу на травматичному етапі операції та наприкінці дослідження. Всі пацієнти з рестриктивним режимом рідинного забезпечення віком 60 років та старше (100 %) потребували інфузії норадреналіну з метою корекції судинного тонусу та серцевого переднавантаження. Пацієнтам із ЦРТ інфузії норадреналіну не знадобилися.
Целью исследования было сравнительное изучение влияния двух режимов интраоперационного жидкостного обеспечения на состояние центральной гемодинамики (ЦГД) и величину периферического капиллярного кровотока у больных со злокачественной патологией костей нижних конечностей, подвергавшихся травматичным хирургическим вмешательствам в ортопедической онкологии. В исследование вошли 70 больных в возрасте 18–77 лет, которым были выполнены плановые хирургические вмешательства под комбинированной анестезией, включавшей спинномозговую анестезию бупивакаином и внутривенный пропофоловый наркоз. Сформированы две группы исследования. Пациентам первой группы (n = 35) обеспечивался рестриктивный режим интраоперационного введения жидкости. Пациентам второй группы (n = 35) проводили целенаправленную жидкостную терапию (ЦЖТ) с тщательным мониторингом сердечного выброса и целевой поддержкой ударного индекса сердца на уровне не менее 35 мл/м2, и среднего артериального давления на уровне не менее 80 мм рт.ст. для лиц молодого и среднего возраста, и не менее 90 мм рт.ст. для лиц пожилого и старческого возраста. Если у пациентов первой группы сердечную преднагрузку часто моделировали с помощью инфузии норадреналина, то у больных второй группы ее поддерживали кратковременными инфузиями раствора гидроксиэтилкрахмала. Каждая из групп была разделена на две подгруппы: 1) пациенты в возрасте до 60 лет (при обоих режимах жидкостного обеспечения таких больных было по 25); 2) пациенты в возрасте 60 лет и старше (при обоих режимах жидкостного обеспечения таких больных было по 10). ЦГД изучали с помощью методики грудного биореактанса. Состоятельность периферического капиллярного кровотока оценивалась с помощью фотоплетизмометрического определения величины перфузионного индекса. Результаты исследования показали, что в условиях ограничения жидкостной поддержки наблюдается значительное уменьшение показателей сердечного выброса, сосудистого тонуса и величины периферического капиллярного кровотока. И у больных в возрасте до 60 лет, и у больных в возрасте 60 лет и старше методика ЦЖТ обеспечивала достоверно большие показатели артериального давления, сердечного выброса и величины перфузионного индекса на травматичном этапе операции и в конце исследования. Всем пациентам с рестриктивным режимом жидкостного обеспечения в возрасте 60 лет и старше (100 %) потребовалась инфузия норадреналина с целью коррекции сосудистого тонуса и сердечной преднагрузки. Пациентам с ЦЖТ инфузии норадреналина не понадобились.
The restrictive mode of intraoperative fluid management and goal-directed fluid therapy (GDFT) at the present stage are the most common methods used as hemodynamic support during surgery. The restrictive regime is aimed at preventing the development of hemodilution coagulopathy and hyperhydratation, but at the same time, the formation of edema, abdominal compartment syndrome, renal dysfunction and respiratory distress syndrome. GDFT is used to prevent tissue and organ hypoperfusion. Each of the techniques has its advantages and disadvantages. Restrictive mode threatens the development of organ hypoperfusion. GDFT is associated with the use of synthetic colloidal plasma substitutes to support cardiac output, most often hydroxyethyl starch, which poses a risk for coagulopathy, kidney damage and anaphylactoid reactions. In clinical medicine, a significant number of complications is due to violations of capillary circulation, resulting in deterioration of reparative processes, decreased oxygen consumption and causes organ dysfunction, increases the length of stay of the patient at the department of intensive care and in the hospital in general, increases the cost of treatment. The aim of the investigation was a comparative study of the effect of two regimes of intraoperative fluid supply on the state of central hemodynamics and the magnitude of peripheral capillary blood flow in patients with malignant pathology of the bones of the lower extremities, who underwent traumatic surgical interventions in orthopedic oncology. The study included 70 patients aged 18 to 77 years, who underwent planned surgical interventions under combined anesthesia including spinal anesthesia with bupivacaine and intravenous propofol anesthesia. Two study groups have been formed. Patients of the first group (n = 35) were provided with a restrictive mode of intraoperative fluid administration. Patients in the second group (n = 35) underwent GDFT with careful monitoring of cardiac output and targeted support of cardiac stroke index at a level of less than 35 ml/m2 and mean arterial pressure at least 80 mmHg for young and middle-aged people, and not less than 90 mmHg for the elderly and senile persons. If in patients of the first group, cardiac preload was often modeled by norepinephrine infusion, then in patients of the second group it was maintained with short-term infusions of a hydroxyethyl starch solution. Each of the groups was divided into two subgroups: 1) patients under the age of 60 years (in both regimens of fluid maintenance, there were 25 such patients); 2) patients aged 60 years and older (in both regimens of fluid support, there were 10 such patients). Central hemodynamics was studied by the method of chest bioreactance. The state of peripheral capillary blood flow was assessed using a photoplethysmometric determination of the perfusion index (PI). The results of the study showed that under limited liquid support, there was a significant decrease in cardiac output, vascular tone, and peripheral capillary blood flow. Both in patients under 60 years of age, and in patients aged 60 years and older, the GDFT method provided significantly higher blood pressure, cardiac output and PI values at the traumatic stage of the operation and at the end of the study. All patients with a restrictive regime of fluid supply aged 60 years and older (100 %) required norepinephrine infusion to correct vascular tone and cardiac preload. Patients with GDFT did not need norepinephrine infusions. Using Pearson’s linear correlation analysis, a close relationship was found between the pulse pressure value and the PI (r = 0.866). The next most important indicators that determined the value of peripheral capillary perfusion were the level of systolic blood pressure (r = 0.69) and cardiac stroke index (0.533).
Вступ
Рестриктивний режим інтраопераційного рідинного забезпечення та цілеспрямована рідинна терапія (ЦРТ) на сучасному етапі є найпоширенішими методиками, що застосовуються під час гемодинамічної підтримки при операції. Рестриктивний режим спрямовано на запобігання розвитку гемодилюційної коагулопатії та гіпергідратації, а разом із тим утворення набряків, абдомінального компартмент-синдрому, ренальної дисфункції та респіраторного дистрес-синдрому. ЦРТ застосовується з метою запобігання формуванню тканинної та органної гіпоперфузії. Кожна з методик має свої переваги та недоліки. Рестриктивний режим загрожує розвитком органної гіпоперфузії. ЦРТ асоційована з використанням для підтримки серцевого викиду синтетичних колоїдних плазмозамінників, найчастіше гідроксіетилкрохмалю (ГЕК), який створює небезпеку розвитку коагулопатії, ураження нирок та анафілактоїдних реакцій [1–3].
У клінічній медицині значна кількість ускладнень зумовлена порушеннями капілярного кровообігу, внаслідок чого погіршуються репаративні процеси, зменшується споживання кисню, виникає органна дисфункція, зростає тривалість перебування хворого у відділені інтенсивної терапії та загалом у клініці, збільшується собівартість лікування [4].
Метою дослідження є вивчення центральної гемодинаміки (ЦГД) та інтенсивності капілярного кровотоку в хворих, які піддаються розширеним хірургічним втручанням з приводу онкологічної патології кісток нижніх кінцівок під комбінованою анестезією залежно від режиму інтраопераційного рідинного забезпечення.
Матеріали та методи
До дослідження включено 70 пацієнтів із злоякісними новоутвореннями кісток нижніх кінцівок, яким було проведено хірургічні втручання з приводу основної патології. У 35 хворих (1-ша група) під час операції був застосований рестриктивний режим рідинного забезпечення. Відповідно, в 35 інших пацієнтів (2-га група) використана ЦРТ. В усіх хворих визначено інвазивність хірургічного втручання згідно з класифікацією Американської хірургічної асоціації, анестезіологічний ризик згідно з градаціями Американського товариства анестезіологів (ASA) та загальний стан за шкалою Acute Physiology and Chronic Health Evaluation II (APACHE II, Комплексна оцінка гострих та хронічних порушень здоров’я).
Всім пацієнтам було забезпечено проведення комбінованої анестезії, компонентами якої були спинномозкова анестезія бупівакаїном у поєднанні з внутрішньовенним пропофоловим наркозом та інтубацією трахеї, введенням м’язових релаксантів і застосуванням штучної вентиляції легень. У всіх хворих перед операцією катетеризовано верхню порожнисту вену для можливості негайного швидкого рідинного забезпечення та оцінки стану серцевого переднавантаження через вимірювання центрального венозного тиску (ЦВТ). Після інтратекального введення бупівакаїну на тлі формування спінального блоку пацієнтам обох груп внутрішньовенно швидко вводилося по 500 мл 6% розчину ГЕК 200/0,5 або 130/0,4 для запобігання виникненню тяжкої артеріальної гіпотензії. Після цього етапу інтраопераційне рідинне забезпечення відрізнялося.
Пацієнтам 1-ї групи протягом операції вводилися ізотонічні сольові розчини в дозі 6 мл/кг/год. Артеріальну гіпотензію усували за допомогою інфузії норадреналіну (НА) через інфузомат. Інфузію НА починали при зниженні систолічного артеріального тиску (САТ) у молодих осіб до 85–90 мм рт.ст., а у хворих похилого та старечого віку — до 105–110 мм рт.ст. Показаннями до застосування компонентів крові вважали швидку крововтрату, що могла б становити 20 % від об’єму циркулюючої крові (ОЦК).
У хворих 2-ї групи фонову інфузію проводили з аналогічною швидкістю — 6 мл/кг/год. Проте для досягнення цільових кінцевих точок (енд-пойнтів) застосовували швидку інфузію ізотонічних синтетичних колоїдних плазмозамінників на основі ГЕК у кількості 100–250 мл. Забезпечувався ударний індекс ≥ 35 мл/м2, середній артеріальний тиск (АТсер) ≥ 80 мм рт.ст. у пацієнтів молодого та середнього віку, а у хворих похилого та старечого віку ≥ 90 мм рт.ст. Показання до застосування компонентів крові були такими самими, як і в пацієнтів 1-ї групи дослідження.
Серцевий викид визначали методом тетраполярної грудної реографії за Кубічеком у модифікації Деманжа. Стан капілярного кровотоку оцінювали шляхом спостереження за змінами перфузійного індексу (ПІ), який моніторувався разом із сатурацією киснем капілярної крові (SpO2, %) за допомогою приладу Masimo Rainbow Rad-57 (США).
Відмінності при аналізі результатів дослідження виявляли через визначення наявності або відсутності нормального розподілу показників у вибірках. Залежно від цих особливостей диференційно були застосовані t-тест Стьюдента або непараметричний тест Вілкоксона (W). Кореляційну залежність вивчено шляхом визначення величини коефіцієнта лінійної кореляції Пірсона. При визначенні вірогідних відмінностей у частотних показниках застосований критерій хі-квадрат Пірсона. Інформація міститься в табл. 1.
Щоб уникнути впливу на результати дослідження розбіжностей у дозах анестетиків, які впливають на судинний тонус і серцевий викид, ми жорстко додержувалися протоколу їх призначення. Дози, що застосовані, обчислено та наведено в табл. 2.
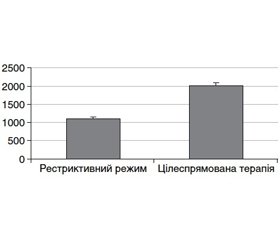
Об’єм інфузії в операційній становив: у хворих із рестриктивним режимом рідинного забезпечення — 1134 ± 56 мл, а в пацієнтів із цілеспрямованою рідинною терапією — 2008 ± 116 мл (W = 630, p < 0,001; рис. 1)
Для більшої об’єктивізації впливу інтраопераційної гемодинамічної підтримки на стан показників ЦГД і периферичного капілярного кровотоку ми поділили кожну з груп:
1) на пацієнтів віком до 60 років;
2) пацієнтів віком 60 років і старше.
Результати дослідження ЦГД з інформацією про потребу в підтримці судинного тонусу та серцевого переднавантаження за допомогою норадреналіну наводяться в табл. 3 і 4.
Результати та обговорення
Результати вивчення ЦГД свідчать, що на травматичному етапі операції та наприкінці її показники серцевого викиду та судинного тонусу в умовах ЦРТ були кращими, ніж при застосуванні рестриктивного режиму рідинного забезпечення. В пацієнтів віком до 60 років всі показники АТ та ударного об’єму серця (УОС) були вірогідно вище при використанні режиму ЦРТ, ніж при обмеженні введення рідини до організму. 20 % пацієнтів із рестриктивним режимом інтраопераційної рідинної ресусцитації для підтримки безпечного судинного тонусу потребували інфузії норадреналіну, в той час як при проведенні ЦРТ застосування симпатоміметиків не знадобилося.
Серед пацієнтів віком 60 років і старше виявлено, що в умовах ЦРТ спостерігалися вірогідно вищі показники УОС, ударного індексу серця (УІС), серцевого індексу (СІ), САТ, ніж у тих випадках, коли використовувався рестриктивний режим. Для стабілізації гемодинаміки при рестриктивному режимі інфузія норадреналіну знадобилася всім хворим, вік яких сягав 60 років і старше. А пацієнти з ЦРТ її зовсім не потребували.
Вивчення стану периферичного кровообігу дало результати, що подано в табл. 5 та 6.
У хворих віком до 60 років величина ПІ на перших трьох етапах дослідження вірогідно не розрізнялася. Проведення спінальної анестезії сприяло зменшенню інтенсивності капілярного кровообігу в м’яких тканинах верхніх кінцівок: величина ПІ швидко зменшувалася. Проте, коли стан периферичної перфузії додатково простежувався на нижніх кінцівках, в багатьох випадках ми констатували зростання величини ПІ. В таких випадках швидке зростання ПІ може стати передвісником судинного колапсу. Такі повідомлення є в зарубіжній літературі [5, 6]. Отже, в умовах регіонарної анестезії відбувається перерозподіл крові в організмі. І зростання периферичної перфузії на обмеженій ділянці зовсім не свідчить про інтегральну компенсацію ЦГД.
На травматичному етапі операції величина ПІ у пацієнтів 2-ї групи була вірогідно більшою, ніж у хворих 1-ї групи. Якщо у пацієнтів з обмеженим рідинним забезпеченням величина ПІ становила 2,31 ± 0,54 %, то у хворих 2-ї групи вона була більшою майже на 0,5 %. Отже, відмінності в рідинному забезпеченні впливали на стан перфузії навіть в осіб молодого та середнього віку.
Наприкінці операції зазначені відношення в стані периферичної перфузії зберігалися. При проведенні ЦРТ середня величина ПІ коливалася в межах 2,86 ± 0,37 % і вірогідно перевищувала величину ПІ в хворих із рестриктивним режимом інтраопераційної рідинної ресусцитації, яка становила 2,29 ± 0,45 % (р < 0,001). Слід згадати, що 20 % пацієнтів із рестриктивним режимом інфузійної терапії віком до 60 років під час операції для стабілізації судинного тонусу отримували інфузію норадреналіну. Цілком можливо, що цей аспект медикаментозного забезпечення вплинув на стан периферичної перфузії.
У пацієнтів 1-ї та 2-ї груп похилого та старечого віку величина ПІ до операції вірогідно не відрізнялася. Цікаво, що в цих хворих початкове значення ПІ виявилося дещо більшим за пацієнтів віком до 60 років. Початок спінальної анестезії був асоційований із закономірним зменшенням ПІ, що визначався на верхніх кінцівках. На травматичному етапі операції зменшення периферичної капілярної перфузії було більш суттєвим, що особливо проявилося в умовах рестриктивного режиму рідинного забезпечення. На травматичному етапі величина ПІ у хворих із ЦРТ була вірогідно вище, ніж у пацієнтів з обмеженим уведенням рідини до організму та перевищувала ту, що спостерігалася на початку спінальної анестезії. Наприкінці операції різниця в інтенсивності периферичного капілярного кровообігу зросла ще більше. В умовах обмеженого надходження рідини до внутрішньосудинного простору та 100% застосування норадреналіну величина ПІ у хворих 1-ї групи становила лише 2,08 ± 0,24 %, в той час як у пацієнтів 2-ї групи вона сягнула 3,20 ± 0,89 %. Це, безумовно, свідчить про те, що організм хворих із рестриктивним режимом рідинного забезпечення піддавався більшому впливу факторів стресу.
Для вивчення зв’язку між величиною ПІ та показниками ЦГД ми застосували кореляційний аналіз. Кореляційний аналіз є методом обробки статистичних даних, за допомогою якого визначається щільність зв’язку між двома або більшою кількістю змінних. Результати внесено до табл. 7.
Найбільшу щільність кореляційного зв’язку виявлено між пульсовим АТ та величиною ПІ — 0,886. Цей зв’язок можна розцінити, як сильний. На другому місці серед показників ЦГД, що найбільшим чином впливає на інтенсивність периферичної капілярної перфузії, виявився САТ. Цей зв’язок слід розцінити як середній. Коефіцієнт Пірсона дорівнює 0,69. Третім за значущістю показником ЦГД, який був тісно пов’язаний з величиною ПІ, виявився УІС. Коефіцієнт Пірсона становив 0,533. Це зв’язок середньої сили, проте такий, що поступається значенню САТ.
Цікаво, що зміни пульсового АТ, САТ та УОС в останніх дослідженнях визнані як головні ознаки, що визначають fluid responsiveness — здатність серцевого м’яза відповідати на поступове збільшення серцевого переднавантаження зростанням серцевого викиду. Саме в такому порядку за своєю значущістю ці показники розставлено у роботах P.E. Marik [7].
Результати дослідження демонструють, що перед операцією показники ЦГД і периферичного капілярного кровотоку в хворих 1-ї та 2-ї груп вірогідно не відрізнялися. Натомість спосіб інтраопераційної рідинної підтримки серйозно впливав на стан компенсації серцево-судинної системи. На травматичному етапі операції при рестриктивному режимі рідинної ресусцитації показники УОС, УІС та СІ були вірогідно нижчими, ніж у тих хворих, яким забезпечувалася ЦРТ. Показники САТ та АТсер також виявилися більшими при прицільному коригуванні серцевого переднавантаження за допомогою збільшення ОЦК.
Наприкінці операції всі показники, що характеризують спроможність серцевого викиду та судинного тонусу, вірогідно переважали при застосуванні ЦРТ. Рестриктивний режим інтраопераційної рідинної ресусцитації показав свою небезпечність щодо наявності високого ризику розвитку несприятливих серцево-судинних подій. У хворих з обмеженим рідинним забезпеченням частіше спостерігали зменшення УІС нижче 35 мл/м2, та СІ, який є головним показником компенсації продуктивності серця, нижче 3,0 л/хв/м2. Потреба в застосуванні норадреналіну мала місце у більше ніж 40 % хворих 1-ї групи. В зазначеній групі вона виявилася 100-відсотковою для хворих похилого та старечого віку.
Разом із цим слід відзначити, що умови протоколу нашого дослідження були достатньо жорсткими. Наприклад, граничний показник УІС, що дорівнює 35 мл/м2, є ознакою потужних резервів інотропної функції міокарда. Критичним значенням величини УІС у дорослих, на нашу думку, є 30 мл/м2. Величиною ж СІ, що асоційована з розвитком шоку, є 2,5–2,7 л/хв/м2 і менше [8, 9]. У пацієнтів 1-ї групи таких критичних розладів серцевого викиду не спостерігалося, хоча значна їх кількість потребувала застосування вазопресорів для підвищення серцевого переднавантаження та судинного тонусу. Отже, для формування кінцевого висновку потрібні додаткові дослідження транспорту та споживання кисню, інтенсивності утворення лактату та інше.
Висновки
У пацієнтів, які піддаються плановим травматичним хірургічним втручанням в ортопедичній онкології з приводу злоякісної патології кісток нижніх кінцівок під комбінованою анестезією, що включає спинномозкову анестезію бупівакаїном та внутрішньовенний пропофоловий наркоз, проведення рестриктивного режиму інтраопераційної рідинної ресусцитації асоційоване із суттєвим погіршенням показників ЦГД, обмеженням капілярного крово–обігу та високою потребою в застосуванні вазопресорів. Натомість ЦРТ сприяє стабілізації показників ЦГД через збереження серцевого викиду та судинного тонусу, забезпечує кращий капілярний кровотік, що особливо актуально для хворих похилого та старечого віку.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Restrictive and liberal fluid administration in major abdominal surgery / Q. Pang, H. Liu, B. Chen [et al.] // Saudi Medical Journal. — 2017. — Vol. 38, № 2. — P. 123-131. — Access mode: doi: 10.15537/smj.2017.2.15077.
2. Voldby A.W. Fluid therapy in the perioperative setting — a clinical review [Електронний ресурс] / A.W. Voldby, B. Brandstrup // Journal of Intensive Care. — 2016. — Vol. 4. — P. 27.
3. Perioperative Fluid Therapy: a Statement from the International Fluid Optimization Group / L.H. Camacho Navarro, J.A. Bloomstone, J.O. CostaAuler [et al.] // Perioperative Medicine. — 2015. — Vol. 4. — P. 3.
4. Recent Advances in Bedside Microcirculation Assessment in Critically Ill Patients / P.F. do Amaral Tafner, F. Ko Chen, R.R. Filho [et al.] // Revista Brasileira de Terapia Intensiva. — 2017. — Vol. 29, № 2. — P. 238-247.
5. Perfusion Index Derived from a Pulse Oximeter Can Predict the Incidence of Hypotension during Spinal Anaesthesia for Caesarean Delivery / S. Toyama, M. Kakumoto, M. Morioka [et al.] // British Journal of Anaesthesia. — 2013. — Vol. 111, № 2. — P. 235-241.
6. Sympathectomy-Mediated Vasodilatation: a Randomized Concentration Ranging Study of Epidural Bupivacaine / Y. Ginosar, C.F. Weiniger, V. Kurz [et al.] // Canadian Journal of Anaesthesiology. — 2009. — Vol. 56, № 3. — P. 213-221.
7. Marik P.E. Hemodynamic Parameters to Guide Fluid Therapy / P.E. Marik, X. Monnet, J.L. Teboul // Annals of Intensive Care. — 2011. — Vol. 1. — P. 1.
8. Реанімація та інтенсивна терапія при шокових станах: Ч. 2. Навчальний посібник для самостійної роботи інтернів, лікарів екстреної медичної допомоги та фахівців інших медичних спеціальностей / В.В. Ніконов, С.В. Курсов, О.В. Білецький [та ін.]. — Харків: Харківська медична академія післядипломної освіти, 2017. — 78 с.
9. Hemodynamnic Studies in Cardiogenic Shock Treatment with Isoproterenol and Metaraminol / H.J. Smith, A. Oriol, J. Morch [et al.] // Circulation. — 1967. — Vol. 35, № 6. — P. 1084-1091.

/52-1.jpg)
/52-3.jpg)
/52-2.jpg)
/53-1.jpg)
/54-1.jpg)
/55-1.jpg)
/56-1.jpg)