Согласно рекомендациям по диагностике, лечению и профилактике артериальной гипертензии (АГ) в Украине, существует пять классов антигипертензивных препаратов (АГП), которые рекомендованы как препараты первой линии для стартовой терапии у пациентов с АГ [1]. Это означает, что выбрать можно любой при отсутствии специфических показаний (сахарный диабет, ишемическая болезнь сердца, инфаркт миокарда, беременность и др.), в том числе и диуретики. Однако в Украине у врачей есть некоторая настороженность относительно возможных побочных эффектов, которая привела к тому, что диуретики редко назначаются в виде монотерапии АГ. По данным эпидемиологических исследований, которые проведены отделением эпидемиологии ГУ «ННЦ «Институт кардиологии имени академика Н.Д. Стражеско» НАМН Украины» (2017), среди городского населения наблюдается снижение частоты приема диуретиков за период с 2010 по 2015 год как в качестве монотерапии (с 6,2 до 2 %), так и в составе комбинации с ингибиторами ангиотензинпревращающего фермента (иАПФ) — с 45 до 25,3 %, с бета-блокаторами — с 11,3 до 3,4 %. По данным маркетингового исследования, доля диуретиков как монопрепаратов на рынке антигипертензивных средств не превышает 10 %, при этом первое место занимает фуросемид [2], который чаще должен назначаться только для лечения сердечной или почечной недостаточности. В составе комбинированной терапии чаще всего используется комбинация каптоприла с гидрохлортиазидом (ГХТЗ), которая на сегодняшний день не может считаться рекомендованной из-за особенностей фармакокинетики каптоприла. Настоящая статья является обзором данных литературы об эффективности и безопасности тиазидных и тиазидоподобных диуретиков в лечении АГ, а также об их возможных рациональных комбинациях.
Фармакокинетика и классификация диуретиков
По анатомо-терапевтической классификации тиазидные и тиазидоподобные диуретики относятся к препаратам, действующим на сердечно-сосудистую систему, с умеренной активностью — С03А (тиазидные) и С03И (нетиазидные) [3]. Они действуют на дистальную часть почечных канальцев, обеспечивая умеренное увеличение выведения натрия с мочой на 5–10 %.
Основные фармакокинетические показатели тиазидных и тиазидоподобных диуретиков представлены в табл. 1. Как видно из табл. 1, тиазиды и тиазидоподобные диуретики имеют высокую биодоступность. Благодаря значительной липофильности и умеренной способности связываться с белками они глубоко проникают в органы и ткани. ГХТЗ и хлорталидон (ХТД) слабо метаболизируются в печени и экскретируются с мочой в почти не измененном виде. Индапамид почти полностью метаболизируется в печени, и лишь небольшая часть активного препарата выводится почками. Эти особенности необходимо учитывать при выборе диуретика на фоне сопутствующей патологии. Тиазидные/тиазидоподобные диуретики являются ингибиторами карбоновой ангидразы. При этом тиазидоподобные диуретики блокируют эти ангидразы в значительно большей степени, что обусловливает их более выраженную антигипертензивную активность и наличие кардиопротекторного плейотропного эффекта. Большинство тиазидных/тиазидоподобных диуретиков начинают действовать через 2–3 часа, и небольшой натрийуретический эффект сохраняется более 6 часов [4].
/32-1.jpg)
Биодоступность и время полувыведения объясняют различия в фармакокинетике различных диуретиков. ГХТЗ имеет хорошо известный и благоприятный профиль, и его часто выбирают эталоном для сравнения. Время полувыведения этого препарата составляет 8–12 часов, что позволяет эффективно назначать его один раз в сутки. Время полувыведения коррелирует с клиренсом креатинина [5]. Его биодоступность значительно снижается при застойной сердечной недостаточности или нарушении функции почек (при скорости клубочковой фильтрации (СКФ) менее 60 мл/мин/1,73 м2).
ХТД является гораздо более длительно действующим препаратом со временем полувыведения 40 часов (по некоторым данным, 60), что делает его как минимум в два раза более эффективным, чем ГХТЗ [6]. Кроме того, хлорталидон имеет значительный объем распределения за счет проникновения в эритроциты. При этом высвобождение из эритроцитов в плазму осуществляется дискретно и медленно, что обеспечивает постепенную экскрецию почками и градуированное действие на канальцы [7].
Обычный тиазидоподобный диуретик индапамид абсорбируется очень быстро, достигая пика концентрации в сыворотке уже через 1 час после назначения. Однако его форма SR (sustained release, замедленное высвобождение) обеспечивает более медленное выделение — 17–27 % в первые 4 часа, 35–55 % — в течение 8 часов после приема, более 70 % — после 16 часов [8]. Благодаря этому при использовании такой формы индапамида удается избежать резких колебаний концентрации препарата, улучшается соотношение эффективность/переносимость: при меньшей дозе индапамида эффективность остается такой же, однако реже встречаются побочные явления (в частности, гипокалиемия).
Механизмы действия
Основными фармакодинамическими эффектами тиазидных/тиазидоподобных диуретиков являются гипотензивный, дегидратационный. Кроме того, описаны антиангинальный, антиатерогенный эффекты. Также они могут оказывать влияние на минеральный обмен. В частности, известно о снижении остеопороза на фоне использования тиазидных диуретиков и, как следствие, снижении частоты переломов бедра [9–12]. В анализе Cochrane 2011 года было четко продемонстрировано, что риск переломов бедра уменьшается на 24 % при использовании тиазидных диуретиков [13]. При этом таким эффектом обладают только тиазидные диуретики за счет увеличения реабсорбции кальция в почках.
Тиазидные/тиазидоподобные диуретики снижают артериальное давление (АД) только у гипертензивных пациентов и практически не оказывают такого действия у нормотензивных лиц. Несмотря на значительное снижение АД на фоне диуретиков, точный механизм действия тиазидов остается неизвестным. Начальное снижение АД (на протяжении первых 3–4 недель приема) связано с диуретик-индуцированным уменьшением объема циркулирующей крови и сердечного выброса (с незначительным повышением периферического сопротивления). В дальнейшем происходит (после 6–8-й недели) снижение периферического сосудистого сопротивления, что ведет к стойкому снижению АД (табл. 2). Сердечный выброс возвращается к норме, но плазменный объем остается незначительно сниженным. Уменьшением объема циркулирующей крови объясняют повышение активности ренин-ангиотензин-альдостероновой системы (РААС) на фоне приема диуретиков. Отмена этих препаратов ассоциируется с быстрым увеличением объема циркулирующей крови, увеличением веса и снижением уровня ренина, но увеличение АД происходит очень медленно, что подтверждает положение о том, что не только прямой диуретический эффект этого класса препаратов является причиной гипотензивного действия тиазидных/тиазидоподобных диуретиков. Еще в 1952 году Tobian и Binion предположили, что у гипертензивных людей кровеносные сосуды пропитаны водой с чрезмерным содержанием натрия, что делает их более восприимчивыми к стимулам симпатической нервной системы, тиазиды вызывают обратные изменения в сосудах, делая их менее чувствительными к вазопрессорным агентам. Это объяснение имеет экспериментальное подтверждение, но оно неопределенное, и точный механизм длительного действия тиазидных и тиазидоподобных диуретиков остается неизвестным, за исключением натрийуретического эффекта на начальных этапах лечения.
/33-1.jpg)
Высказываются также мнения о том, что эти препараты при длительном использовании могут ухудшать способность дистальных отделов извитых канальцев почек реабсорбировать натрий вследствие индуцирования апоптоза клеток этих канальцев. С другой стороны, данные о том, что для гипотензивного эффекта тиазидных/тиазидоподобных диуретиков обязательно должны быть задействованы почки, противоречивы. Так, в исследовании Bennett c соавторами обнаружено, что ГХТЗ или метолазон не оказывали существенного эффекта на уровень АД у 8 пациентов, длительно находившихся на гемодиализе [14]. В противоположность этому Jones и Nanra сообщили, что на протяжении 6 недель терапии ХТД АД снижалось в среднем на 13/5 мм рт.ст. у 9 пациентов с терминальной почечной недостаточностью без существенных изменений веса тела и экскреции натрия [15]. Beavers и Blackmore обнаружили, что у собак, которым была проведена нефр-эктомия, ХТД значительно уменьшал прессорные эффекты адреналина и норадреналина [16].
Антиангинальный эффект диуретиков осуществляется через внутриклеточное снижение кальция и сохранение магния, снижение жесткости сосудистой стенки и стимуляции расслабления кардиомиоцитов в диастолу. Антиатерогенный эффект диуретиков показан для индапамида в эксперименте на животных, однако в клинических исследованиях изменения липидного профиля отмечено не было [17, 100, 101].
Таким образом, тиазидные и тиазидоподобные диуретики — это антигипертензивные средства, которые кроме снижения АД обладают рядом дополнительных полезных свойств, их можно использовать при лечении пациентов с АГ.
Эффективность тиазидных и тиазидоподобных диуретиков в снижении АД
Тиазиды и тиазидоподобные диуретики являются препаратами первого ряда для длительной терапии АГ. По данным большинства исследований, в среднем по сравнению с плацебо эти препараты обеспечивают снижение систолического АД (САД) на 10–15 мм рт.ст., а диастолического АД (ДАД) — на 5–10 мм рт.ст. По данным метаанализа Cochrane, ГХТЗ имеет дозозависимый антигипертензивный эффект в отличие от других тиазидоподобных диуретиков [18]. При монотерапии дозы ГХТЗ 6,25; 12,5; 25 и 50 мг обеспечивают снижение САД/ДАД в среднем на 4/2, 6/3, 8/3 и 11/5 мм рт.ст., ХТД от 12,5 до 75 мг — 12/4 мм рт.ст., индапамид от 1 до 5 мг — 9/4 мм рт.ст. Тиазидные/тиазидоподобные диуретики лучше, чем ингибиторы АПФ, блокаторы рецепторов ангиотензина II и бета-адреноблокаторы, снижают пульсовое АД [18].
По данным статистики США, приблизительно 30–40 % людей являются солечувствительными, т.е. они чрезмерно потребляют соль, у них обнаруживается тесная взаимосвязь между потреблением соли и повышением АД. Ограничение потребления соли у них способствует снижению АД. Именно эти люди хорошо отвечают на терапию тиазидными/тиазидоподобными диуретиками. К этой категории относятся, как правило, и пациенты, страдающие ожирением. Пожилые и афроамериканцы также являются солечувствительными и лучше отвечают на терапию диуретиками, чем молодые и белые. Кроме того, при высоком сердечном выбросе (например, на фоне ожирения) также эффективны диуретики. Применяются тиазидные/тиазидоподобные диуретики при АГ и электролитных нарушениях при псевдоальдостеронизме 2-го типа (синдром Гордона), реже — при так называемых менделиальных формах гипертензии, при которых изменена активность натрий-хлорид-симпортера (белок-транс-портер). В целом во всех возрастных и этнических группах наблюдается та или иная степень снижения АД на фоне их применения. Поэтому не являются правильными утверждения, что высокая частота назначения диуретиков в западных странах (особенно США) обусловлена большим процентом афроамериканцев среди гипертензивных пациентов. Корректнее констатировать факт, что к диуретикам чувствительны все категории пациентов с АГ.
Положительным свойством диуретиков также является их способность усиливать действие других антигипертензивных препаратов, с которыми они используются в комбинации. Их добавление минимизирует расовые различия в снижении АД, которые обычно наблюдаются при монотерапии ингибиторами РААС. Так, в исследовании B.M. Everett с соавторами добавление 12,5 мг ГХТЗ к 320 мг валсартана значительно увеличивало антигипертензивную эффективность последнего у тех категорий пациентов, которые оказались не очень чувствительными к монотерапии блокатором РААС [19]. С другой стороны, такие побочные явления тиазидных/тиазидоподобных диуретиков, как гипокалиемия и другие метаболические нарушения, могут реже возникать при комбинации с блокаторами РААС.
Дозирование тиазидных/тиазидоподобных диуретиков основывается на нашем понимании механизма их действия и дозозависимых взаимоотношений. Раньше считалось, что высокие дозы обеспечивают большую эффективность в снижении АД за счет усиления экскреции натрия и снижения объема циркулирующей крови. Однако сейчас эти диуретики используют в значительно меньших дозах. Существует даже термин «низкодозовый тиазид», который подразумевает ГХТЗ в дозе 12,5 и 25 мг/сутки (или эквивалент дозы для другого тиазидного/тиазидоподобного диуретика). Приблизительно 50 % пациентов изначально отвечают на такие низкие дозы. Так, в исследовании SHEP (Systolic Hypertension in Elderly Program) ХТД назначался в дозе 12,5 мг/сут для контроля АД на протяжении нескольких лет у более чем 50 % пациентов. Низкодозовым считается и индапамид SR 1,5 мг, добавление которого к неэффективной предыдущей монотерапии различными антигипертензивными препаратами (38 % — бета-адреноблокаторами, 28 % — ингибиторами АПФ, 17 % — антагонистами кальция, 9 % — сартанами) в исследовании P. Jaillon с соавторами приводило к дополнительному антигипертензивному ответу у 75,6 % пациентов [20]. Повышение дозы ГХТЗ с 12,5 до 25 мг/сутки может привести к дополнительному ответу снижением АД еще у 20 % пациентов, 50 мг/сут — у 80–90 % [21]. Увеличение электролитных нарушений на фоне больших доз препятствует их более широкому использованию в обычной рутиной практике.
Для многих пациентов с АГ требуется назначение нескольких антигипертензивных препаратов для достижения целевого АД. Использование в составе комбинированной терапии диуретиков позволяет чаще добиваться контроля АД и минимизирует их побочные явления [22]. Считается, что недостаточное или неправильное использование диуретиков может стать причиной резистент-ности АГ [23].
Эффективность диуретиков в предупреждении сердечно-сосудистых событий
Эффективность тиазидных/тиазидоподобных диуретиков в снижении риска основных кардиоваскулярных событий была установлена еще в 1967 году, когда впервые были опубликованы результаты исследования Veterans Affairs Cooperative Study. В настоящее время существует много доказательств снижения риска инсульта, коронарных событий и сердечной недостаточности на фоне применения диуретиков.
Комбинированный метаанализ и системный обзор сравнения тиазидов/тиазидоподобных диуретиков с плацебо показал снижение относительного риска возникновения сердечной недостаточности на 41–49 %, инсульта — на 29–38 %, коронарных событий — на 14–21 % и смерти — на 10–11 % на фоне терапии [24–26]. По данным других анализов, диуретики [27–29] достоверно не отличались от других антигипертензивных препаратов по влиянию на конечные точки.
В самом последнем и масштабном метаанализе по сравнению различных классов антигипертензивных препаратов друг с другом была подтверждена высокая эффективность диуретиков в предупреждении кардиоваскулярных событий [30]. Cоглас-но результатам данного метаанализа (рис. 1), диуретики не уступали ни бета-адреноблокаторам, ни антагонистам кальция, ни ингибиторам АПФ в предупреждении таких событий, как инсульт, коронарные события, инсульт + коронарные события, сердечно-сосудистая смерть, смерть от всех причин. По сравнению с антагонистами кальция они были эффективнее в предупреждении сердечной недостаточности, а со всеми блокаторами РААС — в предупреждении инсульта. По сравнению с плацебо они лучше предупреждали все конечные точки. В одной из двух использованных статистических моделей диуретики лучше снижали риск развития комбинированной конечной точки (инсульт + коронарные события + сердечная недостаточность), чем бета-блокаторы, и лучше, чем ингибиторы РААС, сердечную недостаточность. Исследование ALLHAT, в котором в качестве диуретика использовался ХТД, внесло основной вклад в положительную оценку влияния диуретиков только на частоту возникновения кардиоваскулярной смерти.
/35-1.jpg)
Существует также ряд рандомизированных исследований, которые показывают высокую эффективность диуретиков в предупреждении кардиоваскулярных событий. Так, индапамид является еще одним из диуретиков, имеющих достаточно большую доказательную базу эффективности в предупреждении кардиоваскулярных событий. Фактически это один из тех немногих препаратов, который, используясь в качестве основной терапии (исследования PATS, HYVET), или добавляясь в процессе лечения (исследование PROGRESS), или входя в состав стартовой комбинированной терапии (исследование ADVANCE), не проиграл ни одного из исследований.
В наибольшем рандомизированном слепом исследовании ALLHAT ХТД в дозе 12,5 мг/сут сравнивался с амлодипином, лизиноприлом и доксазозином. 42 418 пациентов высокого риска с АГ в возрасте 55 лет и старше (35 % были чернокожими) были включены в данное исследование [31]. Лечение доксазозином было прекращено досрочно, так как значительно увеличилась частота возникновения сердечной недостаточности по сравнению с группой ХТД. В конце исследования не наблюдалось достоверных различий между группой ХТД и другими группами лечения по влиянию на комбинированную конечную точку, фатальные коронарные события или инфаркт миокарда. При этом ХТД значительно превосходил во влиянии на частоту развития сердечной недостаточности лизиноприл и амлодипин, а на частоту развития инсульта — лизиноприл (рис. 2). Одним из объяснений этих данных был лучший контроль АД на фоне ХТД (рис. 2), который был стойким на протяжении всего исследования. Анализ результатов в зависимости от расы и метаболического статуса указывал на то, что другие схемы лечения не превосходили ХТД, используемый в начале исследования в виде монотерапии, в антигипертензивной эффективности или во влиянии на конечные точки у определенных категорий пациентов [32–35].
/36-1.jpg)
В исследовании TOMHS ХТД сравнивался с амлодипином, доксазозином, эналаприлом и ацебутололом [36]. При несколько лучшем контроле САД при применении ХТД наблюдался более выраженный регресс гипертрофии левого желудочка (рис. 3).
В исследовании SHEP ХТД применялся у пациентов пожилого возраста с изолированной систолической АГ и сравнивался с плацебо [37]. На протяжении 5 лет наблюдения достоверно снизилась частота возникновения всех кардиоваскулярных событий (рис. 4). В дальнейшем судьбу пациентов, которые принимали участие в этом исследовании, удалось проследить на протяжении 22 лет [38]. Оказалось, что у тех пациентов, которые принимали первые 5 лет ХТД, была достоверно меньше сердечно-сосудистая смертность, в том числе и у тех, кто уже перестал через 5 лет принимать этот диуретик. Считается, что ХТД обеспечивал увеличение длительности промежутка до возникновения сердечно-сосудистой смерти на 158 дней, до смерти от всех причин — на 105 дней.
/37-1.jpg)
ГХТЗ продемонстрировал свою эффективность во многих исследованиях. Однако в большинстве из них он сравнивался или с плацебо, или с другими антигипертензивными препаратами, или был в составе группы диуретиков (применяли или ГХТЗ, или хлорталидон, или в комбинации с калийсберегающими диуретиками), или группы, где использовали также бета-блокаторы (CAPPP, NORDIL, CONVINCE, STOP-Hypertension-2). Существует лишь одно исследование (АNВP-2), в котором ГХТЗ назначался как препарат первой линии и сравнивался с эналаприлом у гипертензивных пожилых пациентов [39]. Всего в это исследование были включены 6083 пациента. Первичной конечной точкой были все кардиоваскулярные события и смерть от кардиоваскулярных причин. К концу наблюдения 58 и 62 % пациентов оставались на эналаприле и ГХТЗ соответственно. САД снизилось незначительно (на 1–2 мм рт.ст.), больше — в группе диуретика. В целом первичная конечная точка на 11 % достоверно реже возникала в группе эналаприла. В основном это произошло за счет снижения частоты развития инфаркта миокарда (OR = 0,68, Р = 0,04). По влиянию на частоту развития фатального инсульта ГХТЗ значительно превосходил эналаприл (OR = 1,91; P = 0,04). У женщин достоверной разницы между группами терапии не было, как не было достоверной разницы по таким конечным точкам, как любой инсульт и сердечно-сосудистые события.
Несмотря на хорошо доказанную эффективность тиазидных диуретиков в лечении АГ, споры об их использовании в качестве терапии первой линии длятся достаточно долго. В США в рекомендациях по лечению АГ еще с 1977 года утверждается, что тиазиды должны использоваться для инициации терапии. В противоположность этому британские руководства рекомендуют использовать диуретики селективно, преимущественно у чернокожих и пожилых. Европейские рекомендации подтверждают возможность использования данного класса наряду с другими в качестве начальной терапии АГ. Только одна треть пациентов в США получают диуретики, что эксперты считают достаточно малым количеством. Основной причиной этого называют низкую корпоративную промоцию данного класса и, наоборот, активное рекламирование новых антигипертензивных препаратов, которым присущи дополнительные, так называемые плейотропные, эффекты, клиническое значение которых в настоящее время остается неясным. Кроме того, постоянно идут дискуссии об электролитных и метаболических изменениях, которые возможны на фоне применения диуретиков и которые могут уменьшать положительные эффекты от снижения АД. Однако существующие в настоящее время доказательства предполагают, что величина снижения АД является самым важным фактором, который отвечает за снижение кардиоваскулярного риска, связанного с АГ. Прием диуретиков требуется для очень большого количества пациентов с АГ для обеспечения стабильного и длительного контроля АД. Дебаты о том, что лучше — начинать лечение с диуретиков или добавлять их к уже проводимой, но недостаточно эффективной терапии другими антигипертензивными препаратами, в настоящее время носят больше академический, чем практический характер.
Побочные эффекты тиазидных и тиазидоподобных диуретиков
При использовании диуретиков включаются коротко- и длительно действующие адаптационные системы организма, направленные на сохранение внутрисосудистого объема. Короткосрочная переносимость диуретиков зависит от реакции на снижение объема циркулирующей крови и коррелирует с концентрацией препарата в плазме. Активация РААС и симпатической системы, так же как и подавление секреции натрийуретического пептида и почечных простагландинов, вносит свой вклад в формирование короткосрочной переносимости. Ограничение потребления соли усиливает негативный натриевый баланс и увеличивает терапевтический ответ на тиазиды, в то время как продолжение употребления соли уменьшает эффективность диуретиков. Длительная адаптация организма на потребление диуретиков происходит на фоне восстановления электролитного баланса. Сохраняющееся обезвоживание запускает длительную активацию РААС, повышение уровня циркулирующего ангиотензина II, что, в свою очередь, повышает реабсорбцию натрия в проксимальных отделах и ограничивает поступление натрия в дистальные отделы. Другие объем-независимые отделы также могут быть вовлечены, включая повышение активности натриевых транспортеров и структурную гипертрофию дистальных сегментов нефрона. Переносимость диуретиков может изменяться при назначении высоких доз или комбинации диуретиков. Например, усиление диуреза наблюдается, когда тиазиды добавляют к петлевым диуретикам при выраженных отеках. Скрытая задержка жидкости может встречаться при резистентной гипертензии, даже несмотря на постоянный прием диуретиков. Повышение дозы диуретиков может улучшить контроль АД. Высокие дозы и комбинации диуретиков необходимо использовать осторожно, чтобы избежать повреждения почек и электролитных нарушений.
Основным аргументом против использования диуретиков являются их возможные побочные действия, несмотря на то, что в большинстве случаев низкие дозы хорошо переносятся и, как было показано в исследовании R.H. Grimm с соавторами, значительно улучшают качество жизни пациентов [40]. Большинство осложнений на фоне терапии диуретиками связаны с их дозировкой и длительностью использования.
Тиазидные/тиазидоподобные диуретики способны снижать выведение кальция и мочевой кислоты, приводя к повышению их уровня в крови. Выведение же калия и магния, наоборот, увеличивается, что может вызывать гипокалиемию и гипомагниемию. В среднем уровень калия снижается на 0,3–0,4 ммоль/л при монотерапии этими препаратами [41]. Назначение их совместно с ингибиторами АПФ или сартанами может снижать случаи возникновения клинически значимой гипокалиемии. В исследовании ALLHAT в среднем уровень калия снизился с 4,3 до 4,1 ммоль/л за 4-летний период наблюдения. Необходимо определять уровень калия в крови перед началом терапии диуретиками. Если уровень калия ниже 3,8 ммоль/л, возможно совместное назначение калийсберегающих диуретиков.
Поддержание калиевого гомеостаза является очень важным, так как с этим связаны нарушения метаболизма глюкозы, которые наблюдаются на фоне терапии тиазидными/тиазидоподобными диуретиками [42]. Важность соблюдения калиевого баланса подтверждается и данными исследования SHEP, в котором частота возникновения коронарных событий среди пациентов с уровнем калия менее 3,5 ммоль/л снижалась в меньшей степени, чем у пациентов, у которых уровень калия был выше [43]. Вероятность гипокалиемии значительно уменьшается при использовании калийсберегающих диуретиков или дополнительного обеспечения (в виде добавок) калием. Калийсберегающие диуретики являются предпочтительными потому, что они корригируют другие нарушения. Ограничение потребления соли также может минимизировать тиазид-индуцированную потерю калия [44].
О возникновении новых случаев сахарного диабета на фоне приема тиазидных/тиазидоподобных диуретиков сообщалось в нескольких исследованиях. При этом необходимо учитывать тот факт, что сахарный диабет может возникать с течением времени у любых пациентов независимо от того, какой класс антигипертензивных препаратов они принимают. Считается, что назначение тиазидных/тиазидоподобных диуретиков в течение нескольких лет по сравнению с другими препаратами может приводить к повышению среднего риска сахарного диабета всего на 3–4 % [42]. В исследовании ALLHAT частота возникновения фатального и нефатального инфаркта миокарда была сходной среди пациентов, получавших ХТД, несмотря на то, что новые случаи сахарного диабета чаще встречались в группе ХТД (11,6 %), чем в группе амлодипина (9,8 %) или лизиноприла (8,1 %). Данные этого исследования не показывают, что развитие сахарного диабета уменьшало положительное действие ХТД на конечные точки. Похожие данные были получены в метаанализе и в исследовании SHEP [45–47].
В трех клинических эпидемиологических исследованиях сравнивали риск развития осложнений у пациентов с исходным сахарным диабетом и пациентов, у которых диабет возник на фоне приема диуретиков [47–49]. В этих исследованиях относительный риск при исходно существующем диабете был значительно выше, чем риск осложнений при диабете, выявленном на фоне терапии. Конечно, длительность существования сахарного диабета могла объяснить разницу в результатах, но только при относительно краткосрочном наблюдении. В двух из указанных исследований срок наблюдения был достаточно длинным (22 и 14 лет), а результаты одинаковыми — развитие диабета на фоне терапии было менее неблагоприятно, чем существование диабета до лечения [47, 48].
Некоторые исследователи считают, что повышение уровня глюкозы на фоне приема тиазидных/тиазидоподобных диуретиков — это не генетически детерминированный сахарный диабет. Это явление можно расценивать как побочный эффект, который исчезает после отмены препаратов. Считается, что одной из причин повышения уровня глюкозы является развитие гипокалиемии, которая влечет за собой нарушение чувствительности периферических мышц к инсулину и развитию инсулинорезистентности [50, 51]. Совместное использование тиазидных/тиазидоподобных и калийсберегающих диуретиков или блокаторов РААС уменьшает вероятность развития гипокалиемии и нивелирует вероятность повышения уровня глюкозы. Практически во всех исследованиях, в которых тиазидный/тиазидоподобный диуретик использовался совместно с блокаторами РААС, повышения риска возникновения сахарного диабета не было. Даже при сравнении двух комбинаций — «ингибитор АПФ + диуретик» и «ингибитор АПФ + антагонист кальция» — в исследовании ACCOMPLISH о повышении уровня глюкозы на фоне какого-либо лечения не сообщалось [52]. В основном сообщения о продиабетическом действии диуретиков касались тех ситуаций, когда диуретик назначали совместно с бета-блокаторами. В исследовании Atherosclerosis Risk in Communities (ARIC) длительное лечение только тиазидным диуретиком 12 550 пациентов без исходного сахарного диабета на протяжении 3 и 6 лет не увеличивало риск нарушения метаболизма глюкозы по сравнению с лицами, которые не принимали какой-либо антигипертензивной терапии [53].
Однако в связи с тем, что в настоящее время нет длительных рандомизированных исследований, специально посвященных изучению влияния диуретиков на метаболизм глюкозы и его связи с прогнозом, возникновение сахарного диабета на фоне приема тиазидных/тиазидоподобных диуретиков остается причиной озабоченности ученых и врачей. Это несколько ограничивает более широкое использование этих препаратов.
Необходимо помнить также о некоторых аспектах лекарственных взаимодействий. Так, нестероидные противовоспалительные препараты уменьшают терапевтический эффект диуретиков и могут быть причиной задержки натрия. Препараты этой группы могут увеличивать уровень липидов (общего холестерина или холестерина липопротеинов низкой плотности на 5–7 % в первый год терапии) [54]. Основные проблемы, связанные с применением тиазидных/тиазидоподобных диуретиков, и пути их решения представлены в табл. 3.
Проблема гиперурикемии на фоне диуретиков является одной из наиболее обсуждаемых. При этом необходимо учитывать следующие факты:
-
1. Частота возникновения подагры не очень высокая. В исследовании The Hypertension Detection and Follow-up Program (HDFP) частота возникновения подагры на фоне приема ХТД составила 0,5 % [55].
-
2. Кроме диуретиков (OR = 1,77), риск возникновения подагры повышают АГ (OR = 2,31) и увеличение веса более чем на 13,6 кг за 12 лет (OR = 1,99). Петлевые диуретики чаще ассоциируются с подагрой, чем тиазидные/тиазидоподобные диуретики [55].
-
3. Негативное влияние тиазидных/тиазидоподобных диуретиков на уровень мочевой кислоты дозозависимоe [56].
-
4. Как правило, обострения подагры у 64 % пациентов встречаются через год, а у остальных — позже. Это дает возможность назначить специфическую терапию подагры, и нет необходимости обязательно отменять эти диуретики при хорошем контроле АД [57].
-
5. Дополнительное использование спиронолактона (12,5–25) дает возможность назначать меньшие дозы тиазидных/тиазидоподобных диуретиков [58] и уменьшает вероятность развития гиперурикемии.
Следует различать понятия «гиперурикемия» и «подагра». Гиперурикемия — это повышение уровня мочевой кислоты в крови. Не до конца ясно, нужно ли лечить это состояние. С одной стороны, это не фактор риска развития сердечно-сосудистых осложнений, с другой — нет больших рандомизированных исследований, в которых бы четко было продемонстрировано, что снижение уровня мочевой кислоты уменьшает риск развития осложнений. Это состояние не является противопоказанием для назначения тиазидных/тиазидоподобных диуретиков, а только предосторожностью. Гиперурикемия требует более тщательного наблюдения за уровнем мочевой кислоты при лечении данным классом антигипертензивных препаратов. Диуретики могут индуцировать гиперурикемию путем повышения реабсорбции мочевой кислоты. Особенно реабсорбция усиливается на фоне значительной потери жидкости. Восполнение потерь воды позволяет предотвращать этот эффект диуретиков [59].
В журнале «Annals» Janssens с соавторами опубликовали работу, в которой утверждалось, что подагра у пациентов, которые получали диуретики, была связана не столько с этими препаратами, сколько с состоянием, по поводу которого они их получали [60]. Действительно, и сердечная недостаточность, и АГ сами по себе могут приводить к снижению клиренса мочевой кислоты. И, возможно, причиной гиперурикемии являются именно эти состояния, при которых часто назначаются диуретики. Назначение диуретиков в комбинации с блокаторами РААС (особенно лозартаном) уменьшает степень повышения уровня уратов.
Различные диуретики имеют разную степень влияния на повышение реабсорбции мочевой кислоты в почках. Как правило, сильные петлевые диуретики значительно больше повышают риск возникновения гиперурикемии, чем тиазидные и тиазидоподобные, которые к тому же используются в низких дозах [61]. Среди тиазидоподобных диуретиков выделяется индапамид, который имеет безопасный метаболический профиль, в том числе и в отношении повышения уровня мочевой кислоты [62].
Подагра отличается от гиперурикемии тем, что это уже заболевание, которое характеризуется определенными симптомами и требует назначения соответствующей терапии. Как правило, согласно руководствам, подагра является противопоказанием для назначения диуретиков при АГ. Однако возможны исключения. Так, трудно себе представить лечение сердечной недостаточности без диуретиков. Поэтому рекомендовано при остром приступе подагры отменить диуретики, назначить профилактическое лечение (аллопуринол), на фоне которого возможно применение диуретиков с более мягким метаболическим профилем.
Таким образом, при гиперурикемии диуретики абсолютно не противопоказаны. Их можно, если нет другого выхода, использовать с предосторожностью (контроль уровня мочевой кислоты). При подагре (клинически выраженное, симптомное заболевание), как правило, диуретики противопоказаны. При невозможности их отменить (например, при симптомной сердечной недостаточности, при резистентной к лечению без диуретиков АГ) предпочтение следует отдавать низким дозам диуретиков с наилучшим метаболическим профилем на фоне эффективной профилактической терапии.
Сравнение действия различных тиазидных и тиазидоподобных диуретиков
Концепция классового эффекта тиазидных/тиазидоподобных диуретиков часто не поддерживается сравнительными исследованиями. В США и Европе происходят постоянные споры о том, что лучше — применять ГХТЗ или тиазидоподобные диуретики [6, 63, 64]. В британских рекомендациях NICE по АГ (2011) отмечено, что предпочтение необходимо отдавать тиазидоподобным диуретикам. В США широкое распространение получил ХТД как препарат, который снижал кардиоваскулярные события во всех исследованиях, в которых он участвовал, включая те, где он использовался в низких дозах, — SHEP и ALLHAT. При этом доказательства эффектов других диуретиков не были столь убедительными [63]. В последних канадских рекомендациях по диагностике и лечению АГ (2017) указывается, что тиазиды/тиазидоподобные диуретики остаются препаратами первой линии в лечении АГ, но предпочтение следует отдавать длительно действующим диуретикам [65], а такими в Украине являются ХТД и индапамид SR.
В пользу тиазидоподобных диуретиков, особенно ХТД, говорят следующие факты.
1. Исследования, в которых ГХТЗ продемонстрировал свою эффективность в снижении частоты кардиоваскулярных событий, основывались на использовании более высоких доз ГХТЗ (25–50 мг/сут), чем сейчас рекомендовано применять. Эти дозовые различия часто недооцениваются, считается, что тиазиды взаимозаменяемы. Появилось изобилие фиксированных комбинаций, в которых содержатся низкие дозы ГХТЗ. Два исследования с использованием комбинации, содержащей низкие дозы ГХТЗ, показали меньшую эффективность такого лечения по сравнению с нетиазидными режимами [39, 52].
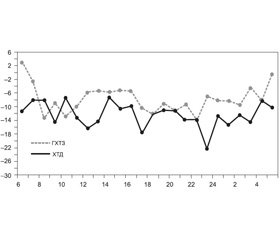
Часто ГХТЗ и ХТД описывают как эквипотенциальные в снижении АД диуретики [66]. Хотя в ранних исследованиях по сравнению этих двух препаратов использовали назначение ГХТЗ дважды в сутки для достижения того же эффекта, что и у хлорталидона, который назначался один раз в сутки [67, 68]. В исследовании М.Е. Ernst с соавторами данные суточного мониторирования (рис. 5) подтвердили, что ХТД как минимум в два раза более эффективен в снижении АД, чем ГХТЗ [69]. ГХТЗ не обеспечивал контроль АД на протяжении суток, в то время как хлорталидон поддерживал хороший контроль АД в ранние утренние часы и сохранял его к моменту приема следующей дозы препарата. Такие большие колебания (вариабельность) АД могут в дальнейшем привести к увеличению риска развития кардиоваскулярных осложнений.
В исследовании MRFIT при использовании ХТД наблюдался достоверно более низкий уровень САД почти все время исследования [70].
Большую антигипертензивную эффективность тиазидоподобных диуретиков подтверждают данные последнего метаанализа Wenjing Liang с соавторами, в котором тиазидоподобные диуретики снижали САД на 5,59 мм рт.ст. достоверно чаще, чем тиазидные [71].
ХТД в настоящее время входит в рекомендации по лечению резистентной АГ. В исследовании К. Matthews с соавторами было показано, что у пациентов, которые принимали 3 препарата (одним из них был ГХТЗ) и у которых не контролировалось АД, переход на ХТД способствовал достоверному и значимому снижению АД [72].
2. В большинстве исследований, которые включались в различные метаанализы и в которых была показана эффективность тиазидных диуретиков, ГХТЗ или использовался в комбинации с калийсберегающими диуретиками, или вообще применялись тиазидоподобные диуретики: EWPHBPE — ГХТЗ/триамтерен 25/50 мг, HYVET — индапамид 1,5 мг, HYVET Pilot — бендрофлюазид 2,5 мг, Kuramoto — трихлорметиазид 1–4 мг, MRC-O — ГХТЗ/амилорид 25/2,5 мг, PATS — индапамид 2,5 мг, SHEP — хлорталидон 12,5–25 мг, SHEP-P — хлорталидон 25–50 мг [73]. То есть утверждения об эффективности ГХТЗ базируются на принадлежности данного препарата к группе, а не действительно на данных по монотерапии ГХТЗ.
3. В метаанализе R. Engberink с соавторами сравнивали результаты исследований с использованием тиазидных диуретиков и плацебо/других антигипертензивных препаратов, тиазидоподобных диуретиков и плацебо/других антигипертензивных препаратов [74]. Оказалось, что тиазидоподобные диуретики достоверно на 12 % больше снижали риск развития кардиоваскулярных осложнений и на 21 % — риск сердечной недостаточности, чем тиазидные диуретики.
В нескольких предыдущих исследованиях было показано, что ГХТЗ может негативно влиять на частоту развития сердечно-сосудистых событий. Так, в исследовании D. Siscovick с соавторами ГХТЗ увеличивал риск внезапной смерти у пожилых пациентов [75]. В исследовании MRFIT, проведенном еще в 1990 году, было показано, что в шести клиниках, где в основном использовали ХТД для лечения АГ, смертность от коронарных причин была ниже, чем в клиниках, где чаще для стартового лечения АГ использовали ГХТЗ [76]. В группе пациентов интенсивного лечения, которое включало антигипертензивную терапию и модификацию образа жизни, смертность при приеме ГХТЗ была на 46 % выше, чем в группе обычного лечения. И, наоборот, на 58 % ниже при использовании ХТД. При переходе пациента с ХТД на ГХТЗ в группе интенсивного лечения на 28 % увеличивалась кардиоваскулярная смертность по сравнению с группой обычного лечения.
В дальнейшем был проведен ретроспективный анализ кардиоваскулярных событий у пациентов, которые принимали участие в исследовании MRFIT [70]. Оказалось, что продолжение лечения диуретиками (и ХТД, и ГХТЗ) (рис. 6) сопровождалось лучшей выживаемостью без событий по сравнению с группой прекративших прием препаратов. Однако при сравнении группы ХТД и группы ГХТЗ оказалось, что на 21 % лучше выживаемость без событий была в группе ХТД (Р = 0,0016), в основном за счет влияния на частоту развития инфаркта мио-карда, аортокоронарного шунтирования и заболеваний периферических артерий. Исследователи сделали вывод, что для длительного приема, вероятно, предпочтение следует отдавать тиазидоподобным диуретикам, в частности ХТД.
/42-1.jpg)
4. Возможно, что существует различное влияние диуретиков на органы-мишени, что в дальнейшем может сказываться на прогнозе. Так, при сравнении влияния индапамида и ГХТЗ на скорость клубочковой фильтрации у пациентов с исходно сниженной функцией оказалось, что при одинаковом контроле АД на протяжении 2 лет на фоне индапамида наблюдалось увеличение скорости клубочковой фильтрации на 28,5 ± 4,4 %, в то время как на фоне ГХТЗ этот показатель, наоборот, уменьшился на 17,4 ± 3,0 %, что свидетельствовало о дополнительном нефропротекторном действии индапамида [77].
5. Как уже упоминалось выше, тиазидные диуретики могут быть причиной повышения уровня глюкозы в крови и увеличивать частоту возникновения сахарного диабета, что не исключает снижения их эффективности в предупреждении кардиоваскулярных осложнений. Так, результаты сравнительного исследования ACCOMPLISH показали, что комбинация «ингибитор АПФ + ГХТЗ» уступает комбинации «ингибитор АПФ + антагонист кальция» в предупреждении первичной конечной точки, что связывали с лучшим метаболическим профилем антагониста кальция [52]. И хотя есть много объяснений отрицательного влияния на обмен глюкозы тиазидных диуретиков, следует помнить, что тиазидоподобные диуретики или калийсберегающие препараты в этом плане более надежны. Тиазидоподобные диуретики значительно реже вызывают гипокалиемию и реже повышают уровень глюкозы. В исследовании G. Leonetti с соавторами двухлетнее применение индапамида не ухудшало толерантность к глюкозе [78]. В исследовании A.J. Stears с соавторами было показано, что применение ГХТЗ на протяжении 4 недель и в низких, и в высоких дозах приводило к достоверному увеличению уровня глюкозы на 60-й и 120-й минутах глюкозотолерантного теста по сравнению с амилоридом, что свидетельствовало об ухудшении толерантности к глюкозе при использовании только некалийсберегающего диуретика [79]. В исследовании MRFIT в течение всего периода применения ХТД наблюдался более низкий уровень глюкозы и холестерина липопротеинов низкой плотности, чем при использовании ГХТЗ.
6. Не все диуретики одинаково хорошо переносятся. Общепринято, что диуретики в низких дозах хорошо переносятся пациентами, это отражено в рекомендациях. Однако все же они значительно уступают другим антигипертензивным препаратам в плане приверженности к лечению [80]. Через год остаются на терапии диуретиками 20,8 % пациентов, через 4 года — 16,4 %, что в два раза меньше, чем на бета-блокаторах. Эти данные подтверждаются и результатами метаанализа I. Kronish с соавторами, в котором было продемонстрировано, что наихудшая приверженность у диуретиков и бета-блокаторов [81]. В то же время рандомизированные исследования говорят о том, что тиазидоподобные диуретки, наоборот, имеют хорошую переносимость и высокую приверженность.
7. Тиазидные диуретики неэффективны при СКФ менее 30–40 мл/мин/1,73 м2. Их использование у пациентов со значительным снижением функции почек ограничивается несколькими факторами. Так, сниженная СКФ ограничивает поступление натрия в дистальные канальцы, и диуретикам не на что действовать. Кроме того, сама по себе реабсорбция натрия в дистальных канальцах происходит в меньших объемах, чем в восходящей части петли Генле [82]. Метолазон, производное хинетазона, является исключением среди тиазидных диуретиков, так как он сохраняет эффективность при почечной недостаточности или диуретик-резистентных состояниях [83]. Однако действие –ограничивается его медленной и непредсказуемой абсорбцией. Поэтому для длительной терапии АГ больше походят другие тиазиды, а метолазон может быть резервным в комбинации с петлевыми диуретиками у пациентов с объемной перегрузкой. При этом необходимо тщательно контролировать диурез и возможные электролитные нарушения. Как правило, его используют короткое время (3–5 дней), а затем ограничивают до 3 раз в неделю [84].
Тиазидоподобные диуретики способны снижать АД при СКФ 30–60 мл/мин, то есть тогда, когда тиазиды работают хуже [85]. При более выраженном снижении СКФ они также могут проявлять антигипертензивный эффект. Так, в исследовании с участием пациентов, находящихся на гемодиализе, ХТД снижали АД, а ГХТЗ — нет [15]. Это, вероятно, связано с вазодилатирующим эффектом тиазидоподобных диуретиков.
Рациональные комбинации с диуретиками
Диуретики можно комбинировать почти со всеми препаратами первого ряда для лечения АГ.
Комбинация с бета-блокаторами долгое время широко использовалась в клинической практике лечения АГ. Накопленные данные исследований демонстрируют эффективность комбинации в предупреждении кардиоваскулярных событий. Однако в последнее время указывается, что комбинация диуретиков с бета-адреноблокторами является нежелательной, так как повышается риск негативных метаболических эффектов [86]. Кроме того, в некоторых исследованиях (LIFE, ASCOT) было показано, что комбинация «блокатор РААС + диуретик» или «блокатор РААС + антагонист кальция» является более эффективной в предупреждении событий, чем комбинация «бета-блокатор + диуретик». Поэтому необходимо соотносить пользу и вред от применения такой комбинации. Как правило, если пациент очень высокого риска (например, с сахарным диабетом и осложнениями в анамнезе), то для него контроль АД имеет большее значение, чем незначительные изменения метаболизма. Ведь для того, чтобы само повышение глюкозы на фоне данной комбинации повлияло на прогноз, должно пройти в среднем 10 лет, а эти годы пациент может не прожить из-за плохого контроля АД. В рекомендациях Европейского общества кардиологов 2013 года по лечению сердечно-сосудистых заболеваний у пациентов с диабетом и преддиабетом так и указывается: «…хотя препаратов с негативным метаболическим эффектом — особенно комбинации БАБ и диуретиков — необходимо избегать как препаратов первой линии лечения АГ у пациентов с метаболическим синдромом, факт самого снижения АД является более важным, чем небольшие изменения метаболического статуса у пациентов с установленным диагнозом сахарного диабета» [87].
Комбинация с антагонистами кальция в основном рекомендуется для лечения изолированной систолической АГ [86], так как существуют данные нескольких многоцентровых исследований (SHEP, SYST-Euro, HYVET, STONE), в которых показано положительное влияние компонентов данной комбинации на прогноз у пациентов пожилого возраста.
Комбинация с блокаторами РААС (ингибиторы АПФ или блокаторы рецепторов ангиотензина II) является наиболее широко используемой. При этом, чтобы комбинация считалась рациональной, необходимо использовать блокатор РААС с продолжительностью действия более 12 часов и диуретик в оптимальных дозах. Поэтому наиболее часто используемая в нашей стране комбинация «каптоприл + ГХТЗ» не может считаться рациональной из-за небольшой продолжительности действия каптоприла.
Несмотря на то, что в исследовании ACCOMPLISH было показано, что по влиянию на частоту кардиоваскулярных осложнений у пациентов с АГ комбинация «ингибитор АПФ + диуретик» несколько уступает комбинации «ингибитор АПФ + дигидропиридиновый антагонист кальция», она остается очень популярной. В европейских рекомендациях 2013 года сказано, что для отказа от такой комбинации необходимо больше доказательств ее меньшей кардиопротективной роли [8]. Кроме того, в исследовании ACCOMPLISH в состав первичной конечной точки входили госпитализация по поводу стенокардии и реваскуляризационные процедуры, при которых, вероятнее всего, и было установлено преимущество антагониста кальция перед диуретиком (антагонисты кальция относятся к антиангинальным препаратам) [52]. По влиянию на частоту возникновения инсульта и смерти достоверной разницы между группами не было. Кроме того, необходимо учитывать, что в данное исследование включались лица пожилого возраста с АГ (средний возраст — 68 лет).
Диуретики и ингибиторы РААС по-разному влияют на системы, участвующие в регуляции АД. Так, диуретики повышают активность РААС, а ингибиторы АПФ/сартаны, наоборот, снижают. В результате диуретики значительно потенцируют антигипертензивное действие ингибиторов РААС. Это особенно важно для пожилых пациентов, у которых, как правило, исходная активность РААС снижена и ингибиторы АПФ/сартаны менее эффективны. Назначение ингибиторов АПФ/сартанов совместно с диуретиками приводит к хорошему и стойкому снижению АД. Кроме того, разнонаправленное действие на системы организма позволяет уменьшить частоту побочных эффектов на фоне использования комбинации. Так, одним из побочных эффектов диуретиков является гипокалиемия, а ингибиторов АПФ/сартанов — гиперкалиемия. Совместное применение диуретика и ингибитора АПФ/сартана редко приводит к нарушению обмена калия.
Учитывая описанные выше преимущества тиазидоподобных диуретиков, можно предположить, что комбинация блокатора РААС и тиазидоподобного диуретика была бы более эффективной в снижении АД и предупреждении кардиоваскулярных событий, чем комбинация с ГХТЗ. Однако не так много подобных комбинаций есть в настоящее время на рынке Украины. В основном это комбинации индапамида с ингибиторами АПФ — «эналаприл + индапамид» или «периндоприл + индапамид». С блокаторами рецепторов ангиотензина II подобная комбинация появилась в ноябре 2017 года — это азилсартан медоксомил + ХТД (ЭдарбиКлор®, компания «Такеда», Япония). Ожидается, что это будет мощное средство для лечения АГ, которое уже продемонстрировало свою эффективность в нескольких исследованиях.
Азилсартан (Эдарби, компания «Такеда», Япония) — это относительно новый сартан, который отличается от других представителей этого класса АГП очень длительным диссоционным периодом — он хорошо связывается с рецепторами ангиотензина ІІ 1-го типа (АТ1-–рецепторами) и очень медленно (особенно в сравнении с другими сар-танами) высвобождается из комплекса блокатор/АТ1-–рецептор [88], что и определяет в значительной степени длительность и выраженность антигипертензивного эффекта препарата. Кроме того, в экспериментальном исследовании азилсартан был способен увеличивать выведение натрия с мочой за счет блокирования фермента, отвечающего за обратный захват натрия в канальцах [89]. Сравнительные исследования показали, что азилсартан в большей степени снижает АД, чем рамиприл, олмесартан, валсартан и кандесартан [90–93]. Дополнительными эффектами азилсартана являются его способность стабилизировать атеросклеротическую бляшку и уменьшать кардиальный фиброз после инфаркта миокарда [94], уменьшать инсулинорезистентность [95]. У пациентов, находящихся на гемодиализе, с плохим контролем АД на фоне других блокаторов рецепторов ангиотензина II переход на азилсартан способствовал достоверному снижению АД и уменьшению гипертрофии левого желудочка [96, 97].
/44-1.jpg)
Компания-производитель пыталась найти наиболее эффективную в снижении АД комбинацию для азилсартана, которая могла бы поддержать репутацию наиболее сильного препарата. Предварительные исследования показали, что совместное использование азилсартана с ХТД гораздо более действенное (рис. 7) в достижении целевого уровня АД, чем сочетание азилсартана с ГХТЗ [98], что подтверждают приведенные выше утверждения о большей силе действия тиазидоподобных диуретиков по сравнению с тиазидами. Азилсатран в комбинации с ХТД, даже в умеренной дозировке 40/25 мг, оказался более эффективным (рис. 8), чем олмесартан и ГХТЗ в своих максимальных дозировках 40/25 мг [99].
/44-2.jpg)
В настоящее время нет больших многоцен-тровых исследований, в которых было бы продемонстрировано влияние азилсартана на сердечно-сосудистые события. Однако азилсартан как монопрепарат или в комбинации с ХТД назначался 8 % пациентов — участникам исследования SPRINT, основной целью которого было сравнить эффект на прогноз более жесткого (< 120 мм рт.ст.) и менее жесткого (< 140 мм рт.ст.) контроля САД. Таким образом, данный препарат был признан одним из оптимальных для контроля АД. Сама же комбинация азилсартана с ХТД позволяет нам надеяться на хорошие отдаленные результаты по нескольким причинам. Во-первых, это эффективная комбинация для снижения АД — сильный сартан и сильный диуретик, а хороший контроль АД — это уже предупреждение развития всех сердечно-сосудистых осложнений. Во-вторых, азилсартан является представителем класса с наилучшей переносимостью, а ХТД — метаболически нейтральных диуретиков с меньшей, чем у тиазидов, частотой побочных явлений, что повышает приверженность к лечению, от которой также зависит контроль АД. В-третьих, ХТД обладает большой (в том числе по количеству пациентов) доказательной базой положительного влияния на частоту развития кардиоваскулярных осложнений, которое сохранится при использовании его в комбинации с другим препаратом.
Таким образом, новая для рынка Украины комбинация азилсартана и ХТД является очень перспективной как для пациентов, так и для врачей, которые получат новый инструмент для улучшения ситуации с контролем АД.
Конфликт интересов. Не заявлен.
Промокод UA/AZI/1217/0038
Список литературы
1. Настанова та клінічний протокол надання медичної допомоги «Артеріальна гіпертензія». Наказ № 384 МОЗ України від 24.05.12.
2. Source: Pharm Standart, retail audit, without sales in Crimea.
3. Компендиум. Лекарственные препараты. — К.: Морион, 2010. — С. К-14.
4. Ernst M., Moser M. Use of Diuretics in Patients with Hypertension // N. Engl. J. Med. — 2009. — Vol. 361. — P. 2153-2164.
5. Beerman B., Groschinsky-Grind M. Pharmacokinetics of hydrochlorothiazide in patients with congestive heart failure // Br. J. Clin. Pharmacol. — 1979. — Vol. 7. — P. 579-583.
6. Carter B.L., Ernst M.E., Cohen J.D. Hydrochlorothiazide versus chlorthalidone: evidence supporting their interchangeabi-lity // Hypertension. — 2004. — Vol. 43. — P. 4-9.
7. Sica D.A. Chlorthalidone: has it always been the best thiazide-type diuretic? // Hypertension. — 2006. — Vol. 47. — P. 321-322.
8. Diuretics: the cornerstone of hypertension treatment / Ed. by F. Leenen and C. Thuillez. — Abingdon: Wolter Kluwer Health, 2005. — 49 р.
9. Cauley J.A., Cummings S.R., Seeley D.G. et al. Effects of thiazide diuretic therapy on bone mass, fractures, and falls. The Study of Osteoporotic Fractures Research Group // Ann. Intern. Med. — 1993. — Vol. 118. — P. 666.
10. La Croix A.Z., Wienpahl J., White L.R. et al. Thiazide diuretic agents and the incidence of hip fracture // N. Engl. J. Med. — 1990. — Vol. 322. — P. 286.
11. Lemann J. Jr, Gray R.W., Maierhofer W.J., Cheung H.S. Hydrochlorothiazide inhibits bone resorption in men despite experimentally elevated serum 1,25-dihydroxyvitamin D concentrations // Kidney Int. — 1985. — Vol. 28. — P. 951.
12. Schoofs M. Thiazide diuretics and the risk for hip fracture // Annals of Internal Medicine. — 2003. — Vol 139. — P. 476-483.
13. Aung K., Htay T. Thiazide diuretics and the risk of hip fracture // Cochrane Database of Systematic Reviews. — 2011. — Issue10. — Art. No: CD005185. DOI: 10.1002/14651858.CD005185.pub2.
14. Bennett W.M., McDonald W.J., Kuehnel E., Hartnett M.N., Porter G.A. Do diuretics have antihypertensive pro-perties independent of natriuresis? // Clin. Pharmacol. Ther. — 1977. — Vol. 22. — P. 499-50411.
15. Jones B., Nanra R.S. Double-blind trial of antihypertensive effect of chlorothiazide in severe renal failure // Lancet. — 1979. — Vol. 2. — P. 1258-1260.
16. Beavers W.R., Blackmore W.P. Effect of chlorothiazide on vascular reactivity // Proc. Soc. Exp. Biol. Med. — 1958. — Vol. 98. — P. 133-135.
17. Bataillard A., Schiavi P., Sassard J. Pharmacological properties of indapamide // Clin. Pharmacokinet. — 1999. — Vol. 37 (suppl. 1). — P. 7-12.
18. Musini V.M., Nazer M., Bassett K., Wright J.M. Blood pressure-lowering efficacy of monotherapy with thiazide diure-tics for primary hypertension // Cochrane Database of Systematic Reviews. — 2014. — Issue 5. — Art. No.: CD003824. DOI: 10.1002/14651858.CD003824.pub.
19. Everett B.M., Glynn R.J., Danielson E. et al. Combination therapy versus monotherapy as initial treatment for stage 2 hypertension: a prespecified subgroup analysis of a community-based, randomized, open-label trial // Clin. Ther. — 2008. — Vol. 30. — P. 661-672.
20. Jaillon P., Asmar R. Blood pressure reduction over 32 hours in hypertensive patients after 2 months of combination therapy with indapamide SR // J. Hypertens. — 2001. — 19 (Suppl. 2). — S234.
21. Materson B.J., Reda D.J., Cushman W.C. et al. Single-drug therapy for hypertension in men: aomparison of six antihypertensive agents with placebo // N. Engl. J. Med. — 1993. — Vol. 328. — P. 914-21.
22. Chobanian A.V., Bakris G.L., Black H.R. et al. The Se-venth Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure: the JNC 7 report // JAMA. — 2003. — Vol. 289. — P. 2560-2572.
23. Calhoun D.A., Jones D., Textor S. et al. Resistant hypertension: diagnosis, evaluation, and treatment. A scientific statement from the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research // Hypertension. — 2008. — Vol. 51(6). — P. 1403-1419.
24. Psaty B.M., Lumley T., Furberg C.D. et al. Health outcomes associated with various antihypertensive therapies used as first-line agents: a network meta-analysis // JAMA. — 2003. — Vol. 289. — P. 2534-2544.
25. Law M.R., Morris J.K., Wald N.J. Use of blood pressure lowering drugs in the prevention of cardiovascular disease: meta-analysis of 147 randomised trials in the context of expectations from prospective epidemiological studies // BMJ. — 2009. — Vol. 338. — P. b1665.
26. Wright J.M., Musini V.M. First-line drugs for hypertension // Cochrane Database Syst. Rev. — 2009. — 3. — CD001841.
27. Turnbull F. Effects of different blood-pressure-lowering regimens on major cardiovascular events: results of prospectively-designed overviews of randomised trials // Lancet. — 2003. — Vol. 362. — P. 1527-1535.
28. Blood Pressure Lowering Treatment Trialists’ Collaboration. Do men and women respond differently to blood pressure-lowering treatment? Results of prospectively designed overviews of randomized trials // Eur. Heart J. — 2008. — Vol. 29. — P. 2669-2680.
29. Effects of different regimens to lower blood pressure on major cardiovascular events in older and younger adults: meta-analysis of randomised trials // BMJ. — 2008. — Vol. 336. — P. 1121-1123.
30. Thomopoulosa C., Parati G., Zanchetti A. Effects of blood pressure-lowering on outcome incidence in hypertension: 5. Head-to-head comparisons of various classes of antihypertensive drugs overview and meta-analyses // Journal of Hypertension. — 2015. — Vol. 33. — P. 1321-1341.
31. ALLHAT Officers and Coordinators for the ALLHAT Collaborative Research Group. Major outcomes in high-risk hypertensive patients randomized to angiotensin-converting enzyme inhibitor or calcium channel blocker vs diuretic: the Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT) // JAMA. — 2002. — Vol. 288. — P. 2981-2997.
32. Whelton P.K., Barzilay J., Cushman W.C. et al. Clinical outcomes in antihypertensive treatment of type 2 diabetes, impaired fasting glucose concentration, and normoglycemia: Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT) // Arch. Intern. Med. — 2005. — Vol. 165. — P. 1401-1409.
33. Barzilay J.I., Davis B.R., Cutler J.A. et al. Fasting glucose levels and incident diabetes mellitus in older nondiabetic adults randomized to receive 3 different classes of antihypertensive treatment: a report from the Antihypertensive and Lipid-Low-ering Treatment to Prevent Heart Attack Trial (ALLHAT) // Arch. Intern. Med. — 2006. — Vol. 166. — P. 2191-2201.
34. Black H.R., Davis B., Barzilay J., et al. Metabolic and clinical outcomes in non-diabetic individuals with the metabolic syndrome assigned to chlorthalidone, amlodipine, or lisinopril as initial treatment for hypertension: a report from the Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT) // Diabetes Care. — 2008. — Vol. 31. — P. 353-360.
35. Wright J.T. Jr, Probstfield J.L., Cushman W.C. et al. ALLHAT findings revisited in the context of subsequent analyses, other trials, and meta-analyses // Arch. Intern. Med. — 2009. — Vol. 169. — P. 84265-68.
36. Neaton J.D., Grimm R.H. Jr, Prineas R.J., Stamler J., Grandits G.A., Elmer P.J., Cutler J.A., Flack J.M., Schoenberger J.A., McDonald R. et al. Treatment of Mild Hypertension Study. Final results. Treatment of Mild Hypertension Study Research Group // JAMA. — 1993. — Vol. 270(6). — P. 713-24.
37. Prevention of stroke by antihypertensive drug treatment in older persons with isolated systolic hypertension. Final results of the Systolic Hypertension in the Elderly Program (SHEP). SHEP Cooperative Research Group // JAMA. — 1991. — Vol. 265. — P. 3255-3264.
38. Kostis J.B., Cabrera J., Cheng J.Q., Cosgrove N.M., Deng Y., Pressel S.L., Davis B.R. Association between chlorthalidone treatment of systolic hypertension and long-term survival // JAMA. — 2011. — Vol. 306. — P. 2588-2593.
39. Wing L., Reid C, Ryan P. et al. Second Australian National Blood Pressure Study Group. A comparison of outcomes with angiotensin-converting enzyme inhibitors and diuretics for hypertension in the elderly // N. Engl. J. Med. — 2003. — Vol. 448. — P. 583-592.
40. Grimm R.H. Jr, Grandits G.A., Cutler J.A. et al. Relationships of quality-of-life measures to long-term lifestyle and drug treatment in the Treatment of Mild Hypertension Study // Arch. Intern. Med. — 1997. — Vol. 15 — P. 638-648.
41. Cushman W.C., Khatri I., Materson B.J. et al. Treatment of hypertension in the elderly. III. Response of isolated systolic hypertension to various doses of hydrochlorothiazide: results of a Department of Veterans Affairs cooperative study // Arch. Intern. Med. — 1991. — Vol. 151. — P. 1954-60.
42. Carter B.L., Einhorn P.T., Brands M. et al. Thiazide-induced dysglycemia: call for research from a working group from the National Heart, Lung, and Blood Institute // Hypertension. — 2008. — Vol. 52. — P. 30-36.
43. Franse L.V., Pahor M., Di Bari M., Somes G.W., Cushman W.C., Applegate W.B. Hypokalemia associated with diuretic use and cardiovascular events in the Systolic Hypertension in the Elderly Program // Hypertension. — 2000. — Vol. 35. — P. 1025-1030.
44. Ram C.V., Garrett B.N., Kaplan N.M. Moderate sodium restriction and various diuretics in the treatment of hypertension // Arch. Intern. Med. — 1981. — Vol. 141. — P. 1015-1019.
45. Turnbull F., Neal B., Algert C. et al. Effects of different blood pressure-lowering regimens on major cardiovascular events in individuals with and without diabetes mellitus: results of prospectively designed overviews of randomized trials // Arch. Intern. Med. — 2005. — Vol. 165. — P. 1410-1419.
46. Curb J.D., Pressel S.L., Cutler J.A. et al. Effect of diuretic-based antihypertensive treatment on cardiovascular disease risk in older diabetic patients with isolated systolic hypertension // JAMA. — 1996. — Vol. 276. — P. 1886-1892.
47. Kostis J.B., Wilson A.C., Freudenberger R.S., Cosgrove N.M., Pressel S.L., Davis B.R. Long-term effect of diuretic-based therapy on fatal outcomes in subjects with isolated systolic hypertension with and without diabetes // Am. J. Cardiol. — 2005. — Vol. 95. — P. 29-35.
48. Samuelsson O., Pennert K., Andersson O., Berglund G., Hedner T., Persson B., Wedel H., Wilhelmsen L. Diabetes mellitus and raised serum triglyceride concentration in treated hypertension — are they of prognostic significance? // Brit. Med. J. — 1996. — Vol. 313. —P. 660-663.
49. Verdecchia P., Reboldi G., Angeli F., Borgioni C., Gattobigio R., Filippucci L., Norgiolini S., Bracco C., Porcellati C. Adverse prognostic significance of new diabetes in treated hypertensive subjects // Hypertension. — 2004. — Vol. 43. — P. 963-969.
50. Zillich A.J., Garg J., Basu S., Bakris G.L., Carter B.L. Thiazide diuretics, potassium, and the development of diabetes: a quantitative review // Hypertension. — 2006. — Vol. 48. — P. 219-224.
51. Shafi T., Appel L.J., Miller E.R. III, Klag M.J., Parekh R.S. Changes in serum potassіum mediate thiazide-induced diabetes // Hypertension. — 2008. — Vol. 52. — P. 1022-1029.
52. Jamerson K., Weber M.A., Bakris G.L. et al. Benazepril plus amlodipine or hydrochlorothiazide for hypertension in high risk patients // N. Engl. J. Med. — 2008. — Vol. 359. — P. 2417-2428.
53. Gress T.W., Nieto F.J., Shahar E., Wofford M.R., Brancati F.L. Hypertension and antihypertensive therapy as risk factors for type 2 diabetes mellitus: Atherosclerosis Risk in Communities Study // N. Engl. J. Med. — 2000. — Vol. 342. — P. 905-912.
54. Savage P.J., Pressel S.L., Curb J.D. et al. Influence of long-term, low-dose, diuretic-based, antihypertensive therapy on glucose, lipid, uric acid, and potassium levels in older men and women with isolated systolic hypertension: the Systolic Hypertension in the Elderly Program // Arch. Intern. Med. — 1998. — Vol. 158. — P. 741-751.
55. Langford H.G. et al. Is thiazide-produced uric acid ele-vation harmful? Analysis of data From the Hypertension Detection and Follow up Program // Arch. Intern. Med. — 1987. — Vol. 147. — P. 645-649.
56. McMahon F.G. Management of Essential Hypertension: The Once-a-Day Era. — 3rd ed. — Chapter VI. Diuretics. — Р. 297-378. — Mount Kisco, N.Y: Futura Publishing Company, Inc., 1990.
57. Wortman R.L., Kelley W.N. Chapter 87. Gout and hyperuricemia // Kelley’s Text book of Rheumatology / Harris E.D et al. — Philadelphia: Elsevier Saunders, 2005. — Р. 1402-1429.
58. Schrijver G., Weinberger M.H. Hydrochlorothiazide and Spironolactone in hypertension // Clin. Pharmacol. Ther. — 1979. — 25. — P. 33-42.
59. Khan A.M. Effect of diuretics on the renal handling of urate // Semin. Nephrol. — 1998. — Vol. 8. — P. 305-314.
60. Janssens H.J.E.M., van de Lisdonk E.H., Janssens M., van den Hoogen H.J.M., Verbeek A.L.M. Gout, not induced by diuretics? A case-control study from primary care // Ann. Rheum. Dis. — 2006. — Vol. 65(8). — P. 1080-1083.
61. Waller P.C., Ramsay L.E. Predicting acute gout in diure-tic-treated hypertensive patients // J. Hum. Hypertens. — 1989. — Vol. 3(6). — P. 457-461.
62. Inaba M., Noguchi Y., Yamamoto T. et al. Effects of a low dose of indapamide, a diuretic, given daily or every-other-day on blood pressure and metabolic parameters // Hypertens. Res. — 2004. — Vol. 27. — P. 141-145.
63. Elliott W.J., Grimm R.H. Jr. Using diuretics in practice — one opinion // J. Clin. Hypertens (Greenwich). — 2008. — Vol. 10. — P. 856-862.
64. Management of hypertension: summary of NICE gui–dance // BMJ. — 2011. — Vol. 343. — P. 4891.
65. Hypertension Canada’s 2017 Guidelines for Diagnosis, Risk Assessment, Prevention, and Treatment of Hypertension in Adults // Canadian J. Cardiology. — 2017. — Vol. 33. — P. 557-576.
66. Jackson E.K. Diuretics // Goodman&Gilman’s the pharmacological basis of therapeutics / Brunton L.L, Lazo J.S., Parker K.L. eds. — 11th ed. — New York: McGraw-Hill, 2006. — P. 737-770.
67. Bowlus W.E., Langford H.G. A comparison of the antihypertensive effect of chlorthalidone and hydrochlorothiazide // Clin. Pharmacol. Ther. — 1964. — Vol. 5. — P. 708-711.
68. Finnerty F.A. Jr. A double-blind study of chlorthalidone and hydrochlorothiazide in an outpatient population of moderate hypertensives // Angiology. — 1976. — Vol. 27. — P. 738-744.
69. Ernst M.E., Carter B.L., Goerdt C.J. et al. Comparative antihypertensive effects of hydrochlorothiazide and chlorthalidone on ambulatory and office blood pressure // Hypertension. — 2006. — Vol. 47. — P. 352-358.
70. Dorsch M.P., Gillespie B.W., Erickson S.R., Bleske B.E., Weder A.B. Chlorthalidone reduces cardiovascular events compared with hydrochlorothiazide: a retrospective cohort analysis // Hypertension. — 2011. — 57. — P. 689-694.
71. Wenjing Liang, Hui Ma, Luxi Cao, Wenjiang Yan, Jingjing Yang. Comparison of thiazide-like diuretics versus thiazide-type diuretics: A meta-analysis // J. Cell. Mol. Med. — 2017. — Vol. XX, № X. — P. 1-9.
72. Matthews K., Brenner M., Brenner A. Evaluation of the Efficacy and Safety of a Hydrochlorothiazide to Chlorthalidone Medication Change in Veterans With Hypertension // Clin. Ther. — 2013. — Vol. 35, Issue 9. — P. 1423-1430. DOI: http: // dx.doi.org/10.1016/j.clinthera.2013.07.430.
73. Grossman E., Sharabi Y., Messerli F.H. Thiazide-induced hyponatremia is predictable // Am. J. Med. — 2012. — Vol. 125(8). — Р. 9.
74. Engberink R., Frenkel W., van den Bogaard B. et al. Effects of Thiazide-Type and Thiazide-Like Diuretics on Cardiovascular Events and Mortality Systematic Review and Meta-Analysis // Hypertension. — 2015. — Vol. 65. — P. 1033-1040.
75. Siscovick D., Raghunathan T., Psaty B. et al. Diuretic Therapy for Hypertension and the Risk of Primary Cardiac Arrest // N. Engl. J. Med. — 1994. — Vol. 330. — P. 1852-1857.
76. Multiple Risk Factor Intervention Trial Research Group. Mortality After 101/2 Years for Hypertensive Participants in the Multiple Risk Factor Intervention Trial // Circulation. — 1990. — Vol. 82. — P. 1616-1628.
77. Madkour H., Gadallah M., Riveline B. et al. Indapamide is superior to thiazide in the preservation of renal function in patients with renal insufficiency and systemic hypertension // Am. J. Cardiol. — 1996. — Vol. 77. — P. 23-25B.
78. Leonetti G., Rappelli A., Salvetti A., Scapellato L. Long-term effects of indapamide: final results of a two-year Italian multicenter study in systemic hypertension // Am. J. Cardiol. — 1990. — Vol. 65. — P. 67H-71H.
79. Stears A.J., Woods S.H., Watts M.M. et al. A double-blind, placebo-controlled, crossover trial comparing the effects of amiloride and hydrochlorothiazide on glucose tolerance in patients with essential hypertension // Hypertens. — 2012. — Vol. 59. — P. 934-942.
80. Mancia G., Seravalle G., Grassi G. Tolerability and treatment compliance with angiotensin II receptor antagonists // Am. J. Hypertens. — 2003. — Vol. 16. — P. 1066-1073.
81. Kronish I., Woodward M., Sergie Z. et al. Meta-Analysis Impact of Drug Class on Adherence to Antihypertensives Circulation. — 2011. — Vol. 123. — P. 1611-1621.
82. Sica D.A., Moser M. Diuretic therapy in cardiovascular disease // Hypertension: acompanion to Braunwald’s heart dise-ase / Black H.R., Elliott W.J., eds. — Philadelphia: W.B. Saunders, 2007.
83. Paton R.R., Kane R.E. Long-term diuretic therapy with metolazone of renal failure and the nephritic syndrome // J. Clin. Pharmacol. — 1977. — Vol. 17. — P. 243-251.
84. Ellison D.H. Diuretic resistance: physiology and therapeutics // Semin. Nephrol. — 1999. — 19 (6).
85. Mann S. Drug Therapy for Resistant Hypertension: Simplifying the Approach // J. Clin. Hypertension. — 2011. — Vol. 13, Issue 2. — P. 120-130. DOI: 10.1111/j.1751-7176.2010. 00387.x.
86. 2013 ESH/ESC Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC) // Journal of Hypertension. — 2013. — Vol. 31. — P. 1281-1357. doi: 10.1097/01.hjh.0000431740.32696.cc.
87. ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with EASD // Eur. Heart J. — 2013. — Vol. 34. — P. 3035-3087. doi: 10.1093/eurheartj/eht108.
88. Ojima M., Igata H., Tanaka M., Sakamoto H., Kuroita T., Kohara Y., Kubo K., Fuse H., Imura Y., Kusumoto K., Nagaya H. In vitro antagonistic properties of a new angiotensin type 1 receptor blocker, azilsartan, in receptor binding and function studies // J. Pharmacol. Exp. Ther. — 2011. — Vol. 336. — P. 801-808. doi: 10.1124/jpet.110.176636.
89. Hatanaka M., Kaimori J.Y., Yamamoto S., Matsui I., Hamano T., Takabatake Y., Ecelbarger C.M., Takahara S., Isaka Y., Rakugi H. Azilsartan Improves Salt Sensitivity by Modulating the Proximal Tubular Na+-H+ Exchanger-3 in Mice // PLoS One. — 2016. — Vol 25. — 11(1). — P. 0147786. doi: 10.1371/journal.pone.0147786. eCollection 2016.
90. Bakris G.L., Sica D., Weber M., White W.B., Roberts A., Perez A., Cao C., Kupfer S. The comparative effects of azilsartan medoxomil and olmesartan on ambulatory and clinic blood pressure // J. Clin. Hypertens (Greenwich). — 2011. — Vol. 13. — P. 81-88.
91. Bakris G. et al. // J. Clin. Hypertens (Greenwich). — 2010. — 12 (Suppl. 1). — A107.
92. Rakugi H., Kario K., Sugiura K., IkedaY. Effect of azilsartan versus candesartan on morning blood pressure surges in Japanese patients with essential hypertension // Blood Press Monit. — 2014. — Vol. 19(3). — P. 164-169. doi: 10.1097/MBP.0000000000000042.
93. White W.B., Weber M.A., Sica D., Bakris G.L., Pe-rez A., Cao C., Kupfer S. Effects of the angiotensin receptor blocker azilsartan medoxomil versus olmesartan and valsartan on ambulatory and clinic blood pressure in patients with stages 1 and 2 hypertension // Hypertension. — 2011. — Vol. 57. — P. 413-420.
94. French C.J., Zaman A.K., Sobel B.E. The angiotensin receptor blocker, azilsartan medoxomil (TAK-491), suppresses vascular wall expression of plasminogen activator inhibitor type-I protein potentially facilitating the stabilization of atherosclerotic plaques // J. Cardiovasc. Pharmacol. — 2011. — Vol. 58. — P. 143-148. doi: 10.1097/FJC.0b013e31821dcbea.
95. Iwai M., Chen R., Imura Y., Horiuchi M. TAK-536, a new AT1 receptor blocker, improves glucose intolerance and adipocyte differentiation // Am. J. Hypertens. — 2007. — Vol. 20. — P. 579-586.
96. Kajiya T., Ho C., Wang J., Vilardi R., Kurtz T.W. Mole-cular and cellular effects of azilsartan: a new generation angiotensin II receptor blocker // J. Hypertens. — 2011 Dec. — 29(12). — P. 2476-83. doi: 10.1097/HJH.0b013e32834c46fd.
97. KusuyamaТ., Ogata Н., Takeshita Н., Kohno Н., Shimodozono S., Iida Н., Tsukazaki Т. Effects of Azilsartan Compared to Other Angiotensin Receptor Blockers on Left Ventricular Hypertrophy and the Sympathetic Nervous System in Hemodialysis Patients // Therapeutic Apheresis and Dialysis. — 2014. — Vol. 18, Issue 5. — P. 398-403.
98. Bakris G.L., Sica D., White W.B., Cushman W.C., Weber M.A., Handley A., Song E., Kupfer S. Antihypertensive efficacy of hydrochlorothiazide vs chlorthalidone combined with azilsartan medoxomil // Am. J. Med. — 2012. — Vol. 25(12). — P. 1229. doi: 10.1016/j.amjmed.2012.05.023.
99. Cushman W.C., Bakris G.L., White W.B., Weber M.A., Sica D., Roberts A., Lloyd E., Kupfer S. Azilsartan medoxomil plus chlorthalidone reduces blood pressure more effectively than olmesartan plus hydrochlorothiazide in stage 2 systolic hypertension // Hypertension. — 2012. — Vol. 60(2). — P. 310-8. doi: 10.1161/HYPERTENSIONAHA.111.188284.
100. Del Rio M., Chulia T., Merchan-Perez A. et al. Effects of indapamide on atherosclerosis development in choleste-rol-fed rabbits // J. Cardiovasc. Pharmacol. — 1995. — 25. — P. 973-8.
101. Spence J.D., Huff M., Barnett P.A. Effects of indapamide versus hydrochlorothiazide on plasma lipids and lipoproteins in hypertensive patients: a direct comparison // Can. J. Clin. Pharmacol. — 2000 Spring. — 7(1). — 32-7.
Промокод UA/AZI/1217/0038

/32-1.jpg)
/33-1.jpg)
/35-1.jpg)
/36-1.jpg)
/36-2.jpg)
/37-1.jpg)
/39-1.jpg)
/41-1.jpg)
/42-1.jpg)
/44-1.jpg)
/44-2.jpg)