Резюме
Актуальність. Некротичний (некротизуючий) ентероколіт (НЕК) (Р77) — неспецифічне запальне захворювання, що викликається інфекційними агентами на тлі незрілості механізмів місцевого захисту та/або гіпоксично-ішемічного ушкодження слизової кишечника, схильне до генералізації з розвитком системної запальної реакції. Мета дослідження: визначити рентгенологічні та ультразвукові симптоми НЕК у новонароджених залежно від стадії захворювання. Матеріали та методи. Проаналізовані рентгенограми та дані ультразвукової діагностики (УЗД) органів черевної порожнини 32 новонароджених, із них 28 (87,5 %) — недоношених, 4 (12,5 %) — доношених. Результати. НЕК 1-ї ст. виявлений у 18,8 % випадків: гіперпневматоз кишечника — у 16,7 %, петлі у вигляді «скоб», потовщення стінок кишечника — у 83,3 %, мілкі горизонтальні рівні рідини з газом над ними — у 33,3 %. При УЗД відмічені потовщення стінок кишечника, зниження перистальтики в уражених сегментах. НЕК 2-ї ст. діагностований у 31,3 % випадків: ригідні петлі кишечника — в 30 %, статичні петлі кишечника — в 40 %. При УЗД відмічено потовщення стінок кишечника, зниження перистальтики в уражених сегментах, наявність прозорого випоту. При кольоровому допплерівському картуванні — посилений чи гіперемічний тип кровотоку кишкової стінки. НЕК 3-ї ст. діагностований у 28,1 % випадків: пневматоз стінки кишки — у 77,8 %; на тлі тіні печінки спостерігалося повітря в гілках портальної вени — у 33,3 %. При УЗД виявлені ознаки запалення з боку стінки кишечника (77,8 %), пневматоз стінки кишки (88,9 %) і поширення газу в портальній вені (44,4 %). НЕК 4-ї ст. діагностований у 21,9 % випадків, головною ознакою був пневмоперитонеум. Висновки. Основною метою променевого дослідження дітей із НЕК є виявлення всього комплексу проявів, що дозволяють якомога раніше діагностувати захворювання і визначити адекватне для даного пацієнта лікування. Ультразвукове дослідження органів черевної порожнини необхідно проводити всім пацієнтам, особливо з неспецифічними рентгенологічними або сумнівними для НЕК клінічними ознаками.
Актуальность. Некротический (некротизирующий) энтероколит (НЭК) (Р77) — неспецифическое воспалительное заболевание, которое вызывается инфекционными агентами на фоне незрелости механизмов местной защиты и/или гипоксически-ишемического повреждения слизистой кишечника, склонное к генерализации с развитием системной воспалительной реакции. Цель исследования: определить рентгенологические и ультразвуковые симптомы НЭК у новорожденных в зависимости от стадии заболевания. Материалы и методы. Проанализированы рентгенограммы и данные ультразвукового исследования (УЗИ) органов брюшной полости 32 новорожденных, из них 28 (87,5 %) — недоношенных, 4 (12,5 %) — доношенных. Результаты. НЭК 1-й ст. обнаружен в 18,8 % случаев: гиперпневматоз кишечника — в 16,7 %, петли в виде «скоб», утолщение стенок кишечника — в 83,3 %, мелкие горизонтальные уровни жидкости с газом над ними — в 33,3 %. При УЗИ отмечены утолщение стенок кишечника, снижение перистальтики в пораженных сегментах. НЭК 2-й ст. диагностирован в 31,3 % случаев: ригидные петли кишечника — в 30 %, статические петли кишечника — в 40 %. При УЗИ отмечены утолщение стенок кишечника, снижение перистальтики в пораженных сегментах, наличие «прозрачного» выпота. При цветном допплеровском картировании — усиленный или гиперемический тип кровотока кишечной стенки. НЭК 3-й ст. диагностирован в 28,1 % случаев: пневматоз стенки кишки — в 77,8 %; на фоне тени печени наблюдался воздух в ветвях портальной вены — в 33,3 %. При УЗИ обнаружены признаки воспаления со стороны стенки кишечника (77,8 %), пневматоз стенки кишки (88,9 %) и распространение газа в портальной вене (44,4 %). НЭК 4-й ст. диагностирован в 21,9 % случаев, главным признаком был пневмоперитонеум. Выводы. Основной целью лучевого исследования детей с НЭК является выявление всего комплекса проявлений, позволяющих как можно раньше диагностировать заболевание и определить адекватное для данного пациента лечение. Ультразвуковое исследование органов брюшной полости необходимо проводить всем пациентам, особенно с неспецифическими рентгенологическими или сомнительными для НЭК клиническими признаками.
Background. Necrotic (necrotizing) enterocolitis (NEC) (P77) is a non-specific inflammatory disease caused by infectious agents against the background of immaturity of local defense mechanisms and/or hypoxic-ischemic damage to the intestinal mucosa prone to generalization with the development of systemic inflammatory response. The purpose of the study is to determine the X-ray and ultrasound symptoms of NEC in newborns depending on the stage of the disease. Materials and methods. X-ray and ultrasound data of the abdominal organs were analyzed in 32 newborns, of which 28 (87.5 %) were preterm, 4 (12.5 %) — full-term. Results. NEC stage 1 has been detected in 18.8 % of cases: hyperpneumatosis of the intestine — in 16.7 %, loops in the form of “staples”, thickening of the intestinal walls — in 83.3 %; small horizontal levels of liquid with gas over them — in 33.3 %. Ultrasound examination revealed thickening of the intestinal walls, decreased peristalsis in the affected segments. NEC stage 2 was diagnosed in 31.3 % of cases: rigid bowel loops — in 30 %; static bowel loops — in 40 %. During ultrasound examination, thickening of the intestinal walls was detected, as well as decreased peristalsis in the affected segments, and the presence of transparent effusion. Color flow mapping revealed an amplified or hyperemic type of blood flow in the intestinal wall. NEC stage 3 was diagnosed in 28.1 % of cases: pneumatosis of the gut wall — in 77.8 %; against the background of the shadow of the liver — air in the branches of the portal vein (33.3 %). Ultrasound examination revealed: signs of inflammation in the intestinal wall (77.8 %); pneumatosis of the bowel wall (88.9 %) and distribution of gas in the portal vein (44.4 %). In NEC stage 4 (21.9 %), pneumoperitoneum was detected. Conclusions. The main objective of the radiation study of children with NEC is the detection of the entire set of manifestations that allow diagnosing the disease as early as possible and determining the adequate treatment for the patient. Ultrasound examination should be performed for all patients, especially with nonspecific X-ray or questionable clinical signs of NEC.
Вступ
Некротичний (некротизуючий) ентероколіт (НЕК) (Р77) — неспецифічне запальне захворювання, що викликається інфекційними агентами на тлі незрілості механізмів місцевого захисту та/або гіпоксично-ішемічного ушкодження слизової кишечника, схильне до генералізації з розвитком системної запальної реакції. Це захворювання періоду новонародженості, що характеризується високою летальністю та має багатофакторний патогенез і стадійність перебігу [1–4]. Раніше дане захворювання описувалося в літературі як спонтанна перфорація клубової кишки або шлунка, ішемічний ентероколіт, інфаркт кишечника, функціональна кишкова непрохідність та ін. Термін «некротичний ентероколіт» був запропонований H. Rossier і С. Schmid у 1959 році, а з середини 60-х років ХХ століття (1964–1967 рр.) НЕК визнаний самостійною нозологією [5].
НЕК зустрічається спорадично з частотою 0,3–2,4 випадку на 1000 новонароджених, що становить від 1 до 7 % від усіх новонароджених, які надходять у неонатологічні відділення інтенсивної терапії [5, 6].
Переважна більшість пацієнтів із НЕК — це діти недоношені (62–94 %), при цьому численними дослідниками доведений негативний зв’язок між строком гестації, масою тіла дитини і частотою розвитку захворювання — число випадків хвороби в недоношених і дітей із низькою масою тіла в 100 і більше разів більше, ніж серед доношених новонароджених. У оберненій залежності від маси тіла і гестаційного віку (ГВ) знаходяться також терміни розвитку НЕК: чим менші маса тіла і ГВ, тим пізніше розвивається захворювання — при терміні гестації менше 30 тижнів і масі тіла менше 1500 г перші ознаки хвороби з’являються на 15-ту — 22-гу добу життя [6, 7]. Слід зазначити, що в глибоко недоношених дітей ризик розвитку НЕК залишається високим упродовж перших трьох місяців життя. Крім того, НЕК може зустрічатися і в дітей більш старшого віку.
Сьогодні загальновизнано значення трьох основних факторів у патогенезі некротичного ентероколіту: ішемії, патологічної колонізації кишечника та порушення ентерального харчування [7].
За перебігом захворювання виділяють блискавичну, гостру або підгостру форми НЕК.
При блискавичній формі перші симптоми НЕК з’являються на 3-тю — 5-ту добу життя, а від перших симптомів захворювання до виникнення перфорації проходить не більше 1,5–2 діб. Такий варіант перебігу хвороби найбільш характерний для доношених дітей, у яких в анамнезі є вказівки на тяжку асфіксію в пологах, травму головного або спинного мозку, операцію замінного переливання крові, а також для пацієнтів із вадами розвитку шлунково-кишкового тракту (ШКТ). Цим дітям необхідні термінове рентгенологічне обстеження та огляд хірургом.
При гострій формі захворювання від моменту появи перших симптомів до хірургічних ускладнень, як правило, проходить 2–3 доби, але в анамнезі чітко можна простежити стадії хвороби. Гостра форма НЕК характерна для недоношених дітей із масою більше 1500 г. Захворювання починається гостро на 15,0 ± 3,6 добу життя з появи ознак ураження ШКТ.
Підгостра форма характерна для глибоко недоношених дітей з екстремально низькою масою тіла. Захворювання розвивається повільно. Перші симптоми з’являються на 12–45-ту добу життя, можливий хвилеподібний перебіг. У подальшому в пацієнтів із таким варіантом перебігу НЕК можливе формування кишкової непрохідності, причинами якої можуть бути міжкишкові абсцеси, інфільтрати або обтурація кишечника щільними кишковими масами.
Залежно від поширеності процесу виділяють: локальну форму, при якій ураження обмежено невеликою ділянкою кишки; мультисегментарну форму — уражено кілька ділянок кишки; тотальне ураження кишечника або паннекроз.
Діагностика НЕК, особливо в початковій стадії, дозволяє вчасно змінити тактику ведення хворого та знижує ризик розвитку ускладнень.
Мета дослідження: визначити рентгенологічні та ультразвукові симптоми НЕК у новонароджених залежно від стадії захворювання.
Матеріали та методи
Проаналізовано рентгенограми та дані ультра–звукового дослідження (УЗД) органів черевної порожнини (ОЧП) 32 новонароджених (21 хлопчик та 11 дівчаток). З них 28 (87,5 %) народились недоношеними (середній гестаційний вік — 32 тиж.), 4 (12,5 %) — доношеними. У 25 % випадків діагноз було підтверджено при розтині.
Всім новонародженим із підозрою на НЕК виконували оглядову рентгенографію ОЧП у прямій проекції та латеропозиції лежачи на спині. За потреби дослідження повторювали через 6–8 год. Іригографія з водорозчинною контрастною речовиною виконувалась 2 новонародженим (6,3 %).
Ультразвукове дослідження проводили на ультразвукових апаратах G-40 (Siemens) із використанням датчика P8-4 (частотний діапазон — 4,0–8,0 МГц); LOGIQ-BOOKXP (General Electric) із використанням мультичастотного конвексного датчика 8C (4,0–10,0 МГц), лінійного датчика (4,0–8,0 МГц). Всім дітям виконувалося сканування у В-режимі. За показаннями використовувалися режими кольорового допплерівського картування (КДК), енергетичного допплерівського дослідження та імпульсно-хвильової допплерографії.
Результати та обговорення
У вітчизняній практиці в клінічному перебігу НЕК прийнято виділяти 4 стадії (за С.А. Караваєвою (2002) та Т.В. Красовською (2004)): 1-ша стадія — продромальна, 2-га — клінічних проявів, 3-тя — предперфорації (серозного перитоніту), 4-та — перфоративного перитоніту [4].
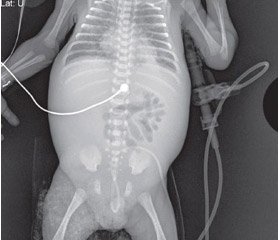
У наших дослідженнях 1-шу стадію НЕК було діагностовано в 6 немовлят (18,8 %). При рентгенологічному дослідженні в 1 дитини (16,7 %) був виявлений помірний гіперпневматоз кишечника, у 5 (83,3 %) — нерівномірне розширення петель кишечника, петлі у вигляді «скоб» (рис. 1а), потовщення стінок кишечника (рис. 1б); збільшення печінки. У 2 випадках (33,3 %) виявлені мілкі горизонтальні рівні рідини з газом над ними, які визначалися у вертикальному положенні та латеропозиції (рис. 1в).
При УЗД у немовлят із НЕК 1-ї ст. виявили потовщення стінок кишечника, зниження перистальтики в уражених сегментах, збільшення печінки та селезінки.
НЕК 2-ї ст. було виявлено в 10 новонароджених (31,3 %). На оглядових рентгенограмах органів черевної порожнини в 3 немовлят (30 %) цієї групи визначалися випрямлені, так звані ригідні петлі кишечника. Наявність статичної (нерухомої) петлі кишечника була діагностована в 4 недоношених (40 %), при цьому петля кишечника не змінювала своєї конфігурації і розташування на повторних рентгенограмах, виконаних з інтервалом 6–8–12 годин (рис. 2а–в).
Токсична дилатація шлунка та товстої кишки становила по одному випадку (10 та 10 %). У доношеної дитини з гіпоксично-травматичним ураженням центральної нервової системи значно була розширена ободова товста кишка. За даними літератури, цей симптом у новонароджених є як би аналогом токсичного мегаколону.
При ультразвуковому скануванні визначали потовщення стінок кишечника, зниження перистальтики в уражених сегментах, наявність прозорого випоту. У 2 випадках (20 %) визначали гіпоехогенний край кишки з центральним ехогенним фокусом — так званий симптом «мішені» (рис. 3а). Однак, за даними більшості дослідників, симптом «мішені» не є патогномонічним для НЕК і може виявлятися при інфільтрації стінки кишки кров’ю.
При КДК визначався посилений чи гіперемічний тип кровотоку кишкової стінки як результат судинної дилатації внаслідок запалення (рис. 3б).
НЕК 3-ї стадії діагностовано в 9 немовлят (28,1 %). Найчастішим симптомом цієї стадії НЕК був пневматоз стінки кишки, що визначався в 7 новонароджених (77,8 %) і був обумовлений інтрамуральним поширенням газу з просвіту кишечника через пошкоджені слизовий і підслизовий шар у міжм’язовий та субсерозний простір. Пневматоз стінки був виявлений за двома типами: розшарований (коли стінка кишки має подвійний контур) і «бульбашковий» (стінка кишки «строката», спінена). У трьох пацієнтів виявлені обидва види пневматозу. При розташуванні ураженої кишкової петлі в ортоградній проекції виявлявся симптом «мішені» (рис. 4а).
Зниження газонаповнення й асиметричне розташування кишкових петель, що більшість авторів відносять до ознак ішемії, із подальшим порушенням перистальтики визначалися в 3 дітей цієї групи (33,3 %). У однієї дитини на оглядовій рентгенограмі ОЧП визначався значний гіпопневматоз петель кишечника, а петлі кишки візуалізувалися лише за рахунок пневматозу стінки (рис. 4б).
Раптова поява асциту, за даними літератури, є прогностично несприятливою ознакою, що свідчить про транслокацію бактеріальної флори у вільну черевну порожнину. У наших спостереженнях цей симптом був виявлений у 2 випадках (22,2 %) (рис. 5).
Найбільш грізною та прогностично несприятливою ознакою НЕК є наявність повітря в портальній вені, що свідчить про припинення кровотоку в ній, а отже, відтоку крові від кишечника [8]. На тлі тіні печінки на рентгенограмі ОЧП визначався повітряний контур гілок портальної вени — так зване «дерево смерті». Усі пацієнти (3 дитини — 33,3 %), у яких спостерігався даний симптом, померли (рис. 6).
При УЗД відзначалися ознаки запалення з боку стінки кишечника, наростала кількість рідини з осадом в черевній порожнині, локувалися інфільтрати (77,8 %). Крім цього, при ультрасонографії раніше та частіше, ніж при рентгенографії, виявляли пневматоз стінки кишки (88,9 %) і поширення газу по портальній вені (44,4%) (рис. 7а, б).
Четверту стадію НЕК виявили в 7 новонароджених (21,9 %). Головною ознакою цієї стадії є пневмоперитонеум, що свідчив про перфорацію кишечника. Для реєстрації даного симптому виконували оглядові знімки у 2 проекціях: прямій (вертикально або горизонтально) і латеропозиції (рис. 8а, б).
Висновки
1. Основною метою променевого дослідження дітей із НЕК є виявлення всього комплексу проявів, що дозволяють якомога раніше діагностувати захворювання і визначити адекватне для даного пацієнта лікування.
2. УЗД необхідно проводити всім пацієнтам, особливо з неспецифічними рентгенологічними або сумнівними для НЕК клінічними ознаками. Сучасні ультразвукові сканери дозволяють діагностувати пневматоз стінки кишки і газ у портальній вені, коли вони ще не візуалізуються на рентгенограмах. УЗД може також діагностувати кількість і локалізацію вільної рідини в черевній порожнині з метою проведення парацентеза.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.

/120-1.jpg)
/121-1.jpg)
/122-1.jpg)
/122-2.jpg)
/123-1.jpg)